Перевязка маточных труб у российских женщин
Насколько мне известно, законы России разрешают перевязку маточных труб у женщин в РФ только при наличии двух детей и только в возрасте после 35 лет. Подскажите, могут ли из этого правила быть какие-то исключения (например, женщина имеет противопоказания к другим средствами контрацепции и т.д. и т.п.)?
И если женщина является гражданкой России, то имеет ли она право сделать такую операцию за границей до 35 лет, или даже за рубежом всё равно будет действовать российское законодательство?
Заранее спасибо за ваши подробные ответы.
Ответы на вопрос:
Вопросы медицинской стерилизации урегулированы ст. 57
Федерального закона от 21.11.2011 N 323-ФЗ (ред. от 31.07.2020) «Об основах охраны здоровья граждан в Российской Федерации» (с изм. и доп., вступ. В силу с 01.09.2020)6
Перечень медицинских показаний для медицинской стерилизации установлен Приказом Министерства здравоохранения от 18 марта 2009 г. N 121 н. Перечень довольно объемный.
Начну со второго вопроса.
Что касается первого, то могут быть и исключения.
Могут такого рода манипуляцию провести врачи и в отношении женщины возраста до 35 лет, у которой уже есть дети и не один. Например, если нужно в целях сохранения жизни и здоровья самой женщины. И такое практикуется. Естественно при наличии информированного добровольного согласия на медицинское вмешательство, которое дается согласно ст.20,57 Федерального закона от 21.11.2011 N 323-ФЗ (ред. от 31.07.2020) «Об основах охраны здоровья граждан в Российской Федерации»
Ирина Александровна, доброго дня желаю Вам!
При определенных условиях провести данную процедуру можно.
В России проведение операции регламентировано Федеральным законом Российской Федерации от 21 ноября 2011 г. N 323-ФЗ, статья 57. Медицинская стерилизация: по своему желанию можно сделать стерилизацию после 35 лет или старше 18 лет при наличии двух детей. По медицинским причинам операция проводится в любом возрасте, при согласии женщины.
Таким образом, если человек не достиг 35 лет, то условием является наличие 2 детей. Если достиг 35 лет, то наличие детей необязательно.
НО закон дает возможность это сделать если есть медицинские причины.
Таким образом, Вам необходимо:
1. провести обследование
2. получить заключение, что у Вас имеются противопоказания к другим методам предохранения (контрацепции)
3. написать заявление в мед учреждение с приложением данной справки, с требованием провести данную процедуру!
За границей будет применяться только законодательство того государства, где планируется данная процедура. Российский закон действовать там не будет, даже если Вы гражданин РФ.
Желаю Вам успехов и крепкого здоровья!
Рекомендации пациентам после хирургической операции
Вы проснетесь в палате реанимационного отделения. Анестезиолог и медсестра/медбрат будут следить за температурой вашего тела, пульсом, артериальным давлением и другими показателями. Во время операции Вам могут ввести катетер в мочевой пузырь для отслеживания количества выделяемой мочи. Вам также установят плевральную дренажную трубку, подсоединенную к дренажному устройству. После операции в течение первых часов/суток ваш голос может слегка отличаться от обычного, это нормально. Вы можете остаться в реанимационной палате в течение одних или нескольких суток, в зависимости от вашего состояния после операции. Затем вас переведут в палату на хирургическом отделении, где Вы лежали изначально.
Часто задаваемые вопросы
Буду ли я испытывать боль после операции?
Вы будете испытывать болевые ощущения после операции, это нормально. Ваш лечащий врач и медсестра/медбрат будут часто спрашивать вас о болевых ощущениях и давать обезболивающие лекарства по мере необходимости. Если боль не утихает, сообщите об этом врачу или медсестре/медбрату. Обезболивание крайне необходимо для того, чтобы вы могли откашливаться, глубоко дышать, а также вставать с постели и ходить. Помните, что прием обезболивающих препаратов может привести к возникновению запоров (задержка стула в сроке более 2-3 дней). В случае возникновения запора обратитесь к лечащему врачу. При выписке ваш лечащий врач даст рекомендации о приеме обезболивающих препаратов.
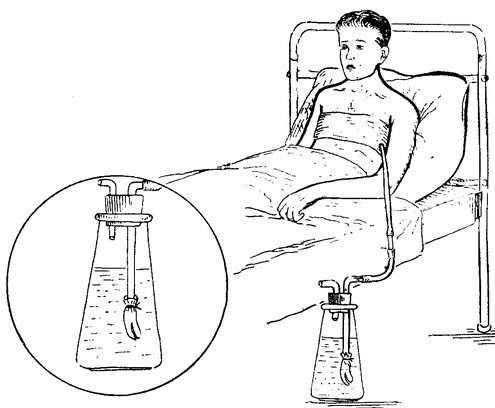
Что такое плевральный дренаж и зачем он мне?
Плевральная дренажная трубка представляет собой гибкую трубку для отвода крови, жидкости и воздуха, скапливающихся в плевральной полости после операции. Эта трубка устанавливается между ребрами в пространство между грудной клеткой и легкими (см. рисунок 1).
Плевральный дренаж и плевральная банка.
Сроки дренирования плевральной полости индивидуальны для каждого пациента. Удаление плеврального дренажа производится лечащим врачом при соблюдении 2х условий: 1) количество выделяемой жидкости не превышает 200мл/сутки 2) отсутствие поступления воздуха по дренажу
Почему важно ходить после операции?
Ходьба помогает предотвратить образование сгустков крови в ногах. Она также снижает риск возникновения других осложнений, например, пневмонии. Во время пребывания в больнице в послеоперационном периоде постарайтесь поставить себе задачу ежедневно проходить по 1,5-2км.
Смогу ли я принимать пищу после операции?
Вы постепенно вернетесь к привычному рациону питания, когда будете к этому готовы. Ваш лечащий врач предоставит вам дополнительную информацию.
Могу ли я принимать душ?
Вы можете принять душ через 48 часов после удаления плевральной дренажной трубки. Теплый душ расслабляет и помогает уменьшить мышечную боль. Старайтесь избегать контакта раны с водой, до момента ее полного заживления. В случае если вы все же намочили повязку – обратитесь к своему лечащему врачу для смены повязки.
Когда ко мне смогут прийти посетители?
Посетители могут навещать вас, как только вас переведут из реанимационной палаты на хирургическое отделение. Часы, в которые разрешено посещение вы можете узнать у вашего лечащего врача на отделении.
Когда меня выпишут из больницы?
Продолжительность вашего пребывания в больнице зависит от многих факторов, например, от вида перенесенной операции и успешности восстановления. Вы будете оставаться в больнице до тех пор, пока ваш лечащий врач не посчитает, что вы готовы вернуться домой. Ваш врач сообщит вам, в какой день и в какое время вы можете ожидать выписки. Ваш врач скажем вам, если вам будет необходимо остаться в больнице дольше запланированного времени. Ниже приводятся примеры причин, по которым вам может понадобиться остаться в больнице на более длительное время:
Длительность присутствия болевых ощущений и дискомфорта в области операционного доступа у каждого человека разная и зависит от большого количества факторов. Так, болезненные ощущения после открытых операций будут более сильными и длительными нежели чем после видеоторакоскопических и роботических операций. У некоторых людей боли в области послеоперационной раны, ощущение стянутости или ломота в мышцах могут продолжаться в течение 6 месяцев или дольше. Это не означает, что с вами что-то не так. Следуйте приведенным ниже рекомендациям. Принимайте обезболивающие лекарства в соответствии с указаниями врача и по мере необходимости. Позвоните вашему врачу, если назначенное лекарство не снимает боль. Не садитесь за руль и не употребляйте спиртные напитки, если вы принимаете рецептурное обезболивающее лекарство. По мере заживления послеоперационных ран боль будет становиться слабее, и вам будет требоваться все меньше обезболивающего лекарства. Для облегчения боли и дискомфорта подойдут легкие обезболивающие средства, нестероидные противовоспалительные препараты: кетанов, ибупрофен (нурофен-экспресс), найз (нимисулид), ксефокам (лорнаксикам), диклофенак, а также другие препараты этой группы. Обезболивающие лекарства должны помочь вам по мере возврата к привычному образу жизни. Принимайте достаточное количество лекарства, чтобы вы могли спокойно выполнять упражнения. Помните, что небольшое усиление боли при повышении уровня активности является нормальным. Следите за временем приема обезболивающих лекарств. Обезболивающие лекарства наиболее эффективны через 30–45 минут после их приема. Лучше принимать лекарство при первом появлении боли и не ждать ее усиления.
Как мне ухаживать за послеоперационными ранами?
После операции у вас останется несколько разрезов. Расположение разрезов будет зависеть от типа выполненной операции. Они будут выполнены в месте проведения операции и в месте стояния плевральной дренажной трубки. У вас может возникнуть некоторое онемение под и над разрезом, а также по ходу межреберья, где выполнен разрез. Вы также можете ощущать покалывание и повышенную чувствительность в зоне вокруг разрезов в процессе их заживления. Ко времени выписки из больницы послеоперационные раны начнут заживать.
Ежедневно меняйте повязку на ране и обрабатывайте рану с использованием кожных антисептиков/бриллиантового зеленого/бетадина (обратитесь к своему лечащему врачу для разъяснения принципов ухода за послеоперационными ранами).
При выписке вашим лечащим врачом будут даны рекомендации о сроках снятии швов с послеоперационных ран. Для этого вам необходимо будет обратиться к хирургу в поликлинику по месту жительства.
В случае если после выписки из стационара в ваших послеоперационных ранах появились выделения – свяжитесь с вашим лечащим врачом.
Чем мне следует питаться дома?
Соблюдение сбалансированной диеты с высоким содержанием белка поможет вам быстрее восстановиться после операции. Ваш рацион должен включать источник здорового белка при каждом приеме пищи, а также фрукты, овощи и цельные злаки.
Как я могу предотвратить возникновение запоров?
После операции ваш стул изменится. Возможны проблемы с опорожнением кишечника (отделением кала). Если можете, пейте по 8 стаканов (250-300 мл каждый, всего 2 л) жидкости ежедневно. Пейте воду, соки, супы, молочные коктейли и другие напитки без кофеина. Напитки с кофеином, такие как кофе и сладкая газированная вода, выводят жидкость из организма. Для лечения запоров применяются как рецептурные, так и безрецептурные лекарственные средства. В случае возникновения запоров начните с 1 из следующих безрецептурных препаратов: Докузат натрия (Норгалакс) 100 мг. Принимайте по 3 капсулы один раз в сутки. Это средство размягчает стул и вызывает лишь незначительные побочные эффекты. Сенна 2 таблетки перед сном. Это стимулирующее слабительное средство, которое может вызывать спазмы.
Как я могу ускорить процесс восстановления?
Выполняйте физические упражнения не менее 30 минут в день. Это позволит вам окрепнуть, улучшит ваше самочувствие и будет способствовать выздоровлению. Включите в расписание вашего дня ежедневную прогулку. Подойдут просто прогулки по улице, ходьба на тренажерной дорожке. Если погода не очень подходит для пеших прогулок, можно провести время в торговом центре. В качестве тренировки подойдет также подъем по лестнице. Вернувшись домой продолжайте делать глубокую дыхательную гимнастику и упражнения, стимулирующие откашливание. Пейте жидкости, чтобы мокрота не была густой и легко отхаркивалась. Спросите у своего врача, сколько жидкости вам следует выпивать ежедневно. Для большинства людей это будет не менее 8–10 стаканов (объемом 250-300 мл) воды или других жидкостей (например, соков) в день. В зимние месяцы включайте в спальне увлажнитель воздуха. Соблюдайте инструкции по очистке этого устройства. Часто меняйте в нем воду. Избегайте контактов с людьми, у которых болит горло или наблюдаются симптомы простудных заболеваний или гриппа. Все это может стать причиной развития инфекции.
Не употребляйте спиртные напитки, особенно если вы принимаете обезболивающее лекарство.
Не курите. Курение сигарет всегда будет вредно для вашего здоровья. В период восстановления после операции оно особенно опасно. Курение приводит к сужению кровеносных сосудов. Это уменьшает количество кислорода, поступающего к ранам в процессе их заживления, что заметно замедляет процесс регенерации. Помните, если вы не в состоянии отказаться от курения самостоятельно, вы можете обратиться в «Центр помощи в отказе от табакокурения», расположенный на территории СПб НИИФ, связавшись с ними по горячей линии (+7 (812) 775-75-55).
Могу ли я вернуться к обычным делам?
Очень важно, чтобы после операции вы вернулись к своим обычным делам. Распределите их выполнение на весь день. Пешие прогулки и подъемы по лестнице являются превосходной физической нагрузкой. Постепенно увеличивайте расстояние, которое вы проходите пешком. Поднимайтесь по лестнице медленно, отдыхая и останавливаясь по мере необходимости. Выполняйте легкую работу по дому. По мере сил старайтесь вытирать пыль, мыть посуду, готовить простые блюда и выполнять другие дела. Занимаясь делами, задействуйте ту руку и плечо, со стороны которых проводилась операция. Например, мойтесь, расчесывайте волосы, доставайте вещи с полки шкафа именно этой рукой. Это поможет восстановить функции руки и плеча в полном объеме.
Вы можете вернуться к привычной сексуальной жизни, как только заживут послеоперационные раны, и вы не будете испытывать при этом боль или слабость.
Ваш организм сам подскажет вам, когда вы переутомляетесь. Увеличивая интенсивность нагрузок, следите за реакцией организма. Вы можете заметить, что у вас больше сил по утрам или во второй половине дня. Планируйте свои дела на то время дня, когда вы чувствуете себя энергичнее.
Нормально ли чувствовать усталость после операции?
Обычно у человека после операции меньше сил, чем обычно. Продолжительность восстановления у всех разная. Повышайте активность с каждым днем по мере ваших возможностей. Всегда соблюдайте баланс между периодами активности и периодами отдыха. Отдых — это важный фактор вашего выздоровления. Возможно, вам потребуется некоторое время, чтобы вернуться к обычному режиму сна. Старайтесь не спать в течение дня. Вам также поможет душ перед сном и прием назначенных обезболивающих лекарств.
Когда я смогу водить машину?
Могу ли я лететь на самолете?
Не летайте на самолете, пока это не разрешит ваш лечащий врач, в первые месяцы после операции старайтесь воспользоваться другими видами транспорта или вовсе откажитесь от поездок на дальние расстояния.
Когда я смогу вернуться на работу?
Сроки возвращения на работу зависят от того, какая у вас работа, какую операцию вы перенесли, и как быстро восстанавливается ваш организм. Если для возвращения на работу вам необходима справка, обратитесь к вашему врачу.
Когда я смогу поднимать тяжести?
Прежде чем поднимать тяжести, проконсультируйтесь со своим врачом. Обычно не рекомендуется поднимать ничего тяжелее обычного пакета с продуктами (5 кг) в течение как минимум 1 месяца после операции. Спросите у своего врача, как долго вам следует воздерживаться от поднятия тяжестей. Это зависит от типа перенесенной операции.
К каким врачам мне нужно обратиться после операции?
Во время выписки из стационара ваш лечащий врач отдаст вам на руки выписной эпикриз с дальнейшими рекомендациями. В случае необходимости консультации каких-либо специалистов, в эпикризе будет это указано.
По каким вопросам стоит связываться с лечащим врачом?
Иногда в послеоперационном периоде пациента могут беспокоить следующие состояния:
А также если у вас возникли любые вопросы или опасения, касательно вашего здоровья – свяжитесь со своим лечащим врачом.
Перевязка маточных (фаллопиевых) труб
Все методы женской контрацепции имеют свои положительные и отрицательные стороны, полностью от нежелательной беременности они не защищают. Перевязка маточных труб – единственный надёжный способ избежать зачатия, процедуру проводят оперативным путём.
Плюсы и минусы хирургического метода контрацепции
Перевязку фаллопиевых труб проводят по медицинским показаниям, когда последующие роды вредны для здоровья, могут стать причиной развития тяжёлых осложнений, инвалидности, смерти.
Реже операцию делают по желанию самой женщины с целью предотвращения беременности, после процедуры яйцеклетка не может встретиться со сперматозоидами, что полностью исключает вероятность зачатия.
Преимущества стерилизации
Недостатки
Устранить последствия женской стерилизации, восстановить проходимость труб можно при помощи пластических операции, но стоят они дорого, проводят их преимущественно в европейских клиниках, гарантии положительного исхода нет. Иногда прибегают к процедуре ЭКО – это тоже сложный, дорогостоящий процесс, сильный стресс для женщины, при этом репродуктологи не дают 100% гарантию наступления беременности.
Важно! Всем женщинам, которые хотят сделать стерилизацию, по закону дают полгода на размышление, поскольку процесс этот необратимый, впоследствии забеременеть не получится.
Показания и противопоказания к стерилизации
По желанию женщины перевязку фаллопиевых труб проводят при наличии хотя бы 1 ребёнка, и ей уже исполнилось 35 лет.
Медицинские показания
Когда необходима операция:
Противопоказания
Операция исключается при наличии инфекционных, спаечных процессов в органах малого таза, ожирении III, IV степени, некоторых видах новообразований. Также не проводят при тяжёлых формах общих заболеваний, при которых наркоз вводить рискованно.

Подготовка к перевязке маточных труб
Перед операцией женщина проходит всестороннее обследование, с ней проводит беседу и консультацию психолог, гинеколог.
Многие анализы можно сделать заранее в районной поликлинике, но коагулограмму, анализ мазка и осмотр гинеколога проводят обязательно непосредственно перед оперативным вмешательством.
Важно! Последний приём пищи перед операцией должен быть лёгким, не позднее 19 часов. Перед переводом пациентки в операционную ей делают очистительную клизму.
Как проходит операция
Существуют разные методы перевязки фаллопиевых труб, все операции проходят под общим наркозом, иногда делают спинальную анестезию, средняя продолжительность стерилизации – 30–60 минут.
Лапароскопия
Наиболее популярная методика перевязывания труб, отличается коротким восстановительным периодом, можно проводить под местным наркозом, после операции швов и рубцов практически не видно.
Как перевязывают трубы:
После окончания процедуры женщину переводят в палату, при отсутствии осложнений уже через 2–3 дня выписывают.
Минилапаротомия
Простой, недорогой метод оперативного вмешательства, не требует от хирурга высокой квалификации.
Такой метод операции используют после родов, но он не подходит при наличии миомы матки, ожирении.
Лапаротомия
Во время операции делают надлобковый или срединный надрез, полностью вскрывают полость живота. У операции много недостатков – длительный восстановительный период, высокая вероятность развития инфекционных осложнений, заметные шрамы, поэтому прибегают к нему при кесаревом сечении или после него.
В стационаре под наблюдением врача придётся провести 7–10 дней, после чего снимут швы.
Гистероскопический и кольпотомический доступ
Для гистероскопического доступа требуется специальное оборудование, которое позволяет воздействовать на внутреннюю оболочку труб путём коагуляции. Преимущество – отсутствие каких-либо надрезов, аппарат вводят через влагалище в полость матки, затем продвигаются к трубам, из клиники женщину выписывают через сутки.
Кольпотомный доступ – делают небольшие надрезы на задней поверхности влагалища, проходят к трубам, вытягивают их в отверстие. Часть иссекают, перевязывают хирургическими нитями, или устанавливают зажим, или же прижигают, возвращают на место, накладывают швы на разрез.
Преимущество – невысокая стоимость, недостаток – велика вероятность занесения инфекции. Перевязку проводят во второй фазе менструального цикла, через 1,5 после аборта, спустя 2–7 дня после естественных родов, или в процессе кесарева сечения.
Восстановление после хирургической стерилизации
После оперативного вмешательства необходимо на неделю отказаться от чрезмерных физических нагрузок, повой жизни, нельзя поднимать тяжести. В течение нескольких дней ванны противопоказаны, можно принимать тёплый душ, для ухода за интимной областью использовать хозяйственное мыло, но интенсивно тереть половые органы нельзя.
Побочные реакции после стерилизации возникают редко – незначительны кровотечения, боль в пояснице и вздутие живота после лапароскопии. Через 2 недели после операции необходимо пройти осмотр у гинеколога.
Где сделать и сколько стоит?
При наличии полиса в муниципальных медицинских учреждениях женскую стерилизацию проводят бесплатно, все основные расходы берёт на себя государство.
Отзывы сделавших
Перед операцией беседовала с разными врачами, все в один голос утверждали, что стерилизация никак не отразится на весе, самочувствии. Но после перевязки за 2 месяца поправилась на 15 кг, диеты, тренировки ежедневные не помогают.
Родила двоих детей, когда ещё раз забеременела, решила сделать кесарево сечение и перевязку труб. Прошло уже 5 лет, ни разу не пожалела – не нужно думать о средствах контрацепции, выгляжу молодо, чувствую себя прекрасно, вес в норме.
Отзывы врачей
Власова Лидия Васильевна
Хирургическая стерилизация – серьёзное решение, женщине необходимо тщательно всё взвешивать, нужно чётко осознавать, что шансы забеременеть после операции практически равны нулю. Да, перевязка фаллопиевых труб, самый надёжный метод контрацепции, но лучше найти хорошего гинеколога, подобрать более щадящий метод защиты от нежелательной беременности.
Перевязка фаллопиевых труб защищает от нежелательной беременности на 100%, но стерилизация – ответственный шаг, поскольку процесс непоправимый. Операции проводят с помощью лапароскопии, минилапаротомии, лапаротомии, гистероскопического и кольпотомического доступа – каждый метод занимает немного времени и не имеет серьезных негативных последствий.
Приказ Минздрава РФ от 28.12.1993 N 303 «О применении медицинской стерилизации граждан» (вместе с «Инструкцией о порядке разрешения операции медицинской стерилизации граждан», «Инструкцией по применению методов медицинской стерилизации женщин», «Инструкцией по применению медицинской стерилизации мужчин»)
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
от 28 декабря 1993 г. N 303
О ПРИМЕНЕНИИ МЕДИЦИНСКОЙ СТЕРИЛИЗАЦИИ ГРАЖДАН
В целях охраны здоровья граждан и реализации их прав на специализированный вид медицинской помощи, а также снижения числа абортов и смертности от них утверждаю:
1. Инструкцию о порядке разрешения операции медицинской стерилизации граждан (приложение 1).
2. Перечень медицинских показаний для проведения медицинской стерилизации женщин (приложение 2).
3. Инструкцию по применению методов медицинской стерилизации женщин (приложение 3).
4. Инструкцию по применению методов медицинской стерилизации мужчин (приложение 4).
1. Руководителям органов здравоохранения административных территорий, входящих в состав России:
1.1. Медицинскую стерилизацию проводить в учреждениях государственной или муниципальной системы здравоохранения, получивших лицензию на указанный вид деятельности.
1.2. При направлении граждан на медицинскую стерилизацию и ее проведении руководствоваться перечнем медицинских показаний и инструкциями, утвержденными настоящим приказом.
1.3. Разработать и согласовать с органами исполнительной власти порядок оплаты операции медицинской стерилизации.
2. Установить, что приказ Министерства здравоохранения СССР от 14.12.90 «О разрешении проведения операции хирургической стерилизации женщин» не действует на территории Российской Федерации.
3. Размножить данный приказ в необходимом количестве и довести его до сведения всех лечебно-профилактических учреждений.
4. Контроль за выполнением приказа возложить на заместителя Министра Н.Н. Ваганова.
к приказу Министерства здравоохранения
О ПОРЯДКЕ РАЗРЕШЕНИЯ ОПЕРАЦИИ МЕДИЦИНСКОЙ
Медицинскую стерилизацию, как метод контрацепции, разрешается производить только по письменному заявлению гражданина не моложе 35 лет или имеющего двух детей.
При наличии медицинских показаний гражданину выдается заключение с полным клиническим диагнозом, заверенное подписями специалистов и печатью учреждения.
Медицинская стерилизация граждан, страдающих психическими заболеваниями, если они признаны недееспособными, осуществляется только на основании судебного решения.
При установлении медицинских показаний у женщин в условиях акушерско-гинекологического стационара в истории болезни (родов) заносится соответствующая запись, заверенная подписями врача той специальности, к области которой относится заболевание, лечащего врача и руководителя учреждения (отделения) здравоохранения.
Управления охраны здоровья
к Приказу Министерства здравоохранения
МЕДИЦИНСКИХ ПОКАЗАНИЙ ДЛЯ ПРОВЕДЕНИЯ МЕДИЦИНСКОЙ
Медицинская стерилизация осуществляется с согласия женщин при следующих медицинских показаниях:
1. Диффузный токсический зоб, тяжелые формы и средней тяжести.
2. Врожденный или приобретенный гипотиреоз, некомпенсированный.
3. Сахарный диабет, тяжелая форма.
6. Хроническая недостаточность надпочечников, некупируемая кортистероидами.
7. Синдром Иценко-Кушинга.
8. Гипопластическая или апластическая анемия.
9. Серповидноклеточная анемия.
14. Цианотическая форма врожденных пороков сердца.
15. Врожденная или приобретенная аневризма аорты или легочной артерии.
16. Тетрада, триада или пентада Фалло.
17. Болезнь Эбштейна.
19. Синдром Лютембаше.
20. Синдром Эйзенменгера.
22. Хроническая ишемическая болезнь сердца.
24. Мерцательная аритмия.
25. Пароксизмальная тахикардия с частыми приступами.
26. Синдром Вольфа-Паркинсона-Уайта с частыми приступами аритмии.
29. После протезирования клапанов сердца.
30. После хирургической коррекции любого порока сердца, выполненной с неудовлетворительным результатом.
31. После имплантации искусственного водителя ритма.
32. Аневризмы артерий любой локализации, в т.ч. после хирургического лечения.
33. Тромбоэмболическая болезнь.
35. Хроническая пневмония III стадии.
37. Состояние после пневмоэктомии или лобэктомии, сопровождающееся легочно-сердечной недостаточностью.
38. Стеноз трахеи или бронхов.
39. Стеноз пищевода.
40. Хронический активный гепатит с признаками печеночной недостаточности.
41. Цирроз печени с признаками портальной гипертензии или печеночной недостаточности.
42. Хронический гломерулонефрит гипертонической и смешанной формы.
43. Любая форма гломерулонефрита с хронической почечной недостаточностью.
44. Хронический пиелонефрит, протекающий с артериальной гипертонией или хронической почечной недостаточностью.
45. Гидронефроз, сопровождающийся азотемией или пиелонефритом.
46. Единственная почка (врожденная или оставшаяся после нефрэектомии) при наличии азотемии или артериальной гипертонии, а также при туберкулезе, пиелонефрите или гидронефрозе единственной почки.
47. Поликистоз почек, осложненный пиелонефритом, артериальной гипертонией, хронической почечной недостаточностью.
48. Болезни нервной системы и органов чувств: стойкие остаточные явления перенесенных воспалительных и токсических заболеваний ЦНС с тяжелыми нарушениями функций конечностей; тяжелые формы дегенеративных и демиелинизирующих заболеваний, прогрессирующие мышечные дистрофии и другие виды миопатий; эпилепсия; отслойка сетчатки; глаукома с повышенным внутриглазным давлением; близорукость высокой степени; абиотрофия сетчатки; ангиоматоз сетчатки (болезнь Гиппель-Ландау); гемианопсии; неврит зрительного нерва; синдром головокружения и другие болезни вестибулярного аппарата; болезни слухового нерва при наличии прогрессирующего понижения слуха.
49. Психические расстройства (вне обострения): преходящие психотические состояния, возникающие в результате органических заболеваний; шизофрения; параноидные состояния; другие неорганические психозы; невротические расстройства; расстройства личности; хронический алкоголизм (все формы), токсикомании (лекарственная зависимость), умственная отсталость.
50. Болезни костно-мышечной системы и соединительной ткани: диффузная болезнь соединительной ткани, ревматоидный артрит и другие воспалительные артропатии, анкилозирующий опондилит, остеохондропатии.
51. Наследственные болезни: гетерозиготное носительство у супругов по всем многогенным заболеваниям (нарушения аминокислотного, углеводного, гликолипидного, гликопротеинового обменов). Рождение ранее детей с заболеваниями, наследуемыми сцепленно с полом (гемофилия, миопатия типа Дюшена и др.).
52. Состояние после оперативного вмешательства, связанного с удалением жизненно важного органа (легкого или его доли, почки и др.).
53. Наличие в прошлом злокачественных новообразований всех локализаций.
54. Повторное кесарево сечение при наличии детей.
55. Рубец на матке после консервативной миомэктомии.
При наличии у женщин показаний, не предусмотренных настоящим перечнем, вопрос о стерилизации решается комиссией в индивидуальном порядке.
В подготовке перечня медицинских показаний принимали участие сотрудники научного центра акушерства, гинекологии и перинатологии РАМН (М.И. Шехтман, О.Г. Фролова, В.Ф. Волгина), Московской медицинской академии им. Сеченова, Управления охраны здоровья матери и ребенка Минздрава РФ.
Управления охраны здоровья
Министерства здравоохранения РФ
ПО ПРИМЕНЕНИЮ МЕТОДОВ МЕДИЦИНСКОЙ СТЕРИЛИЗАЦИИ ЖЕНЩИН
Стерилизация может быть постоянной и временной. Постоянная стерилизация заключается в создании необратимых изменений половых органов, исключающих наступление беременности. С появлением эндоскопии стало возможным проводить временную стерилизацию.
Подготовка к хирургической стерилизации женщин
Хирургическая стерилизация проводится в гинекологическом стационаре. Перед операцией необходимо следующее обследование:
1. общий клинический анализ крови и мочи;
2. биохимический анализ крови;
4. группа крови и резус-фактор;
5. реакция Вассермана;
6. серологическая реакция на выявление ВИЧ-инфекции;
7. исследование влагалищного содержимого;
9. рентгеноскопия органов грудной клетки;
10. заключение терапевта и стоматолога.
В настоящее время наиболее популярными доступами к маточным трубам для стерилизации являются минилапаротомия и лапароскопия.
Минилапаротомия с целью стерилизации нецелесообразна при ожирении, миоме матки, фиксированной ретрофлексии матки.
Основным методом обезболивания является зндотрахеальный наркоз. У ряда больных может быть применена спинномозговая анестезия. Эндоскопическая стерилизация может выполняться под эндотрахеальным, внутривенным наркозом. Предпочтительнее эндотрахеальный наркоз, который обеспечивает лучшую релаксацию и обзор тазовых органов. В ряде случаев возможна стерилизация под местным обезболиванием.
Методы хирургической стерилизации женщин, выполняемые
во время чревосечения
Существуют следующие способы стерилизации:
1) простая перевязка труб;
2) раздавливание маточной трубы с ее перевязкой;
3) простое рассечение трубы между двумя лигатурами;
4) рассечение трубы между двумя лигатурами с погружением ее концов;
5) сегментарная резекция трубы с различной обработкой оставшихся ее концов;
6) эксцизия трубы из угла матки с ее резекцией или удалением;
7) погружение абдоминального конца трубы;
8) наложение колец (клипс) на маточные трубы;
9) введение пробок в устья маточных труб при гистероскопии;
2-й способ стерилизации состоит в раздавливании трубы с последующей ее перевязкой по Мадленеру (Madlener). Труба захватывается посередине и подтягивается кверху в виде прямого угла. Затем накладывается крепкий зажим на оба колена трубы и часть мезосальпинкса между ними. Ткани сжимаются так, чтобы были не толще листа бумаги. Зажим снимается, раздавленный участок перевязывается капроновой лигатурой. Модификация стерилизации по Мадленеру предложена Вазером (Waser). Она отличается тем, что зажим для раздавливания накладывается не у основания угла трубы, а ниже, что формирует раздавливаемый участок большей протяженности. Эта операция также иногда бывает недостаточно надежной, но ее можно рекомендовать, когда желательно обойтись небольшим бескровным вмешательством (Рис. 1, 2).
Наиболее надежными способами стерилизации являются рассечение или резекция маточных труб (3, 4, 5, 6).
Стерилизация в виде рассечения трубы между двумя лигатурами с погружением ее концов имеет множество модификаций. Наиболее приемлемым является стерилизация по Ашу (Asch).
Наиболее надежной является стерилизация по типу резекции части трубы с погружением ее концов под брюшину. Наиболее удачна из всех вариантов такой стерилизации модификация Дюцманна (Dutzmann). Захватывают 2-мя зажимами брюшину, покрывающую трубу, на расстоянии 4 см друг от друга, причем 1-й зажим накладывается на 1 см от угла матки. Скальпелем рассекается брюшина над трубой в продольном направлении. Труба выделяется из ложа. Под трубу подводятся лигатуры, труба перевязывается, участок ее между лигатурами резецируется. Концы трубы погружаются между листками широких связок, после чего края разреза брюшины соединяются непрерывным швом (рис. 5).
Рис. 3. Стерилизация по Томасу-Кереру
Рис. 4. Стерилизация по Ашу
Резекция ампулярного отдела трубы выполняется по Мерману (Mermann) и имеет ограниченное применение. Суть ее состоит в следующем: труба отделяется от брыжейки на всем протяжении, ампулярный отдел отсекается и трубы пришиваются к передней поверхности матки. Автором стерилизация выполнялась влагалищным путем через задний свод влагалища.
Способ погружения ампулярного отдела трубы в настоящее время практического значения не имеет.
Рис. 5. Стерилизация по Дюцману
Рис. 6. Стерилизация по Брауде
Перечисленные способы стерилизации выполняются, как правило, во время лапаротомии как дополнительное оперативное вмешательство, как самостоятельная операция стерилизация может выполняться при минилапаротомии. Выбор способа стерилизации зависит от мастерства хирурга. Наиболее целесообразно пользоваться способом Дюцманна. Все указанные способы стерилизации предназначены для постоянной стерилизации женщины. Но следует отметить, что в настоящее время всегда возможно в дальнейшем восстановление проходимости маточных труб путем операции с использованием микрохирургической техники.
Методы хирургической стерилизации женщин, выполняемые
во время эндоскопии
Стерилизация осуществляется во время лапароскопии или гистероскопии.
I. Электрокоагуляция маточной трубы.
II. Механическая окклюзия маточных труб.
Каждый из указанных методов имеет свои положительные и отрицательные стороны, осложнения. Выбор того или иного метода зависит от имеющегося в распоряжении хирурга оборудования, собственного опыта, топографоанатомических взаимоотношений в малом тазу.
К методам электрокаутеризации относятся:
1) униполярная диатермия,
2) биполярная каутеризация,
3) терминальная коагуляция,
4) выпаривание лазером и фотокоагуляция.
Биполярная каутеризация, щипцы для которой предложены Rioux и Kleppingen, исключает возникновение дистальных ожогов и повреждений, но предполагает столь же высокую местную температурную реакцию, чего надо опасаться при ее выполнении.
Метод выполняется следующим образом:
Лапароскопия выполняется типично. Вводится в брюшную полость оптическая система лапароскопа. Производится осмотр органов брюшной полости и малого таза. Оценивается состояние маточных труб (наличие перитубарных спаек, сращений с соседними органами, величина маточных труб, их диаметр, подвижность и т.д.). Вводятся биполярные коагуляционные щипцы. Маточная труба захватывается щипцами в истмическом отделе на расстоянии не менее 2 см от угла матки, таким образом, чтобы бранши щипцов лежали только на трубе. Это позволяет избежать коагуляцию мезосальпинкса. Затем осуществляют непосредственно электрокоагуляцию трубы в любом из трех режимов:
1. Труба коагулируется 2-мя захватами щипцов по 15 секунд каждый.
2. Труба коагулируется 6-ю захватами щипцов по 2,5 секунды каждый.
3. Труба коагулируется 8-ю захватами щипцов по 1,5 секунды каждый.
Зона коагуляции при 2, 3 режимах составляет около 1,5 см (рис. 7).
Для уменьшения риска реканализации трубы можно произвести рассечение маточной трубы в месте коагуляции.
Выпаривание лазером и фотокоагуляция. При наличии лазерной хирургии маточные трубы могут быть рассечены фокусированным лучом CO2 лазера, что проводится абсолютно бескровно и без осложнений.
Возможна стерилизация и с помощью CO2 лазера при лапароскопии. Метод эффективен, но не целесообразен из-за дороговизны.
При наличии специального гистероскопического инструментария стерилизация может быть произведена с помощью эндокоагуляции маточных труб специальным манипулятором-коагулятором, введенным в операционный канал гистероскопа под контролем зрения.
Механические методы стерилизации. В настоящее время являются наиболее простыми и надежными методами стерилизации. Выбор того или иного средства окклюзии зависит от технической оснащенности, показаний и противопоказаний. Так, при наличии фиксированных фиброзированных, и отечных маточных труб наложение колец Falope невозможно, поскольку приводит к прорезанию, ишемии тканей и кровотечению.
Рис. 7. Лапароскопическая стерилизация
с помощью электрокоагуляции
Рис. 8. Лапароскопическая стерилизация с помощью колец
Техника лапароскопической стерилизации с помощью
Если маточная труба отечна или фиброзирована, метод механической окклюзии с помощью колец не целесообразен, ибо может привести к рассечению и отрыву трубы.
Из других методов механической стерилизации при лапароскопии заслуживают внимание окклюзия маточных труб специальными клипсами Hulka-Climens (рис. 9), клипсами Filshie, клипсами Bleiera, клипсами Wecke и клипсами Tupla.
Эти клипсы изготовлены из различных полиамидных, рентгено-контрастных материалов. Применяются довольно широко в различных странах и эффективны. Выбор метода зависит от технической оснащенности клиники, опыта хирурга и показаний к стерилизации.
Сравнение современных методов трубной стерилизации
(Siddhartha D и соавт.)
Ведение послеоперационного периода
Ведение пациенток с лапаротомией не имеет отличительных особенностей. Время выписки их зависит от основного объема оперативного вмешательства.
Осложнения хирургической стерилизации женщин
Маточные трубы хорошо васкуляризируются через сеть анастомозирующих сосудов в брыжейке трубы. Поэтому оперативные вмешательства, связанные со стерилизацией, требуют деликатного обращения с тканями и проведения тщательного гемостаза.
Сосуды, проходящие в брыжейке трубы, могут повреждаться и приводить к кровотечению во время операции, а иногда и в послеоперационном периоде. Если во время проведения гемостаза произошло прокалывание иглой сосуда, то может образоваться гематома, достигающая значительных размеров.
Эндоскопическая стерилизация при правильном подходе к проблеме использования инструментов вызывает минимальное число осложнений. Однако не следует забывать, что при злектрокоагуляции трубы могут возникнуть ожоги окружающих тканей и органов.
При аппликации кольца на трубу возможно рассечение ее браншами инструмента, что может вызвать кровотечение.
Для успешной эндоскопической стерилизации женщин необходимо соблюдать следующие условия: использование хороших инструментов, адекватный пневмоперитонеум, хорошая визуализация всех этапов операции.
Пациентки после эндоскопической стерилизации могут испытывать небольшие боли в течение нескольких часов.
Инструкция подготовлена сотрудниками научного центра акушерства, гинекологии и перинатологии РАМН (Л.В. Адамян, С.Е. Белоглазова)
управления охраны здоровья
Министерства здравоохранения РФ
ИНСТРУКЦИЯ ПО ПРИМЕНЕНИЮ МЕДИЦИНСКОЙ СТЕРИЛИЗАЦИИ МУЖЧИН
Из существующих методов мужской хирургической контрацепции наиболее эффективным в утвердившимся в мировой практике является вазорезекция. Метод вазокклюзии с помощью различных синтетических материалов находится в настоящее время на стадии клинической апробации и поэтому не может быть рекомендован к широкому клиническому применению.
Вмешательство предпочтительней проводить под местной анестезией, Общая (внутривенная) анестезия может быть использована при наличии грубых рубцов в пахово-мошоночной области.
Наилучшим доступом к семявыносящемуся протоку, где он легко пальпируется в составе семенного канатика, является верхняя часть мошонки. Для обработки операционного поля необходимо использовать водорастворимые растворы йодистых препаратов или водные растворы хлоргексидина.
При использовании местной анестезии нельзя добавлять в раствор анестетика адреналин в связи с возможностью длительной ишемии и постоперационных болей в яичках.
Осложнения крайне редки и обычно связаны с образованием гематом. При небольших гематомах достаточно соблюдение постельного режима, применение суспензория и пузыря со льдом. Лечение больших гематом потребует госпитализации и введения дренажа или ревизии раны. Нагноение ран встречается гораздо реже, чем образование гематом. Обычно это нагноение в области кожной лигатуры, которую необходимо удалить и наложить повязку с одним из растворов антисептика.
Более редким осложнением является формирование сперматогенной гранулемы в области пересеченного семявыносящего протока. В большинстве случаев гранулема, обнаруженная пациентом, бессимптомна и хорошо поддается консервативному лечению противовоспалительными препаратами. В противном случае гранулема может быть иссечена хирургическим путем.
По данным литературы, вазорезекция не способствует увеличению частоты сердечно-сосудистых и других заболеваний, более того, у многих пациентов отмечено повышение половой потенции.
Вазорезекция считается эффективной при отсутствии сперматозоидов в двух микроскопических исследованиях эякулята. До проведения контрольного исследования должно произойти не менее 12 эякуляций. До этого времени пара должна применять другие методы контрацепции.
В подготовке инструкции принимали участие сотрудники НИИ урологии (В.Г. Горюнов), Республиканского центра репродукции человека (В.И. Васильев), Управления охраны Здоровья матери и ребенка Минздрава России.