Есть ли шанс забеременеть при низком АМГ?
Это часто поступающий от пациентов вопрос. Ответит на него наш акушер-гинеколог и репродуктолог Кикина Юлия Алексеевна.
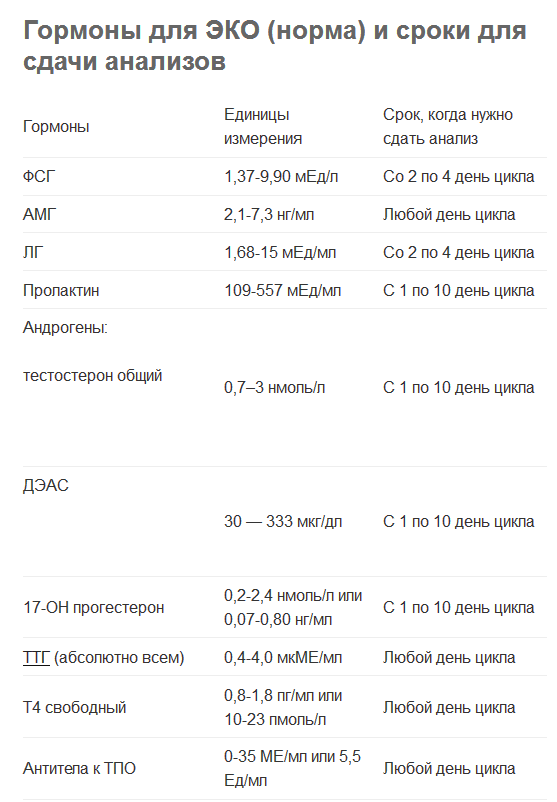
Что такое антимюллеров гормон (АМГ)?
Это трансформирующий фактор роста, который вырабатывается и у мужчин, и у женщин. Во внутриутробном периоде этот гормон ответственен за регресс органов мюллерова протока и правильное формирование маточных труб, матки и верхней части влагалища. В детском возрасте уровень АМГ низкий, к репродуктивному повышается, после 35 начинает снижаться. У женщин АМГ вырабатывается в преантральных и малых антральных фолликулах размером менее 4 мм. Продукция АМГ не зависит от уровня фолликулостимулирующего гормона (ФСГ) и не меняется в течение менструального цикла, поэтому его можно сдавать в любой день и определять по нему репродуктивный потенциал женщины — а именно, сколько еще осталось фолликулов с яйцеклетками в яичниках. В норме уровень АМГ составляет 1.0 — 2.5 нг/мл.
Когда АМГ снижается?
Можно ли увеличить уровень АМГ?
Реальных методов изменить уровень АМГ не существует. Потому что, как я уже говорила, основная причина снижения АМГ — уменьшение уровня преантральных фолликулов, т.е снижение фолликулярного резерва. Способов восстановить фолликулярный запас не существует. Но в разных лабораториях результат анализа может быть разным, поэтому бывают случаи, когда пересдача анализа дает женщине ложную надежду, потому что результат оказывается немного выше предыдущих значений. Но если АМГ меньше, чем 0.6, то принципиальной разницы нет — 0.1 или 0.5 нг/мл. И то, и другое — крайне низкие показатели, которые говорят о существенном снижении ресурса яичников. Поэтому, если результат АМГ менее 0.5 нг/мл, его можно не мониторить.
Возможна ли беременность при низком АМГ?
Да, но возможность достижения беременности определяется не только уровнем АМГ, но еще и целым рядом показателей.
В первую очередь, это возраст. Если возраст женщины до 35 лет, шансы на достижение беременности достаточно велики, даже если уровень АМГ крайне низкий. У меня была пациентка 27 лет, после нескольких операций на яичниках по поводу эндометриоза, у которой АМГ был 0.1 нг/мл. На ЭКО мы с ней получили всего 1 клетку, 1 эмбрион. Но эмбрион был качественный и беременность наступила с первой попытки и закончилась благополучными родами.
Второй момент — регулярный менструальный цикл. Если менструация регулярная, через 28–30 дней вместе с остальными факторами это дает хороший шанс на успех.
Очень важный фактор — уровень ФСГ (фолликулостимулирующего гормона гипофиза). Если он в норме, значит, работа яичников не нарушена и есть шанс на получение качественных клеток и наступление беременности.
Один из основных критериев — картинка узи: количество фолликулов диаметром до 10 мм на 2–3 день менструального цикла. Если в яичниках не менее 5 фолликулов с каждой стороны — это очень хороший задел для успешной программы ЭКО, даже если уровень АМГ составляет 0.1 нг/мл. Напрашивается вопрос: а возможно ли такое вообще? Как ни странно, возможно. И в моей практике есть целый ряд подобных успешных примеров.
Еще важный показатель — уровень ингибина В более 40–100 пг/мл.
Итак, АМГ — далеко не единственный фактор, определяющий перспективы достижения беременности, поэтому паниковать его снижения не стоит. Множественные успешные протоколы у пациенток со сниженным уровнем АМГ — еще одно постоянно обновляющееся доказательство. Надеюсь, у всех все получится и количество успешных программ будет только расти!
ЭКО и АМГ
Лебедева Марина Юрьевна
АМГ – антимюллеровый гормон играет важную роль в организме женщины, который вырабатывается гранулезой, расположенной в фолликулах яичников. Она отвечает за выработку яйцеклеток, пол эмбриона, участвует в сперматогенезе.
Выработка антимюллерового гормона не зависит от уровня гонадотропинов, которые отвечают за работу яичников, а также от менструального цикла. Поэтому даже при нормальном цикле его уровень может быть низким.
Если АМГ вырабатывается в недостаточном количестве, это приводит к бесплодию, а также к неудачному ЭКО-протоколу. Так, перед экстракорпоральным оплодотворением женщине назначается анализ на уровень АМГ. Если содержание низкое, врач не гарантирует успех ЭКО – в момент стимуляции яичники могут не отреагировать на проведенную гормонотерапию, но при желании пациентки провести процедуру, предпринимаются соответствующие меры.
Нормы АМГ для ЭКО
Анализ АМГ при ЭКО делается на третий день менструального цикла, также он показывает картину других показателей, важных при зачатии – уровня АМН и ингибитора В. У женщин репродуктивного возраста нормой считается уровень показателя в пределах 2-4 нг/мл. Это свидетельствует о хорошем овариальном резерве и нормальной работе яичников.
При снижении показателя до 1 нг/мл имеет место их плохая функциональность, недостаточный запас фолликулов, истощение половых желез, что плохо для экстракорпорального оплодотворения. Высокое содержание гормона также негативно влияет на исход процедуры.
Низкое содержание антимюллерового гормона не влияет на исход ЭКО, а именно, на приживаемость подсаженного эмбриона. Проблемы возникают в процессе стимуляции, когда яйцеклеток недостаточно, а также при оплодотворении, что связано с их плохим качеством. Это может препятствовать формированию эмбриона.
По мнению специалистов, для ЭКО минимальный уровень АМГ может составлять 0,8 нг/мл, не ниже.
Какие нормы существуют к сдаче анализа на уровень АМГ
Чтобы анализ на АМГ был максимально информативным, существуют правила подготовки, которым должна следовать пациентка. А именно:
Нельзя сдавать пробу в период заболеваний, ОРВИ, других инфекций, а также после интенсивных занятий спортом в течение длительного периода времени. Оптимальный период для сдачи – 3-5й день менструального цикла.
Показаниями для сдачи АМГ является:
Возможно ли проведение ЭКО с низким АМГ?
Если терапия не оказала должного воздействия на работу яичников, исходя из возраста пациентки, программа корректируется до получения эффекта. При успешной стимуляции доктор переходит к дальнейшим этапам ЭКО – пункции яичников и оплодотворению яйцеклеток. По истечении 3-5 дней после оплодотворения, когда яйцеклетка начала активно делиться, проводится вживление эмбрионов в матку.
Последующие несколько недель пациентка находится под наблюдением репродуктолога, наблюдающего за приживаемостью зародыша и состоянием пациентки. Если процедура прошла успешно, отклонений нет, беременную переводят на учет в женскую консультацию.
ЭКО при низком АМГ
Низким уровнем антимюллерового гормона считается показатель в пределах 0,3-2,2 нг/мл, но если показатель ниже 0,8 процедура проводится только по настоянию пациентки, что обусловлено малой вероятностью положительной реакции яичников на гормоностимуляцию. В зависимости от результатов анализов на АМГ, при низкой концентрации вещества могут применяться различные ЭКО-протоколы. Под ними следует понимать схему лечения для стимуляции яичников. А именно:
При низком овариальном резерве также может назначаться трансдермальный тестостерон, андрогены, в лютеиновую фазу – эстрогены, препараты ЛГ и ХГЧ, Л-аргинин. Показаны процедуры на улучшение микроциркуляции, фито-, гирудотерапия, кортикостероиды.
ЭКО с низким АМГ и высоким ФСГ
ФСГ – фолликулостимулирующий гормон, вырабатываемый гипофизом, влияющий на рост фолликулов с качественными яйцеклетками. При низком уровне АМГ повышается выработка ФСГ, что негативно сказывается на созревании яйцеклеток, соответственно и на ЭКО – невозможно провести процедуру оплодотворения.
Если содержание ФСГ невысокое, есть шансы, что экстракорпоральное оплодотворение пройдет успешно. Для этого назначается короткий протокол с минимальной гормоностимуляцией яичников с целью получения нескольких качественных клеток.
Если уровень фолликулостимулирующего гормона значительно превышает гранично допустимую норму – 40 и выше мМЕ/мл, ЭКО проводится с использованием донорской яйцеклетки. Но высокое содержание ФСГ – не приговор, так как его уровень может меняться, на что влияют следующие факторы:
Чтобы определить точную причину повышения ФСГ, врач назначает дополнительные обследования.
ЭКО и высокий АМГ
Высокое содержание антимюллерового гормона говорит о наличии патологий в организме женщины. Чаще это поликистоз яичников или гранулезные образования в них, отсутствие овуляции, задержки в половом развитии. Также спровоцировать повышение АМГ может курение, злоупотребление спиртным, обострение хронических заболеваний, психоэмоциональные стрессы. Наиболее частой причиной высокого АМГ является СПКЯ – синдром поликистоза яичников.
Высоким считается показатель, если концентрация гормона превышает 6,8 нг/мл. Это не является препятствием к проведению ЭКО, но определенные риски есть. В процессе стимуляции существует вероятность осложнений в виде ГСЯ (гиперстимуляция яичников), для которой характерна сильная отечность, ухудшение кровообращения в ОМТ (органах малого таза).
В единичных случаях ГСЯ приводит к летальному исходу. Чтобы исключить малейшие риски, при высоком уровне антимюллерового гормона экстракорпоральное оплодотворение осуществляется с собственными яйцеклетками, без стимуляции. Если есть показания, может проводиться минимальная гормоностимуляция, при проведении которой пациентка находится под наблюдением репродуктолога.
Ответы на популярные вопросы
Как повысить АМГ у женщин?
АМГ количественный показатель, который значительно повысить невозможно.
Повышен АМГ при планировании беременности, что делать?
Все зависит от клинических симптомов, анамнеза и цифр АМГ. Возможно понадобится стимуляция овуляции, а возможно и оперативное лечение. Решает врач.
Когда можно сдавать амг
Комплексное лабораторное обследование женщины при подготовке к процедуре ЭКО, включающее общеклинические тесты, развернутый анализ гормонального фона и анализы на основные инфекции.
Анализы для женщины перед ЭКО.
Синонимы английские
Female health check-up before in vitro fertilization (IVF), IVF preparation panel, female partner.
Какой биоматериал можно использовать для исследования?
Венозную кровь, мазок на предметном стекле, мазок урогенитальный, мазок с внешней поверхности шейки матки, мазок с внутренней поверхности шейки матки (из цервикального канала), среднюю порцию утренней мочи.
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Экстракорпоральное оплодотворение (ЭКО) – один из самых эффективных методов лечения бесплодия. Процедура ЭКО, однако, требует тщательной подготовки. Хотя объем и состав лабораторного обследования женщины при подготовке к процедуре ЭКО различается между репродуктивными центрами, он чаще всего включает следующие компоненты:
Общеклинические тесты проводятся всем планирующим беременность женщинам, независимо от того, наступает ли беременность естественным путем или с помощью репродуктивных технологий. В эту группу анализов входят:
В большинстве случаев эти изменения не приводят к тромбозу. Однако, если у женщины уже имеется врождённая или приобретенная склонность к тромбообразованию, изменения гемостаза при наступлении беременности могут привести к серьезным осложнениям, таким как тромбоз плацентарных сосудов и задержка внутриутробного развития плода (ЗВУР). Учитывая эту особенность, при подготовке к беременности, в том числе с помощью ЭКО, рекомендуется исследовать следующие показатели:
Исследование гормонального фона предназначено для оценки работы гипофиза, яичников, надпочечников, а также щитовидной железы и их влияния на фертильность женщины:
Цитологические и микроскопические исследования:
Анализы на скрытые ИППП: Mycoplasma spp, Ureaplasma spp, Chlamydia trachomatis. Хотя, в отличие от TORCH-инфекций, эти патогены не представляют непосредственной угрозы для нормального развития плода, они могут отрицательно влиять на исход беременности, в том числе повышать риск преждевременного разрыва плодных оболочек и хориоамнионита. Если у женщины были выявлены одна или несколько указанных ИППП, паре предлагают пройти соответствующее лечение до начала процедуры ЭКО.
Дополнительные тесты:
Данное комплексное исследование позволяет оценить основные клинико-лабораторные параметры, которые учитываются при планировании ЭКО. Следует, однако, отметить, что зачастую обследование пары представляет собой уникальный набор анализов, поэтому могут потребоваться некоторые другие тесты.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Для каждого показателя, входящего в состав комплекса:
168 Гормональные анализы при планировании ЭКО (20-23 день цикла)
356 Обследование мужчины при планировании ЭКО
Кто назначает исследование?
Об АМГ-анализе
Что такое АМГ?
Антимюллеров гормон (АМГ) — это гормон, вырабатывающийся у женщины с момента рождения до менопаузы По его показателям можно судить о том, сколько в яичниках осталось яйцеклеток, способных созреть и быть оплодотворенными. С течением времени количество таких клеток уменьшается, как и способность женщины к деторождению. Уровень АМГ в крови — один из наиболее точных маркеров этой способности.
Антимюллеров гормон очень точно предсказывает не только шансы естественного зачатия, но и успех ЭКО. Тестирование уровня АМГ входит в число обязательных при подготовке к искусственному оплодотворению. Этот же тест успешно используют прогрессивные женщины, желающие отложить свое материнство без негативных последствий: с его помощью они узнают, сколько еще осталось времени, чтобы родить малыша.
Подготовка к исследованию
Тест АМГ можно сдавать в любой день цикла. При подготовке к исследованию необходимо соблюсти простые правила и предписания:
Воздержитесь от еды за 2–3 часа до анализа
Вы можете выпить чистой воды
Не курите как минимум за 3 часа до анализа
Избегайте стрессовых ситуаций
Исключите тяжелые физнагрузки за 3 дня
Проконсультируйтесь с врачом, если принимаете какие-либо медицинские препараты
Не сдавайте анализ на АМГ во время болезни
Не пейте алкоголь за несколько дней до анализа
Норма АМГ у женщин
Диапазоны значений (референсные интервалы) зависят от используемых методик и оборудования при проведении теста. Они устанавливаются каждой конкретной лабораторией и могут отличаться в разных медицинских центрах. Поэтому результаты, полученные в разных лабораториях и учреждениях, нельзя сравнивать между собой, а периодическое измерение уровня АМГ с течением времени стоит производить в одной и той же лаборатории.
Дополнительно
Какие ещё заболевания диагностируются с помощью АМГ-анализа?
Уровень АМГ в крови может многое рассказать о репродуктивном статусе и женщин, и мужчин. С помощью анализа на антимюллеров гормон определяют:
Способность зачать ребёнка у женщин (овариальный резерв)
Синдром поликистозных яичников
Опухоли гранулёзных клеток и их рецидивы
Прогноз восстановления репродуктивной функции после проведения химиотерапии при лечении онкологических заболеваний
Задержку и преждевременное половое созревание у мальчиков
Крипторхизм и анорхию у мальчиков
Гермафродитизм у детей
Прогнозирование времени наступления менопаузы
Как проверить свое
репродуктивное здоровье?
Сдайте кровь на уровень антимюллерова гормона, чтобы точно знать, сколько еще времени осталось у вас в запасе. Сделать это можно, подобрав самую удобно расположенную лабораторию в своем городе.
Это важно знать
Узнайте больше об АМГ-анализе в нашем блоге
Важная информация
Часто задаваемые вопросы
Обследование назначается женщинам при подозрении на поликистоз (множественные кисты яичников) и злокачественные опухоли. Сдача анализа показана также при нарушениях менструального цикла. Поэтому если специалист рекомендовал пройти такое исследование, лучше последовать его совету.
Важно понимать, что сдавать анализ нужно в лаборатории, где биоматериал изучается вручную. Результаты полученные на автоматическом тесте, гораздо менее вариабельны, в отличии от ручной системы. Также следует учитывать, что разница в результатах от лаборатории к лаборатории будет незначительной, но она может быть.
Наши партнёры
Реклама лекарственных препаратов, медицинских услуг, в том числе методов профилактики, диагностики, лечения и медицинской реабилитации, медицинских изделий должна сопровождаться предупреждением о наличии противопоказаний к их применению и использованию, необходимости ознакомления с инструкцией по применению или получения консультации специалистов.
«Запас яйцеклеток» для поздней беременности
Поделиться:
Если вы читали предыдущую статью о проблемах зачатия в возрасте «за 40», то, возможно, у вас возник вопрос: «Неужели все так фатально? Может быть, есть шанс сэкономить яйцеклетки и продлить их продуктивный век?». На этот счет ходят разные догадки, и сейчас мы разберемся, какие из них верны, а какие нет.
Миф об экономии яйцеклеток
Я достаточно часто сталкиваюсь с убеждением, что женщины, принимающие оральные контрацептивы, экономят яйцеклетки. Казалось бы, все сходится: контрацептивы подавляют овуляции, значит, яйцеклетки не расходуются и ждут своего шанса. Признаюсь, это было бы великолепно, но, увы, это не правда.
Дело в том, что начальные фазы роста и созревания фолликулов совершенно не зависят от гормонов и происходят непрерывно, начиная с внутриутробного периода. Современные противозачаточные таблетки способны лишь не допустить активного роста фолликула до лидирующего состояния и заблокировать овуляцию. Все остальные фолликулы (большинство) точно так же подвергаются регрессу и больше не смогут принимать участие в репродуктивных процессах.
Более того, до сих пор среди исследователей и ученых случаются споры о том, что длительный прием КОК может привести к угнетению резерва ооцитов в яичниках. Действительно, у пациенток, длительно принимающих КОК, яичники уменьшаются в размерах. Однако подобные эффекты обратимы, а для оценки истинного состояния яичников следует проводить исследования не ранее чем через 3 месяца после прекращения гормональной контрацепции.
КОК и сохранение фертильности
Тем не менее гормональные контрацептивы вносят свой вклад в сохранение фертильности. Нет нежелательных беременностей — нет абортов, а значит, нет травмы эндометрия и хронического эндометрита. Нет циклических колебаний гормонального фона — нет сбоев и поломок, нет образования кист, а значит, нет необходимости в операциях по поводу апоплексии или кисты яичника.
Сгущение цервикальной слизи, характерное для эстроген-гестагенных контрацептивов, не позволяет инфекционным агентам проникать в матку и маточные трубы и вызывать воспалительные процессы. А значит, вероятность трубно-перитонеального бесплодия стремится к нулю.
Эффект отмены (rebound effect)
Способность гормональных контрацептивов ускорить наступление беременности хорошо известна. Безусловно, это далеко не 100%-ный способ, но после отмены КОК в первые 4 цикла благополучно беременеет 60 % женщин.
Считается, что во время приема контрацептивов в яичниках накапливается группа вторичных фолликулов, готовых ринуться «в бой», как только поступит команда. При этом действительно могут возникнуть условия для одновременного созревания нескольких доминантных фолликулов и незначительно повышается вероятность многоплодной беременности.
Оценка овариального резерва
Если проблема отложенного материнства для вас актуальна, то в первую очередь стоит побеспокоиться и сдать определенные анализы женщинам:
Для того чтобы приблизительно оценить сохранность запасов яйцеклеток в яичниках, врачи определяют уровень АМГ (антимюллерового гормона) и используют УЗИ. Кровь на АМГ следует сдать на 3–5-й дни менструального цикла натощак, за 24 часа исключив прием гормональных препаратов.
УЗИ для оценки овариального резерва делают прямо во время менструации — на 2–5-й день цикла. Врач измерит длину, ширину и толщину яичников для определения их объема и подсчитает количество видимых фолликулов в каждом яичнике. Считается нормальным, если в этот период в яичниках находится от 5 до 15 фолликулов диаметром 2–5 мм. Если фолликулов меньше 5, а объем яичника меньше 3 кубических сантиметров, то речь идет о снижении пула годных яйцеклеток.
Отложить про запас
Эффективность процедуры зависит от возраста женщины в момент извлечения яйцеклетки. По данным за 2014 год, в США благополучная имплантация происходит в 43 % случаев, если яйцеклетка извлечена до 35 лет, однако после 35 шансы тают буквально на глазах, в итоге при криоконсервации яйцеклеток у женщин старше 40 лет вероятность успеха стремится к нулю. В то же время женщины, прошедшие процедуру до 30, имеют шансы никогда не воспользоваться «запасом», самостоятельно родив всех желанных детей.
Еще одним возможным методом сохранения фертильности является заморозка части яичника. Это позволяет сохранить большое количество ооцитов в первичных фолликулах без стимуляции яичников, но требует хирургического вмешательства для получения фрагментов тканей. Такой вариант чаще всего предлагают молодым женщинам перед началом химиотерапии или лучевой терапии.
Сейчас криоконсервация ооцитов практически не уступает в эффективности заморозке эмбрионов 2 и, безусловно, предпочтительнее для женщин, которые не определились с выбором отца для будущего ребенка. Исследователи считают, что программы криоконсервации могут стать наиболее востребованной обществом «страховкой» от бесплодия, связанного с поздней реализацией репродуктивных планов. Так это или нет — покажет время.
1 Wilson C, Check JH, Summers-Chase D. Successful pregnancies from embryos cryopreserved more than ten years: two case reports // Clin Exp Obstet Gynecol. 2006; 33(2): 79.
2 Ho JR, Woo I, Louie K et al. A comparison of live birth rates and perinatal outcomes between cryopreserved oocytes and cryopreserved embryos // J Assist Reprod Genet. 2017; 34(10): 1359. Epub 2017 Jul 17.