Мигрень и контрацепция
Поделиться:
Более всего на свете прокуратор ненавидел запах розового масла, и все теперь предвещало нехороший день, так как запах этот начал преследовать прокуратора с рассвета… Да, нет сомнений! Это она, опять она, непобедимая, ужасная болезнь гемикрания, при которой болит полголовы. От нее нет средств, нет никакого спасения. М. Булагков «Мастер и Маргарита»
Мигрень — мучительная головная боль, которая может сопровождаться тошнотой, усиливаться от малейшего звука, света и заставляет нас немедленно лечь в постель в темной комнате, закрыть глаза и надеяться, что приступ вскоре пройдет. Далеко не всякая головная боль является мигренью. Если, несмотря на боль, вы можете как-то передвигаться и выполнять привычные обязанности, скорее всего, боль не носит мигренозный характер.

Экспресс-тест на мигрень
Если на любой вопрос вы отвечаете «Да», возможно, вы страдаете мигренью.
Зачем гинекологам эта головная боль?
Несмотря на то что «голова — предмет темный и исследованию не подлежит», врачам-гинекологам часто приходится вникать в подробности головных болей пациенток. Как болит, когда болит, связана ли боль с менструальным циклом. Самых «подозрительных» пациенток мы обязательно отправляем на консультацию к врачам-неврологам для уточнения диагноза.
Читайте также:
Таблетки от мигрени
Оказывается, пациентки страдающие мигренью, имеют высокий риск развития инсульта, а прием КОК в сочетании с мигренью может увеличить этот риск в 2–4 раза.
Трагический случай из жизни

Эта история 3 произошла в небольшом городке Норвич (Великобритания). Луиза Палфрейман — мать-одиночка 32 лет — принимала КОК с 15 летнего возраста. Пилюли прекрасно устраняли менструальные боли и обеспечивали надежную контрацепцию. За год до трагедии Луиза перешла на новый препарат, после чего начались мучительные приступы головной боли, сопровождавшиеся тошнотой и рвотой. Приступы были длинными, Луиза проводила в темной комнате до 7 дней. Пациентка обратилась к врачу, но специалист не связал тяжелое течение мигрени с приемом КОК и не обратил внимание на то, что Луиза курила.
Надо отметить, что трагедия не разразилась внезапно. Целый год организм молодой женщины выдерживал натиск обстоятельств, но однажды утром Луиза проснулась от сильной головной боли, стреляющей в правый глаз. Быстро нарастало онемение половины тела, и молодая женщина упала на пол в собственной кухне. К счастью, в кармане халата был мобильный телефон, позволивший вызвать скорую помощь.
Луизе пришлось заново учиться ходить, принимать ванну и готовить еду. Левая рука еще не до конца восстановила подвижность, но женщина делает упражнения, посещает физиотерапию и мечтает самостоятельно сделать бутерброд для своей дочери Алиши. Луиза Палфрейман не возражает против того, чтобы ее история была предана огласке, потому что хочет, чтобы ее пример предупредил других женщин.
Почему это произошло?
Безусловно, причиной трагедии стала небрежность. Инсульт и инфаркт — чрезвычайно редкие события на фоне приема КОК. Они не возникают на ровном месте или внезапно. Организм сигнализирует нам о своей проблеме задолго.
Измерение артериального давления — обязательная опция при решении вопроса, может ли пациентка принимать КОК. Но особого внимания требуют мигренозные головные боли, впервые появившиеся во время приема препарата. Каждый случай должен быть тщательно оценен, решение о продолжении приема противозачаточных таблеток принимается в соответствии с медицинскими критериями приемлемости.
Курящие женщины старше 35 лет не должны принимать КОК — это дорога к инсульту или инфаркту. Луизе на момент описанных событий было 32 года — это мало для того, чтобы запретить ей прием КОК в связи с курением или мигренью, но вполне достаточно, чтобы понимать: сочетание двух факторов риска может стать причиной развития серьезных осложнений.
Мигрень с аурой — самый опасный вариант
Аура — это не то, что видят экстрасенсы над головами граждан. Аура — это расстройство нервной системы, при котором нарушается зрение, осязание, слух, обоняние или речь.
Чаще всего пациентки описывают яркое «слепое» пятно в одном глазу, увеличивающееся в размере и в итоге принимающее лунообразную форму с зазубренными краями. Аура появляется перед приступом головной боли и сохраняется от нескольких минут до часа. Аура — категорическое противопоказание для приема КОК из-за высокого риска развития инсульта.
Для того чтобы разобраться и запомнить, в каких случаях можно начинать или продолжать использовать КОК, в «Национальные медицинские критерии методов контрацепции» включена таблица.
Допускается ли пользование гормональным методом контрацепции при мигренозных головных болях и/или мигренозной ауре?
Мигренозные головные боли: 4
| Без ауры | С аурой | |||
| 35 лет | Всех возрастов | |||
| Комбинированные контрацептивы | А | + | — | — |
| Б | + | + | — | |
| Контрацептивы прогестинового ряда | А | + | + | + |
| Б | + | + | — | |
____________
В случае отсутствия достаточного клинического опыта:
«+» — допустимо
«-» — недопустимо
«А» — Начало применение метода
«Б» — Продолжение применение метода
Частный случай: мигрени при менструации
Однако, в соответствии с выводами ВОЗ, риски при менструальной мигрени ничем не отличаются от рисков при других формах заболевания: применение КОК противопоказано у женщин с менструальной мигренью старше 35 лет и женщин любого возраста, чья мигрень ассоциирована с аурой.
Принимая решение о возможности применения КОК для пациенток с мигренозными болями, врачи должны убедиться, что у пациентки нет очаговой неврологической симптоматики (консультация невролога обязательна), она не курит, абсолютно здорова со стороны других органов и систем и моложе 35 лет. В этом случае предпочтение отдается КОК, которые содержат 20 мкг этинилэстрадиола и менее, контрацептивному кольцу (15 мкг ЭЭ) или препаратам с «натуральными» эстрогенами и укороченным безгормональным интервалом.
Врач-невролог назвала частые ошибки в борьбе с мигренью
Когда людей в любой стране мира спрашивают, что портит им самочувствие чаще всего, вырисовывается бесспорный лидер: головная боль. Она может начинаться после прививки от коронавируса и мучит при заболевании ковидом. Пронзает при инсультах и терзает при опухолях головного мозга. Однако в абсолютном большинстве случаев встречаются два вида так называемой первичной головной боли, то есть не связанной с другими заболеваниями (в отличие от вторичной боли, например, при опухолях или сосудистых катастрофах). Это головная боль напряжения и мигрень. Последней по данным Всемирной организации здравоохранения страдает более миллиарда человек, или каждый седьмой житель Земли. Ежегодно в сентябре проходит специальная международная неделя осведомленности о мигрени.
Что стало известно ученым и врачам об этой напасти за последнее время и какие ошибочные представления о мигрени и ее лечении наиболее распространены сегодня, журналистам рассказала главврач Клиники головной боли и вегетативных расстройств имени академика Вейна, невролог, доктор медицинских наук, профессор Сеченовского университета Маргарита Наприенко.
На самом деле мигрень, конечно же, является полноценным самостоятельным заболеванием, поясняет эксперт. Хотя, и на сегодня эта болезнь сохраняет загадки для ученых и врачей.
При мигрени с аурой перед приступом головной боли наблюдается целый каскад разных неврологических симптомов.
ПРОБЛЕМА 3: УГРОЗЫ ЖИЗНИ НЕТ, НО ЕЕ КАЧЕСТВО СНИЖАЕТСЯ РАДИКАЛЬНО
Мигрень не является угрожающим жизни заболеванием, поясняет Маргарита Наприенко. И в том числе из-за этого пациенты нередко сталкиваются с непониманием знакомых, близких людей, коллег и работодателей.
— Человек как будто здоров, у него руки и ноги на месте, он стоит, может работать с точки зрения окружающих. И при этом говорит, что ничего делать не может. О случаях, когда работодатели увольняли людей из-за мигрени в России, мне не известно. А вот семьи, в которых мигрень становилась причиной серьезных проблем во взаимоотношениях, встречались на приеме. Приходилось даже писать нелепые справки о том, что действительно пациент или пациентка в определенный период времени могут быть плохо трудоспособны или нетрудоспособны вовсе. И, соответственно, в этот период им рекомендован относительный покой.
Что будет, если не заниматься специальным лечением мигрени, терпеть приступы, а в случае, когда они совсем уж невыносимы, вызывать «Скорую»? Именно такой подход и практикует большинство пациентов, подтверждает врач.
Важный момент: если у человека заболела голова, то крайне нежелательно сразу браться за таблетку, подчеркивает доктор Наприенко. В организме работает система противодействия боли и вполне возможно, что она справится, не дав развиться приступу. Те же чай, кофе или кола могут помочь. Слишком частый и скорый прием обезболивающих лекарств чреват развитием так называемой лекарственно-индуцированной головной боли, предупреждает невролог.
Если же продолжать глотать обезболивающие в лошадиных дозах и огромных количествах, то развивается та самая упомянутая лекарственно-индуцированная головная боль, и человек попадает в замкнутый круг, поясняет врач.
Для лечения частой, хронической мигрени в качестве профилактического лечения используются препараты ботулинического токсина типа А, а также лекарства нового поколения на основе моноклональных антител. Последние появились у нас в стране совсем недавно, около года назад, подобрать и назначить их может только врач.
БУДЬ В КУРСЕ
Как распознать мигрень
Для диагностики врачи проводят опрос пациента. Проверить себя можно и самостоятельно. Вот основные признаки мигрени:
— приступы головной боли длятся от 4 до 72 часов и повторяются;
— у боли есть минимум две характеристики из списка: сильная, пульсирующая, односторонняя, заставляет меньше двигаться (усиливается при наклонах, физнагрузках);
— еще есть минимум один из таких симптомов: тошнит, раздражает свет и (или) звуки.
NAME] => URL исходной статьи [
Ссылка на публикацию: kp.ru
Код вставки на сайт
Врач-невролог назвала частые ошибки в борьбе с мигренью
Когда людей в любой стране мира спрашивают, что портит им самочувствие чаще всего, вырисовывается бесспорный лидер: головная боль. Она может начинаться после прививки от коронавируса и мучит при заболевании ковидом. Пронзает при инсультах и терзает при опухолях головного мозга. Однако в абсолютном большинстве случаев встречаются два вида так называемой первичной головной боли, то есть не связанной с другими заболеваниями (в отличие от вторичной боли, например, при опухолях или сосудистых катастрофах). Это головная боль напряжения и мигрень. Последней по данным Всемирной организации здравоохранения страдает более миллиарда человек, или каждый седьмой житель Земли. Ежегодно в сентябре проходит специальная международная неделя осведомленности о мигрени.
Что стало известно ученым и врачам об этой напасти за последнее время и какие ошибочные представления о мигрени и ее лечении наиболее распространены сегодня, журналистам рассказала главврач Клиники головной боли и вегетативных расстройств имени академика Вейна, невролог, доктор медицинских наук, профессор Сеченовского университета Маргарита Наприенко.
На самом деле мигрень, конечно же, является полноценным самостоятельным заболеванием, поясняет эксперт. Хотя, и на сегодня эта болезнь сохраняет загадки для ученых и врачей.
При мигрени с аурой перед приступом головной боли наблюдается целый каскад разных неврологических симптомов.
ПРОБЛЕМА 3: УГРОЗЫ ЖИЗНИ НЕТ, НО ЕЕ КАЧЕСТВО СНИЖАЕТСЯ РАДИКАЛЬНО
Мигрень не является угрожающим жизни заболеванием, поясняет Маргарита Наприенко. И в том числе из-за этого пациенты нередко сталкиваются с непониманием знакомых, близких людей, коллег и работодателей.
— Человек как будто здоров, у него руки и ноги на месте, он стоит, может работать с точки зрения окружающих. И при этом говорит, что ничего делать не может. О случаях, когда работодатели увольняли людей из-за мигрени в России, мне не известно. А вот семьи, в которых мигрень становилась причиной серьезных проблем во взаимоотношениях, встречались на приеме. Приходилось даже писать нелепые справки о том, что действительно пациент или пациентка в определенный период времени могут быть плохо трудоспособны или нетрудоспособны вовсе. И, соответственно, в этот период им рекомендован относительный покой.
Что будет, если не заниматься специальным лечением мигрени, терпеть приступы, а в случае, когда они совсем уж невыносимы, вызывать «Скорую»? Именно такой подход и практикует большинство пациентов, подтверждает врач.
Важный момент: если у человека заболела голова, то крайне нежелательно сразу браться за таблетку, подчеркивает доктор Наприенко. В организме работает система противодействия боли и вполне возможно, что она справится, не дав развиться приступу. Те же чай, кофе или кола могут помочь. Слишком частый и скорый прием обезболивающих лекарств чреват развитием так называемой лекарственно-индуцированной головной боли, предупреждает невролог.
Если же продолжать глотать обезболивающие в лошадиных дозах и огромных количествах, то развивается та самая упомянутая лекарственно-индуцированная головная боль, и человек попадает в замкнутый круг, поясняет врач.
Для лечения частой, хронической мигрени в качестве профилактического лечения используются препараты ботулинического токсина типа А, а также лекарства нового поколения на основе моноклональных антител. Последние появились у нас в стране совсем недавно, около года назад, подобрать и назначить их может только врач.
БУДЬ В КУРСЕ
Как распознать мигрень
Для диагностики врачи проводят опрос пациента. Проверить себя можно и самостоятельно. Вот основные признаки мигрени:
— приступы головной боли длятся от 4 до 72 часов и повторяются;
— у боли есть минимум две характеристики из списка: сильная, пульсирующая, односторонняя, заставляет меньше двигаться (усиливается при наклонах, физнагрузках);
— еще есть минимум один из таких симптомов: тошнит, раздражает свет и (или) звуки.
Женская мигрень
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
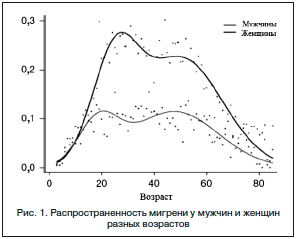
Мигрень широко распространена в женской популяции. Ее распространенность среди женщин всех возрастов достигает 18%, в то время как у мужчин старше 12 лет – только 6%. Пик распространенности мигрени приходится на репродуктивный возраст женщины (от 30 до 49 лет), достигая 27%. Гормональные изменения оказывают значительное влияние на течение мигрени у женщин в разные периоды жизни. Менструация, беременность, прием оральных контрацептивов, менопауза и заместительная гормональная терапия изменяют течение мигрени и требуют соответствующей корректировки профилактической терапии.
Динамика распространенности мигрени у мужчин и женщин в разных возрастных группах представлена на рисунке 1. Четкое понимание гормональных влияний на течение мигрени имеет важное значение для ее лечения у женщин.
Мигрень в детском возрасте
Распространенность мигрени, а также особенности ее клинической картины и течения в детском и подростковом возрасте отличаются от таковых у взрослых. У мальчиков 4–7 лет распространенность мигрени выше, чем у девочек, у которых она обычно дебютирует при наступлении менархе. К моменту достижения подросткового возраста распространенность мигрени у девочек в 3 раза выше, чем у мальчиков. В целом у большинства женщин дебют мигрени приходится на возраст до 19 лет.
По сравнению со взрослыми у детей приступы мигрени обычно более короткие (1–48 ч), головная боль (ГБ) быстрее достигает пика своей интенсивности (обычно в течение 1 ч) и может быть двусторонней. У маленьких детей часто наблюдаются эквиваленты мигрени, такие как доброкачественное пароксизмальное головокружение, пароксизмальный тортиколис, циклическая рвота. Кроме того, у девочек приступы мигрени часто происходят в будние дни во время или после занятий в школе.
В целом в лечении мигрени у детей используются более консервативные подходы, чем у взрослых. Профилактика должна быть направлена, в первую очередь, на изменение образа жизни и контроль провокаторов. Стресс и переутомление являются одними из наиболее частых провокаторов мигрени у детей и подростков. В данной возрастной группе высокой эффективностью обладают методики биологической обратной связи и управления стрессом. В то же время около трети девочек с мигренью требуется назначение лекарственного лечения для контроля частоты приступов. В детском возрасте для профилактического лечения мигрени возможно использовать топирамат (особенно у девочек, страдающих лишним весом), препараты магния, амитриптилин и пропранолол.
Менструальная мигрень
Менструальный цикл – один из важных провокаторов приступов мигрени. Взаимосвязь между мигренью и менструацией наблюдается у 60% женщин репродуктивного возраста. Обычно данная взаимосвязь формируется постепенно на втором десятилетии жизни, у большинства женщин наличие приступа мигрени во время менструации становится очевидным к 35 годам.
Приступ мигрени может происходить до начала или во время менструации. При этом менструальные приступы мигрени обычно протекают более тяжело, они более длительные и могут быть устойчивы к анальгетикам. Кроме того, менструальные приступы зачастую резистентны к профилактическому лечению.
Менструальная мигрень представлена 2 формами: истинно менструальной и менструально-ассоциированной мигренью (табл. 1).
Истинно менструальная мигрень – относительно редкое состояние, которое наблюдается только у 10–14% женщин. Менструально-ассоциированная мигрень отмечается примерно у 50% женщин. При этом в дополнение к приступу мигрени в перименструальном периоде наблюдаются приступы мигрени и в другие дни месяца. Менструальный приступ зачастую протекает наиболее тяжело, с тошнотой, рвотой и значительным нарушением трудоспособности, однако у некоторых женщин особую проблему представляют собой и другие приступы, количество которых может быть очень велико. При купировании не связанных с менструацией приступов актуальным является стратифицированный подход, когда выбор препарата определяется тяжестью приступа. Если у пациентки возникают тяжелые приступы, при которых ее трудоспособность существенно нарушена, следует принимать триптаны.
По определению, менструальная мигрень – это всегда мигрень без ауры. Однако у таких пациенток могут наблюдаться и приступы мигрени с аурой в другие дни цикла. Этот факт необходимо учитывать при подборе профилактической терапии.
В основе патогенеза менструальной мигрени лежит повышенная чувствительность к нормальным колебаниям уровня эстрогенов на протяжении менструального цикла. На рисунке 2 показана обратная корреляция между вероятностью наступления приступа мигрени и концентрацией продуктов деградации эстрогенов в моче.
Лечение менструальной мигрени представляет значительные сложности. У многих пациенток такой приступ недостаточно хорошо купируется анальгетиками, даже триптанами, интенсивность боли быстро нарастает, присоединяется рвота, а сам приступ может длиться дольше, чем обычно (до 3–4 дней). За это время пациентка принимает большое количество анальгетиков, которые приносят в лучшем случае кратковременное облегчение. Именно поэтому у целого ряда пациенток с менструальной мигренью появляется необходимость в профилактическом лечении, даже если количество и тяжесть других приступов мигрени невелики. В некоторых ситуациях профилактическое лечение необходимо проводить даже пациенткам с истинно менструальной мигренью. Это означает, что пациентка вынуждена в течение долгого времени ежедневно принимать лекарственные препараты для снижения тяжести приступа мигрени, который происходит только 1 р./мес.
Критически важное значение в данной ситуации имеет ведение дневника ГБ на протяжении не менее 3 мес. Это позволит не только установить взаимосвязь с менструацией, но и оценить эффективность и количество используемых анальгетиков, а также общую частоту приступов.
В случае недостаточной эффективности обезболивания, а также высокой частоты приступов (при необходимости приема анальгетиков чаще 2 дней в неделю) показано профилактическое лечение с использованием традиционных для мигрени нелекарственных и фармакологических подходов. Целью такой терапии является снижение частоты приступов мигрени, а также их длительности и интенсивности, что особенно актуально для приступа мигрени в менструальный период.
Однако даже в случае эффективности профилактической терапии тяжесть менструального приступа ГБ может оставаться значительной. В случае если именно менструальный приступ мигрени представляет собой особую проблему для пациентки, существует возможность проведения мини-профилактики. Ее проведение имеет смысл у пациенток с регулярным менструальным циклом и задокументированной в дневнике взаимосвязью с менструацией. Это позволит заранее предсказать день начала приступа.
Для мини-профилактики в настоящее время используются гормональные и негормональные средства. Для предотвращения менструального приступа некоторые анальгетические препараты принимаются на протяжении всего перименструального периода. С этой целью могут использоваться напроксен (550 мг 2 р./сут), ацетилсалициловая кислота (500 мг 2 р./сут) или мефенамовая кислота (500 мг 3 р./сут). Начинать прием препарата следует за 2–4 дня до менструального приступа мигрени и до 3-го дня менструации. Так как эффективность такой профилактики невысока, можно испробовать различные препараты для подбора наиболее подходящего. Этот способ в первую очередь можно рекомендовать пациенткам, у которых менструация сопровождается болями в животе.
Триптаны обладают значительно более высокой эффективностью в рамках мини-профилактики, однако для предотвращения менструального приступа ГБ необходимо принимать значительное количество лекарства: суматриптан (25 мг 3 р./сут), наратриптан (1 мг 2 р./сут), золмитриптан (2,5 мг 2 р./сут). Препарат принимают на протяжении 5–6 дней, начиная прием за 2 дня до ожидаемого приступа мигрени.
Так как провокатором менструального приступа мигрени является нормальное падение уровня эстрогенов во второй фазе менструального цикла, его стабилизация на протяжении всего цикла представляется эффективным методом профилактики болезни. Гормональные методы профилактики направлены на предотвращение снижения уровня эстрогенов в лютеиновую фазу менструального цикла и могут быть предложены пациенткам с резистентными к лечению менструальными приступами мигрени и отсутствием противопоказаний к применению таких методов. Более подробная информация о применении гормональных препаратов при мигрени приведена в следующем разделе.
В результате многолетних исследований в сфере гормональных методов мини-профилактики менструальных приступов мигрени был сделан вывод о предпочтительности использования комбинированных оральных контрацептивов (КОК) по особой схеме. Использование трансдермальных препаратов эстрогена на протяжении перименструального периода было признано менее эффективным.
В настоящее время пациенткам с тяжелыми приступами менструальной мигрени можно рекомендовать прием КОК с использованием только активных таблеток (прием без перерыва на 7 дней или пропуск неактивных таблеток). Препарат обычно принимается на протяжении 4-x циклов (84 дня), затем делается перерыв на 7 дней. Таким образом удается предотвратить 3 из каждых 4-x менструальных приступов. С этой целью используются монофазные низкодозированные (предпочтительно микродозированные) КОК.
Использование оральных контрацептивов при мигрени
Многие пациентки с мигренью принимают КОК с целью контрацепции, а также для лечения эндометриоза, дисменореи, обильных менструальных кровотечений или акне. Наиболее часто используемые препараты содержат комбинацию этинилэстрадиола и прогестина. Такие препараты блокируют овуляцию и изменяют естественную динамику уровня эстрогенов. По этой причине КОК могут оказать различное влияние на течение мигрени.
В монофазных КОК все активные таблетки содержат одинаковое количество эстрогенов и гестагена. Низкодозированные КОК (с содержанием этинилэстрадиола менее 35 мкг) могут использоваться у большинства женщин с мигренью. Противопоказаниями к назначению эстрогенов служат наличие мигрени с аурой, нарушений свертываемости крови, сахарный диабет, артериальная гипертензия, а также курение. Таким образом, КОК могут назначаться пациенткам с мигренью без ауры, не имеющим факторов риска ишемического инсульта. Это связано с тем, что у пациенток с мигренью без ауры риск ишемического инсульта и венозного тромбоза не превышает этот риск у женщин, не страдающих мигренью. Риск инсульта у молодых женщин в возрасте 25–29 лет составляет 2,7 на 10 тыс. женщин. Прием КОК повышает данный риск до 4. В то же время при мигрени с аурой риск инсульта в случае применения КОК повышается в 8 раз. У пациенток, страдающих мигренью с аурой, в случае сочетания курения и приема КОК риск инсульта повышается в 34 раза. В этой связи мигрень с аурой является противопоказанием для приема КОК.
После начала приема КОК необходимо тщательно мониторировать частоту приступов мигрени в течение первого месяца применения. В случаях учащения мигрени, усиления тяжести приступов или появления симптомов ауры КОК необходимо отменить.
Использование КОК для профилактики мигрени не может быть рекомендовано. Однако, как указано выше, КОК могут использоваться для мини-профилактики менструальных приступов мигрени. С этой целью предпочтительно использовать микродозированные КОК с содержанием этинилэстрадиола менее 30 мкг.
Мигрень во время беременности и лактации
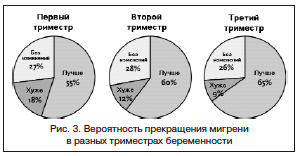
В период беременности у 50–70% женщин наступает улучшение течения мигрени без ауры. Приступы мигрени становятся мягкими, крайне редкими, а у многих пациенток полностью прекращаются. Улучшение наступает после окончания I триместра, начиная с 12–14 нед. беременности (рис. 3). Это связано с тем, что к началу II триместра стабилизируется уровень эстрогенов – он повышается в 6 раз, а его колебания прекращаются. Мигрень с аурой во время беременности прекращается реже – приблизительно у 40% пациенток.
У пациенток с мигренью вопросы планирования беременности имеют важное значение. К моменту наступления беременности необходимо обеспечить максимальный контроль над количеством приступов мигрени. Для целого ряда пациенток это требует предварительного проведения профилактического лечения с целью урежения приступов мигрени, а также отмены анальгетиков. На время проведения такого лечения необходимо донести до пациентки необходимость соблюдения мер контрацепции. В случае невозможности прекращения профилактической терапии после достижения оптимальной частоты приступов необходимо заменить все используемые препараты на препараты, разрешенные к приему в период беременности.
В период подготовки к беременности необходимо обучить пациентку методам нелекарственного контроля ГБ. Это позволит свести к минимуму необходимость приема обезболивающих препаратов и лекарств для профилактического лечения мигрени в период беременности.
Купирование приступов мигрени во время беременности
Подбор лекарственной терапии для пациенток c мигренью в период беременности вызывает значительные сложности. В идеальной ситуации использование лекарственных препаратов необходимо свести к минимуму, особенно на ранних сроках беременности с целью минимизации риска для развития плода.
В то же время тяжесть мигрени особенно высока на протяжении I триместра беременности. В этот период течение мигрени может стать даже более тяжелым, чем до момента зачатия. Развернутые некупированные приступы мигрени зачастую сопровождаются тошнотой, рвотой и приводят к страданиям и развитию обезвоживания, особенно у пациенток с ранним гестозом.
В период беременности минимизация количества принимаемых лекарств становится приоритетом. Необходимо рекомендовать использование ступенчатого подхода, начиная с нелекарственных методик для легких приступов и приступов средней тяжести. Лекарственные препараты рекомендуется принимать в самом начале приступа только в случае быстрого нарастания интенсивности боли и нарушения трудоспособности.
Тошнота – часто встречающийся симптом во время беременности, особенно в I триместре. В этот период наблюдается наиболее тяжелое течение приступов мигрени с наибольшей вероятностью развития тошноты и рвоты во время приступа ГБ. Обезвоживание, которое может наступить в результате многократной рвоты у беременных пациенток, в свою очередь является провокатором приступов мигрени.
Для уменьшения выраженности тошноты и предотвращения рвоты во время приступа мигрени пациенткам следует избегать сильных запахов и пить больше жидкости, например, соки, разведенные водой в пропорции 1:1. Чувство тошноты также можно уменьшить, съедая легкоусваиваемую пищу, например, сухое печенье, яблочное пюре, бананы, рис, макароны, имбирь. Эффективным средством является витамин B6 в дозе 30 мг/сут. В случае выраженной тошноты необходимо использовать лекарственные препараты. Предпочтение отдается препаратам с категорией безопасности В (метоклопрамид, ондансетрон).
Напитки, содержащие кофеин (кофе, кола, сладкий чай), могут облегчить ГБ. При несильной ГБ также эффективны короткая прогулка, плавание, мягкая музыка, теплая грелка, упражнения на растяжение мышц шеи, релаксационные упражнения, дыхательная гимнастика. При первых симптомах ауры или в начале ГБ рекомендуется попытаться заснуть. Кроме того, релаксация и занятия по методике биологической обратной связи (БОС) в самом начале приступа мигрени эффективны у 75% беременных женщин.
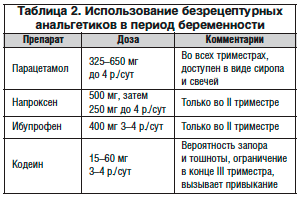
Частота регулярного использования лекарственных препаратов для купирования приступов мигрени не должна превышать 2 дня в неделю в целях снижения риска развития лекарственно-индуцированной ГБ. Набор препаратов, которые используются для купирования приступов мигрени в период беременности, значительно ограничен. Несмотря на то, что в целом парацетамол менее эффективен для купирования острого приступа мигрени, чем ацетилсалициловая кислота и нестероидные противовоспалительные препараты (НПВП), его безопасность в период беременности более высока.
Прием НПВП на ранних сроках беременности связан с повышением риска прерывания беременности, перинатальной смертности и задержки внутриутробного развития. По этим причинам использование НПВП должно быть ограничено II триместром. Ацетилсалициловая кислота в анальгетических дозах также рекомендуется к использованию только во II триместре.
Кофеин является важным дополнением к анальгетикам, обладает способностью усиливать их анальгетический эффект. Среди комбинированных анальгетиков в период беременности предпочтение отдается препаратам с содержанием только парацетамола и кофеина. Кроме того, к простому анальгетику можно добавить напиток с содержанием кофеина (табл. 2).
Триптаны являются наиболее эффективными анальгетиками для купирования приступов мигрени. Безопасность их использования во время беременности оценивается по регистрам беременности. Наибольший объем данных собран для суматриптана. Сведений, свидетельствующих о повышении риска врожденных мальформаций при его использовании, не получено. В то же время накоплен недостаточный объем данных для формирования официальных рекомендаций.
В настоящее время широкое использование триптанов в период беременности не рекомендуется, кроме применения у пациенток (на основании рекомендаций экспертов), у которых наблюдаются тяжелые приступы мигрени, приводящие к серьезному нарушению трудоспособности и рвоте.
Использование анальгетиков с содержанием кодеина нежелательно вследствие возможности развития запоров и тошноты. Запрещены к использованию у беременных женщин препараты, содержащие фенобарбитал.
Согласованное с пациенткой расписание последующих визитов позволит ей придерживаться четкого плана лечения, а также даст возможность врачу вовремя назначить курс профилактического лечения мигрени в случае необходимости. С целью мониторинга частоты ГБ и эффективности используемых анальгетиков пациентке необходимо вести дневник ГБ, фиксируя информацию об использовании нелекарственных методов, частоте, тяжести и длительности приступов ГБ, наличии приступов других форм ГБ. Это позволит определить степень соблюдения рекомендаций и необходимость профилактического лечения.
Профилактическое лечение мигрени во время беременности
Неврологу необходимо своевременно выявить группу пациенток, которой профилактическое лечение мигрени необходимо. Сохранение частых приступов мигрени к 10–12 нед. беременности свидетельствует о большой вероятности сохранения ГБ на всем ее протяжении.
Профилактическое лечение мигрени необходимо провести пациенткам в случаях:
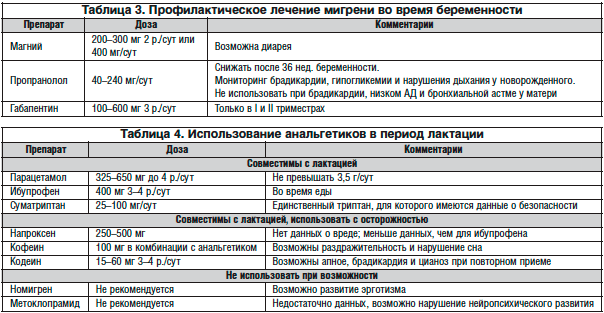
Высокой эффективностью обладают техники управления болью (релаксация, методы БОС и управления стрессом), адаптация образа жизни с целью контроля провокаторов приступов, а также дозированная физическая нагрузка. Пациенткам со скелетно-мышечной патологией необходимо рекомендовать регулярное выполнение специальной гимнастики, а также курс массажа или мануальной терапии на ранних сроках беременности.
Наилучшим сочетанием эффективности и безопасности в лечении мигрени у беременных женщин обладают β-блокаторы. Благодаря широкому использованию пропранолола в лечении артериальной гипертензии в период беременности для этого препарата накоплен значительный объем данных относительно безопасности. Пропранолол считается препаратом первого выбора для профилактической терапии мигрени в этот период. С осторожностью препарат должен использоваться у пациенток с бронхиальной астмой, склонностью к артериальной гипотензии и брадикардии. Дозу β-блокаторов необходимо постепенно снижать на протяжении последних недель беременности (начиная с 36 нед.).
Трициклические антидепрессанты обладают высокой эффективностью в профилактическом лечении мигрени. В то же время есть данные о возможном тератогенном воздействии амитриптилина. Селективные ингибиторы обратного захвата серотонина не рекомендованы к использованию вследствие значительно более низкой эффективности по сравнению с эффективностью трициклических антидепрессантов. В то время как использование антидепрессантов во время беременности необходимо для лечения выраженных аффективных расстройств, их использование у пациенток с мигренью, не страдающих депрессией, ограничено ввиду небольшого риска развития тератогенного эффекта, связанного с приемом большинства антидепрессантов на разных сроках беременности. В дополнение к вышеуказанным препаратам рекомендовано использование магния.
Рекомендации по профилактическому лечению мигрени во время беременности приведены в таблице 3.
Мигрень во время лактации
Несмотря на то, что хроническая ГБ во II и III триместрах беременности у большинства женщин не носит интенсивный характер, она обычно возобновляется после родов. Грудное вскармливание позволяет отложить момент возврата ГБ, поэтому грудное вскармливание необходимо поощрять. Таким пациенткам нужно предоставить информацию о безопасном использовании лекарств в этот период.
В период грудного вскармливания необходимо использовать анальгетики для купирования приступов умеренной и высокой интенсивности не чаще 2 дней в неделю.
Некоторые препараты, например, парацетамол и ибупрофен, могут использоваться кормящей матерью вне зависимости от времени кормления. В случае использования небезопасных препаратов грудное молоко необходимо сцеживать на протяжении нескольких часов после их приема, а для кормления использовать заранее сохраненное молоко.
Информация об использовании анальгетиков в период лактации приведена в таблице 4.
Безопасность триптанов во время лактации до сих пор изучена неполностью. Однако собранные на сегодняшний день данные не позволяют говорить об их возможном вреде для ребенка. Американская академия педиатров разрешает использование суматриптана в период лактации. Для других триптанов, а также дженерических препаратов суматриптана накоплен недостаточный объем данных о безопасности использования в период грудного вскармливания. В случае приема таких препаратов необходимо сцеживать молоко как минимум в течение 4 ч после их приема.
В случае недостаточной эффективности нелекарственных подходов пациенткам с частыми или тяжелыми приступами мигрени необходимо подобрать схему лекарственной терапии.
Пропранолол и тимолол обладают более высокой эффективностью в лечении мигрени, безопасность их использования во время лактации изучена достаточно хорошо. По этим причинам пропранолол является препаратом первого выбора для лечения мигрени в период лактации. Совместим с грудным вскармливанием прием вальпроевой кислоты. Другие противоэпилептические препараты не рекомендуется использовать для профилактического лечения мигрени во время лактации вследствие отсутствия убедительных данных об их безопасности. Использование антидепрессантов с целью профилактического лечения мигрени в этот период крайне нежелательно.
Рекомендации по профилактическому лечению мигрени в период грудного вскармливания представлены в таблице 5.
Лекарства для профилактического лечения мигрени необходимо принимать перед самым длительным перерывом в кормлении ребенка (в идеальном случае – перед самым длительным периодом сна младенца).
Мигрень в период менопаузы
Течение мигрени обычно облегчается с возрастом. Однако это происходит только у примерно трети женщин, чаще у тех пациенток, у которых наблюдалась менструальная мигрень. В то же время в период перименопаузы, когда менструальный цикл становится нерегулярным, у многих женщин наблюдается ухудшение течения мигрени. Этот период может длится более 10 лет. В это время отмечаются нерегулярные колебания уровня гормонов и постепенное его снижение, что может привести к появлению таких симптомов, как утомляемость, бессоница, раздражительность, приливы, снижение либидо и нарушение концентрации внимания. Ухудшение течения мигрени может сигнализировать о начале перименопаузы и делает лечение более трудной задачей.
Некоторые женщины используют заместительную гормональную терапию для лечения симптомов менопаузы. С этой целью могут применяться препараты эстрогенов. Воздействие такого лечения на мигрень может быть разным. В случае ухудшения течения мигрени по аналогии с применением КОК необходимость терапии нужно пересмотреть. В целом ухудшение течения мигрени несколько реже происходит при применении трансдермальных препаратов эстрогенов вследствие создания более стабильной физиологической концентрации гормонов, чем при использовании таблетированных препаратов.
Мигрень в пожилом возрасте
Появление мигрени после 60 лет является крайне необычным фактом и требует дополнительного обследования пациентки для исключения вторичных причин ГБ, частота которых составляет около 30%.
Мигрень у пожилых женщин может сопровождаться аурой, также распространены приступы, протекающие в виде ауры без ГБ («обезглавленная мигрень»). Такие приступы требуют дифференциального диагноза с транзиторными ишемическими атаками.
Наличие коморбидных заболеваний и прием большого числа препаратов для лечения соматических заболеваний зачастую затрудняют лечение мигрени у пожилых женщин. В то же время профилактика мигрени у пациенток с ишемической болезнью сердца имеет особенно большое значение вследствие того, что триптаны данным пациенткам противопоказаны. В этом случае, а также при артериальной гипертензии β-блокатор может быть препаратом первого выбора для профилактического лечения мигрени. Несмотря на высокую эффективность трициклических антидепрессантов, в данной возрастной группе назначение этих препаратов проблематично ввиду частого наличия противопоказаний. В целом все препараты для лечения мигрени должны назначаться в более низких дозах, чем у молодых женщин, для уменьшения риска нежелательных эффектов.
Заключение. Мигрень широко распространена в женской популяции. При этом существуют особенности ее течения в разные периоды жизни женщины. В последние годы были разработаны новые методы лечения мигрени на основе понимания особенностей ее патофизиологии у женщин разного возраста. Учет этих особенностей позволит оптимизировать методы купирования приступов мигрени и подобрать наиболее успешную профилактическую терапию.
Только для зарегистрированных пользователей
 Читайте также:
Читайте также: