Капельница — внутривенное введение лекарств
В клинике «ПрофМедЛаб» можно поставить капельницу с препаратами, которые вам назначил врач в другой больнице, либо предварительно посетить нашего доктора и получить назначения.
«Что-то таблетки мне не помогают, поставьте лучше капельницу», — похожие просьбы от пациентов наверняка приходилось слышать каждому врачу.
Человек зачастую считает так: чем сложнее процедура, тем лучше она помогает. Хотя лекарство в таблетках и в системе для внутривенных инфузий может быть одним и тем же.
Однако, если нужного эффекта всегда можно было бы добиться при помощи таблеток и уколов в мышцу, ни один врач не стал бы заставлять пациентов лежать «под капельницей». Капельные внутривенные вливания имеют некоторые преимущества:
Если внутривенные препараты назначил врач другого лечебного учреждения, то необходимо предъявить направление от лечащего врача с подписью, и синей печатю медицинской организации, где получено направление.
Виды капельниц
Какие задачи помогают решать капельницы?
Внутривенные капельные инфузии помогают:
Как ставят капельницы?
Система для внутривенных вливаний представляет собой тонкую гибкую трубку из полимерного материала, на одном конце которой находится толстая короткая игла из пластика, на другом – металлическая игла, как на обычном шприце. На трубочке есть специальный зажим – им регулируют скорость вливания.
Толстой иглой протыкают пробку флакона с раствором, тонкую вводят в вену и закрепляют пластырем. Раствор поступает в вену под действием силы тяжести – поэтому флакон должен быть перевернут и приподнят. Для этого используют специальные штативы.
Внутривенное капельное вливание – процедура довольно долгая, а от некоторых лекарств может немного кружиться голова, поэтому пациента укладывают на кушетку.
Что делать, если у человека «плохие» вены, а капельницу нужно поставить не один раз? На такой случай есть удобные внутривенные катетеры. Такой катетер представляет собой тоненькую трубочку, внутри которой находится игла. После введения в вену врач вытаскивает иглу, а катетер остается – у него есть специальные «крылышки», за которые его удобно крепить пластырем к коже. Многие катетеры оснащены дополнительным отверстием-портом. Через него можно быстро промыть катетер или ввести лекарство.
Внутривенный катетер можно носить 3 дня. Потом его нужно удалить, иначе в вене может начаться воспаление.
Какие бывают побочные эффекты от капельниц?
Самое распространенное осложнение капельницы – гематома. Иногда она возникает из-за того, что у медицинской сестры «рука дрогнула», а иногда – из-за ломких стенок вен, высокого кровяного давления, плохой свертываемости крови. Обычно проблема решается йодными сеточками и компрессами.
Риск инфекции равен практически нулю. Сейчас в больницах используют исключительно одноразовые системы для внутривенных вливаний в стерильных пакетах. Медработник вскрывает пакет при пациенте.
У некоторых людей есть аллергия на лекарства. При внутривенных введениях реакция возникает быстро и бурно, потому что препарат поступает сразу в кровь. Это бывает редко, но все же никто не застрахован. В процедурном кабинете есть всё необходимое, чтобы сразу оказать помощь.
Воздушная эмболия – состояние, когда в вену попадает пузырек воздуха. Он может перекрыть сосуд в сердце или в головном мозге – это приведет к инфаркту или инсульту. Тут многое зависит от внимательности медсестры: она должна проследить, чтобы в капельницу не попал воздух.
Иногда, особенно при использовании внутривенных катетеров, в вене развивается воспаление, образуются тромбы.
Если во время процедуры у вас проявилась боль, жжение или другие неприятные ощущения в месте, где находится игла, нужно немедленно сообщить медработнику.
О том, как правильно поставить капельницу, можно рассказывать долго. Но в конечном счете многое зависит от опыта и аккуратности медицинской сестры. Наши медсестры делают это «на отлично». Инфузии проводятся в уютном и хорошо оборудованном процедурном кабинете. Запишитесь на процедуры по телефону: +7 (495) 120-08-07.
Внутривенное капельное введение растворов

Показания и противопоказания
Внутривенное капельное введение лекарств показано для восстановления объема циркулирующей крови, снятия признаков интоксикации, нормализации баланса электролитов, восстановления кислотно-щелочного равновесия в крови, парентерального питания, общего наркоза.
С помощью специального устройства для капельной подачи жидкостей (системы) можно обеспечить поступление растворов в кровеносное русло со скоростью от 20 до 60 капель в минуту.
Противопоказаниями к постановке капельниц являются поражения кожи и подкожной клетчатки в месте венепункции, флебит предполагаемой для инъекции вены. При наличии местных противопоказаний для внутривенного укола выбирают другую вену.
Выбор системы
Рынок товаров медицинского назначения предлагает различные наборы для внутривенного капельного введения лекарственных растворов. При выборе системы следует учитывать размер ячеек фильтра. Различают макронабор, который имеет маркировку «ПК», и микронабор с маркировкой «ПР».
Система ПК используется для переливания цельной крови, кровезаменителей или препаратов крови. Через крупные ячейки фильтра форменные элементы крови и крупные молекулы проходят без проблем. Если для переливания препаратов крови применять систему ПР, фильтр быстро затромбируется и инфузия остановится.
Для капельного введения растворов электролитов, аминокислот, глюкозы и других мелкодисперсных растворов используются системы ПР. Маленький размер ячеек фильтра (диаметр не более 15 мкм) предупреждает попадание вредных примесей из раствора в кровеносную систему, но не препятствует прохождению лекарственных компонентов.

При выборе диаметра иглы следует помнить, что чем больше игла в диаметре, тем меньшим номером она будет маркирована. Так, например, самая толстая игла, которая используется в реанимации для снятия шоковой симптоматики, имеет маркировку 14, а «детская» игла — маркировку 22.
Необходимое оснащение
Для проведения процедуры нужно подготовить все необходимое. Стерильными должны быть пеленка для накрывания манипуляционного столика, два лотка (первый — для стерильных инструментов и материалов, второй — для отработанных), пинцет, ножницы, перчатки, ватные шарики, набор для внутривенного капельного введения.
Для подвешивания флакона с раствором для капельницы нужен штатив. В домашних условиях можно использовать переносные разборные штативы или самодельные устройства (например, прозрачную полимерную бутылку с приспособлением для ее подвешивания).
Кроме вышеперечисленного, для манипуляции потребуются подушечка или валик (под локтевой сустав), жгут для пережимания вен, лейкопластырь, а в качестве дезинфицирующего раствора — медицинский спирт (70°).
Подготовка к процедуре
Чтобы манипуляция была безопасной, персоналу, выполняющему ее, необходимо строго соблюдать алгоритм действий при постановке капельниц.

Процедура капельного введения лекарства не может быть осуществлена без ведома самого пациента или его родственников. Поэтому непосредственно перед ее проведением у них нужно взять согласие на манипуляцию.
Проведение манипуляции

Капельницу лучше ставить в срединную вену локтя или медиальную подкожную вену. В них также проще ставить катетеры. Реже для капельного введения растворов используют вены на тыльной стороне ладони. Чтобы у медперсонала была возможность пунктировать вену во второй раз (если первый раз был неудачным), прокол лучше делать ближе к кисти. Во второй раз колоть в предыдущее место прокола нельзя: это опасно разрывом венозной стенки.
После выбора вены для венепункции и перед проколом венозной стенки выше места инъекции на руку накладывают жгут. Затянуть жгут нужно так, чтобы пульсация вен на руке ниже него прекратилась. После наложения жгута под локоть пациента подкладывают подушечку, чтобы достичь максимального разгибания сустава. Больной должен «поработать кулачком», чтобы создать искусственный венозный застой.
Медперсонал перед венепункцией должен надеть стерильные перчатки и трижды обработать кожу вокруг места прокола: первым стерильным шариком большое поле кожи вокруг, вторым — малое поле и третьим — непосредственно место венепункции. Такая тройная обработка кожи обеспечивает достаточное обеззараживание кожи в месте постановки капельницы.
После обеззараживания кожи со свободной иглы инфузионной трубки снимают колпачок, поворачивают иглу срезом вверх, большим пальцем левой руки фиксируют вену, чтобы максимально обездвижить ее. Под углом 30-45° делают прокол кожи и венозной стенки. Из канюли иглы при правильной манипуляции должна показаться кровь.
Под канюлю иглы подкладывают стерильный шарик, жгут снимают, зажим на инфузионной трубке системы открывают, сливают несколько капель раствора, подсоединяют систему к канюле иглы. Шарик с каплями крови убирают. Чтобы зафиксировать иглу в вене, ее прикрепляют к коже лейкопластырем.
Флакон с лекарственным раствором и капельная камера должны находиться выше, чем нижняя канюля системы. Нарушение этого правила может привести к попаданию воздуха в кровеносное русло. Необходимую скорость подачи лекарства регулируют с помощью зажима на инфузионной трубке капельницы. Скорость подачи лекарства определяют по часам с секундной стрелкой. По мере капельного введения лекарственного раствора за самочувствием пациента и местом установки капельницы необходимо постоянно наблюдать.

Окончание процедуры
После окончания процедуры следует закрыть зажим на инфузионной трубке, снять лейкопластырь, накрыть место венепункции стерильным ватным шариком и вытащить иглу из вены и кожи. После этого пациент должен согнуть руку в локте, удерживая ватный шарик на месте прокола кожи. В таком положении руку нужно удерживать не менее 3-5 минут, чтобы предотвратить образование гематомы на месте пункции вены.
С целью соблюдения инфекционной безопасности нужно отсоединить систему для капельницы от флакона с лекарством, разрезать ее ножницами и поместить в емкость с дезинфицирующим раствором (иглы — отдельно, разрезанную трубку — отдельно). После этого медперсонал может снять перчатки, вымыть и просушить руки.
В журнале учета манипуляций и процедур, а также в листе назначений следует сделать отметку о проведенной манипуляции.
Возможные осложнения
При постановке внутривенной капельницы возможны осложнения. К ним относятся:
Если при венепункции происходит спазмирование вены, может быть повреждена ее противоположная стенка. В результате этого в паравазальное пространство попадает кровь и лекарственное средство. Излитие крови чревато припухлостью и образованием гематомы в месте прокола, а некоторые виды медикаментов, например, хлорид кальция или эуфиллин, оказывают местное раздражающее действие на околососудистые ткани.
Экстравазацией называется попадание большого объема лекарственного средства в околососудистое пространство, что обусловлено нарушением техники проведения манипуляции. Самым опасным последствием экстравазации является некроз тканей.
Флебиты (воспаление венозных стенок) развиваются от раздражения сосудистых стенок лекарственными растворами. Могут заканчиваться тромбированием поврежденной вены. Сепсис является следствием нарушений правил асептики и антисептики при проведении манипуляции.
Жировая эмболия развивается вследствие ошибочного введения жировых эмульсий в вену, а воздушная — в результате попадания в кровеносное русло пузырьков воздуха при нарушении алгоритма подготовки и постановки капельницы.
При слишком глубоком проколе срединной вены локтя возможно повреждение сухожилия двуглавой мышцы плеча или плечевой артерии.
Аллергические реакции на внутривенное капельное введение лечебных растворов развиваются при их непереносимости пациентами и могут проявляться в виде кожной аллергии, сыпи, зуда, отека Квинке и анафилактического шока.
При локальных осложнениях больным требуется местное лечение (рассасывающие компрессы, йодные сеточки). При тяжелых общих осложнениях необходимо прекратить процедуру и оказать пациентам неотложную помощь, например, при анафилактическом шоке или коллапсе.
Внутривенное капельное введение растворов часто применяется в медицине, но недостаточная квалификация медицинского персонала, который проводит манипуляцию, и нарушение инструкции ее проведения может привести к развитию опасных для здоровья и жизни пациента осложнений.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Капельница на дому. Можно или нельзя ставить самостоятельно?
Инфузионная терапия – весьма эффективный метод лечения, обеспечивающий постепенное и длительное (на протяжении получаса) введение лекарственного препарата в организм. При этом лекарственное средство начинает действовать сразу, как только оно попало в кровь. С капельным введением лекарственных препаратов организм не получает шока, как это происходит во время инъекций.
В каких случаях проводят инфузионную терапию?
Капельницы ставятся в следующих случаях:
Инфузионное введение лекарственных средств рекомендуются при большой потере жидкости (например, во время рвоты) или необходимости восстановления водно-солевого баланса в организме.
Кто должен ставить капельницу. Почему так важно приглашать специалиста?
Капельницу ставить сложнее, чем делать простую инъекцию. Обычного человека можно научить делать укол внутримышечно, но внутривенные инъекции разрешается делать не всем. Необходим навык, чтобы быстро попасть в вену, не допустив при этом ошибки. Капельница вводится внутривенно. При ее постановке надо знать, какую иглу, в каких случаях следует использовать, и важно следить за тем, чтобы в иглу не попал воздух. Поэтому такая процедура доверяется медсестре, имеющей навык постановки внутривенных инъекций, или врачу.
Для постановки капельницы на дому необходим набор, состоящий из 12 предметов. В этот набор входят:
При постановке капельницы важно знать время введения лекарственного препарата. Процедура может длиться от 30 минут до 3-х часов.
И наконец, важный фактор при постановке капельницы – стерильность. Все эти факторы делают невозможным постановку капельницы самостоятельно, без медицинского образования. Если вам, или вашему близкому требуется медицинская помощь, чтобы снять алкогольную интоксикацию, или вывести из запоя в Брянске и Брянской области, не занимайтесь самолечением, а пригласите врача-нарколога на дом из медицинского центра «Шанс Есть». Наши мобильные бригады наркологической помощи приезжают по вызову для оказания медицинской помощи. Самолечением вы можете не вылечить больного, а навредить ему.
Вливания
В каких случаях применяется струйное и капельное вливание?
Внутривенные вливания бывают струйные и капельные. Струйное вливание проводят обычно при небольшом объеме вводимого раствора, а также при необходимости быстрого возмещения объема крови после кровопотери, при коллапсе, шоке. Капельные вливания используют при внутривенном введении больших объемов жидкости, крови или крове- и плазмозаменителей.
Как проводится подготовка к струйному вливанию?
Как проводится струйное вливание?
После внимательной проверки надписи или этикетки на ампуле или флаконе набирают лекарство в шприц через иглу достаточного диаметра. Поворачивают шприц иглой вверх, потянув на себя поршень, собирают воздух вверху шприца над лекарственным раствором. Затем, медленно надавливая на поршень, выпускают через иглу воздух до появления полной капли жидкости.
Каковы особенности струйного вливания некоторых лекарственных веществ?
Путем венепункции или венесекции вводят лекарство внутривенно. Некоторые лекарства вводят струйно из шприца медленно (например, строфантин), другие можно вводить быстро. Особенно внимательно следует отнестись к внутривенным вливаниям веществ, вызывающих раздражение и даже некроз при попадании под кожу (например, растворы кальция хлорида). Венепункцию в этих случаях обязательно проводят не той иглой, которой набирали лекарство из ампулы, а шприц подсоединяют к канюле иглы, только убедившись, что игла находится в вене (по выделению крови из иглы). Если же раздражающий раствор все же попал в окружающие вену ткани, околовенозную клетчатку промывают 10-20 мл 0,25-0,5 % раствора новокаина.
Как проводится подготовка к капельному вливанию?
Внутривенные вливания больших объемов жидкостей проводят капельно. Для этого готовят стерильные стеклянную ампулу или кружку Эсмарха, систему резиновых трубок с капельницей или фабричного изготовления систему для одноразового переливания, иглы с различной длиной и шириной просвета, а также кровоостанавливающие и винтовые зажимы. В системе с непрозрачными резиновыми трубками ниже капельницы на расстоянии 10-15 см от канюли должна быть вставлена стеклянная трубка для контроля за наличием в системе воздушных пузырьков.
Жидкость для капельного внутривенного вливания должна быть подогрета до 40 °С. Для предотвращения остывания к флакону привязывают грелки. При вливании холодных жидкостей у больных развивается озноб, повышается температура.
Как проводится капельное вливание с помощью системы для переливаний?
Перед применением системы одноразового пользования проверяют герметичность упаковки и целость колпачков на иглах, после чего вскрывают пакет. Срывают металлический диск с пробки флакона с лекарственным раствором, обрабатывают пробку спиртом или спиртовым раствором йода, снимают колпачок с иглы, соединенной с отдельной трубкой системы, и вставляют иглу в пробку. Эта короткая трубка с иглой будет обеспечивать соединение флакона с воздухом. Для удобства можно прикрепить трубку к стенке флакона лейкопластырем. Далее вкалывают в пробку флакона ту иглу основной системы, которая располагается ближе к капельнице. Переворачивают флакон, укрепляют его на штативе на высоте 1 м от уровня постели и заполняют систему лекарственным раствором, внимательно следя за тем, чтобы были удалены все пузырьки воздуха. Сначала заполняют капельницу наполовину, подняв фильтр выше трубки, из которой идет раствор, затем опускают капельницу и, сняв колпачок, вытесняют воздух из нижней трубки, пока раствор не потечет из иглы непрерывной струей. Выше капельницы на трубку накладывают винтовой зажим. Соединяют капельницу с иглой, находящейся в вене, устанавливают зажимом скорость вливания (по числу капель в минуту). Иглу, находящуюся в вене, фиксируют лейкопластырем.
При введении лекарства из закрытого флакона в пробку его, помимо верхней иглы системы с капельницей, втыкают длинную иглу для дренажа с наружным воздухом. Если вводимая жидкость налита в открытую ампулу или кружку Эсмарха, дренажной иглы, естественно, не требуется. Открытые ампулы и кружку Эсмарха во время вливания прикрывают стерильной марлей, сложенной в несколько слоев.
Каковы задачи медсестры по контролю за проведением капельного вливания?
Во время вливания медсестра следит за нормальным функционированием системы: отсутствием подтекания жидкости, подсасывания воздуха в систему, инфильтрации или отечности в области вливания. При тромбировании иглы и прекращении вливания производят венепункцию другой вены или той же вены в другом месте и вновь подсоединяют систему. Заканчивают вливание тогда, когда во флаконе не остается жидкости и она прекращает поступать в капельницу.
Как проводится введение лекарственного вещества больному во время процедуры струйного вливания?
В тех случаях, когда во время внутривенного вливания надо ввести в вену еще какое-нибудь лекарство, либо прокалывают иглой обработанную йодом или спиртом трубку системы для вливания, либо вводят лекарство путем прокола резиновой пробки во флакон.
В каких случаях применяются подкожные вливания?
Подкожные вливания используют при обезвоживании (понос, неукротимая рвота и т. п.), отравлениях, после операции, при нежелательности по каким-либо причинам введения жидкости внутривенно. Чаще всего подкожно вливают изотонический раствор натрия хлорида, 5 % раствор глюкозы.
Наиболее удобна для подкожного вливания передненаружная поверхность бедра. Разовое подкожное вливание проводят в объеме до 500 мл жидкости. За сутки можно влить до 3 л. При необходимости длительного вливания или введения больших объемов жидкости используют капельный метод.
Как осуществляется монтаж капельной системы при подкожных вливаниях?
Как проводится подкожное вливание?
После прокола кожи, если игла не попала в кровеносный сосуд и из нее не выделяется кровь, соединяют иглу с системой для вливания. Самостоятельно смонтированную систему разбирают и промывают после каждого употребления.
Капельницы на дому
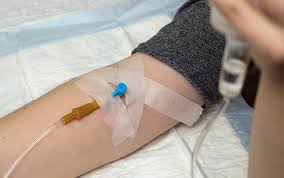
Капельницы позволяет быстрее получить лечебный эффект. Её также применяют в тех случаях, когда по каким-то причинам нельзя применить таблетированные препараты, а также есть противопоказания к внутривенному, внутримышечному и подкожному введению лекарства.
Как подготовиться к капельнице на дому
Подготовка к проведению внутривенного вливания препарата зависит от того, какой именно препарат применяется. И об этом лечащий врач обязательно предупредит пациента.
Но есть и общие рекомендации:
Если есть медицинская карта, можно приготовить и её. Следует также ознакомить медсестру с предписаниями врача, которые могут быть указаны в амбулаторной карте или отдельно на бланке.
Показания для проведения внутривенных капельниц
Капельницы позволяют быстрее добиться терапевтического воздействия и улучшить самочувствие больного. Эффект наступает с первой минуты.
Внутривенное вливание назначают при таких заболеваниях, как:
Капельницы решают задачи восстановления оптимального объёма циркулирующей крови в организме, повышают её щелочной резерв. Также подобный вид медицинской помощи позволяет быстрее улучшить состояние больных при отравлениях, в том числе при алкогольной интоксикации, при ожогах и травмах.
При вливании специальных жидкостей нормализуется кислотно-щелочной и водно-солевой баланс. Поэтому часто назначают капельницы при неукротимой рвоте и диарее, при обширных ожогах.
Расслабляется сердечная мышца, снимаются спазмы сосудов, они расширяются, происходит мягкий мочегонный эффект, что очень важно для больных сердечно-сосудистыми заболеваниями. Эта процедура сразу облегчает состояние, снимает опасное явление и риски осложнений.
Ставят капельное вливание препаратов при полостных операциях, при перитонитах, чтобы улучшить качество крови, пополнить недостающий объем, обеспечить организм питательными веществами, а значит улучшить сопротивляемость организма.
Как проводят капельницы на дому
Капельницу на дому проводят в помещении, где есть кресло или кровать, чтобы человек мог лежать во время процедуры в достаточно комфортном месте. Медсестра моет руки и обрабатывает их дезинфицирующим средством. Она собирает капельницу, подготавливает штатив. На вымытые и обработанные руки медсестра надевает стерильные перчатки.
Далее следует определённый алгоритм действий:
Медсестра все делает строго по инструкции. Подготовленный флакон она помещает на штатив. А все необходимые инструменты располагает рядом. Далее на локтевом сгибе накладывается жгут, кисть надо сжать в кулак. Кожный покров в месте введения иглы обрабатывают спиртом, прокалывают кожу, вводят иглу в вену. Далее снимают жгут, кулак можно разжать.
Вся процедура длится от 20 до 40 минут, а иногда и дольше. Скорость впрыскивания раствора регулируется, согласно предписанию врача.
Противопоказания для проведения капельниц
Вливание лекарственных препаратов в организм с помощью капельницы считается достаточно эффективным и безопасным методом. Однако есть противопоказания. Все индивидуально и зависит от состояния больного. Иногда не рекомендуется такая процедура детям до года, людям с эпилепсией и сахарным диабетом, при беременности, а также тем, у кого есть серьёзные патологии почек и печени.
Есть также общие противопоказания:
Есть ещё непереносимость лекарственных препаратов, что также является противопоказанием к проведению процедуры.
Преимущества проведения капельницы на дому
Капельница на дому – это очень востребованная и комфортная услуга. Она особенно важна тем, кто в силу своего состояния не может посетить врачей, а также для детей, которым гораздо спокойнее быть в стенах родного дома.
Плюсы проведения капельницы на дому:
На дому капельницу установить просто и быстро. Можно получить услугу в день обращения, в срочном порядке. Все расходные материалы одноразовые, соблюдаются требования и правила по недопущения риску попадания инфекций извне.
Данный метод введения лекарственных препаратов, витаминов и специальных жидкостей уже с первых минут приносит ощутимый результат. Для сравнения: таблетка действует после 15 минут с момента применения, инъекции – в течение получаса.
Капельницы на дому детям

Также капельница обеспечивает быстрый терапевтический эффект, поэтому ребёнку становится заметно лучше после процедуры.
Назначают данную медицинскую помощь при таких состояниях у детей:
Проведение инфузионной терапии на дому у детей требует терпения, как самого ребёнка, так и медсестры и родителей. Здесь необходима помощь хорошего профессионала, который умеет найти подход к маленькому пациенту. Процедура может длиться полчаса и даже больше, и все это время малыш должен сохранять спокойствие и терпение.
Выезжают медсестра высшей категории
Выезд медсестры в день обращения в Москве и Московской области. Опыт работы младшего персонала от 10 лет.
Медсестра приедет в течении 2х часов
Вы также можете запланировать приезд медсестры на любое время с 8 утра до 23 вечера по Москве и Московской области.
Оборудование экспертного класса
УЗИ проводится на оборудовании экспертного класса, производства General Electric, SONY, Mindray.
Анализы и УЗИ в день обращения
Анализы, рентген, УЗИ с расшифровкой в день обращения.
Консультации для взрослых и детей
Помогаем взрослым мужчинам и женщинам, а также малышам с первых дней жизни.
Наши опытные врачи со стажем от 15 лет. Кандидаты медицинских наук.
К чему может привести самостоятельное проведение капельниц
Самостоятельное проведение капельницы на дому очень опасно. Для этого нужно иметь медицинские знания и навыки. К чему может привести самостоятельное проведение процедуры.
Вот самые основные риски:
Даже правильно установить систему не каждому под силу. Инфузионную терапию должен проводить специально обученный медицинский работник – медсестра.
Как вызвать медсестру на дом в Москве
Платную услугу по установке капельницы в Москве через нашу клинику заказать очень просто. Для этого есть на выбор два способа:
В любом случае оформление заявки не занимает много времени. Можно получить услугу в любой день недели и в любое время суток. А также в день обращения. Важно назвать точный адрес.




