Лецитин. Чем помогает и как принимать
Порошковый лецитин считается одной из самых полезных добавок для здоровья. Но мало кто знает, насколько широка его сфера применения! О том, чем полезен, какой выбрать и как принимать лецитин пойдет речь ниже.
История появления лецитина
Впервые его открыл ученый из Франции Т. Гобли, который в 1845 году выявил схожесть в составе тканей мозга и яичного желтка. По его теории, которая вскоре была доказана, именно лецитин является объединяющим компонентом. Он на 75% состоит из фосфолипидов, триглицеридов, это жироподобное вещество. Именно фосфолипиды являются составляющими клеточных мембран, они содержаться в большинстве живых организмов и тканей. Так, их очень много в тканях мозга, печени, плазме крови, сердца, желчи.
Современные источники лецитина
Из чего состоит лецитин
В нем гармонично сочетаются 4 формы фосфолипидов:
Таким образом, лецитин это не один ингредиент, как думают многие. А целый комплекс, смесь ценных фосфолипидов, которые по-своему влияют на организм человека.
Общая полезность
Как уже было сказано, фосфолипиды составляют структуру клеточных мембран, участвуют в большинстве процессов в организме. Кроме того, лецитин очень полезен для печени, поскольку содержит фосфатидилхолин, составляющее печеночных клеток. Когда печень болеет, мембраны клеток разрушаются, а лецитин и ее компоненты восстанавливают их.
Кроме того, это вещество обладает хорошими антиоксидантными свойствами и действует на клетки печени как детокс. Важно! Лецитин, в большем или меньшем количестве, входит в состав большинства аптечных гепатопротекторов (Эссенциале форте Н, Доппельгерц и другие). Это еще одно доказательство полезности его для печени.
Полезность лецитина для сосудов и крови
Вот кому особенно показаны биодобавки с лецитином
Есть ли противопоказания у лецитина
Поскольку это натуральная добавка, которую производят из сои или семян подсолнечника, она почти не имеет противопоказаний. Но лецитин стоит принимать с осторожностью или под контролем врача в таких случаях:
Беременным и кормящим можно принимать это вещество, но только после консультации со своим врачом.
Лецитин в порошке, таблетках или гранулах
Как принимать порошковый лецитин? Очень просто и удобно! Берем 1-2 ст. ложки порошка и смешиваем с любой свежеприготовленной пищей (обычно это каша, йогурт). Можно также просто запивать порошок водой или разводить в воде и сразу выпивать. Оставшуюся смесь нужно хранить в плотно закрытой банке, желательно на дверце холодильника, без перепадов температур.
Какие побочные действия возможны?
Как правило, при правильном, регулярном приеме их не наблюдается. Но в начале приема возможны некоторые кратковременные расстройства:
Обращайте внимание на эти симптомы! Они должны пройти через 1-2 дня после начала приема препарата. Если этого не случилось, прекратите прием и обратитесь к врачу. Еще один возможный симптом: кожный зуд, насморк могут быть признаком аллергии на лецитин или другие компоненты. Прием в этом случае нужно прекратить.
Заключение
Для правильной работы внутренних органов и систем
Лецитин представляет собой комплекс фосфолипидов, состоящий из ненасыщенных и насыщенных жирных кислот, фосфорной кислоты, глицерина и холина.
Что такое Лецитин?
Неполноценное питание, плохая экология, частые стрессы, эмоциональные перегрузки и заболевания истощают энергетические ресурсы человека. Данные факторы вызывают дефицит полезных веществ, необходимых для правильной работы внутренних органов и систем. Одним из них является лецитин, который практически не синтезируется в организме, а поступает исключительно с пищей. Недостаток нутриента приводит к существенным проблемам со здоровьем, чем было обусловлено его промышленное производство в качестве биодобавки.
BioTela выпускает лецитин на основе подсолнечника немецкого производства. Порошок – это наиболее оптимальная лекарственная форма для взрослых. Биодобавку принимают в сухом виде несколько раз в день во время приема пищи. Порошком также можно посыпать любое негорячее блюдо или напиток – салат, сок, молочные продукты.
Лецитин представляет собой комплекс фосфолипидов, состоящий из ненасыщенных и насыщенных жирных кислот, фосфорной кислоты, глицерина и холина. Ни одна клетка организма не может обойтись без этих соединений, необходимых для дифференцировки и процессов роста. Подсолнечник немецкого производства, на основе которого изготовлена биодобавка от BioTela, на сегодняшний день считается самым лучшим – уровень фосфолипидов в нем достигает 96%, в то время как российским производителям удается добиться только 80%
Симптомы дефицита
В первую очередь при недостаточном поступлении лецитина в организм страдает нервная система. При этом возникает повышенная раздражительность, ухудшается память, снижается концентрация внимания, отмечается подавленное настроение вплоть до развития депрессии.
В дальнейшем нарушается работа органов пищеварения – наблюдается метеоризм, расстройство кишечника, непереносимость жирных продуктов, боли в животе. Могут присутствовать и другие симптомы – почечные и печеночные колики, подъем артериального давления.
Кому и зачем принимать
Влияние лецитина на организм столь значительно и многообразно, что его дополнительный прием рекомендован практически всем – мужчинам и женщинам разного возраста, детям. Особенно важно обеспечить дополнительное поступление фосфолипидов в следующих случаях:
Прием биодобавки возможен не только с целью профилактики, но и в качестве вспомогательного средства в лечении следующих заболеваний или состояний:
Как восстановить пищеварение при заболеваниях поджелудочной железы
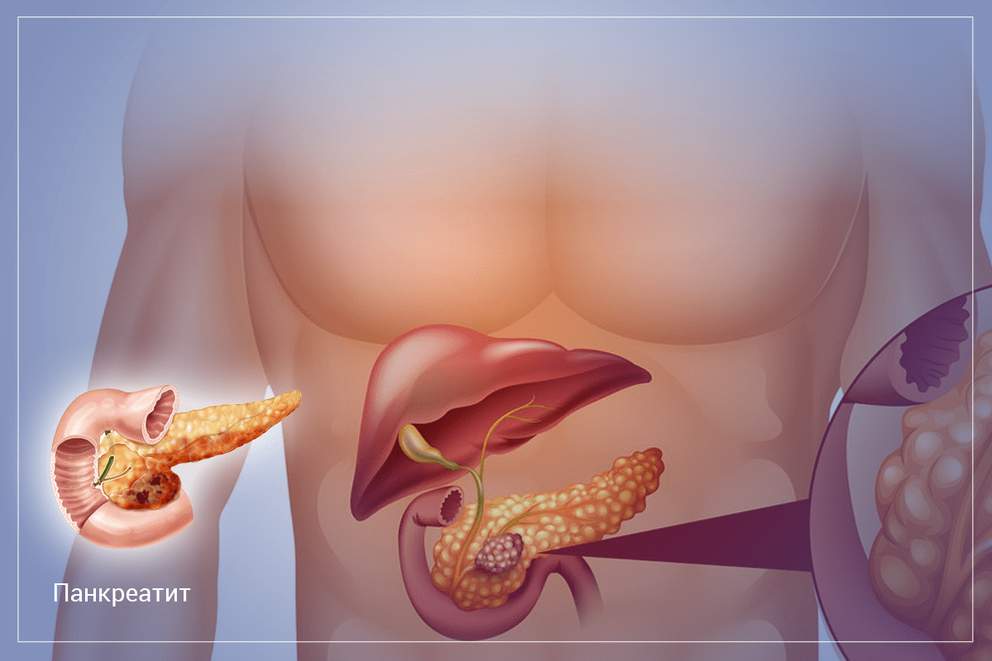
Поджелудочная железа является незаменимым звеном пищеварительной системы. Этот орган выполняет две главные функции. Первая функция заключается в выработке ферментов, которые расщепляют белки, жиры и углеводы, поступающие в организм с пищей. Вторая функция заключается в выработке гормона инсулина, который помогает усваиваться глюкозе. Под влиянием внешних или внутренних негативных факторов, одним из которых является нерациональное питание, развиваются хронические и острые патологии поджелудочной железы.
По статистике, у каждого третьего человека среднего возраста диагностируется хронический вялотекущий панкреатит (воспаление поджелудочной железы). Это заболевание может протекать не только в хронической, но и в острой форме. Острое течение панкреатита сопровождается отмиранием клеток органа (панкреонекрозом). Острый панкреатит несет прямую угрозу не только здоровью, но и жизни человека.
Симптомы заболеваний поджелудочной железы
Кроме острой и хронической формы панкреатита, существует рак поджелудочной железы, который относится к одному из самых агрессивных видов онкологии. Каждое заболевание имеет характерные симптомы, появление которых должно стать прямым сигналом для прохождения комплексного обследования и консультации гастроэнтеролога, эндокринолога и онколога. При остром течении панкреатита, человек сталкивается с набором таких клинических симптомов:
Приступ острого панкреатита потенциально опасен для жизни человека, поэтому при появлении характерных симптомов, необходимо вызвать бригаду скорой помощи. Для хронической формы воспалительного поражения поджелудочной железы, характерен набор таких клинических признаков:
Опасность хронического панкреатита заключается не только в том, что этот процесс нарушает весь акт пищеварения, но и в том, что хронический воспалительный процесс в любой момент может перерасти в острый. Онкология поджелудочной железы сопровождается набором общих и видоспецифичных симптомов. К тревожным признакам, указывающим на развитие рака поджелудочной железы, можно отнести:
Описанная клиническая картина может быть дополнена общей слабостью, недомоганием, а при выполнении ультразвукового исследования органов брюшной полости наблюдается увеличение размеров печени и желчного пузыря.
Симптомы панкреатита и острой формы гастрита могут быть схожи. В отличие от панкреатита, при остром гастрите рвота приносит облегчение, а боль в животе локализуется в одной области, и не является опоясывающей. Если говорить о том, как отличить гастрит от панкреатита при отсутствии специфических симптомов, то в данном вопросе поможет только комплексное обследование и консультация гастроэнтеролога.
Причины развития заболеваний поджелудочной железы
К предрасполагающим факторам, которые потенциально негативно влияют на здоровье поджелудочной железы и могут провоцировать развитие заболеваний, можно отнести:
Риск развития онкологии поджелудочной железы возрастает у пациентов, имеющих хронический панкреатит с частыми эпизодами рецидивов.
Образ жизни при хроническом панкреатите
Комплексная терапия хронического воспаления поджелудочной железы включает коррекцию образа жизни и пищевых привычек. Пациентам с диагностированным хроническим панкреатитом назначается диета (стол № 5 по Певзнеру). В период обострения заболевания соблюдается пищевой покой в течение нескольких дней, после чего в рацион постепенно вводятся отдельные продукты.
При наличии проблем с поджелудочной железой категорически запрещено употреблять алкоголь, даже в минимальных дозировках. Запрет распространяется и на табакокурение, так как никотин вызывает спазм кровеносных сосудов, что может спровоцировать острый приступ панкреатита. Диета при панкреатите накладывает ограничения на употребление продуктов с высоким содержанием жиров и углеводов. Это касается мясных и рыбных компонентов, молочной и кисломолочной продукции. Под запрет попадают острые и жареные блюда, а также продукты, приготовленные во фритюре. В период обострения воспалительного процесса показана госпитализация. Консервативная терапия хронического панкреатита включает набор таких групп лекарственных медикаментов:
В период обострения, кроме перечисленных групп лекарственных средств назначается инфузионная терапия, которой предусмотрено капельное введение растворов электролитов.
Восстановить нормальное пищеварение при хроническом панкреатите, устранить расстройства стула и поддержать работу поджелудочной железы, помогает приём метапребиотика Стимбифид Плюс, который имеет трехкомпонентный натуральный состав, стимулирующий восстановление естественной микробиоты кишечника и желудка. Средство активизирует естественные механизмы восстановления эпителия ЖКТ. Прием метапребиотика Стимбифид Плюс с лечебно-профилактической целью помогает снизить до минимума риск обострения воспалительного процесса в поджелудочной железе.
Нутриционная поддержка при остром панкреатите
В настоящей статье мы рассмотрим рекомендуемый сотрудниками лаборатории клинического питания Санкт-Петербургского НИИ скорой помощи им. И. И. Джанелидзе протокол нутриционной поддержки больных при остром панкреатите.
Лечебное питание является неотъемлемым компонентом лечебного процесса, основной задачей которого является удовлетворение физиологических потребностей организма человека в пищевых веществах и энергии с учетом механизмов развития заболевания, особенностей течения основного и сопутствующего заболеваний. Особую актуальность лечебное питание, реализуемое путем искусственного субстратного обеспечения больных, приобретает при различных неотложных состояниях, при которых нутриционная поддержка должна являться обязательным компонентом их базисного лечения.
Начнем с определения. Острый панкреатит (ОП)
Острый панкреатит (ОП) — острое аутолитическое поражение поджелудочной железы, проявляющееся развитием отека органа (отечный интерстициальный панкреатит) или первично асептического панкреонекроза (деструктивный или некротизирующий панкреатит) с последующим развитием как местной, так и системной воспалительной реакции, а также разнообразным вовлечением других региональных тканей или отдаленных систем организма с высоким риском присоединения вторичной гнойной инфекции.
В настоящее время острый панкреатит представляет весьма значимую социальную проблему. Так, например, по данным стационаров Санкт-Петербурга, ОП занимает первое место в общей структуре больных с острыми хирургическими заболеваниями органов брюшной полости, достигая 42 % от всех госпитализированных. В общей структуре хирургических больных, поступивших в НИИ СП им. И. И. Джанелидзе в период с 2002 по 2006 г., ОП также занимает первое место и имеет устойчивую тенденцию к увеличению. Медико-социальная значимость ОП определяется относительно частым (15–20 %) тяжелым течением заболевания с развитием опасных для жизни осложнений, необходимостью длительного стационарного дорогостоящего лечения больных, длительной утратой трудоспособности, частой хронизацией процесса (до 60–65 %), ранней их инвалидизацией, а также высокой летальностью больных при тяжелом течении заболевания (25–30 %).
Основу клинико-морфологической классификации острого панкреатита составляют форма заболевания, внутрибрюшные и системные осложнения с учетом распространенности некротического поражения поджелудочной железы и различных отделов забрюшинной клетчатки, фазового развития воспалительно- некротического процесса от абактериального к инфицированному.
Формы заболевания
Местные осложнения
В доинфекционную фазу:
В фазу инфицирования:
Системные осложнения
Как известно, при остром панкреатите выделяют определенные последовательно развивающиеся фазы:
I фаза — ферментативная (первые 3–7 суток заболевания), которая характеризуется развитием острого интерстициального воспаления поджелудочной железы либо формированием панкреонекроза различной степени выраженности и распространенности, ферментативным эндотоксикозом, а у части пациентов и полиорганной недостаточностью. На основании выраженности возникающих при остром панкреатите клинико- лабораторных нарушений выделяют три клинических варианта его течения: легкий, средней тяжести и тяжелый.
Легкий острый панкреатит характеризуется минимальными проявлениями дисфункции органов, отсутствием эндогенной интоксикации, быстрым положительным эффектом при проведении консервативной терапии. Морфологическим субстратом данной клинической формы является интерстициальный (отечный) панкреатит.
Хотите больше новой информации по вопросам диетологии?
Оформите подписку на информационно-практический журнал «Практическая диетология»!
Тяжелый острый панкреатит проявляется выраженной эндогенной интоксикацией, эксикозом, полиорганными нарушениями, иногда панкреатогенным шоком, синдромом системной воспалительной реакции, дыхательной, почечной, кишечной недостаточностью, развитием коагулопатии и метаболической дисфункции, отсутствием улучшения или тенденцией к ухудшению состояния пациента на фоне проводимой комплексной консервативной терапии. Морфологическим субстратом данной клинической формы являются распространенный (крупноочаговый или тотально-субтотальный) стерильный или инфицированный некротизирующий панкреатит и его осложнения.
Острый панкреатит средней степени тяжести занимает промежуточное положение между вышеописанными формами и характеризуется нерезко выраженным синдромом системной воспалительной реакции, дыхательной, почечной либо кишечной недостаточностью, умеренным эндотоксикозом, улучшением состояния пациентов на фоне комплексной консервативной терапии с сохранением местной симптоматики заболевания в первые двое суток. Морфологическим субстратом данной клинической формы является мелкоочаговый умеренно распространенный некротический панкреатит.
II фаза — реактивная (2-я неделя заболевания), характеризуется реакцией организма на сформировавшиеся очаги некроза (как в поджелудочной железе, так и в парапанкреатической клетчатке).
III фаза — расплавления и секвестрации (начинается с 3-й недели заболевания, может длиться несколько месяцев). Секвестры в поджелудочной железе и в забрюшинной клетчатке начинают формироваться с 14-х суток от начала заболевания. Возможны два варианта течения этой фазы:
Тактика нутриционной поддержки больных при остром панкреатите предопределяется вариантом патоморфологических изменений в поджелудочной железе (отечный, некротизирующий), стадией заболевания, выраженностью патофизиологических нарушений и особенностями клинического течения острого панкреатита, а также вариантами их хирургического лечения.
Протокол нутриционной поддержки больных с острым панкреатитом представляют В. М. Луфт, д. м. н., профессор, руководитель лаборатории клинического питания Санкт-Петербургского НИИ скорой помощи им. И. И. Джанелидзе, и научный сотрудник указанной лаборатории, к. м. н. А. В. Лапицкий.
N.B. Одним из важнейших моментов в интенсивной терапии острого панкреатита в ферментативной фазе заболевания является создание функционального покоя и подавление внешнесекреторной активности поджелудочной железы. Это предполагает временное запрещение перорального приема жидкости и пищи до полной ликвидации признаков системного «уклонения» панкреатических ферментов. При этом нормоволемическая коррекция водно-электролитного баланса в этот период осуществляется парентеральным путем.
В настоящее время показано, что при легком течении острого панкреатита (отечная форма) и признаках деструкции железы по данным компьютерной томографии назначаемое на первые 2–3 суток голодание не влияет на течение и исход заболевания и данная категория больных не требует назначения активной нутриционной поддержки.
В случаях острого панкреатита средней тяжести, и особенно тяжелого течения заболевания, которое протекает с выраженными явлениями гиперметаболизма-гиперкатаболизма, быстро прогрессирующей белково-энергетической недостаточностью, нарастающей иммунодепрессией с присоединением различных инфекционных осложнений, нутриционная поддержка, которая должна начинаться в первые 24–48 часов, является обязательной приоритетной составляющей интенсивного лечения этой категории больных.
N.B. Тяжелый острый деструктивный панкреатит более чем у 90 % больных протекает с явлениями рано развивающейся острой кишечной недостаточности и относится к заболеваниям, при которых доказана важнейшая роль условно-патогенной флоры желудочно-кишечного тракта как дополнительного источника эндогенного инфицирования больных.
При развитии острой кишечной недостаточности создаются условия для восходящей колонизации условно-патогенной флорой проксимальных отделов тонкой кишки и последующей неконтролируемой транслокации микробов и их токсинов в кровь, что является основным источником эндогенного (энтерогенного) инфицирования очагов панкреонекроза.
Синдром острой кишечной недостаточности является «мотором» и основным фактором патогенеза часто присоединяющейся у этих больных полиорганной несостоятельности. Быстрое и эффективное купирование у них явлений полиорганной несостоятельности без разрешения острой кишечной недостаточности невозможно.
Рекомендуемый протокол нутриционной поддержки больных с острым панкреатитом
Технические особенности подготовки
При поступлении всем больным с целью постоянной декомпрессии желудка и эвакуации желудочного содержимого устанавливается назогастральный зонд (исключение желудочной фазы стимуляции внешнесекреторной активности поджелудочной железы).
При легкой (отечной) форме острого панкреатита после купирования явлений амилаземии, которая наблюдается, как правило, в течение ближайших 2–3 дней, изначально разрешается пероральное дробное потребление воды (1–1,5 л/сут) и полимерных изокалорических изонитрогенных питательных смесей («Нутризона», «Нутриэна Стандарт», «Фрезубина Оригинал», «Джевити-1» и др.) в нарастающем объеме (в 1-й день по 100 мл 6 раз в день, во 2-й день по 150 мл 6 раз в день) под контролем уровня амилаземии с последующим постепенным переходом на щадящий лечебный рацион. При наличии у больных исходной гипотрофии (ИМТ менее 19 кг/м2 роста) показано внутривенное назначение 10–20%-х растворов глюкозы (150 г глюкозы в сутки) с целью обеспечения азотсберегающего эффекта.
При наличии клинических и инструментально-лабораторных признаков тяжелого острого панкреатита, который, как правило, протекает с явлениями острой кишечной недостаточности в виде кишечного пареза, наиболее целесообразна изначальная установка сразу двух зондов: назогастрального и эндоскопически назоинтестинального. Назоинтестинальный силиконовый (ЗКС-15 или, что лучше, 2-канальный ЗКС-21) следует установить на 30–40 см дистальнее связки Трейтца (выключение кишечной фазы стимуляции внешнесекреторной активности поджелудочной железы). Этот зонд предназначен, прежде всего, для декомпрессии верхних отделов тощей кишки (зона кишечного водителя ритма), эвакуации внутрипросветного токсического химуса и проведения энтеральной терапии, направленной на профилактику и лечение острой кишечной недостаточности. После установки назоинтестинального зонда и удаления эндоскопа следует рентгенологически убедиться в правильности его местоположения, так как при выведении эндоскопа зонд может сместиться в проксимальном направлении и оказаться, например, в 12-перстной кишке. Проведение в подобном случае энтеральной терапии будет сопровождаться стимуляцией кишечной фазы внешнесекреторной активности поджелудочной железы, что может ухудшить состояние больных.
Алгоритм энтеральной терапии (поддержки)
1. Энтеральная терапия начинается с внутрикишечного капельного введения через назоинтестинальный зонд химусподобного цитопротективного глюкозо-электролитного раствора (ГЭР) со скоростью 100 мл/ч («Регидрон» 1 пакетик на 1 литр воды с добавлением 1000 мг аскорбиновой кислоты и 10 мл цитофлавина) или специализированной энтеропротективной смеси «Интестамин», содержащей глутамин, антиоксиданты и электролиты.
2. Через 2 часа энтеральной инфузии осуществляется контроль остатка введенного раствора методом пассивной или активной аспирации в течение 15 минут.
N.B. Если объем остатка превышает 100 мл (> 50 % введенного ГЭР), интестинальный зонд используется для декомпрессии тонкой кишки и введения цитопротективного раствора в режиме лаважа в прежнем временном режиме. При наличии меньшего остатка объем инфузии увеличивается на 50 % с последующим контролем остатка каждые 3–4 часа.
3. По мере уменьшения сброса по интестинальному зонду при отсутствии признаков энтеропатии (чаще на 2-е сутки) с целью обеспечения внутрипросветной трофики, наряду с внутрикишечным введением цитопротективного ГЭР, назначается минимальное энтеральное питание в объеме до 300 мл/сут в виде капельного введения изокалорического (1 ккал в 1 мл) 20%-го раствора олигомерной (полуэлементной) смеси для энтерального питания («Нутризона Эдванст Пептисорб», «Пептамена», «Нутриэна Элементаль» и др.) со скоростью 60 мл/ч (адаптивный период).
N.B. Включение раннего энтерального питания в комплекс интенсивной терапии острого панкреатита повышает функциональную активность энтероцитов и защитные свойства слизистой оболочки, предупреждает восходящую колонизацию тонкой кишки условно патогенной микрофлорой, снижает выраженность эндотоксикоза, а также риск транслокации микрофлоры из кишечника в кровь и возникновение вторичных инфекционных осложнений.
4. При хорошей переносимости указанных смесей для энтерального питания на следующие сутки их количество увеличивается в 2 раза при прежнем темпе интракишечного введения. В случае плохой переносимости вводимой энтеральной питательной смеси (вздутия живота) скорость ее введения следует на некоторое время уменьшить в 2 раза. При сохраняющихся явлениях кишечной диспепсии следует временно (на 12–24 часа) вновь возвратиться к введению только глюкозо-электролитного раствора с энтеропротекторами.
Схема 1. Алгоритм выбора тактики нутриционной поддержки при остром панкреатите
N.B. Проведение коррекции: в первые 2 суток показана регулярная энтеросорбция (каждые 3–4 часа введение энтеросорбентов [«Смекты», «Неосмектина», «Полисорба»] и метаболических пробиотиков [«Хилак Форте» по 2 мл 4 раза в день]). Конечным критерием эффективности проводимых мероприятий является отхождение газов и появление самостоятельного стула.
Азотсберегающий эффект в первые 2–3 суток достигается путем парентерального введения энергетических субстратов: 150 г/сут глюкозы в виде 10%-го раствора глюкозы и 25–50 г/сут жира в виде 10–20%-х жировых эмульсий. Последние наряду с энергетической составляющей обладают и антилипаземическим действием.
5. При хорошей переносимости олигомерных смесей для энтерального питания уже на 3–4-е сутки ⅔ вводимого объема могут составлять полимерные изокалорические изонитрогенные питательные смеси. На 5-е сутки происходит дальнейшее введение полимерных изокалорических смесей для энтерального питания в нарастающем объеме или переход на равный по количеству объем полимерной гиперкалорической гипернитрогенной питательной смеси («Нутризона Энергии», «Фрезубина Энергии», «Нутрикомпа Энергии Л.», «Джевити-1,5» и др.). При этом предпочтение следует отдавать энтеральным смесям, содержащим преимущественно растворимые пищевые волокна, обладающим бифидо- и лактогенным, а также энтеросорбирующим и трофическим действием. Объем субстратного обеспечения больных на 5–6-е сутки должен составлять 20–25 ккал/кг и белка 1–1,2 г/кг в сутки.
N.B. Необходимо отметить, что расчет потребности больных в энергии и белке у пациентов с избыточным весом и ожирением следует осуществлять на рекомендуемую (идеальную), а у больных с исходной эйтрофией и гипотрофией на фактическую массу тела.
6. При наличии стойкой гипергликемии более 10 ммоль/л следует использовать специализированные полимерные смеси для энтерального питания типа «Диабет». Предпочтение следует отдавать питательным смесям с наименьшим гликемическим индексом и содержащим в своем составе преимущественно ферментируемые (растворимые) пищевые волокна (выраженный пребиотический и трофический эффекты).
N.B. После купирования явлений амилаземии проводится водная тест- проба по оценке моторно-эвакуаторной функции желудка (болюс 200 мл), и при ее сохранности начинается частичное (50%-е) назогастральное введение смеси для энтерального питания с контролем уровня амилазы крови. Наличие хорошей переносимости назогастрального питания и нормальных показателей амилазы крови позволяет полностью перейти на введение их в желудок.
Базисный протокол энтеральной и нутриционной поддержки больных с острым деструктивным панкреатитом при раннем купировании явлений острой кишечной недостаточности
Таблица 1. 1–4-е сутки
Таблица 2. 5–7-е сутки
| Вводимые растворы и смеси | Сутки | ||
| 5-е | 6-е | 7-е | |
| Парентерально: • глюкоза 10 % | 500 мл (50 г) | – | – |
| Энергетическая ценность, ккал | 200 | – | – |
| Энтерально: • гиперкалорическая гипернитрогенная питательная смесь | 1000 мл, скорость введения – 60 мл/ч | 1500 мл/сут, скорость введения — 90 мл/ч. Возможен переход на сипинг по 200 мл 8 раз в сутки | Пероральный полный сипинг по 250 мл 6 раз в сутки |
| Белок, г | 60 | 90 | 90 |
| Энергетическая ценность, ккал | 1500 | 2250 | 2250 |
| Белок, г/сут | 60 | 90 | 90 |
| Энергетическая ценность, ккал/сут | 1700 | 2250 | 2250 |
Примечания:
7. Показаниями к возможному удалению зондов и переходу к пероральному дробному потреблению современных энтеральных полимерных смесей методом сипинга (чаще это 6–7-е сутки), а также последующему переходу к щадящему лечебному рациону являются:
N.B. При переходе к щадящему лечебному рациону в течение 15–20 дней целесообразно в качестве дополнительного источника повышения его биологической ценности применять энтеральные полимерные смеси (частичный сипинг по 200 мл 2–3 раза в день — «Нутридринк», «Суппортан» напиток, «Нутрикомп Дринк», «Фортикер» и др.).
8. В случаях развития у пациентов выраженного перипанкреатического инфильтрата и отека, наличия инородных тел (дренажей, тампонов), сдавливающих извне желудок и 12-перстную кишку и нарушающих их проходимость, а также при диспепсических расстройствах в виде тошноты, рвоты, отсутствия аппетита возобновляется или продолжается назоеюнальное зондовое питание. По мере рассасывания инфильтрата, восстановления моторики и проходимости верхних отделов желудочно-кишечного тракта зонды удаляются и больной постепенно (см. выше) переводится на пероральное щадящее питание.
Схема 2. Выбор тактики нутриционной поддержки при остром панкреатите (легкое течение)
Схема 3. Выбор тактики нутриционной поддержки при остром тяжелом панкреатите
Показания для проведения парентерального питания
При невозможности реализации нарастающей программы энтерального питания (стойкий кишечный парез) в течение ближайших 3 суток показано назначение полного парентерального питания.
При этом лучше использовать контейнеры «три в одном» («СмофКабивен», «ОлиКлиномель», «Нутрифлекс Липид») с добавлением комплексов витаминов («Церневита» или «Солувита» + «Виталипида») и микроэлементов («Аддамеля»).
Тяжелое течение острого деструктивного панкреатита является прямым показанием для парентерального введения глутамина в виде дипептида L-аланина — L-глутамина («Дипептивена») в количестве 2–4 мл/кг в сутки, позволяющего поддерживать регенераторную трофику и барьерную функцию кишечника (профилактика энтерогенного инфицирования очагов панкреонекроза), а также уменьшить явления гиперкатаболизма и иммуносупрессии.
Потребность в назначении больным с тяжелым течением острого панкреатита парентерального питания может многократно возникать в последующие фазы его течения:
При выборе того или иного метода искусственного лечебного питания во всех случаях предпочтение следует отдавать более физиологичному энтеральному питанию. Необходимый объем алиментации больных определяется конкретной клинической ситуацией: при нестабильном состоянии пациентов — энергия 20–25 ккал/кг массы тела, белок — 1–1,2 г/кг массы тела в сутки; в стадию стабильного гиперметаболизма — энергия 35–40 ккал/кг массы тела, белок 1,5–2 г/кг массы тела в сутки. Больший объем субстратного обеспечения может сопровождаться усугублением метаболических нарушений и ухудшением их состояния.
О тактике ведения лечебного питания и составления специализированных диет щадящего рациона питания читайте в следующей статье «Лечебное питание при панкреатите».
// ПД
Хотите больше новой информации по вопросам диетологии?
Оформите подписку на информационно-практический журнал «Практическая диетология»!