Лимфомиозот как часто можно повторять курс
Капли для приема внутрь гомеопатические: прозрачная, от слабо светло-желтого до светло-желтого цвета жидкость, с запахом этанола.
Раствор для внутримышечного введения гомеопатический: бесцветная прозрачная жидкость без запаха.
Фармакологическое действие
Фармакодинамика
Многокомпонентный гомеопатический препарат, действие которого обусловлено компонентами, входящими в его состав.
Показания препарата Лимфомиозот ®
В составе комплексной терапии:
обострение хронического тонзиллита;
лимфаденит неспецифической этиологии.
Противопоказания
Для всех лекарственных форм
повышенная индивидуальная чувствительность к компонентам препарата;
беременность (в связи с недостаточностью клинических данных);
грудное вскармливание (в связи с недостаточностью клинических данных);
возраст до 18 лет (в связи с недостаточностью клинических данных).
С осторожностью: заболевания щитовидной железы, в связи с наличием активного компонента, содержащего йод.
Дополнительно для капель для приема внутрь гомеопатических
С осторожностью: заболевания печени, алкоголизм, черепно-мозговая травма и заболевания головного мозга, в связи с содержанием спирта этилового (этанола).
Побочные действия
Возможны аллергические реакции.
Взаимодействие
Способ применения и дозы
Капли для приема внутрь гомеопатические. Внутрь, по 15–20 капель, растворив в 100 мл воды, 3 раза в день. Курс терапии — 8–12 дней. Увеличение продолжительности и проведение повторного курса лечения возможно по назначению лечащего врача. При недостаточной эффективности препарата необходимо обратиться к врачу.
Вскрытие ампулы. Цветная точка должна находиться вверху. Находящееся в головке ампулы содержимое следует стряхнуть с помощью легкого постукивания. После этого отломить верхнюю часть ампулы путем нажатия в цветной точке.
Передозировка
Случаи передозировки до настоящего времени не были зарегистрированы.
Особые указания
Для всех лекарственных форм
При заболеваниях щитовидной железы применение препарата возможно только после консультации с врачом. При приеме гомеопатических ЛС возможно временное обострение имеющихся симптомов (первичное ухудшение), в этом случае следует прекратить прием препарата и проконсультироваться с врачом. При появлении побочных эффектов следует обратиться к врачу.
Влияние на способность управлять транспортными средствами и работать с механизмами. Не влияет.
Дополнительно для капель для приема внутрь гомеопатических
Максимальная суточная доза препарата содержит около 0,21 г абсолютного этилового спирта (этанола).
Форма выпуска
Капли для приема внутрь гомеопатические. По 30 мл во флаконе темного стекла гидролитического класса III со встроенной капельницей из ПЭ и навинчивающейся крышкой с контролем первого вскрытия из полипропилена. Каждый флакон помещают в пачку картонную.
Раствор для внутримышечного введения гомеопатический. По 1,1 мл в ампулах бесцветного стекла гидролитического класса I. На каждую ампулу нанесены насечка и цветная точка. По 5 амп. укладывают в открытую пластиковую контурную ячейковую упаковку. По 1 или 20 открытых пластиковых контурных ячейковых упаковок (с 5 или 100 амп.) помещают в пачку картонную.
Производитель
Биологише Хайльмиттель Хеель ГмбХ. Доктор-Рекевег-Штрассе, 2-4, 76532 Баден-Баден, Германия.
Эксклюзивный дистрибьютор в России/организация, принимающая претензии потребителей: ООО «Арнебия». 115193, Москва, ул. Южнопортовая, 6/28, стр. 1.
Условия отпуска из аптек
Капли для приема внутрь гомеопатические. Без рецепта.
Раствор для внутримышечного введения гомеопатический. По рецепту.
Условия хранения препарата Лимфомиозот ®
В сухом, защищенном от света месте, при температуре 15–25 °C.
Хранить в недоступном для детей месте.
Срок годности препарата Лимфомиозот ®
Не применять по истечении срока годности, указанного на упаковке.
Опыт лечения хронического аденоидита у детей дошкольного возраста
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Заболевания органов лимфоглоточного кольца занимают 1-е место по распространенности среди всех ЛОР-заболеваний в детской оториноларингологии. При хроническом аденоидите особо уязвимой является слизистая оболочка носа и глотки. Хроническое воспаление слизистой этих областей приводит к снижению слуха, тугоухости, обострению хронических отитов, синуситов, отставанию ребенка в развитии, нарушению функционального состояния различных органов и систем. Детоксикация и дренаж должны быть составной частью комплексной терапии любого хронического воспаления. Применение антигомотоксических лекарственных средств (АГЛС) полностью отвечает этому требованию.
Цель работы: оценить эффективность лечения хронического аденоидита АГЛС и представить опыт применения некоторых из них (Мукоза композитум, Эуфорбиум композитум, Лимфомиозот) у детей дошкольного возраста.
Материал и методы: проводилось ретро- и проспективное исследование в условиях детской поликлиники № 1 г. Самары. Под наблюдением находились 80 детей в возрасте от 4-х до 6 лет с диагнозом «хронический аденоидит средней тяжести». Все дети были разделены на 2 группы: 1-я группа – дети, получавшие в составе комплексной терапии АГЛС, и 2-я группа – контроля, получавшая стандартное лечение.
Результаты исследования и их обсуждение: у детей, получавших АГЛС, неблагоприятные исходы наблюдались достоверно реже, чем у детей, получавших стандартное лечение. Также показаны значимая эффективность АГЛС при ОРВИ, снижение симптомов интоксикации у детей по клиническим исходам.
Выводы: комплексные гомеопатические препараты Мукоза композитум, Лимфомиозот, Эуфорбиум композитум показали хорошую переносимость больными и хорошую совместимость с общепринятой терапией хронических аденоидитов. Кроме того, рассмотренную терапию можно принять как альтернативу стандартной терапии хронического аденоидита средней степени тяжести у детей и рекомендовать для лечения данной патологии.
Ключевые слова: дети, дошкольный возраст, хронический аденоидит, детоксикация, дренаж, антигомотоксические лекарственные средства, Мукоза композитум, Эуфорбиум композитум, Лимфомиозот.
Для цитирования: Санталова Г.В., Гасилина Е.С. Опыт лечения хронического аденоидита у детей дошкольного возраста. РМЖ. 2016;21:1441-1445.
The treatment of chronic adenoiditis in preschool children
Santalova G.V., Gasilina E.S.
Samara State Medical University
Waldeyer’s ring disorders rank first among pediatric ENT diseases. Nasal and pharyngeal mucosa is the most susceptible structure in chronic tonsillitis. Chronic inflammation of nasal and pharyngeal mucosa results in hearing loss, exacerbation of chronic otitis and sinusitis, developmental retardation, and functional disorders of various organs and systems. Detoxification and drainage should be included into the complex treatment of any chronic inflammation. Antihomotoxic agents meet these requirements.
Aim: to assess the efficacy of chronic adenoiditis treatment with antihomotoxic drugs and to summarize the experience with some of these agents (i.e., Mucosa compositum, Euphorbium compositum, Lymphomyosot) in preschool children.
Patients and methods: retrospective and prospective studies enrolled 80 children aged 4-6 years with moderate chronic adenoiditis who were subdivided into two groups. Study group received complex therapy including antihomotoxic drugs while controls received standard treatment.
Results: unfavorable outcomes were significantly less common in children who received antihomotoxic drugs than in children who received standard treatment. In addition, antihomotoxic drugs were effective in acute respiratory infections and reduced intoxication symptoms (by clinical outcomes).
Conclusions: complex homeopathic remedies Mucosa compositum, Lymphomyosot, and Euphorbium compositum demonstrated good tolerability and compatibility with the standard treatment for chronic adenoiditis. They can be considered as an alternative to the standard therapy for moderate chronic adenoiditis in pediatric otorhinolaryngology and might be recommended for this condition.
Key words: children, preschool years, chronic adenoiditis, detoxification, drainage, antihomotoxic drugs, Mucosa compositum, Euphorbium compositum, Lymphomyosot.
For citation: Santalova G.V., Gasilina E.S. The treatment of chronic adenoiditis in preschool children // RMJ. 2016. № 21. P. 1441–1445.
В статье представлен опыт лечения хронического аденоидита у детей дошкольного возраста
Введение
Материал и методы исследования
Изучаемые клинические исходы
«Наличие затрудненного носового дыхания за счет заложенности и отделяемого из носа» (1)
«Наличие ночного кашля» (2)
«Наличие храпа во время ночного сна» (3)
«Наличие заложенности в обоих ушах без потери слуха» (4)
«Наличие длительного (до 2-х недель) субфебрилитета – 37,7 °С» (5)
«Наличие частых острых респираторно-вирусных инфекций (каждые 2 мес.) с осложнениями в виде туботита» (6)
«Наличие симптомов интоксикации (снижение аппетита, быстрая утомляемость и общая слабость, беспокойный сон)» (7)
«Наличие гнойного отделяемого из носовых ходов во время ОРВИ» (8).
Подробнее КИ представлены в таблице 1.
Рассчитывались ключевые показатели вмешательства:
ЧИЛ – частота исходов в группе лечения. Рассчитывали по формуле А/(А+В), где А – количество пациентов с наличием изучаемого исхода, В – количество пациентов с отсутствием изучаемого исхода;
ЧИК – частота исходов в группе сравнения. Рассчитывали по формуле С/(С+D), где С – количество пациентов с наличием изучаемого исхода, D – количество пациентов с отсутствием изучаемого исхода;
ОР – относительный риск (отношение рисков) – соотношение частоты изучаемых исходов среди больных, подвергавшихся воздействию лекарственного препарата. Рассчитывали по формуле ЧИЛ /ЧИК. Позволяет определять степень связи между воздействием лекарства и изучаемым исходом. При ПОП (повышение относительной пользы − относительное увеличение частоты благоприятных исходов в группе лечения по сравнению с контрольной группой; рассчитывается как (ЧИЛ −ЧИК)/ЧИК, приводится с 95% ДИ) ≥1,0 – высокая вероятность исхода в результате лечения. При ПОП 1 соответствует высокой вероятности. ОШ=1 означает такой же, как и в группе сравнения, результат.
Эффективность вмешательства оценивалась при помощи таблиц сопряженности [18–20] (см. табл. 1).
Для объективизации оценки эффективности лечения использованы методологические стандарты доказательной медицины. Значимость различий связи двух признаков в группах обследуемых рассчитывалась непараметрическими методами с критерием χ2 [18, 19, 20].
Результаты исследования и их обсуждение
Ключевые показатели вмешательства представлены в таблице 2 и на рисунке 1.
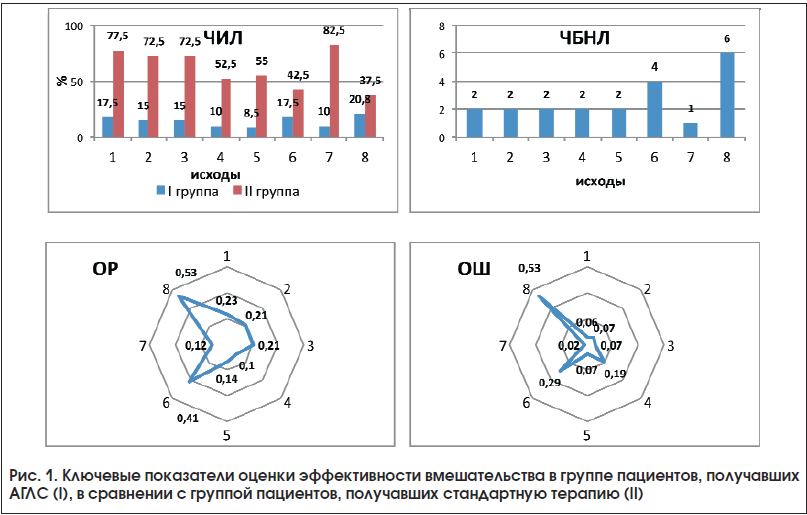
Анализ исходов 1–5
По исходам 1–5 получены близкие по значимости результаты. Поэтому приводим групповой анализ эффективности АГСТЛ по данным исходам.
Как видно из приведенной таблицы и рисунка, у детей, получавших АГЛС, неблагоприятные исходы наблюдались достоверно реже, чем в группе пациентов, получавших стандартное лечение. Показатели ЧИЛ по всем КИ колебались в пределах от 8,5% до 17,5%, в то время как значения ЧИК находились в интервале 52,5–77,5%. Достоверность статистических различий подтверждается значениями критерия χ2 и величиной р. Снижение абсолютного риска и соответствующее значение ЧБНЛ в исходах 1–5 равно 2 при ДИ 0–9, что означает, что у каждого 3-го больного при лечении АГЛС можно ожидать положительного результата лечения. Показатель ОР (0,10–0,23 при ДИ 0,03–0,44) показывает более низкую вероятность неблагоприятных исходов в основной группе пациентов, т. к. он значительно ниже единицы. ОШ 0,06–0,19 (ДИ 0,02–0,21; 0,06–0,51) достоверно (р≤0,005) показывает, что риск возникновения неблагоприятного исхода при лечении АГЛС уменьшается в различных КИ в 5–12 раз.
Таким образом, показана значимая эффективность АГЛС при ОРВИ у детей по КИ: «Наличие затрудненного носового дыхания за счет заложенности и отделяемого из носа» (1); «Наличие ночного кашля» (2); «Наличие храпа во время ночного сна» (3); «Наличие заложенности в обоих ушах без потери слуха» (4); «Наличие длительного (до 2-х недель) субфебрилитета – 37,7 °С» (5).
Анализ исхода 7
По исходу «Наличие симптомов интоксикации» (7) можно отметить самую высокую эффективность применения АГЛС. Положительный результат был получен в 90% случаев (10% – отрицательный). В группе сравнения только у 17,5% детей был получен положительный результат лечения (χ2–39,4; р=0,0005 – разность статистически достоверна).
Показатель ОР был значимо ниже единицы (0,12 при ДИ 0,04–0,29), что свидетельствовало о самой низкой вероятности развития неблагоприятного исхода при использовании этих препаратов. Значения показателя ОШ много ниже единицы (ОШ–0,02 при ДИ 0,01–0,10) свидетельствуют о том, что риск реализации интоксикационного синдрома при применении АГЛС уменьшается в 50 раз.
Число больных, которых необходимо лечить для того, чтобы предотвратить развитие одного неблагоприятного исхода, было равно 1 (ДИ 0–5), это означает, что благоприятный исход наблюдается у каждого второго больного, и свидетельствует о высокой эффективности АГЛС при данном заболевании. Обращают на себя внимание узкие границы ДИ показателя ЧБНЛ, что подтверждает высокую клиническую и статистическую значимость.
Высокая эффективность АГЛС в отношении интоксикационного синдрома обусловлена, по всей видимости, наличием в схеме препарата Лимфомиозот с выраженным дренажным механизмом.
Анализ исходов 6 и 8
Сравнение эффективности терапии АГЛС и стандартного лечения по КИ «Наличие частых ОРВИ с осложнениями в виде туботита» (6) и «Наличие гнойного отделяемого из носовых ходов во время ОРВИ» (8) показало, что в целом эффективность применения АГЛС по КИ6 и КИ8 ниже, чем при других КИ. Показатели ОР (0,41 при ДИ 0,17–0,92 для КИ6; 0,53 при ДИ 0,23–1,18 для КИ8) и ОШ (0,29 при ДИ 0,09–0,89 для КИ6; 0,42 при ДИ 0,14–1,26 для КИ8) выше, чем при других исходах. То есть вероятность реализации гнойных осложнений при использовании АГЛС снижается только в 2,5–3,0 раза. Для предотвращения развития одного отрицательного исхода нужно лечить 4-х пациентов для КИ6 и 6 пациентов − для КИ8, что значимо больше, чем при других исходах.
Показано отсутствие значимых различий по ключевым показателям вмешательства (χ²=4,82 и 2,2; р=0,03 и 0,14 – разность статистически недостоверна).
Эффективность рассматриваемых схем лечения в отношении синдромов «наличие частых ОРВИ с осложнениями в виде туботита» и «наличие гнойного отделяемого из носовых ходов во время ОРВИ» можно оценить как равную, что, возможно, связано с отсутствием прямого противобактериального действия у рассматриваемых АГЛС.
Выводы
Данное исследование показало, что применение АГЛС совместно с общепринятой терапией хронических аденоидитов можно считать эффективным.
Использованные АГЛС (Мукоза композитум, Лимфомиозот, Эуфорбиум композитум) хорошо переносились, не имели побочных реакций.
АГЛС в данном исследовании способствовали дезинтоксикации, что дает возможность не применять дополнительное лечение с этой целью.
Комплексные гомеопатические препараты Мукоза композитум, Лимфомиозот, Эуфорбиум композитум можно рассматривать как альтернативу стандартной терапии хронического аденоидита средней степени тяжести у детей и рекомендовать для лечения данной патологии.
Лечение диффузной фиброзно-кистозной мастопатии
Фиброзно-кистозная мастопатия (ФКМ) — доброкачественное поражение молочной железы — характеризуется спектром пролиферативных и регрессивных изменений ткани с нарушением соотношения эпителиального и соединительно-тканного компонентов. В последние годы отме
Фиброзно-кистозная мастопатия (ФКМ) — доброкачественное поражение молочной железы — характеризуется спектром пролиферативных и регрессивных изменений ткани с нарушением соотношения эпителиального и соединительно-тканного компонентов. В последние годы отмечается неуклонный рост этой патологии во всем мире (А. Г. Егорова, 1998; В. И. Кулаков и соавт., 2003). Мастопатия возникает у 30–70 % женщин репродуктивного возраста, при гинекологических заболеваниях частота ее возрастает до 70 — 98 % (А. В. Антонова и соавт., 1996).
В пременопаузе встречается у 20 % женщин. После наступления менопаузы новые кисты и узлы, как правило, не появляются, что доказывает участие гормонов яичников в возникновении болезни.
В настоящее время известно, что злокачественные заболевания молочных желез встречаются в 3–5 раз чаще на фоне доброкачественных новообразований молочных желез и в 30 % случаев при узловых формах мастопатии с явлениями пролиферации. Поэтому в противораковой борьбе наряду с ранней диагностикой злокачественных опухолей не меньшее значение имеет своевременное выявление и лечение предопухолевых заболеваний.
Различают непролиферативную и пролиферативную формы ФКМ. При этом риск малигнизации при непролиферативной форме составляет 0,86 %, при умеренной пролиферации — 2,34 %, при резко выраженной пролиферации — 31,4 % (С. С. Чистяков и соавт., 2003).
Основную роль в возникновении ФКМ отводят дисгормональным расстройствам в организме женщины. Известно, что развитие молочных желез, регулярные циклические изменения в них в половозрелом возрасте, а также изменения их функции в период беременности и лактации происходит под влиянием целого комплекса гормонов: гонадотропинрилизинг гормона (ГнРГ) гипоталамуса, гонадотропинов (лютеинизирующий и фолликулостимулирующий гормоны), пролактина, хорионического гонадотропина, тиреотропного гормона, андрогенов, кортикостероидов, инсулина, эстрогенов и прогестерона. Любые нарушения баланса гормонов сопровождаются диспластическими изменениями ткани молочных желез. Этиология и патогенез ФКМ до настоящего времени окончательно не установлены, хотя со времени описания данного симптомокомплекса прошло более ста лет. Важная роль в патогенезе ФКМ отведена относительной или абсолютной гиперэстрогении и прогестерондефицитному состоянию. Эстрогены вызывают пролиферацию протокового альвеолярного эпителия и стромы, а прогестерон противодействует этим процессам, обеспечивает дифференцировку эпителия и прекращение митотической активности. Прогестерон обладает способностью снижения экспрессии рецепторов эстрогенов и уменьшения локального уровня активных эстрогенов, ограничивая тем самым стимуляцию пролиферации тканей молочной железы.
Гормональный дисбаланс в тканях молочной железы в сторону дефицита прогестерона сопровождается отеком и гипертрофией внутридольковой соединительной ткани, а пролиферация протокового эпителия приводит к образованию кист.
В развитии ФКМ немаловажную роль играет уровень пролактина крови, который оказывает многообразное действие на ткань молочных желез, стимулируя обменные процессы в эпителии молочных желез в течение всей жизни женщины. Гиперпролактинемия вне беременности сопровождается набуханием, нагрубанием, болезненностью и отеком в молочных железах, больше выраженными во второй фазе менструального цикла.
Наиболее частой причиной развития мастопатии являются гипоталамо-гипофизарные заболевания, нарушения функции щитовидной железы, ожирение, гиперпролактинемия, сахарный диабет, нарушение липидного обмена и т. д.
Причиной возникновения дисгормональных расстройств молочных желез могут быть гинекологические заболевания; сексуальные расстройства, наследственная предрасположенность, патологические процессы в печени и желчных путях, беременность и роды, стрессовые ситуации. Часто ФКМ развивается в период менархе или менопаузы. В подростковом периоде и у молодых женщин наиболее часто выявляется диффузный тип мастопатии с незначительными клиническими проявлениями, характеризующимися умеренной болезненностью в верхненаружном квадранте молочной железы.
В 30–40-летнем возрасте чаще всего выявляются множественные мелкие кисты с преобладанием железистого компонента; болевой синдром обычно выражен значительно. Единичные большие кисты наиболее характерны для больных в возрасте 35 лет и старше (А. Л. Тихомиров, Д. М. Лубнин, 2003).
ФКМ встречаются и у женщин с регулярным двухфазным менструальным циклом (Л. М. Бурдина, Н. Т. Наумкина, 2000).
Диффузная ФКМ может быть:
Диагностика заболеваний молочной железы основывается на осмотре молочных желез, их пальпации, маммографии, УЗИ, пункции узловых образований, подозрительных участков и цитологическом исследовании пунктата.
Исследование молочных желез репродуктивного возраста необходимо проводить в первой фазе менструального цикла (2–3-й день после окончания менструации), так как во второй фазе из-за нагрубания желез велика вероятность диагностических ошибок (С. С. Чистяков и соавт., 2003).
При осмотре молочных желез оценивают внешний вид желез, обращая внимание на все проявления асимметричности (контуров, окраски кожи, положения сосков). Затем осмотр повторяется при поднятых руках пациентки. После осмотра производится пальпация молочных желез сначала в положении пациентки стоя, а затем лежа на спине. Одновременно пальпируются подмышечные, подключичные и надключичные лимфатические узлы. При обнаружении каких-либо изменений в молочных железах проводятся маммография и УЗИ.
УЗИ молочных желез приобретает все большую популярность. Этот метод безвреден, что позволяет при необходимости многократно повторять исследования. По информативности он превосходит маммографию при исследовании плотных молочных желез у молодых женщин, а также в выявлении кист, в том числе и мелких (до 2–3 мм в диаметре), при этом без дополнительных вмешательств дает возможность судить о состоянии эпителия выстилки кисты и проводить дифференциальную диагностику между кистами и фиброаденомами. Кроме того, при исследовании лимфатических узлов и молочных желез с диффузными изменениями УЗИ является ведущим. В то же время при жировой инволюции тканей молочных желез УЗИ по информативности значительно уступает маммографии.
Маммография — рентгенография молочных желез без применения контрастных веществ, выполняемая в двух проекциях, — в настоящее время является наиболее распространенным методом инструментального исследования молочных желез. Достоверность ее весьма велика. Так, при раке молочной железы она достигает 95 %, причем этот метод позволяет диагностировать непальпируемые (менее 1 см в диаметре) опухоли. Однако этот метод ограничен в применении. Так, маммография противопоказана женщинам до 35 лет, при беременности и лактации. Кроме того, информативность данного метода недостаточна при исследовании плотных молочных желез у молодых женщин.
Несмотря на всеми признанную связь заболеваний молочных желез и гениталий в России не разработана концепция комплексного подхода к диагностике и лечению заболеваний молочных желез и органов репродуктивной системы. Сравнение изменений молочных желез при миоме матки и воспалительных заболеваниях гениталий показало, что частота патологических изменений в молочных железах при миоме матки достигает 90 %, узловые формы мастопатии чаще имеют место при сочетании миомы матки с аденомиозом (В. Е. Радзинский, И. М. Ордиянц, 2003). На основании указанных данных и того факта, что у женщин с доброкачественными заболеваниями молочных желез более половины страдают миомой матки, аденомиозом и гиперплазией эндометрия, авторы относят женщин с этими заболеваниями к группе высокого риска возникновения болезней молочной железы.
При воспалительных заболеваниях женских половых органов частота доброкачественных заболеваний молочных желез оказалась существенно ниже — только у каждой четвертой, узловые формы у них не были выявлены.
Следовательно, воспалительные заболевания гениталий не являются причиной развития ФКМ, но могут сопутствовать гормональным нарушениям.
Маммологическое исследование женщин репродуктивного возраста с различными гинекологическими заболеваниями выявил у каждой третьей больной диффузную форму мастопатии, треть женщин имела смешанную форму ФКМ. Узловая форма мастопатии определялась у пациенток с сочетанием миомы матки, генитального эндометриоза и гиперплазии эндометрия.
Лечение больных с узловыми формами доброкачественных заболеваний молочных желез начинают с проведения пункции с тонкоигольной аспирацией. При обнаружении клеток с дисплазией в узловом образовании или клеток рака во время цитологического исследования, производится оперативное лечение (секторальная резекция, мастэктомия) со срочным гистологическим исследованием удаленной ткани.
В зависимости от результатов обследования проводятся лечение гинекологической патологии, мастопатии, коррекция сопутствующих заболеваний.
Важное значение в лечении и профилактике заболеваний молочных желез придается диете: характер питания может оказать влияние на метаболизм стероидов. Повышенное количество жиров и мясных продуктов сопровождается снижением уровня андрогенов и повышением содержания эстрогенов в плазме крови. Кроме того, придается особое значение достаточному содержанию витаминов в пищевом рационе, а также грубоволокнистой клетчатке, поскольку доказаны ее антиканцерогенные свойства.
За последние годы увеличилась частота использования лекарственных препаратов растительного происхождения в лечении доброкачественных заболеваний молочных желез.
В. И. Кулаков и соавторы (2003) при лечении больных с различными формами мастопатии, сопровождающимися мастальгией, применяли вобэнзим и фитотерапию. Эффективность лечения мастальгии через 3 мес составила 65 %.
Много исследований посвящены вопросам лечения этой патологии, но проблема остается актуальной и в настоящее время (Л. Н. Сидоренко, 1991; Т. Т. Тагиева, 2000).
Для лечения мастопатии, ассоциированной с мастальгией применяются различные группы препаратов: анальгетики, бромкриптин, масло ночной примулы, гомеопатические препараты (мастодинон), витамины, йодид калия, оральные контрацептивы, фитопрепараты, даназол, тамоксифен, а также натуральный прогестерон для трансдермального применения. Эффективность этих средств различается. Патогенетически наиболее обоснованным методом лечения является применение препаратов прогестерона.
С конца 80-х гг. прошлого века с лечебной и контрацептивной целью широко применяются инъецируемые (депо-провера) и имплантируемые (норплант) прогестагены (А. Г. Хомасуридзе, Р. А. Манушарова, 1998; Р. А. Манушарова и соавт., 1994). К инъекционным препаратам пролонгированного действия относятся медроксипрогестерона — ацетат в виде депо-провера и норэтиндрон — энантат. Механизм действия указанных препаратов сходен с таковым у прогестиновых компонентов комбинированных оральных противозачаточных средств. Депо-провера вводится внутримышечно с 3-месячным интервалом. Наиболее частыми осложнениями, возникающими в результате применения препарата депо-провера, являются продолжительная аменорея и межменструальные кровянистые выделения. Данные наших исследований показали, что препарат не оказывает отрицательного влияния на нормальную ткань молочных желез и матки, в то же время обладает лечебным эффектом при гиперпластических процессах в них (Р. А. Манушарова и соавт.,1993). К препаратам пролонгированного действия относится и имплантируемый препарат норплант, который обеспечивает контрацептивное и лечебное действие в течение 5 лет. На протяжении многих лет считалось, что нельзя назначать гормональные препараты пациенткам с ФКМ с момента выявления заболевания и до показаний к хирургическому лечению. В лучшем случае осуществляли симптоматическую терапию, состоящую в назначении сбора трав, препаратов йода, витаминов.
В последние годы в результате проведенных исследований стала очевидной необходимость активной терапии, в которой ведущее место принадлежит гормонам. По мере накопления клинического опыта использования норпланта появились сообщения о его положительном действии на диффузные гиперпластичесие процессы в молочных железах, поскольку под влиянием гестагенного компонента в гиперплазированном эпителии последовательно происходит не только торможение пролиферативной активности, но и развитие децидуалоподобной трансформации эпителия, а также атрофические изменения эпителия желез и стромы. В связи с этим применение гестагенов оказывается эффективным у 70 % женщин с гиперпластическими процессами в молочных железах. Изучение влияния норпланта (Р. А. Манушарова и соавт., 2001) на состояние молочных желез у 37 женщин с диффузной формой ФКМ показало уменьшение или прекращение болевых ощущений и чувства напряжения в молочных железах. При контрольном исследовании через 1 год на УЗИ или маммографии отмечалось снижение плотности железистого и фиброзного компонентов за счет уменьшения участков гиперплазированной ткани, что трактовали как регресс гиперпластических процессов в молочных железах. У 12 женщин состояние молочных желез оставалось прежним. Несмотря на исчезновение у них мастодинии, структурная ткань молочных желез не претерпевала каких-либо изменений. Наиболее частым побочным действием норпланта, как и депо-провера, является нарушение менструального цикла в виде аменореи и межменструальных кровянистых выделений. Применение пероральных гестагенов при межменструальных кровянистых выделениях и комбинированных контрацептивов при аменорее (в течение 1 — 2 циклов) приводит к восстановлению менструального цикла у подавляющего большинства пациентов.
В настоящее время для лечения ФКМ применяются и пероральные (таблетированные) гестагены. Среди этих препаратов наиболее широкое распространение получили дюфастон и утрожестан. Дюфастон является аналогом природного прогестерона, полностью лишен андрогенных и анаболических эффектов, безопасен при длительном применении и обладает прогестагенным действием.
Утрожестан — натуральный микронизированный прогестерон для перорального и вагинального применения. В отличие от синтетических аналогов имеет выгодные преимущества, заключающиеся в первую очередь в том, что входящий в его состав микронизированный прогестерон полностью идентичен натуральному, что обусловливает практически полное отсутствие побочных эффектов.
Микронизированный утрожестан назначается по 100 мг 2 раза в сутки, дюфастон по 10 мг 2 раза в сутки. Лечение проводится с 14-го дня менструального цикла в течение 14 дней, 3–6 циклов.
Комбинированные оральные контрацептивы назначаются с целью блокады овуляции и исключения циклических колебаний уровней половых гормонов.
Даназол назначается по 200 мг в течение 3 мес.
Агонисты ГнРГ (диферелин, золадекс, бусерелин) вызывают временную обратимую менопаузу. Лечение мастопатии агонистами ГнРГ проводится с 1990 г.
Первый курс лечения обычно назначается в течение 3 мес. Лечение агонистами ГнРГ способствуют торможению овуляции и функции яичников, способствует развитию гипогонадотропной аменореи и обратному развитию симптомов мастопатии.
При циклической гиперпролактинемии назначаются агонисты дофамина (парлодел, достинекс). Эти препараты назначаются во вторую фазу цикла (с 14– 16-го дня цикла) до начала менструации.
Широкое распространение в последние годы получили различные фитотерапевтические сборы, которые обладают противовоспалительным болеутоляющим, иммуномодулирующим эффектом. Сборы назначаются во вторую фазу менструального цикла и применяются длительно.
Одним из наиболее эффективных средств лечения мастопатии является комбинированный гомеопатический препарат — мастодинон, представляющий собой 15 % спиртовый раствор с вытяжками из лекарственных трав цикламена, чилибухи ириса, тигровой лилии. Препарат выпускается во флаконах по 50 и 100 мл. Назначается мастодинон по 30 капель 2 раза в день (утром и вечером) или по 1 таблетке 2 раза в день в течение 3 мес. Продолжительность лечения не ограничена
Мастодинон за счет дофаминергического эффекта приводит к снижению повышенного уровня пролактина, что способствует сужению протоков,снижению активности пролиферативных процессов, уменьшению образования соединительно-тканного компонента. Препарат в значительной степени уменьшает кровенаполнение и отек молочных желез, способствует снижению болевого синдрома, обратному развитию изменений тканей молочных желез.
При лечении диффузных форм мастопатии широкое распространение получил препарат кламин, который является растительным адаптогеном, обладающим антиоксидантной, иммунокорригирующей, гепатопротективной активностью, оказывает энтеросорбирующий и легкий слабительный эффект. Одной из важнейших характеристик кламина является наличие в его составе йода (1 таблетка содержит 50 мкг йода), который в районах с йодным дефицитом полностью покрывает его недостаток.
Высоким антиоксидантным, иммуностимулирующим эффектом обладает препарат фитолон, представляющий собой спиртовый раствор липидной фракции бурых водорослей. Действующим началом являются медные производные хлорофилла, микроэлементы. Препарат назначается внутрь в виде капель или наружно. Совместно с комплексом трав оказывает хорошее рассасывающее действие.
При наличии сопутствующих заболеваний необходимо проводить их лечение. При сочетании диффузной ФКМ с миомой матки, гиперплазией эндометрия, аденомиозом к проводимой терапии необходимо дополнительно подключить чистые гестагены (утрожестан, дюфастон).
Под нашим наблюдением находились 139 женщин, которые жаловались на ноющие боли, ощущение распирания и тяжести в молочных железах, усиливающиеся в предменструальные дни, иногда начиная со второй половины менструального цикла. Возраст пациенток колебался от 18 до 44 лет. Всем пациенткам проводили осмотр, пальпацию молочных желез, при этом обращали внимание на состояние кожи, соска, форму и размер молочных желез, наличие или отсутствие выделений из сосков. При наличии выделений из сосков проводилось цитологическое исследование отделяемого.
Всем женщинам проводили УЗИ молочных желез, а при наличии узлов — УЗИ и бесконтрастную маммографию, по показаниям проводилась пункция образования с последующим цитологическим исследованием полученного материала. Путем УЗИ молочных желез диагноз диффузной формы ФКМ был подтвержден в 136 наблюдениях.
Менструальный цикл был нарушен по типу олигоменореи у 84 женщин, у 7 из наблюдавшихся пациенток отмечалась полименорея, а у 37 больных цикл внешне был сохранен, но по тестам функциональной диагностики была выявлена ановуляция. У 11 женщин менструальный цикл не был нарушен, но у них были ярко выражены симптомы предменструального синдрома, которые наблюдались в каждом менструальном цикле и сказывались на качестве жизни пациентки.
У 29 больных мастопатия сочеталась с гиперпластическими процессами в матке (миома матки, гиперплазия эндометрия), у 17 — с аденомиозом, у 27 больных наряду с мастопатией имелись воспалительные заболевания гениталий, у 9 женщин выявлена патология щитовидной железы. У обследованных часто наблюдалась экстрагенитальная патология, а 11 ближайших родственников имели доброкачественные и злокачественные заболевания гениталий и молочных желез.
По результатам обследования проводили лечение гинекологической патологии, мастопатии и других сопутствующих заболеваний. Для лечения мастопатии у 89 больных применяли прожестожель, гель, 1 % — натуральный микронизированный растительного происхождения прогестерон местного действия. Назначался препарат в дозе 2,5 г геля на поверхность каждой молочной железы 1 — 2 раза в день, в том числе во время менструации. Препарат не влияет на уровень прогестерона в плазме крови и оказывает только местное действие. Применение прожестожеля продолжали от 3 до 4 мес. При необходимости больным назначали курс поддерживающей терапии: витаминами Е, В, С, А, РР. Кроме того, назначали седативные средства (настойка валерианы, мелиссану, пустырник) и адаптогены (элеутерококк, женьшень).
У 50 женщин лечение мастопатии проводили мастодиноном, который назначали по 1 таблетке 2 раза в день двумя курсами, по 3 мес каждый, с интервалом между курсами в 1 мес. Основным активным компонентом препарата мастодинон является экстракт Agnus castus (прутняк), который действует на допаминовые Д2-рецепторы гипоталамуса и снижает секрецию пролактина. Снижение секреции пролактина приводит к регрессу патологических процессов в молочных железах и купирует болевой синдром. Циклическая секреция гонадотропных гормонов при нормальных уровнях пролактина восстанавливает вторую фазу менструального цикла. Одновременно ликвидируется дисбаланс между уровнем эстрадиола и прогестерона, что положительно сказывается на состоянии молочных желез.
УЗИ проводили через 6–12 мес после начала лечения. Положительной динамикой считали уменьшение диаметра протоков, количества и диаметра кист, а также их исчезновение.
После проведенного лечения (в течение 4–6 мес) у всех 139 женщин уже через 1 мес отмечалась положительная динамика, что выражалось в уменьшении и/или прекращении болевых ощущений, чувства напряжения в молочных железах.
При контрольном УЗИ через 6–12 мес после окончания лечения отмечалось снижение плотности железистого и фиброзного компонентов за счет уменьшения участков гиперплазированной ткани, что трактовалось как регресс гиперплазированного процесса в молочных железах. У 19 женщин с диффузной формой ФКМ и у 3 с фиброаденомой при обьективном осмотре и УЗИ изменений в состоянии молочных желез не выявлено, однако все пациентки отмечали улучшение состояния (исчезли болезненность, чувство напряжения и распирания в молочных железах).
Побочные эффекты при применении препаратов мастодинона и прожестожеля не отмечены ни в одном наблюдении.
Применение указанных препаратов патогенетически обосновано.
Для лечения мастопатии не существует алгоритма лечения. Консервативное лечение показано всем пациенткам с диффузной формой мастопатии.
Р. А. Манушарова, доктор медицинских наук, профессор
Э. И. Черкезова, кандидат медицинских наук





