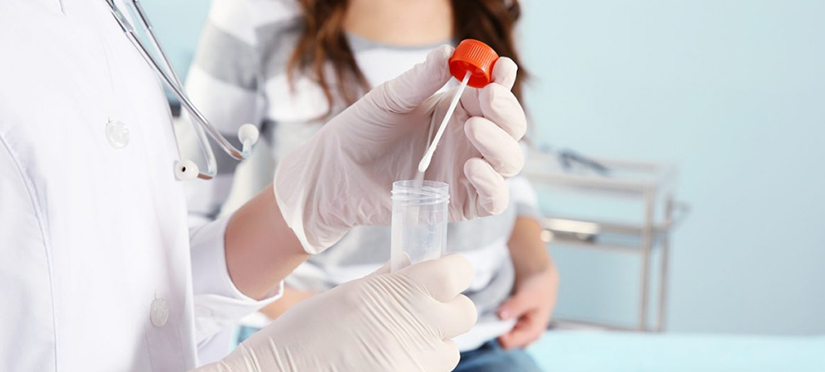
Как часто надо сдавать мазок на цитологию женщинам
С каждым годом число облигатных и факультативных предраковых заболеваний, а также злокачественных новообразований матки и шейки матки увеличивается. Этому способствует несвоевременная диагностика патологических процессов со стороны урогенитального тракта, а иногда и полное отсутствие профилактических приемов гинеколога. Наиболее подвержены заболеваемости женщины в возрасте до 50 лет. Связано это как с активно функционирующими эндокринными железами внутренней секреции, так и с менее серьезным подходом к своему здоровью.
Что такое мазок на цитологию?
Мазок на цитологию из цервикального канала – микроскопический метод исследования, который является одним из ведущих методов диагностики для выявления воспалительных процессов, злокачественных новообразований. В основе этого мазка лежит выявление атипичных, либо деструкция нормальных эпителиальных клеток. После интерпретации результатов мазка, врач назначает дополнительные исследования, если имеется в этом необходимость, такие как кольпоскопия с биопсией, сдача анализов на онкомаркеры, либо повторную сдачу мазка.
В нормальном мазке отсутствуют атипии эпителиальных клеток, все клетки примерно одинакового размера, с одинаковыми ядрами и правильной формы.
Частота выполнения мазка на цитологию.
Данный вид обследования проходят все женщины, живущие половой жизнью, любого возраста и с 21 года, вне зависимости от наличия половой жизни. От 21 года до 49 лет частота взятия мазка составляет 1 раз в 3 года, а после 50- 1 раз в 5 лет
Женщинам после 65, при отсутствии в анамнезе гинекологических патологий и при адекватном мазке на онкоцитологию за последние 10 лет, повторное проведение мазка можно не осуществлять. Это связано с тем, что при наличии всех перечисленных пунктах риск заболеваемости сводится к нулю.
В некоторых случаях мазок делают чаще, 1 раз в год, либо 1 раз в 6 месяцев, к таким ситуациям относят:
Несмотря на то, что существуют определенные временные рамки для данного исследования, любая женщина, при желании, может сделать этот анализ в любое время. Сдавать мазок необходимо на 5 день цикла, за 1-2 суток до взятия мазка воздержаться от половых контактов.
Мазок на цитологию из влагалища
По размерам, форме, количеству и расположению клеток диагностируют фоновые, предраковые и раковые заболевания шейки матки.
Мазок на цитологию из влагалища (мазок по Папаниколау, Пап-тест, мазок на атипичные клетки) — лабораторное микроскопическое исследование, позволяющее выявить отклонения со стороны клеток шейки матки.
Что показывает мазок на цитологию?
В цитологическом мазке оцениваются размеры, форма, количество и характер расположения клеток, что позволяет диагностировать фоновые, предраковые и раковые заболевания шейки матки.
Какие существуют показания для сдачи мазка на цитологию?
Этот анализ назначают всем женщинам с 18 лет раз в год, а также при:
Как подготовиться к исследованию?
Перед визитом к врачу-гинекологу для сдачи анализов следует:
Мазок на цитологию желательно сдавать сразу после месячных, на 4—5 день цикла.
Как проводится взятие мазка на цитологию?
Мазок берется во время гинекологического осмотра специальной одноразовой маленькой щеточкой с наружной и внутренней поверхности шейки матки. Процедура взятия мазка безболезненная и занимает 5—10 секунд.
Могут ли быть какие-то неприятные ощущения после проведения мазка на цитологию?
Поскольку во время забора клеток врач делает соскоб, то у некоторых могут быть незначительные мажущие кровянистые выделения из влагалища в течение 1-2-х дней.
Сколько дней готовиться мазок на цитологию?
Как оценивается результат мазка на цитологию?
Мазок считается нормальным или отрицательным, когда все клетки имеют нормальные размеры и форму, отсутствуют атипичные клетки.
Для описания мазка на цитологию врачи используют специальные термины: дисплазия 1, 2, 3 степени, атипия. При дисплазии 1 степени необходимо повторить исследование через 3—6 месяцев.
Что делать, если в мазке на цитологию обнаруживаются патологические клетки?
В этом случае врач рекомендует дополнительное обследование. Это может быть простое повторение анализа мазка на цитологию через некоторое время после первого результата. Иногда назначается кольпоскопия с биопсией шейки матки для уточнения диагноза, по результатам которого принимается решение о методе лечения.
22 вещи, которые надо знать перед походом к гинекологу
Зачем сдавать анализ на ВПЧ, если он не лечится? Стоит ли беспокоиться из-за эрозии или нерегулярного цикла? Почему экстренный контрацептив нельзя принимать постоянно? Со многими этими вопросами приходят к гинекологу. Мы ответим на основные в этой статье.
Об осмотре у гинеколога
Многие вопросы посвящены тому, когда и как часто надо ходить к врачу на осмотр.
Лучший период – первые 3-5 дней после менструации. Обычно это 5–10 дни цикла.
Не реже раза в год, идеальный вариант с проведением УЗИ ОМТ и УЗИ МЖ.
Сначала доктор собирает анамнез:
На гинекологическом кресле врач проводит осмотр состояния слизистой вульвы, влагалища и шейки матки. Как правило, берет два мазка: мазок на флору и цитологию.
После взятия мазков врач проводит бимануальное влагалищное исследование. В конце обследования врач обязательно осматривает молочные железы с регионарными лимфатическими узлами. По показаниям проводится УЗИ ОМТ, и УЗИ МЖ (маммография МЖ).
Первый день месячных – начало менструального цикла, первый день менструального цикла. Продолжительность менструального цикла – это интервал от первого дня менструации до первого дня следующей менструации и в норме составляет от 24 до 38 дней.
Надо посещать врача раз в год. Особенно если что-то беспокоит: нерегулярный цикл, болезненные месячные, ноющие боли внизу живота. Если у вас не было половых контактов, врач не использует зеркала.
Если чувствуете резкую нарастающую боль внизу живота, при которой не получается разогнуться – надо звонить в скорую. Но есть и другие симптомы, появление которых требует срочного похода к гинекологу:
Паниковать при таких симптомах не надо, но стоит сделать запись на консультацию гинеколога. Боли и выделения могут быть признаками инфекции.
О менструации
Если цикл нерегулярный, необходимо проконсультироваться у врача.
Если беременность исключена, задержка месячных может быть вызвана стрессом, сменой питания, недосыпом, болезнью. Если вы подозреваете, что образ жизни повлиял на цикл, дайте себе 1–1,5 недели на раскачку, если ситуация не изменится – сходите к врачу.
Колебания менструального цикла на 3–5 дней – это нормально. Если же цикл колеблется более, чем на 10 дней (разница между самым коротким и самым длинным) – его можно считать нерегулярным.
Болезненные менструации встречаются часто. Причиной может быть эндометриоз, особенности анатомического строения, новообразования, а также инфекции. Разобраться с проблемой поможет обследование у гинеколога с проведением углубленного инструментально-лабораторного исследования.
О контрацепции
Тема, о которой ходит больше всего мифов.
Две таблетки содержат месячную дозу гормонального контрацептива. Они вызывают трансформацию и отторжение эндометрия, поэтому яйцеклетке «не за что зацепиться» – беременность не наступает. У многих девушек после приема наблюдаются выделения, напоминающие менструацию.
С таким методом надо соблюдать осторожность. Принимать такие таблетки постоянно категорически запрещено.
Если после приема контрацептива у вас не возникло сильного сбоя цикла или других неудобств, можно отложить поход к гинекологу до запланированного. Но на осмотре обязательно сообщить врачу, что вы принимали таблетки.
Каждый человек индивидуален, как и его гормональный фон, поэтому гормональные контрацептивы, которые подошли вашей подруге могут не подойти вам: вызвать увеличение или снижение веса, изменение волосяного покрова, либидо.
Перед тем как назначить контрацептивы врач проводит сбор анамнеза, осмотр и обследование всего организма, учитывает наличие сопутствующих заболеваний и определяет отсутствие противопоказаний к приёму противозачаточных средств. По показаниям направит вас на дополнительные обследования печени и почек, гормональные анализы. После этого он выписывает противозачаточные препараты и дает рекомендации: рассказывает, в каком случае перестать пить таблетки и прийти на прием.
Об ИППП и других болезнях
Расскажем об инфекциях, передающиеся половым путем, ВПЧ, эрозии.
Лучше раз в год сдавать анализы. Большая часть заболеваний протекает бессимптомно и обнаруживается случайно.
Обследоваться на папилломавирусную инфекцию стоит если:
ВПЧ-тест достоверно повышает эффективность выявления предраковых состояний и рака шейки матки наряду с цитологическим мазком.
ВПЧ высокого онкогенного риска является значимым этиологическим фактором развития рака шейки матки.
Своевременно оказанные гинекологические услуги помогут предотвратить развитие опасных для жизни заболеваний.
Преимущественно половым путем. Более 80% сексуально активного населения мира в течении жизни инфицируется ВПЧ. Инфицирование ВПЧ далеко не всегда приводит к развитию клинически определяемого заболевания. При нормальном состоянии иммунитета и отсутствии дополнительных факторов риска, в подавляющем большинстве случаев организму удаётся самостоятельно элиминировать вирус.
Стоит выяснить, точно ли у вас кандидоз. Выделения могут быть симптомом другого процесса, поэтому к врачу идти надо.
Лучше посоветоваться с врачом, так как отсутствие либидо может быть симптомом болезни.
Да, консультация гинеколога необходима. Эта та ситуация, когда 2 врача: уролог и гинеколог пытаются разобраться в причинах заболевания и подобрать правильное лечение.
Чаще всего в возрасте до 24–26 лет у девушек наблюдается эктопия цилиндрического эпителия на поверхности шейки матки. Это когда цилиндрический эпителий, выстилающий цервикальный канал, выходит на поверхность шейки матки. Это физиологическое состояние, не требующее лечения.
Для оценки состояния шейки матки используют расширенную кольпоскопию. Необходимость в дальнейшем углубленном обследовании с последующим лечением или наблюдении определяет доктор.
О беременности
Беременность — это ответственный период в жизни женщины. К ней желательно хорошо подготовиться и пройти нужных врачей, а также соблюдать рекомендации доктора во время вынашивания ребенка. Тогда риск осложнений минимальный.
Первичное обследование у гинеколога целесообразно проводить как минимум за 3 месяца до предполагаемого зачатия. Нужно сдать мазки на ИППП, флору, цитологию.
Перед беременностью нужно залечить все хронические болячки, чтобы во время вынашивания плода не возникло осложнений. Обязательно проверьте органы брюшной полости и щитовидную железу. Если у вас когда-то были патологии сердца, высокое давление – это тоже надо проверить.
Дополнительные обследования, а также потребность в дополнительных консультациях смежных специалистов гинеколог определяет индивидуально, ориентируясь на результаты базового обследования и данные анамнеза. Не лишним будет оценить уровень витамина Д, запас железа, состояние щитовидной железы.
Мужчинам следует отказаться от курения, алкоголя, в том числе пива, некоторых медикаментов. Желательно нормализовать вес. Нужно ограничить воздействие вредных физических факторов, особенно нельзя перегревать репродуктивные органы: откажитесь от горячих ванн, походов в бани, подогрева сидений автомобилей.
Оптимальный для зачатия режим регулярной половой жизни — 2–3 раза в неделю без использования контрацепции.
Для всех без исключения женщин, планирующих беременность, обязателен приём фолатов в суточной дозе 400-800 мкг в сутки (оптимально в составе фолатсодержащих комплексов) не менее чем за 3 месяца до наступления беременности и как минимум на протяжении всего первого триместра беременности (до 12 недель беременности) для профилактики пороков развития плода и осложнённого течения беременности.
Если вас ничего не беспокоит, а тест на беременность положительный, наберитесь терпения —подождите, когда задержка месячных будет 2-3 недели — запишитесь на приём к гинекологу.
На «Д» учёт по беременности необходимо встать до 12 недель беременности в женской консультации по месту жительства.
В нашей стране беременных наблюдают в соответствии с клиническими протоколами МЗ РБ «Медицинское наблюдение и оказание медицинской помощи женщинам в акушерстве и гинекологии», утвержденное постановлением МЗ РБ 19.02.2018г. №17.
Осмотр гинеколога – это не страшно. Важно понимать, что врач заботится о вашем здоровье, и если вас что-то беспокоит, необходимо вовремя к нему обратиться.
Цены указанные на сайте www.shine-est.by приведены как справочная информация и не являются публичной офертой. Могут быть изменены в любое время и без предупреждения. Для получения подробной информации о стоимости услуг обращайтесь к администраторам.
Обращаясь за медицинской услугой, получите предварительную консультацию у наших специалистов. Имеются противопоказания.
В случае необходимости может быть затребована выписка из амбулаторной карты пациента по месту жительства
ООО «Шайнэст-Медикал», УНП 192646781 Лицензия № 02040/8126 от 15.03.2017 г.
ООО «Шайнэст-Плюс», УНП 193116916 Лицензия № 02040/8248 от 26.09.2018 г.
ООО «Шайнэст-Люкс», УНП 193198038 Лицензия № 02040/8309 от 26.06.2019 г.
ООО «Шайнэст-Голд», УНП 193198012 Лицензия № 02040/8357 от 21.11.2019 г.
Цитологическое исследование шейки матки
Цитология шейки матки — это цитологическое исследование, в ходе которого оценивается состояние эпителия матки и выявляются клетки с изменениями в строении (атипичные). К атипичным клеткам относятся клетки с лёгкой, умеренной или тяжёлой дисплазией, раковые клетки. Они отличаются друг от друга выраженностью изменений структуры.
Ежегодный цитологический скрининг показан женщинам от 21 года до 69 лет. Исключение – девственницы и женщины после удаления матки. Для этого применяются два метода для фиксации и изучения эпителия шейки матки. В ходе обследования происходит оценка работоспособности, состава и структуры клеток, полученных из биологического материала пациентки. Их сравнивают с нормальными показателями.
Содержание
Зачем проводят цитологию шейки матки?
Цитология является самым простым способом определения рака шейки матки на ранних этапах развития. Основная задача исследования — определение текущего состояния клеток слизистой шейки матки, которое позволяет выявить патологические процессы и рак.
Во время оценки клеток специалисты могут определить наличие:
При выявлении отклонений в результатах анализа, во время консультации гинеколог может назначить дополнительные лабораторные анализы и инструментальные исследования для подтверждения или опровержения предварительного диагноза.
Врач акушер-гинеколог, врач УЗИ (УЗД)
В каких случаях врач может назначить цитологию?
Обычно это происходит при выявлении показаний в ходе профилактического осмотра, например при изменении характеристик тканей цервикального канала. Показаниями к назначению цитологии шейки матки могут стать:
Как правило, цитологическое исследование не назначают девушкам до 18-20 лет, которые не живут половой жизнью. Это связано с низкой точностью такого обследования.
Периодичность сдачи мазка на цитологию
Женщинам с регулярными интимными контактами цитологию шейки матки рекомендуется проходить ежегодно. В профилактических целях старше 25 лет допустимо проводить исследование каждые 3-5 лет.
Для пациенток старше 65 лет цитологическое исследование назначается в индивидуальном порядке, при наличии показаний. Например, если женщина жалуется на наличие неприятных ощущений внизу живота.
Цены на услуги гинеколога
* Представленные на сайте цены не являются публичной офертой! Точная стоимость лечения определяется на приеме у врача. Цены на услуги ведущих специалистов медицинского центра «Радуга» могут отличаться от указанной на сайте стоимости.
Что включает подготовка к исследованию?
За два дня до взятия мазка необходимо исключить употребление алкогольных напитков, постараться не принимать лекарства — последние могут смазать картину состояния организма женщины. Рекомендуется ограничить половые контакты и отказаться от спринцевания, не пользоваться парфюмированными составами при интимной гигиене.
Как правило, гинекологи назначают цитологию в период с 14 до 25 день цикла — в 5 дней до или после менструаций.
Внимание! Врач может перенести забор мазка для цитологического исследования при наличии подозрений на острое воспаление!
Как проходит цитологическое исследование шейки матки?
Несмотря на название, которое иногда пугает пациенток, цитология проходит безболезненно и быстро. Для получения биологического материала врачу не требуется разрезать ткани слизистой.
Забор мазка на цитологию проходит следующим образом:
После забора мазка биологический материал поступает в лабораторию, где сотрудники изучают структуру и состояние клеток.
Разновидности исследования
Цитология делится на виды исходя из способа забора и сохранения биоматериала. В случае стандартной цитологии его забирают и размещают на лабораторном стекле, на которое наносят специальный состав, препятствующий пересыханию.
Альтернатива — жидкостная цитология, при которой применяется специальная одноразовая цитощетка. С её помощью врач делает соскоб, а затем размещает его в пробирку с жидкостью. В качестве жидкости выступает цветной катализатор или нейтральный состав.
После поступления пробирки с биоматериалом в лабораторию, её размещают в центрифуге. Под её воздействием происходит процесс отделения друг от друга клеток верхнего слоя слизистой шейки матки. Это позволяет значительно повысить точность диагностики и снизить риск ошибок.
Жидкостная цитология исключает вероятность пересыхания биологического материала, способствует увеличению срока его годности — исследование не обязательно проводить в ближайшее время после забора. При необходимости мазок можно направить на проведение другие исследовательских процедур.
Рекомендации после диагностики
Цитологическое исследование не требует длительного пребывания пациентки в клинике, сразу после забора материала она может направиться домой. Восстановительный период не причиняет неудобств. Обычно врачи рекомендуют воздержаться от интимной близости и спринцеваний на 1-2 недели.
Иногда у некоторых женщин могут наблюдаться лёгкие кровянистые выделения сразу после забора мазка — не стоит волноваться. Следует только временно отказаться от использования тампонов.
Результаты цитологии и определение диагноза
Как правило, в случае со стандартным цитологическим исследованием изучение биоматериала занимает несколько часов. Чуть больше времени занимает процесс при жидкостной цитологии — до нескольких дней. Чтобы оценить строение клеток шейки матки лаборанты используют методы Бетесда или Папаниколау.
Полученные результаты фиксируются в специальном бланке. Их записывают с помощью английских, латинских или русских терминов, сокращений или аббревиатур. За их расшифровку и постановку диагноза отвечает гинеколог.
Рассмотрим самые частые варианты:
Помимо этого в бланке может быть указана информация о протекании сильного воспаления в организме, которое наблюдается при вагинозе, эндоцервиците или экзоцервиците.
Для постановки финального диагноза гинеколог может направить пациентку на кольпоскопию, УЗИ, ПЦР анализ, биопсию и так далее.
Внимание! Нельзя самостоятельно оценивать результаты цитологического исследования! Сложность расшифровки терминов и необходимость комплексно подходить к оценку результатов усложняет процесс постановки диагноза. Поэтому мы рекомендуем не отказываться от помощи опытного гинеколога нашей клиники.
Можно доверять! Данная статья проверена врачом и носит общий информационный характер, не заменяет консультацию специалиста. Для рекомендаций по диагностике и лечению необходима консультация врача.
Кольпоскопия: для чего она нужна и что покажет?
Доктор направил вас или вашего близкого на кольпоскопию. О том, что это за процедура, с какой целью её проводят, болезненна ли кольпоскопия, нам рассказала врач – акушер-гинеколог высшей категории «Клиники Эксперт» Пермь Марина Викторовна Пешина.
— Марина Викторовна, что такое кольпоскопия? Для чего её проводят?
— Это исследование, применяемое в гинекологии для осмотра шейки матки с целью выявления фоновых, воспалительных заболеваний или онкологических процессов.
— Какие бывают виды кольпоскопии?
— Существует два вида кольпоскопии: простая и расширенная. Простая – это только осмотр шейки матки под микроскопом. А расширенная всегда включает в себя проведение проб, т. е. обработку раствором уксусной кислоты, раствором Люголя (водный раствор йода). В практике в основном применяется расширенная кольпоскопия, так как простая даёт нам мало информации. При простой кольпоскопии врач может увидеть, допустим, только кондилому, полип, запущенный рак шейки матки и т. д. Но предраковые процессы без проведения проб увидеть нельзя.
— Расскажите, пожалуйста, поподробнее, что показывает кольпоскопия. Какие патологии можно выявить с помощью данного исследования?
— Кольпоскопия позволяет доктору увидеть эпителий шейки матки под увеличением в 30 – 60 раз. Какие патологии мы можем выявить на шейке матки? Это патологии самой шейки матки:
Когда мы осматриваем шейку матки, то попутно видим ещё и всё влагалище. Можно увидеть, например, кисты влагалища, разрастания кондилом на шейке матки и на стенках влагалища.
— Как подготовиться к кольпоскопии?
— Какая-то особая подготовка к кольпоскопии не нужна. Но желательно, чтобы женщина накануне соблюдала половой покой, потому что могут быть какие-то раздражающие факторы или аллергические реакции, например, на латекс. Нельзя спринцеваться. Кроме того, процедура не проводится во время месячных.
— А на какой день цикла можно делать кольпоскопию?
— И простую, и расширенную кольпоскопию желательно делать в первую фазу цикла после месячных, потому что во время второй фазы может быть немного больше выделений во влагалище, которые мешают осмотру шейки. Если месячные идут максимум до 7 дней, то начиная с 7 и по 14–16 день цикла – самые хорошие дни для проведения кольпоскопии. Цикл у всех разный: 25, 28 дней, у некоторых женщин даже 33 дня. Вот первая фаза – это, грубо говоря, половина цикла.
— Марина Викторовна, а можно ли делать кольпоскопию при беременности?
— Да. Исследование не представляет никакой угрозы ни для будущей мамы, ни для малыша. Врач просто вводит влагалищное зеркало и осматривает нужную область.
— Как делается кольпоскопия? Это болезненная процедура?
— Это то же самое, что осмотр в гинекологическом кресле, только мы ещё проводим осмотр через микроскоп. Процедура совершенно безболезненна. Многие женщины путают кольпоскопию с биопсией или с прижиганиями (разновидностью лечения шейки матки). Но это совершенно разные вещи. Кольпоскопия – от греческого слова «скопия», т. е. смотреть. Это просто осмотр. А если будут нужны какие-то дополнительные манипуляции, то врач по результатам кольпоскопии решает, что делать дальше: либо просто наблюдать пациентку, либо на самом деле нужно сделать ей биопсию.
— Помимо кольпоскопии врачи могут назначать и другие методы диагностики. Среди них, например, цитологическое исследование. Что лучше сделать: кольпоскопию или мазок на цитологию?
— Есть такое понятие, как онкологический скрининг. Что в него входит? Например, для профилактики рака молочной железы по всей России проводится маммография. Гинекологический онкоскрининг включает в себя цитологический мазок. Что такое цитология? Это забор мазка из цервикального канала на раковые клетки. Мы смотрим, есть ли в канале какие-то изменения, т. к. очень часто онкологические процессы начинаются именно там. И этот скрининг не обсуждаемый. Т. е. все гинекологи априори, не дожидаясь жалоб, практически на каждом первом приёме пациентки берут мазок на онкоцитологию. Здесь не стоит вопрос, что лучше сделать. Цитология обязательна для всех женщин как детородного возраста, так и пожилого. А делать ли кольпоскопию, мы уже решаем либо по результатам цитологического мазка, либо по каким-то жалобам женщины, либо по визуальному осмотру на кресле. Т. е. кольпоскопия – это дополнительный метод исследования.
Подробнее о мазке на цитологию читайте в нашей статье: Мазок на цитологию: как правильно расшифровать?
— Чтобы поставить диагноз, женщине часто назначается и ультразвуковое исследование малого таза. Можно ли проводить УЗИ и кольпоскопию в один день?
— Сейчас большинству пациенток (кроме девственниц) УЗИ обычно проводят гинекологическим датчиком, который вставляется во влагалище. И, конечно, при этом используется презерватив и специальный смазывающий гель. Поэтому если у вас эти две процедуры в один день, то желательно сделать кольпоскопию до УЗИ, чтобы во влагалище не было ни смазывающего геля, ни ещё чего-то раздражающего. А так в один день обе процедуры можно делать без проблем.
Но в диагностике патологии шейки ультразвуковое исследование нам особо не помогает. Если, конечно, мы видим на шейке какие-то образования, похожие на раковые, то направляем и по поводу патологии шейки на УЗИ, чтобы посмотреть, есть прорастание в соседние ткани, объёмные образования в малом тазу, или нет.
Записаться на УЗИ органов малого таза можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
— Кому нельзя делать кольпоскопию? Есть ли противопоказания к этому исследованию?
— Противопоказаний к этому методу диагностики почти нет. Кольпоскопию невозможно технически сделать девственницам, хотя у нас есть специальные зеркала. Но эта процедура проводится девочкам очень редко.
Противопоказанием для проведения кольпоскопии являются в основном менструальные дни. Кроме того, многие врачи (к ним отношусь и я), не делают кольпоскопию, когда у пациентки плохие анализы и мазки. Если во влагалище ярко выраженный воспалительный процесс (зуд, боль, много выделений, стенки и эпителий раздражены), то исследование лучше отложить. Сначала нужно снять воспаление и только потом проводить кольпоскопию. Это делается для того, чтобы правильно интерпретировать результат исследования, не спутать одно заболевание с другим.
Хотела бы добавить, что кольпоскопия приобретает всё большее значение, поскольку весьма часто на обычном приёме начинающихся изменений на шейке матки не видно. Сейчас очень высокий уровень заражённости вирусом папилломы человека (ВПЧ). Это такой вирус, который по всем данным способствует в будущем развитию рака шейки матки. И если у женщины обнаружен ВПЧ, то ей, я бы сказала, в обязательном порядке нужно проходить кольпоскопию.
Записаться на приём к врачу – акушеру-гинекологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Беседовала Марина Воловик
Редакция рекомендует:
Для справки:
Пешина Марина Викторовна
В 1998 г. окончила Пермскую государственную медицинскую академию по специальности «Лечебное дело».
1999 г. – интернатура по акушерству и гинекологии.
Врач-гинеколог высшей категории.
Стаж работы 22 года.
Владеет всеми методами диагностики и лечения любых гинекологических заболеваний, в том числе эстетической гинекологии и патологии шейки.
В настоящее время – врач – акушер-гинеколог, эндокринолог в «Клинике Эксперт» Пермь. Ведёт приём по адресу: ул. Монастырская, 42а.