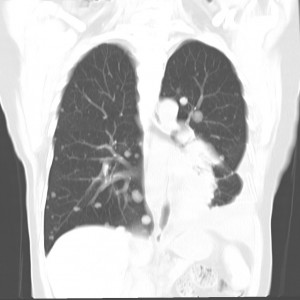
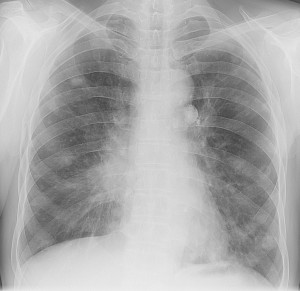
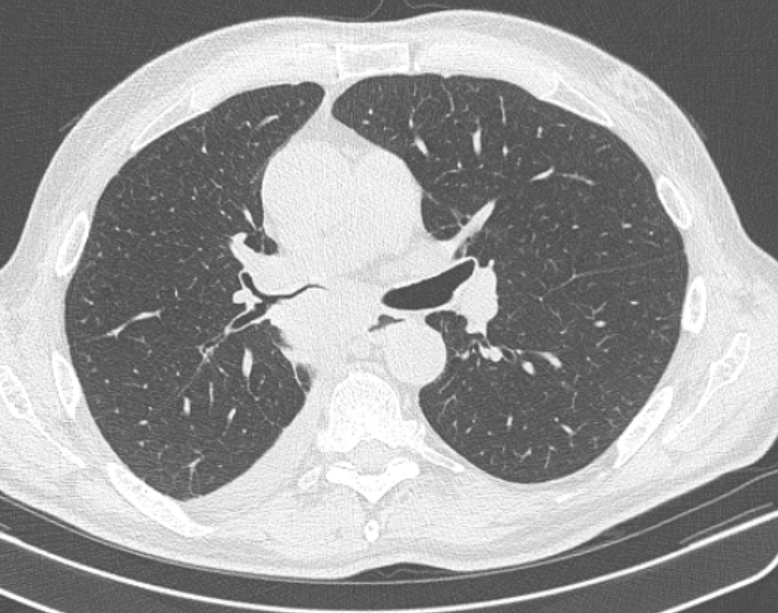
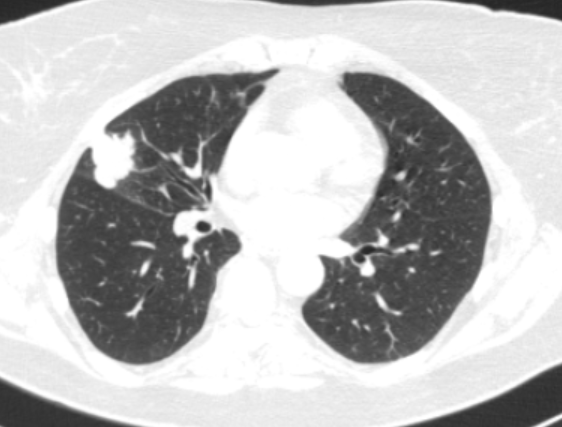
Метастазы в легких на рентгене с чем можно перепутать
а) Определение:
• Заболевания, имеющие сходные симптомы с раком легких
б) Основные особенности:
• Локализация:
о Дыхательные пути или паренхима легких
• Морфологические особенности:
о Имитировать рак легких могут патологические состояния, проявляющиеся узелком в легочной ткани, объемным образованием, утолщением стенки дыхательных путей или участком консолидации легочной ткани
о Узелок или объемное образование могут быть солидными, несолидными или частично солидными
о В узелке, объемном образовании или участке консолидации легочной ткани могут формироваться полости
в) Болезни для дифференциальной диагностики рака легкого:
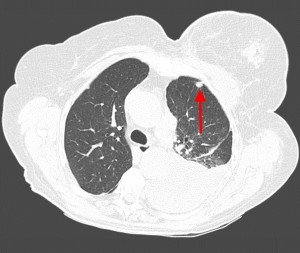
1. Очаговый фиброз:
• Доброкачественный процесс неопухолевой этиологии
• Узелок с изменениями по типу «матового стекла», солидный или частично солидный
• Округлая или полигональная форма; сликулообразный контур
• При повторных КТ отсутствует изменение размеров и конфигурации
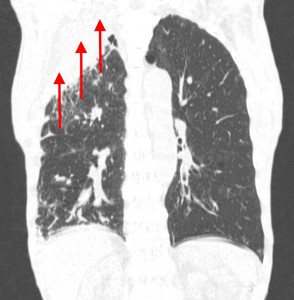
2. Организующаяся пневмония:
• Затяжная или неразрешающаяся пневмония
• Вариабельные признаки при КТ
• Участки консолидации легочной ткани, множественные > единичные
• Солитарный узелок со спикулообразным или вогнутым контуром
• Диагнозу соответствует симптом обратного ореола:
о Ободок консолидации вокруг уплотнения по типу «матового стекла»
3. Липоидная пневмония:
• Узелок (узелки) или участок (участки) консолидации легочной ткани с неровным контуром
• Патогномонично обнаружение при КТ в структуре патологического образования участков жировой плотности
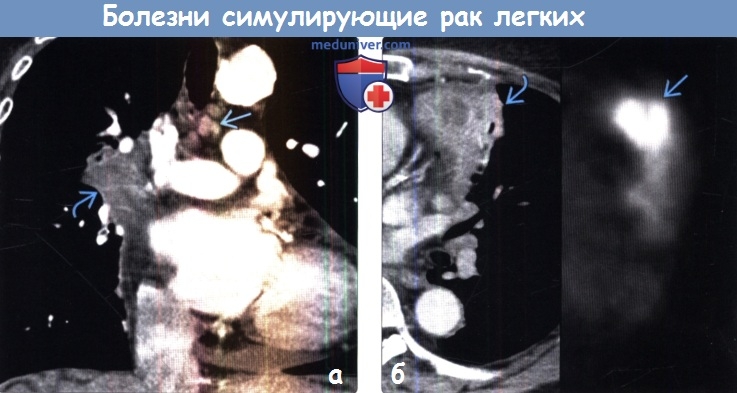
(б) На совмещенных изображениях при КТ с контрастным усилением (слева) и ФДГ-ПЭТ (справа) в верхней доле правого легкого визуализируется участок консолидации легочной ткани в виде объемного образования с центральным некрозом, интенсивно поглощающий ФДГ При морфологическом исследовании был выявлен кокцидиомикоз. 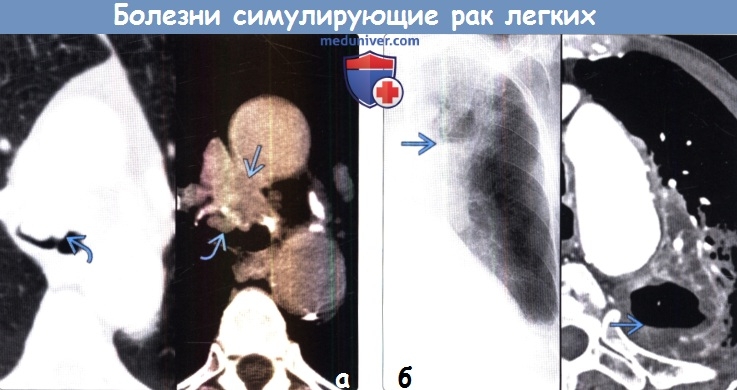
(б) У пациента с аспергиллезом на совмещенных изображениях при рентгенографии органов грудной клетки в ПП проекции (слева) и КТ с контрастным усилением (справа) в верхней доле левого легкого визуализируется участок консолидации легочной ткани гетерогенной плотности, содержащий полость в центре с уровнем жидкости. 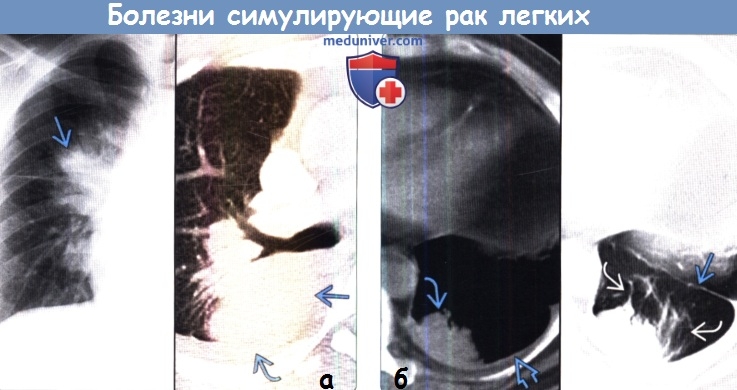
(б) На совмещенных изображениях при нативной КТ в медиастинальном (слева) и легочном (справа) режимах визуализируются признаки круглого ателектаза: объемное образование периферической локализации, прилежащее к утолщенной плевре. Следует отметить смещение главной междолевой щели назад и характерную конвергенцию бронхов и сосудов в виде «хвоста кометы».
• Пневмония:
о Участок консолидации легочной ткани может имитировать инвазивную муцинозную аденокарциному
• Инвазивный аспергиллез:
о Узелок с изменениями по типу «матового стекла», окруженный геморрагическими изменениями
о Характерная находка при КТ у пациентов с фебрильной лихорадкой и нейтропенией
• Туберкулез:
о Узелок, участок консолидации легочной ткани, напоминающий объемное образование ± полости
о Эндобронхиальный узелок (узелки)
о Лимфаденопатия при первичном туберкулезе легких
• Гистоплазмоз:
о Узелок ±сателлитные узелки; 50% узелков кальцифицированы о Лимфаденопатия корней легких или средостения
• Бластомикоз:
о Участок консолидации легочной ткани, напоминающий объемное образование ± полости
о Часто утолщение плевры
о Узелки различного размера в легочной ткани
6. Прочие новообразования:
• Карциноид бронха:
о Злокачественное новообразование высокодифференцированное (типично) или умеренно дифференцированное (атипично)
о Большинство опухолей характеризуются центральной локализацией в легких и наличием связи с дыхательными путями
о Эндобронхиальный компонент обычно меньше, чем экзобронхиальный
о Новообразование может не визуализироваться на фоне сопутствующего ателектаза или консолидации
о При КТ с контрастным усилением большинство опухолей накапливают контрастное вещество
• Гамартома:
о Наиболее частая доброкачественная опухоль легких
о При КТ могут выявляться участки жировой плотности или кальцификация
о 90% опухолей характеризуются периферической локализацией
о 10% опухолей растут в проксимальных бронхах и могут вызывать их окклюзию
• Лимфома:
о Первичная лимфома в легких возникает редко
о Единичные или множественные узелки или объемные образования
о Участки консолидации легочной ткани или ИМС
о Часто выявляется симптом воздушной бронхограммы
о Утолщение перибронховаскулярных тканей
7. Воспалительная миофибробластическая опухоль:
• Редкое образование с чертами опухоли
• Узелок или объемное образование округлой или дольчатой формы
• Реже проявляется участками консолидации легочной ткани
• 10% опухолей характеризуются центральной или эндобронхиальной локализацией
8. Секвестрация легкого:
• В 75% случаев выявляется в заднебазальном сегменте нижней доли левого легкого
• Объемное образование, участок консолидации легочной ткани или кистозное/мультикистозное образование
• Патогномонично обнаружение системного питающего сосуда
9. Круглый ателектаз:
• Объемное образование периферической локализации на границе с плеврой
• Обычно располагается в задних отделах нижних долей легких
• Локализуется вдоль утолщенной плевры
• Выявляется «хвост кометы»: конвергенция бронхов и сосудов к корню легкого
г) Список литературы:
1. Furuya K et al: Lung СТ: Part 1, Mimickersof lung cancer — spectrum of CT findings with pathologic correlation. AJR Am J Roentgenol. 199(4): W454-63, 2012
2. Infante M et al: Differential diagnosis and management of focal groundglass opacities. Eur Respir J. 33(4):821 —7, 2009
3. Rosado de Christenson ML et al: Thoracic carcinoids: radiologic-pathologic correlation. Radiographics. 19(3):707-36, 1999
4. Raymond GS et al: Congenital thoracic lesions that mimic neoplastic disease on chest radiographs of adults. AJR Am J Roentgenol. 168(3):763-9, 1997
5. Rolston KV et al: Pulmonary infections mimicking cancer: a retrospective, three-year review. Support Care Cancer. 5(2):90-3, 1997
Редактор: Искандер Милевски. Дата публикации: 30.1.2019
Диагностика метастазов в легкие: КТ и рентгенография
Компьютерная томография — один из самых чувствительных и распространенных методов диагностики метастазов в легкие. Это исследование позволяет выявить очаги опухоли меньше 1 мм в диаметре. Более чувствительным и специфичным методом является только ПЭТ/КТ, но он меньше распространен, дороже и сложнее в применении.Для выявления мелких очагов лучше использовать спиральную компьютерную томографию. Чтобы определить метастазы в легкие, контрастное усиление не является обязательным, но может быть полезным для дифференцировки легочных сосудов и лимфоузлов при их вторичном поражении.
МЕТАСТАЗЫ В ЛЕГКИЕ: КЛАССИФИКАЦИЯ
Вторичные легочные узлы можно классифицировать по следующим критериям:
Способ распространения
Выделяют гематогенные метастазы, и лимфогенные метастазы, симптомы и прогноз при которых обычно хуже, чем при гематогенных. В первом случае опухолевые клетки попадают в ткань органа с током крови, во втором случае — с током лимфы, например, при раке молочной железы.
Выделяют также контактные метастазы, возникающие при непосредственном прорастании в легочную ткань рака пищевода, гортани, трахеи и других органов. Крайне редко встречаются аспирационные метастазы, возникающие при вдыхании частиц опухоли гортани, глотки, языка, полости носа или рта.
Сделать КТ грудной клетки в Санкт-Петербурге
Источник метастазирования
Частота метастазирования опухолей различной локализации в легкое (по данным Розенштрауха Р. В.)
| Первичная опухоль | Частота (%) |
| Хориоэпителиома | 55,4 |
| Рак почки | 34,7 |
| Остеосаркома | 32,3 |
| Семинома | 21,5 |
| Меланома кожи | 20,5 |
| Рак молочной железы | 15,7 |
| Рак легкого | 6,6 |
| Карцинома толстого кишечника | 5,6 |
| Рак матки, саркома матки | 4,2 |
| Рак желудка | 1,6 |
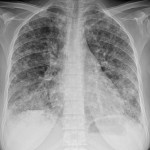
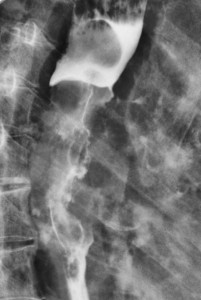
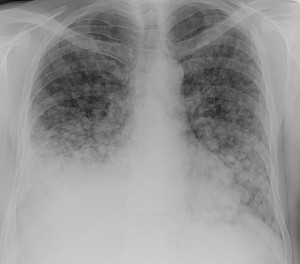
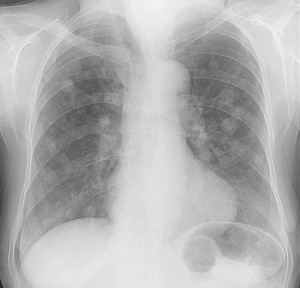
Метастазы в легких — фото рентгенограммы. Округлые тени — метастазы рака пищевода. Хорошо виден большой узел округлой формы вблизи переднего отрезка 2-го ребра. На снимке справа – циркулярное сужение пищевода за счет опухолевого утолщения его слизистой оболочки.
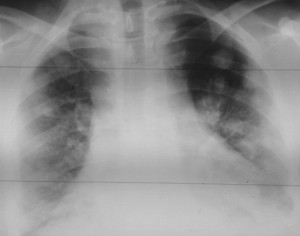
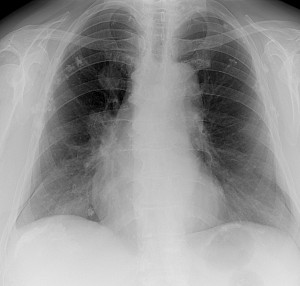
Как выглядят метастазы в легких на рентгене? Слева — узловые образования у пациента с раком яичка. Справа – метастазы рака яичников гематогенного характера с выраженным опухолевым лимфангиитом (обратите внимание на деформированный сетчатый, линейный характер легочного рисунка).
МЕТАСТАЗЫ В ЛЕГКИХ: КЛИНИЧЕСКИЕ СИМПТОМЫ И ПРИЗНАКИ
В подавляющем большинстве случаев вторичные опухоли протекают бессимптомно, по крайней мере, до тех пор, пока не произойдет прорастание в просвет бронха, в плевру, средостение, перикард или сосуды, метастазирование в лимфоузлы средостения. Пациенты предъявляют жалобы на симптомы раковой интоксикации, которые, впрочем, могут быть обусловлены также наличием первичной опухоли.
Одними из первых симптомов являются кашель, одышка, боли в грудной клетке. Наличие крови в мокроте – неблагоприятный признак, который свидетельствует о прорастании бронха опухолью.
Имеет место определенная зависимость между клиническими проявлениями и органной принадлежностью метастазов. Так, по данным Н. И. Рыбаковой, одышка была выявлена в 13% случаев, при этом у большинства пациенток была опухоль молочной железы.
Боли в груди могут быть ранним признаком при субплевральной локализации вторичных очагов.
Рак груди метастазирует лимфогенно в лимфатические узлы средостения, которые, увеличиваясь, нарушают кровообращение. Кроме этого, при раке груди часто возникает опухолевый плеврит. В совокупности эти факторы провоцируют развитие выраженной одышки.
КАК ПОНЯТЬ, ДЕЙСТВИТЕЛЬНО ЛИ В ЛЕГКИХ МЕТАСТАЗЫ?
Иногда дифференциальная диагностика вторичных поражений легких бывает очень сложной и требует глубоких знаний рентгенодиагностики органов грудной клетки. Наиболее профессионально этим занимаются в специализированных легочных учреждениях, например в Санкт-Петербургском НИИ фтизиопульмонологии. Поэтому при сомнениях в диагнозе врачи рекомендуют получить Второе мнение — повторное описание диска КТ, МРТ или рентгенографии с целью подтверждения или опровержения диагноза, а также более точной и детальной оценки изменений. Такую консультацию можно получить с помощью службы консультаций НТРС, которая объединяет известных врачей-диагностов из профильных центров России.
Ниже подробно рассматриваются лучевые признаки легочных метастазов.
КТ-ПРИЗНАКИ МЕТАСТАЗОВ В ЛЕГКИЕ
Метастазы чаще всего представлены узловыми образованиями в легочной ткани вне строгой связи с легочными артериями или венами. Для них характерны следующие КТ-признаки:
Вторичные узлы гематогенного характера чаще всего имеют ровные края, четкие контуры и однородную структуру. Возможны изменения структуры опухоли вследствие кровоизлияния в паренхиму, обызвествлений, некроза центральной части узла, а также рубцов. Края узла могут стать нечеткими, расплывчатыми, если опухоль провоцирует отек легочной паренхимы, либо «лучистыми», если имеет место опухолевый лимфангиит.
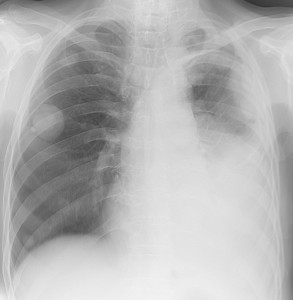
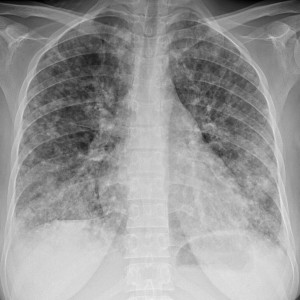
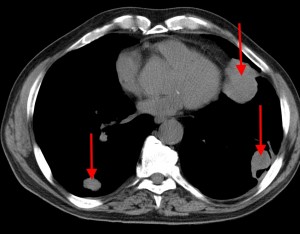
Слева – рак почки с метастазами в легкие, прогноз в данном случае неблагоприятный ввиду метастатического плеврита и дыхательной недостаточности. Определяются очаги с обеих сторон. Справа – мелко- и среднеочаговая диссеминация при раке печени.
Множественные гематогенные вторичные узлы при раке почки, компьютерная томография (КТ).
Лимфогенные метастазы на рентгене и КТ выглядят как множественные мелкие очаги с диссеминированным распространением, локализованные в междольковых перегородках, в плевральных листках. Вокруг можно видеть характерную картину ракового лимфангиита. Кроме того, практически всегда выявляются патологически измененные и увеличенные лимфатические узлы средостения. Лимфогенное метастазирование необходимо дифференцировать с милиарным туберкулезом, саркоидозом. Иногда это требует привлечения Второго мнения.
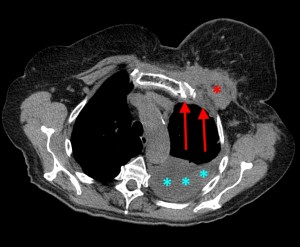
КТ: метастазы в легких при раке молочной железы. На изображении справа красной звездочкой отмечен опухолевый узел в молочной железе, красными стрелками – область прорастания опухоли в грудную стенку. Синими звездочками отмечен карциноматозный плеврит — скопление жидкости в плевральной полости. Слева стрелкой отмечен вторичный узел.
Контактные метастазы представлены мягкотканным объемным образованием, прорастающим из сопредельного органа. Это может быть пищевод, трахея, гортань, реже опухоль исходит из плевры (мезотелиома), диафрагмы, ребер, позвонков.
Пример контактного распространения опухоли: мезотелиома плевры, прорастающая в верхнюю легочную долю и грудную стенку. Спиральная компьютерная томография (МСКТ).
Чаще всего метастазы выглядят как множественные очаги. Одиночные вторичные узлы крайне редки и встречаются меньше чем в 5% случаев. Чем больше узлов выявлено, тем выше вероятность их метастатической природы. Одиночный метастаз нужно дифференцировать с первичным раком, для этого обычно требуется тканевое исследование после оперативного вмешательства или биопсии.
Гематогенные метастазы наиболее часто локализуются в периферических отделах легких, вдали от крупных сосудисто-бронхиальных пучков, вблизи плевральной оболочки. При множественных поражениях гематогенного характера наблюдается тенденция к увеличению количества очагов в направлении «сверху-вниз». Чаще гематогенные метастазы расположены хаотично, вне четкой связи с бронхами и видимыми легочными сосудами. Практически не бывает такого, чтобы гематогенные вторичные узлы находились только с одной стороны, или занимали только одну долю или сегмент. При наличии такого распределения в первую очередь нужно думать о туберкулезе (верхние доли), множественных абсцессах и т. д.
Лимфогенные метастазы проявляются увеличением лимфатических узлов средостения в сочетании с мелкоочаговой диссеминацией с очагами до 2-3 мм в диаметре вблизи плевры и в междольковых перегородках, а также по ходу бронхов и сосудистых пучков.
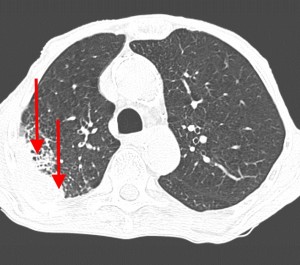
Гематогенные метастазы саркомы мягких тканей бедра на КТ (справа) и рентгенограмме (слева).
Контактные метастазы обычно единичны и располагаются на границе с другими органами, реже со стороны диафрагмы.
Отдельно рассматриваются метастазы первичного рака легкого – гематогенного и лимфогенного характера. Гематогенные могут быть локализованы на стороне поражения или с обеих сторон. Лимфогенные — в лимфоузлах корня на стороне поражения, а также на противоположной стороне. Чем дальше расположены метастазы от основной опухоли, тем хуже прогноз.
Обратите внимание на увеличение и нарушение структуры корня правого легкого. Это центральный рак. Кроме того, выявлены очаговые тени в обоих легочных полях (гематогенное распространение), а также «лучи», идущие радиально от опухоли корня (лимфогенное распространение).
КАК ОТЛИЧИТЬ МЕТАСТАЗЫ В ЛЕГКИХ ОТ САРКОИДОЗА ИЛИ ТУБЕРКУЛЕЗА?
Крайне важно уметь отличить на КТ-изображениях метастазы в легких и следующие очаговые образования:
Первичными злокачественными опухолями
Доброкачественными опухолями
Гранулематозами
Воспалительными заболеваниями
Сосудистыми аномалиями
Нормальными анатомическими образованиями
Отличительные признаки гематогенных метастазов при компьютерной томографии (КТ)
Рак легких
Рак легкого – это злокачественная опухоль, источником которой являются клетки бронхиального и альвеолярного эпителия. Это опасное заболевание характеризуется неконтролируемым ростом клеток в тканях лёгкого, склонностью к метастазированию. При отсутствии лечения опухолевый процесс может распространиться за пределы легкого в близлежащие или отдаленные органы. В зависимости от характеристик опухолеобразующих клеток, основными типами рака легких являются мелкоклеточный рак легкого (МРЛ) и немелкоклеточный рак лёгкого (НМРЛ).
По данным ВОЗ эта болезнь занимает одну из лидирующих позиций неинфекционных заболеваний, ставших причиной смерти до 70 лет.
Классификация
По месту первичного очага классифицируют виды опухоли легкого.
Центральный рак локализирован в проксимальных (центральных) отделах бронхиального дерева. Первые признаки рака легких (симптомы), которые должны насторожить, в этом случае выражены ярко:
Фото 1 — Центральный рак правого нижнедолевого бронха (1) с обтурацией и метастазами (2) в бифуркационные лимфатические узлы
Периферический рак постепенно сформировывается в боковых отделах легких, медленно прорастая и ничем себя не обнаруживая. Данная опухоль легкого симптомы долгое время может не давать, они появляются при значительном местном распространении, вовлечении соседних органов и структур, прорастания бронхов. Диагностика рака легких этого типа локализации чаще всего возможна при профилактическом обследовании (рентгенографии или компьютерной томографии).
Фото 2 — Периферический рак (1) верхней доли правого легкого
Причины
Причиной рака легких, в подавляющем большинстве случаев (до 85%), становится долгосрочное табакокурение. В 10-15-процентной вероятностью заболевание проявляется у людей, которые не имеют этой вредной привычки. В этом случае можно отметить сочетание генетических факторов и воздействие радона, асбеста, вторичного табачного дыма или других форм загрязнения воздуха.
Диагностика
Онкология легких обычно выявляется при рентгенографическом исследовании грудной клетки и компьютерно-томографическом сканировании (КТ). Диагноз подтверждается биопсией, которая обычно выполняется при трахеобронхоскопии или под КТ контролем.
Профилактика
Профилактикой рака легкого является снижение влияния факторов риска:
Лечение
Лечение онкологии легких и отдаленные результаты зависят от типа рака, степени распространения (стадии), а также общего состояния здоровья человека. При немелкоклеточном раке легкого применяют:
Для мелкоклеточного рака легкого характерна лучшая чувствительность к медикаментозной и лучевой терапии.
Хирургический метод лечения рака легкого
— основной радикальный способ при 1-3 стадии болезни. Операции, выполняемые при данном заболевании классифицируются:
Фото 3 — Лобэктомия
Фото 4 — Пневмонэктомия
При лечении местнораспространенного злокачественного образования с переходом на главный бронх и лёгочную артерию, в тех случаях, где раньше единственным вариантом оперативного лечения являлась пневмонэктомия, сейчас возможно выполнение органосохранных операций. В этом случае иссекается пораженный участок главного бронха с последующим восстановлением непрерывности (бронхопластические и ангиопластические лобэктомии)
Фото 5 — Схема верхней бронхопластической лобэктомии
Лучевая терапия рака лёгкого
На сегодняшний день активное внедрение получают такие современные методы радиотерапии, как IMRT (радиационная терапия с возможностью изменения дозы излучения), 3Д конформная лучевая терапия (трехмерное компьютерное планирование избирательного облучения) стереотаксическая (точно сфокусированная) лучевая терапия. В проведении этих манипуляций, помимо онкологов, участвуют медицинские физики, врачи-радиологи, физики-дозиметристы и др. специалисты.
Химиотерапия
Планирование курса лечения немелкоклеточного рака лёгкого включает в себя использование фармакологических средств. Применяется в целях профилактики: адъювантная (вспомогательная), послеоперационная химиотерапия при 2-3 стадии заболевания и в терапевтическом курсе.
В зависимости от гистологического типа опухоли, стадии заболевания и предполагаемой чувствительности к воздействию, разработаны различные схемы применения химиопрепаратов.
Таргетная терапия (англ. target – мишень, цель)
Отдельный вид фармакологического лечения, заключающийся в назначении препаратов-ингибиторов, действующих только на опухолевые клетки, в которых выделены различные нарушения, задерживающих или даже блокирующих дальнейший рост.
Существуют таргетные препараты, для назначения которых не требуется выявление каких-либо нарушений в опухолевых клетках. К ним относятся бевацизумаб (ингибитор VEGF), ниволюмаб и пембролизумаб (анти PDL1 антитела).
Прогноз жизни
Прогноз онкологии легких при НМРЛ включает симптоматику, размер опухоли (> 3 см), неплоскоклеточный гистологический вариант, степень распространения (стадию), метастазирование в лимфаузлы и сосудистую инвазию. Неоперабельность заболевания, выраженная клиника и потеря веса более, чем на 10% — дают более низкие результаты. Прогностические факторы при мелкоклеточном раке легкого включают в себя статус состояния, пол, стадию заболевания и вовлеченность центральной нервной системы или печени во время диагностики.
Для немелкоклеточного рака легкого прогноз жизни, при полной хирургической резекции стадии IA (ранняя стадия заболевания) — 70% пятилетняя выживаемость.