Мочевой синдром
1. Общие сведения
С давних пор люди знают о том, что любая циркулирующая или выводимая из организма субстанция (кровь, лимфа, сперма, кал, желудочный сок и т.д.) при правильно назначенном, выполненном и прочитанном анализе может стать источником неоценимой информации, причем не только о «своей» ткани или органе, но и о состоянии организма в целом. Не случайно одним из двух первых (и зачастую наиболее информативных) лабораторных анализов, назначаемых при любом обследовании, является клинический анализ мочи. Существует множество методологических модификаций такого анализа, применяемых в зависимости от клинической ситуации, и не меньшее число разнообразных «формул мочи», т.е. специфических для различных заболеваний пропорций и концентраций входящих в ее состав веществ. Естественно, в первую очередь результаты анализа мочи отражают состояние почек и всей мочевыделительной системы.
Прошло уже без малого сто лет с тех пор, как выдающийся отечественный терапевт, академик Е.М.Тареев предложил и подробно обосновал понятие «нефротический синдром», в основе диагностики которого лежит именно анализ мочи: протеинурия, гипопротеинемия, гиперлипидемия. На более понятном языке это означает одновременное повышение в составе мочи концентраций белков и жиров при пониженном уровне белка в крови. Нефротический синдром сопровождается, как правило, выраженной склонностью к отекам и рядом других характерных изменений – в частности, т.н. мочевым синдромом.
В широком смысле слова, мочевой синдром – это совокупность нарушений мочеиспускания, физических и биохимических параметров мочи.
2. Причины
Мочевой синдром, выраженный в той или иной степени, выявляется при различных патологических процессах и/или состояниях мочевыделительной системы, и считается одним из важнейших диагностических признаков нефропатологии. Так, его обнаруживают при острых и хронических гломерулонефритах (воспаление клубочковых структур почечного фильтра), пиелонефритах (воспаление канальцевых элементов нефрона), уретритах (воспаление мочеиспускательного канала), почечном амилоидозе (дегенеративно-дистрофическое обменное заболевание), мочекаменной болезни, онкологических заболеваниях.
3. Симптомы и диагностика
При выявлении мочевого синдрома, по результатам осмотра (значение имеет внешнее состояние кожи и волос, соотношение массы тела и роста, общий соматический статус), сбора жалоб и анамнеза – назначают дополнительные инструментальные исследования, выбор которых определяется наиболее вероятной клинической гипотезой: стандартом является уроцистоскопия, различные виды контрастного рентген-исследования, томографическая или ультразвуковая визуализация.
4. Лечение
Безусловно, подход к лечению онкологических процессов отличается, скажем, от терапии почечных воспалений настолько, что говорить о едином лечении мочевого синдрома было бы совершенно неправомерно. Он купируется по мере устранения обусловивших его причин: в одних случаях это достигается антибиотиками, противовоспалительными и нефропротективными консервативными средствами, щадящей диетой, витаминотерапией и нормализацией суточного потребления жидкости, в других – методом выбора является безотлагательное хирургическое вмешательство.
Однако нельзя не подчеркнуть: нефрология относится к той сфере, где самолечение многим кажется самым простым и эффективным решением проблем (дескать, достаточно «купить мочегонное» или «попить травки»), но в действительности нередко приводит к смертельно опасным осложнениям. Поэтому при любых нарушениях в данной области следует обязательно проконсультироваться с врачом, прежде чем предпринимать какие бы то ни было шаги.
Мочевой синдром
Мочевой синдром проявляется у больных комплексом нарушений мочеиспускательной системы и отклонением от стандартных значений количества мочи, ее состава и качества. На начальных этапах развития патологии человек может не знать о развитии патологических процессов, так как отсутствуют внешние проявления нарушений, что в последующем требует использования наиболее сложных методов лечения.
Юсуповская больница, расположенная в Москве, является современным медицинским учреждением, в котором пациентам оказывают широкий спектр услуг. Специалисты клиники терапии проводят эффективное лечение мочевого синдрома, после которого пациенты могут вернуться к активной жизни без неприятных ощущений и стеснения.
Признаки мочевого синдрома
Заболевания мочевыделительной системы, на фоне которых развивается мочевой синдром, имеют длительное начало. При данном синдроме больной длительное время может испытывать слабость, вялость, незначительное повышение температуры тела до 37◦С. Кроме этого, могут появляться симптомы, которые не связаны с приемом пищи: тошнота, рвота и головокружение. При прогрессировании заболевания возникает бессонница, повышенная чувствительность к запахам и свету, а также повышается артериальное давление. Характерными проявлениями мочеполового синдрома являются отеки в области лица и шеи, которые уменьшаются через несколько часов после пробуждения.
Мочевой синдром имеет характерные проявления, которые выявляются в ходе лабораторных исследований:
Пациенты, обращающиеся в Юсуповскую больницу с признаками заболеваний мочеполовой системы, проходят комплексную диагностику, после которой, в случае подтверждения диагноза, разрабатывается индивидуальный план лечения. Объем терапевтических мероприятий и их стоимость всегда сообщаются пациенту до начала лечения.
Причины развития мочевого синдрома
При мочевом синдроме изменяются физические и биохимические характеристики мочи. Данный синдром свидетельствует о развитии в организме заболеваний различного характера. Мочевой синдром, при котором изменяются только показатели мочи, является изолированным. При комбинированной разновидности заболевания у пациентов отмечаются как проявления синдрома, так и общая интоксикация организма.
Развитие данной патологии может быть связано с различными факторами, которые разделены специалистами на три группы:
Выявление причин мочеполового синдрома необходимо для определения наиболее подходящей тактики лечения. Специалисты Юсуповской больницы не используют устаревшие и неэффективные методики диагностики, так как они не позволяют в полной мере охарактеризовать патологический процесс.
Мочевой синдром: клинические рекомендации
Специалисты Юсуповской больницы, которые диагностируют и лечат мочеполовой синдром, клинические рекомендации используют при взаимодействии с пациентами. Так, одним из принципов лечения является сочетание различных методов: медикаментозных и физиотерапевтических для достижения положительного результата.
Мировыми специалистами сформулированы также профилактические меры:
Пациенты Юсуповской больницы получают не только качественные медицинские услуги, но и уважительное и доброжелательное отношение сотрудников. Специалисты Юсуповской больницы оказывают помощь каждому обратившемуся пациенту с деликатной проблемой.
Высокоточная диагностика в Юсуповской больнице
Специалистам Юсуповской больницы для выявления причин нарушений мочеполовой системы и постановки диагноза необходимо провести комплексное обследование, включающее:
В Юсуповской больнице при обследовании пациентов используется европейское оборудование, отличающееся высокой точностью и минимальным временем обработки результатов, поэтому мочевой синдром выявляется быстро. В сложных диагностических случаях специалисты могут обращаться к коллегам, работающих в крупных исследовательских лабораториях Москвы.
Лечение мочевого синдрома в Москве
Пациенты, которые обращаются в Юсуповскую больницу, могут быть уверены в том, что специалисты помогут им в решении деликатной проблемы. В рамках комплексного лечения, проводимого в клинике терапии, пациентам назначаются: лекарственные препараты, физиотерапевтические процедуры, а также специальная диета для снижения нагрузки на мочевыделительную систему.
Специалисты Юсуповской больницы используют только сертифицированные на территории РФ препараты. Самолечение при мочевом синдроме может привести к прогрессированию основного заболевания и развитию последствий. Народные средства не используются в Юсуповской больнице, так как специалисты руководствуются мировыми стандартами медицины.
После лечения мочевого синдрома в Юсуповской больнице пациенты отмечают улучшение качества жизни, так как их не беспокоят неприятные симптомы. Кроме этого, пациенты отмечают высокий уровень сервиса и доброжелательное отношение персонала, готовность к решению любых организационных моментов.
Если вам необходима консультация опытных врачей, которым известно, как диагностировать и лечить мочевой синдром, свяжитесь по телефону с сотрудниками Юсуповской больницы для записи на прием.
Публикации в СМИ
Мочевой синдром
Мочевой синдром (бессимптомные нарушения состава мочи) включает в широком понимании все количественные и качественные изменения мочи, в более узком — изменения осадка мочи: протеинурия, эритроцитурия, лейкоцитурия.
Количественные изменения • Объёма мочи •• полиурия — более 3000 л/сут •• олигурия — менее 500 мл/сут •• анурия — менее 200 мл/сут (при этом важно подтверждение прекращения поступления мочи в мочевой пузырь) • Ритма мочеиспускания — никтурия: больной вынужден просыпаться ночью, чтобы помочиться, более одного раза • Акта мочеиспускания — дизурия: • болезненное мочеиспускание • учащённое мочеиспускание (поллакиурия) • затруднённое мочеиспускание • недержание мочи.
Êà÷åñòâåííûå èçìåíåíèÿ • Физико-химическиз свойств: прозрачность, цвет, запах, пенистость, pH мочи, кристаллурия • Осадка мочи: эритроцитурия, лейкоцитурия, цилиндрурия • Состава мочи: протеинурия, миоглобинурия, гемоглобинурия, глюкозурия, ацетонурия, ферментурия, билирубин- и уробилинурия • Осмотической плотности: гиперстенурия (высокий удельный вес мочи), гипостенурия (низкий удельный вес мочи), изостенурия (малая амплитуда колебаний относительной плотности мочи — от 1,009 до 1,016) • Стерильности мочи — инфицирование (бактерии, ãðèáû, ïðîñòåéøèå).
Этиология • Пîëèóðèÿ, íèêòóðèÿ, ãèïî-, èçîñòåíóðèÿ, êàíàëüöåâàÿ ïðîòåèíóðèÿ, ãëþêîçóðèÿ, èçìåíåíèя ðÍ ìî÷è, íàðóøåíèя êëèðåíñà ýëåêòðîëèòîâ, ìî÷åâîé êèñëîòû, ðàçâèâàþòñÿ ïðè íàðóøåíèè ôóíêöèè êàíàëüöåâ. Они ìîãóò áûòü ïåðâè÷íûìè (например при áîëåçíи Ôàíêîíè) èëè âòîðè÷íûìè — ïðè ìåòàáîëè÷åñêèõ, èììóííûõ çàáîëåâàíèÿõ (èíòåðñòèöèàëüíûé íåôðèò), èíôåêöèîííûõ çàáîëåâàíèÿõ (ïèåëîíåôðèò) • Èíôèöèðîâàíèå ìî÷è ìîæåò áûòü ïðîÿâëåíèåì áåññèìïòîìíîé áàêòåðèóðèè ëèáî èíôåêöèîííîãî çàáîëåâàíèÿ âåðõíèõ èëè íèæíèõ ìî÷åâûõ ïóòåé, ìóæñêèõ ïîëîâûõ îðãàíîâ (ïèåëîíåôðèò, öèñòèò, óðåòðèò, ïðîñòàòèò, ýïèäåìèäèìèò) • Èçìåíåíèÿ ñîñòàâà ìî÷è îáóñëîâëåíû ôèëüòðàöèåé èç êðîâè â ìî÷ó ïðè ðåíàëüíîé èëè ýêñòðàðåíàëüíîé ïàòîëîãèè: áåëêà (ïðîòåèíóðèÿ), Hb (âíóòðèñîñóäèñòûé ãåìîëèç), ãëþêîçû (ãèïåðãëèêåìèÿ), билирубина (заболевания печени, желчевыводящих путей) • Кристаллурия (оксалаты, ураты, фосфаты, трипельфосфаты) возникает при стойких изменениях рН мочи (щелочная, кислая), олигурии, нарушении коллоидно-осмотических свойств мочи. Кристаллурия возникает при дисметаболической нефропатии у детей, мочекаменной болезни.
Код вставки на сайт
Мочевой синдром
Мочевой синдром (бессимптомные нарушения состава мочи) включает в широком понимании все количественные и качественные изменения мочи, в более узком — изменения осадка мочи: протеинурия, эритроцитурия, лейкоцитурия.
Количественные изменения • Объёма мочи •• полиурия — более 3000 л/сут •• олигурия — менее 500 мл/сут •• анурия — менее 200 мл/сут (при этом важно подтверждение прекращения поступления мочи в мочевой пузырь) • Ритма мочеиспускания — никтурия: больной вынужден просыпаться ночью, чтобы помочиться, более одного раза • Акта мочеиспускания — дизурия: • болезненное мочеиспускание • учащённое мочеиспускание (поллакиурия) • затруднённое мочеиспускание • недержание мочи.
Êà÷åñòâåííûå èçìåíåíèÿ • Физико-химическиз свойств: прозрачность, цвет, запах, пенистость, pH мочи, кристаллурия • Осадка мочи: эритроцитурия, лейкоцитурия, цилиндрурия • Состава мочи: протеинурия, миоглобинурия, гемоглобинурия, глюкозурия, ацетонурия, ферментурия, билирубин- и уробилинурия • Осмотической плотности: гиперстенурия (высокий удельный вес мочи), гипостенурия (низкий удельный вес мочи), изостенурия (малая амплитуда колебаний относительной плотности мочи — от 1,009 до 1,016) • Стерильности мочи — инфицирование (бактерии, ãðèáû, ïðîñòåéøèå).
Этиология • Пîëèóðèÿ, íèêòóðèÿ, ãèïî-, èçîñòåíóðèÿ, êàíàëüöåâàÿ ïðîòåèíóðèÿ, ãëþêîçóðèÿ, èçìåíåíèя ðÍ ìî÷è, íàðóøåíèя êëèðåíñà ýëåêòðîëèòîâ, ìî÷åâîé êèñëîòû, ðàçâèâàþòñÿ ïðè íàðóøåíèè ôóíêöèè êàíàëüöåâ. Они ìîãóò áûòü ïåðâè÷íûìè (например при áîëåçíи Ôàíêîíè) èëè âòîðè÷íûìè — ïðè ìåòàáîëè÷åñêèõ, èììóííûõ çàáîëåâàíèÿõ (èíòåðñòèöèàëüíûé íåôðèò), èíôåêöèîííûõ çàáîëåâàíèÿõ (ïèåëîíåôðèò) • Èíôèöèðîâàíèå ìî÷è ìîæåò áûòü ïðîÿâëåíèåì áåññèìïòîìíîé áàêòåðèóðèè ëèáî èíôåêöèîííîãî çàáîëåâàíèÿ âåðõíèõ èëè íèæíèõ ìî÷åâûõ ïóòåé, ìóæñêèõ ïîëîâûõ îðãàíîâ (ïèåëîíåôðèò, öèñòèò, óðåòðèò, ïðîñòàòèò, ýïèäåìèäèìèò) • Èçìåíåíèÿ ñîñòàâà ìî÷è îáóñëîâëåíû ôèëüòðàöèåé èç êðîâè â ìî÷ó ïðè ðåíàëüíîé èëè ýêñòðàðåíàëüíîé ïàòîëîãèè: áåëêà (ïðîòåèíóðèÿ), Hb (âíóòðèñîñóäèñòûé ãåìîëèç), ãëþêîçû (ãèïåðãëèêåìèÿ), билирубина (заболевания печени, желчевыводящих путей) • Кристаллурия (оксалаты, ураты, фосфаты, трипельфосфаты) возникает при стойких изменениях рН мочи (щелочная, кислая), олигурии, нарушении коллоидно-осмотических свойств мочи. Кристаллурия возникает при дисметаболической нефропатии у детей, мочекаменной болезни.
Мочевой синдром это что такое
У здорового человека основная масса белка задерживается гломерулярным фильтром (мембранами клубочка нефрона). Белки, пропущенные в клубочковый фильтрат, почти полностью реабсорбируются канальцевым эпителием. Выделение белка с мочой в небольших количествах является физиологическим процессом (физиологическая протеинурия), при этом протеинурия не превышает 100-150мг/сут, а уровень альбуминурии не должен превышать 10-30 мг. В структуре физиологической протеинурии примерно 20% составляют белки с низкой молекулярной массой (до 20 кДа), такие как иммуноглобулины (Ig), 40% – белки с высокой молекулярной массой (65 кДа) и 40% – уромодулин (мукопротеин Tamm-Horsfall). При проведении общего анализа мочи в норме белок не определяется или выявляется в небольшом количестве (следы или 0,033 г/л). Это преимущественно альбумины и гликопротеиды. Обычными лабораторными методами такое количество белка не выявляется или определяются его следы («следовая» протеинурия).
Концентрация белка в моче при общем анализе выше 0,033 г/л в большинстве случаев является патологической. Выделение белка свыше 150-200 мг/сутки оценивается как протеинурия. Протеинурия является одним из наиболее изученных факторов риска прогрессирования почечной патологии. По мере повышения уровня протеинурии возрастает риск развития и скорость прогрессирования почечной недостаточности.
Протеинурия по происхождению бывает: 1) внепочечной / экстраренальной (обычно не более 1 г/л): а) преренальная/надпочечная протеинурия может быть следствием увеличения концентрации белка в плазме крови в результате его чрезмерной продукции или избыточного потребления (например, белковые коктейли), при усиленном распаде белка в тканях и гемолизе; б) постренальная протеинурия — связанна с патологией мочевыводящей системы (белок попадает в мочу из мочевых и половых путей как примесь воспалительного экссудата) и 2) почечной/ренальной (белок попадает в мочу из нефронов): а) селективной (потеря низкомолекулярных белков) – при минимальном (чаще обратимом) повреждении гломерулярного фильтра и представлена белками с молекулярной массой не более 6800: альбумином, церулоплазмином, трансферрином; б) неселективной (потеря низко- и крупно- молекулярных белков) – при тяжелом повреждении гломерулярного фильтра, отличается выходом высокомолекулярных белков (γ-глобулинов, α2-глобулинов, β- липопротеинов) [2].
Ренальная протеинурия может быть клубочковой или канальцевой. В зависимости от длительности воздействия на клубочковые капилляры факторов, повышающих их проницаемость, различают постоянную и транзиторную протеинурию.
Транзиторная (преходящая) почечная протеинурия представляет собой достаточно обширную группу самостоятельно проходящих почечных протеинурий, которые вызываются разнообразными факторами, приводящими к временному повышению проницаемости клубочковых капилляров. Все они немассивные и селективные. Выделяют 2 группы транзиторной почечной протеинурии: функциональная (у здоровых людей, под влиянием ряда агентов, временно повышающих проницаемости клубочковых капилляров) и органическую (при патологических состояниях) [3].
Органическая транзиторная протеинурия: 1) при острых инфекционных заболеваниях (лихорадочная). Ведущая причина – повышение проницаемости клубочковых капилляров под влиянием циркулирующих в крови токсинов, а также возможные незначительные расстройства клубочкового кровообращения; 2) при патологии ЖКТ (при некоторых заболеваниях печени, энтеритах, колитах) транзиторная протеинурия связана с токсическим воздействием на капилляры клубочков продуктов кишечного гниения, чаще при синдроме гнилостной кишечной диспепсии [5]; 3) лекарственная транзиторная протеинурия развивается при воздействии некоторых лекарственных средств, действующих токсично на клубочковые капилляры (висмут, ртуть, и др.); 4) при тяжелой анемии возможно повышение проницаемости клубочковых капилляров в результате гипоксемии; 5) транзиторная протеинурия после ожогов/травм/операций – обусловлена токсическим влиянием циркулирующих в крови продуктов белкового распада на капилляры клубочков; 6) транзиторная протеинурия после транзиторной ишемической атаки/мозгового инсульта, приступа эпилепсии – возникает в результате центрально обусловленных нарушений клубочкового кровообращения; 7) ортостатическая протеинурия – появляется в вертикальном положении тела и исчезает в горизонтальном, чаще наблюдается у лиц в возрасте 13-20 лет. Наиболее вероятной причиной ортостатической протеинурии считают лордоз нижней части грудного и верхней части поясничного отдела позвоночника. При такой деформации в вертикальном положении усиливается давление позвонков на почечные вены, возникает местный венозный застой в почках, что приводит к нарушению кровообращения в клубочках и фильтрации в них белка [6].
Особенностями транзиторной протеинурии является ее эпизодичность, минимальная выраженность (значения – 0,066–0,099 г/л, не более 300 мг/сут) и связь с причинным фактором. При подозрении на транзиторную протеинурию необходимо осуществить мониторинг протеинурии и детальный анализ анамнеза.
Выделяют 3 степени протеинурии: 1) слабо выраженная протеинурия 150—500 мг\сутки (острый постстрептококковый гломерулонефрит, гематурическая форма хронического гломерулонефрита; наследственный нефрит; тубулопатии; интерстициальный нефрит; обструктивная уропатия); 2) умеренно выраженная протеинурия 500—2000 мг\сут. (острый постстрептококовый гломерулонефрит; наследственный нефрит; хронический гломерулонефрит); 3) выраженная протеинурия более 2000 мг\сутки (нефротический синдром, амилоидоз).
Рассмотрим основные заболевания и состояния, при которых может встречаться протеинурия.
Гиперактивный мочевой пузырь: как справиться с деликатной проблемой
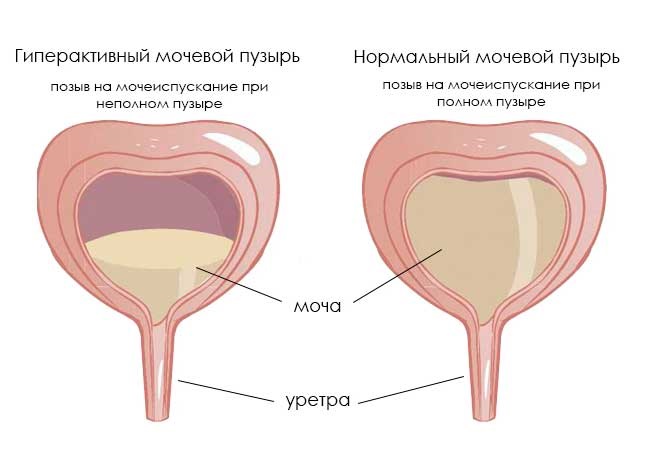
Гиперактивный мочевой пузырь (гиперрефлекторный, ГАМП или ГМП) – форма нейрогенного мочевого пузыря (НМП), при котором у человека появляются проблемы с произвольным сознательным контролем мочеиспускания. Эта форма НМП встречается чаще, чем гипорефлекторная. Основной симптом – частое мочеиспускание, которое может сопровождаться увеличением объема мочи. ГАМП – серьезная проблема, поскольку по распространенности сравним с гипертонией, хроническим бронхитом, астмой и заболеваниями сердца.
Из-за чего может развиться гиперактивный мочевой пузырь
Гиперактивный мочевой пузырь у женщин встречается чаще, чем у мужчин – 60% против 40%. Основной причиной выступают нарушения в работе нервной системы, вызванные:
Еще ГАМП развивается на фоне сахарного диабета, отравления организма алкоголем или химическими веществами. Также расстройство может быть врожденным из-за аномалий в строении мочевыделительного канала.
У мужчин ГАМП может вызывать аденома простаты, из-за которой сужается мочеиспускательный канал. У женщин синдром гиперактивного мочевого пузыря имеет факторы риска, которые увеличивают вероятность столкнуться с таким заболеваниям. В список таких факторов включают:
Еще с ГАМП можно столкнуться в период климакса, когда организму недостает гормонов эстрогенов. Чувствительность детрузора (его сокращение приводит к мочеиспусканию) может повышаться при заместительной гормонотерапии при раке молочной железы. Не меньшее значение в развитии ГАМП имеют стрессовые ситуации и вредные условия труда.
Признаки гиперактивного мочевого пузыря
Нейрогенный гиперактивный мочевой пузырь проявляется в частом мочеиспускании (поллакиурии), причем малыми порциями при незаполненном пузыре. На его фоне может наблюдаться полиурия – увеличенное количество мочи, свыше 1800-2000 мл при норме 1000-1500 мл. В ряде случаев за сутки может выделяться более 3 л мочи. Причем желание помочиться может вызывать звук льющейся воды.
Еще при ГМП возможно недержание мочи, иногда возникающее даже от любого напряжения брюшных мышц. Чаще всего это ургентное недержание, при котором резко появляется желание помочиться, после чего происходит непроизвольное выделение мочи. Другой характерный признак – ноктурия. Это необходимость просыпаться ночью для мочеиспускания более 1-2 раз. Ноктурия, поллакиурия и полиурия могут возникать как одновременно, так и изолировано.
Нередко ГМП сопровождается симптомами, которые указывают на расстройство вегетативной нервной системы. К таким признакам относятся повышение артериального давления и гипергидроз (усиленное потоотделение). Еще ГАМП влияет на социализацию. Человек постоянно боится не успеть в туалет, переживает из-за неприятного запаха. Из-за произвольного выделения мочи может развиваться экзема или мочевой дерматит.
Как лечат ГАМП
Лечение гиперактивного мочевого пузыря у мужчин и женщин производится по одним и тем же принципам. Но терапия не имеет единой схемы. Она носит, в основном, паллиативный характер, т. е. проводится для улучшения качества жизни пациента. Можно сказать одно – лечение гиперактивного мочевого пузыря всегда сложное и комплексное. К основным методам относятся:
В самых сложных случаях, когда не помогают режим и лекарства, прибегают к малоинвазивным операциям. Но решение об их проведении принимает врач. При ГАМП необходимо обратиться к урологу. В Государственном центре урологии вы можете получить квалифицированную медицинскую помощь в рамках ОМС. Для этого вам необходимо записаться на прием к урологу, воспользовавшись формой на сайте или нашим контактным номером.