Диета при панкреатите: особенности, что можно есть и что нельзя
Особенности диеты при панкреатите поджелудочной железы
Поджелудочная железа является главным помощником правильного пищеварения. Без нее невозможен процесс усвоения еды и полезных веществ. Орган вырабатывает особые ферменты, благодаря которым происходит расщепление продуктов на более простые вещества и их успешное всасывание. С такой задачей справляется только здоровая железа. При воспалительных поражениях прием жирной, острой и тяжелой пищи значительно увеличивает нагрузку на орган и переваривание пищи нарушается.
При возникновении панкреатита различной клинической формы важно не только есть разрешенные продукты, а также придерживаться определенных рекомендаций в диете:
Питаться следует маленькими порциями и часто до 5-6 раз. За один прием желательно съедать не более 300 г.
В процессе варки продуктов, их стоит подвергать химическому щажению. Поэтому из рациона больного полностью убирают все, что может вызвать раздражение органа. Пищу рекомендуется варить, выпекать или готовить на пару.
Важно соблюдать механическое щажение желудочно-кишечного тракта. С этой целью всю еду употребляют исключительно в измельченном виде или протирают через терку.
Необходимо контролировать потребление жиров. Их максимально разрешенное количество 50 г. Данный объем равномерно распределяется на все приемы пищи в течение дня. Различные жиры допустимы только в процессе варки, в чистом виде жирные продукты противопоказаны.
Суточная норма белка животного происхождения не выше 60% или приблизительно 200 г в день.
Важно убрать из рациона пищу, которая провоцирует развитие метеоризма.
Диета предполагает ограничение соли и соленых блюд. В сутки допустимо не более 3 г.
Не стоит налегать на сладости и сахар в чистом виде. Его количество в день не должно превышать 40 г. Общее количество углеводистой еды в рационе 350 г. Можно использовать сахарозаменители.
Что можно кушать при панкреатите
Согласно диете, при воспалительном поражении поджелудочной железы можно есть:
Диетическая рыба и мясо, сваренные на пару или запеченные.
Растительное масло в процессе приготовления пищи.
Яйца, сваренные на пару без желтка.
Несвежий хлебобулочные изделия.
Домашние соки из овощей, минеральная вода, чай листовой слабой заварки.
Что нельзя есть при панкреатите
Запрещается при любой форме панкреатита употреблять:
Наваристые жирные супы, с добавлением гороха, фасоли и мяса.
Острые и кислые соусы, майонез, кетчуп, хрен и горчица.
Жирные виды мяса и рыбы, копчения, колбаса.
Диета при остром панкреатите поджелудочной железы
При остром панкреатите, особенно в стадии обострения важно обеспечить больному полный покой. В этот период рекомендуют голод, чтобы снизить нагрузку с поджелудочной железы. Поэтому в первые 1-3 дня назначают внутривенные вливания для поддержания жизнедеятельности организма. Если отсутствует тошнота и рвота, дают воду Ессентуки, Боржоми или слабый теплый чай, отвар до 1-1,5 л в сутки. В зависимости от состояния, на 2-3 день пациенту разрешают привычно питаться, но небольшими порциями.
Диета при остром воспалении органа предполагает употребление овощных супов, постного мяса и рыбы, пюре из полусладких, некислых фруктов и овощей. Из напитков разрешаются кисели, компоты, отвар из ягод шиповника, чай слабой заварки. Следует исключить жиры и соль при приготовлении блюд.
Режим питания при хронической форме панкреатита
Диета при хронической форме воспаления железы должна соответствовать главным требованиям лечебного питания. Но в данном случае еду вовсе не обязательно измельчать или перетирать.
При таком состоянии важно придерживаться полноценного питания, которое позволит снизить воспаление и улучшит работу органа.
Пациенту запрещается употреблять жирное, острое, продукты, провоцирующие процесс брожения и раздражение железы. Также исключают эфирные масла, специи и приправы с яркими вкусами и экстракты.
Из ягод разрешается рябина, смородина, малина в виде напитков. Фрукты едят обязательно, это главный источник витаминов и микроэлементов. При хронической форме допустимо есть бананы, дыню, сливы, запеченные груши и яблоки без сахара.
Супы должны быть овощными. Хлеб больным дают несвежий. В качестве питья станут полезными отвар шиповника, компот, кисель, минеральная вода.
Следует ограничить сладости, из молочных продуктов предпочтительны обезжиренный творог, сметана, кефир и йогурт без добавок.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Можно ли пить молоко при панкреатите поджелудочной железы
Нарушение диеты при панкреатите приводит к неприятным симптомам и может стать причиной развития осложнений. Связано это с тем, что воспаленная поджелудочная железа крайне уязвима и чувствительна к пище, которую употребляет человек. Молоко при панкреатите играет особую роль. Оно полезно даже при таком заболевании, но может сильно навредить. Поэтому нужно проявлять осторожность при выборе молочных продуктов и включении их в рацион. Некоторые из них категорически противопоказаны.
Можно ли молоко при панкреатите
Молоко содержит полезные компоненты, включая кальций, железо и медь. Они влияют на общее состояние здоровья и помогают организму восстанавливаться при наличии патологий. Употреблять молоко при панкреатите поджелудочной железы можно только вне острой фазы заболевания. При этом жирность напитка не должна превышать 2,5%.
Организму, страдающему от панкреатита, тяжело перерабатывать молочные продукты. Поэтому употреблять можно напиток в умеренных количествах и ограниченными порциями.
Как пить молоко при панкреатите:
Употребляя молочные продукты, нужно следить за самочувствием. Любые проявления неприятных симптомов панкреатита сигнализируют о необходимости отказаться от напитка. Чтобы минимизировать риск столкнуться с последствиями, можно разбавлять молоко водой или добавлять его небольшим объемом в чай.
Какие молочные продукты можно есть при панкреатите
Молочные продукты не менее полезны, если сравнивать их с молоком. Употреблять многие из них можно при панкреатите, но только небольшими порциями и исключительно свежими. Под запрет попадают продукты с высокой жирностью и добавками.
Творог
Кушать творог можно в качестве самостоятельного продукта или одного из компонентов допустимых блюд. Он быстро усваивается и не наносит вреда пищеварительному тракту. Однако разрешен только творог, обладающий пастообразной консистенцией. Твердый или зернистый продукт включать в рацион не рекомендуется.
Категорически запрещено добавлять к творогу большое количество сахара или специй, усиливающих выработку желудочного сока. Также его нельзя обжаривать или смешивать с жирной сметаной. Стоит отказаться от молочного продукта с кисловатым привкусом даже при не истекшем сроке годности.
Сметана
Употреблять сметану можно только в период стойкой ремиссии. Она отличается повышенной жирностью и создает повышенную нагрузку на пищеварительную систему с поджелудочной железой. Поэтому риск развития осложнений или ухудшения самочувствия после такого продукта крайне высок.
Добавить в рацион можно натуральную сметану с жирностью до 10%, которая не содержит ничего, кроме молока и сливок с закваской. При этом ее потребление стоит ограничить одной чайной ложкой за двое суток. Больным панкреатитом нельзя совмещать сметану с рыбой или жареными грибами. Продукт будет полезен в качестве добавки к творогу или овощам.
Йогурт
Включить в молочный рацион можно натуральный йогурт. Он должен быть обезжиренным или иметь показатель жирности до 1%. Начинать употребление молочного продукта нужно с четверти стакана, постепенно увеличивая объем. Допустимо выпивать до 200 мл в сутки. На этапе ремиссии жирность напитка можно повысить до 3,2%.
Выпивать йогурт нужно отдельно от другой пищи, не создавая конфликта между микроэлементами и не нарушая усвоение продуктов. Перед употреблением молочного продукта следует обязательно согреть его до комнатной температуры. К напитку допустимо добавлять свежие ягоды или фрукты из списка разрешенных при панкреатите.
Ряженка
Употреблять ряженку при панкреатите можно, несмотря на противоречивость этого молочного продукта. Она отличается высокой жирностью, но на стадии ремиссии не наносит вреда больному. Следует ограничивать ее употребление одним стаканом в сутки. Процентный показатель жирности не должен превышать 4%.
При панкреатите ряженку выпивать лучше всего утром после завтрака или за пару часов до сна, чередуя с другими молочными продуктами. Ее можно дополнять ягодами или фруктами для большего разнообразия.
Кушать сыр при панкреатите можно только в случае, если он натуральный. Следует отказаться от сырных продуктов с добавлением лишних ингредиентов и растительных жиров. Поэтому нужно внимательно изучить этикетку молочного товара перед покупкой. Важно выбирать сыр с жирностью менее 30%. Он должен быть свежим и не иметь визуальных признаков засыхания.
Категорически запрещено употреблять при панкреатите плавленые и копченые сыры. Они отличаются высоким содержанием жиров и серьезно нагружают пищеварительную систему. Также рекомендуется отказаться от изысканных молочных продуктов с плесенью, орехами или зеленью.
Употребление молочных продуктов на разных стадиях заболевания
Допустимость употребления той или иной пищи напрямую зависит от стадии панкреатита. Поэтому нужно правильно оценить свое состояние перед принятием решения выпить молоко или съесть что-то молочное.
Острая фаза панкреатита
Воспаление во время острой фазы заболевания развивается с огромной скоростью и вызывает болезненные симптомы. Больному обязательно требуется медицинская помощь и ограничение в питании. Вернуть в рацион молочные продукты можно будет не сразу. Примерно через три дня допускаются каши на молоке. Спустя неделю острый панкреатит будет отступать, а больному можно начать есть обезжиренный творог, но не более 100 г в сутки. Также разрешен молочный омлет. Через две 10-14 дней можно вводить обезжиренный йогурт.
При остром панкреатите употреблять молоко нельзя. Даже при заметном улучшении состояния от этой идеи нужно отказаться. Излишняя нагрузка на пищеварительную систему может перечеркнуть все старания и привести к ремиссии в усиленной форме. Ощутимого смягчения ограничений на молочные продукты можно не ждать в первый месяц с момента обнаружения острой фазы болезни и начала ее лечения.
Хроническая фаза панкреатита
Хронический панкреатит зачастую протекает бессимптомно или с умеренным характером симптомов. Тем не менее несоблюдение диеты приводит к обострениям и ухудшению самочувствия. Поэтому при хроническом панкреатите нужно не менее внимательно контролировать рацион, исключив из него потенциально опасную пищу.
Употребление молочных продуктов помогает снизить воспаление поджелудочной железы и способствует восстановлению слизистой ЖКТ. Если хроническая стадия протекает без обострений, допускается употребление до 100 мл молока в день. Желательно его разбавлять или использовать в виде добавки к чаю. Также можно кушать творог.
Если возникают обострения с приступами, то на ближайшие пять дней следует исключить молоко и молочные продукты. Возвращать их нужно начать постепенно, ограничиваясь в первое время перетертым творогом. Через три недели можно восстановить рацион.
При ремиссии
На стадии ремиссии панкреатита больной начинает чувствовать себя лучше. Ограничения на молочную пищу смягчаются, а диетическое меню расширяется. Несмотря на положительные изменения, придерживаться отказа от некоторой еды придется все равно. На этом этапе разрешается кушать каши с добавлением небольшого количества сливочного масла, употреблять простоквашу и остальные разрешенные продукты.
Молоко пить нужно с осторожностью. Рекомендуется ограничить его потребление 100-200 мл в сутки, не забывая делить их на порции. Употребление топленого молока при панкреатите на время ремиссии допускается только в качестве исключения. Выпитый объем не должен превышать 100 мл за день. Если самочувствие начинает ухудшаться, нужно исключить молочную продукцию из рациона на одну-две недели. После можно начать с небольших порций каш, сваренных с 50 мл молока.
Можно ли пить козье молоко
По составу козье молоко отличается от коровьего. Оно менее жирное и содержит больше полезных веществ, положительно влияющих на ЖКТ. Поэтому некоторые диетологи советуют включать напиток в рацион для больных панкреатитом. Употреблять его нужно с осторожностью, соблюдая медицинские рекомендации.
Как правильно пить козье молоко при панкреатите:
Козье молоко также можно выпить утром натощак. Оно обладает антибактериальным и успокаивающим эффектами, а параллельно восстанавливает и защищает поджелудочную железу человека.
Диетические блюда с молоком при заболевании
Блюда, приготовленные с молоком, из диетического меню для больных панкреатитом наносят наименьший ущерб поджелудочной железе. Готовить их можно регулярно, но при этом нужно внимательно следить за количеством добавляемых молочных ингредиентов. Превышение указанного объема может сделать блюдо вредным.
Популярные рецепты с молочными продуктами и молоком для людей с панкреатитом:
При панкреатите также можно готовить пудинги, творожные пасты и супы, где основой выступает молоко. Однако начинать рекомендуется с доступных рецептов, не содержащих лишних ингредиентов.
Питание при панкреатите играет важнейшую роль. Несмотря на жесткие ограничения, молоко из меню исключать не придется. Достаточно правильно его использовать, добавляя в другие блюда и ограничивая потребляемый объем. Таким образом получится не навредить поджелудочной железе и даже укрепить здоровье молочными продуктами.
Диета при панкреатите
При панкреатите страдает важная часть ЖКТ — поджелудочная железа, которая вырабатывает инсулин и множество ферментов, занятых в пищеварении. Не удивительно, что большое значение в лечении и профилактике этой болезни играет соблюдение диеты. При панкреатите рацион не должен содержать алкоголь, большое количество жира и клетчатки.
Что такое панкреатит
Панкреатит — это острое или хроническое воспаление одного из главных органов эндокринной системы нашего организма — поджелудочной железы. От нормального функционирования этого органа зависит работа всего желудочно-кишечного тракта и процесс переваривания пищи.
Поджелудочная железа располагается в непосредственной близости к печени прямо за желудком.Она выполняет множество функций, главная из которых — синтез гормонов, в частности, инсулина. Также в ней вырабатываются пищеварительные ферменты, обеспечивающие процессы расщепления и усвоения жиров, белков и углеводов. Переваривание пищи происходит под действием панкреатического сока, поступающего непосредственно в двенадцатиперстную кишку.
Ферменты и панкреатический сок начинают вырабатываться сразу после поступления любой пищи или напитков в желудок. Ферменты выполняют разные задачи:
По сути, панкреатит — это самоотравление тканей поджелудочной железы продуцируемыми ею ферментами. Воспаление начинается при избыточной выработке некоторых ферментов в сочетании с повышенным давлением в протоках железы. Лишние ферменты попадают в общий кровоток, негативно влияя на работу мозга, почек и других внутренних органов.
Причины воспаления поджелудочной железы:
В группу риска входят диабетики, люди с другими эндокринными патологиями и гепатитом В или С. Иногда панкреатит развивается на фоне беременности или после пересадки почки.
Как алкоголь влияет на работу поджелудочной железы
Алкоголь в организме распадается с образованием ацетальдегидов, которые токсичны для человека. Клетки поджелудочной железы особенно восприимчивы к их губительному воздействию. Кроме того, употребление спиртных напитков может вызывать спазмы и сужение протоков поджелудочной, что приводит к скоплению в ней панкреатического сока. В результате пищеварительные ферменты начинают перерабатывать саму железу, вызывая воспаление. Со временем, если болезнь не лечить, клетки железы погибают (панкреонекроз) и заменяются рубцовой тканью, орган теряет способность функционировать, как раньше.
Важно понимать, что вид напитка и его качество в данном случае не имеют значения. Если напиток содержит алкоголь, он вреден. Особенно негативно на работе поджелудочной железы может сказываться употребление спиртного совместно с жирной пищей или пищей с высоким гликемическим индексом, так как эти продукты создают дополнительную нагрузку на орган.
Виды панкреатита
Самая общая классификация панкреатита опирается на характер течения заболевания: острый приступ или длительный хронический панкреатит с периодическими рецидивами. Эти две формы различаются по степени выраженности симптомов и требуют разных подходов к лечению.
Острый панкреатит
Воспалительный процесс при остром панкреатите развивается очень быстро и всегда сопровождается сильной болью. В большинстве случаев заболевание возникает на фоне злоупотребления спиртными напитками или после приема большого количества жирной пищи. Иногда обострению предшествует приступ острой печеночной колики.
Симптомы острого панкреатита:
При приступе острого панкреатита требуется незамедлительная медицинская помощь. Обезболивающие препараты приносят лишь временное облегчение, но не воздействуют на причину воспаления. При отсутствии квалифицированной помощи быстро увеличивается риск тяжелых осложнений: попадания инфекции на воспаленные ткани, некроза и абсцессов.
Острый панкреатит в тяжелой стадии может привести к шоку и полиорганной недостаточности.
Хронический панкреатит
Если после приступа острого панкреатита человек не соблюдает рекомендации врачей и продолжает употреблять спиртные напитки и неправильно питаться, болезнь с высокой долей вероятности переходит в хроническую стадию. Хронический панкреатит развивается при значительном характере повреждений поджелудочной железы во время первого эпизода болезни.
Заболевание характеризуется постепенными патологическими изменениями структуры клеток поджелудочной железы. Со временем она начинает терять свою основную функцию — выработку ферментов, необходимых для переваривания пищи. Внешнесекреторная недостаточность проявляется:
Хронический панкреатит может долгое время протекать бессимптомно: острая боль появляется, когда в поджелудочной железе уже произошли значительные патологические изменения. Во время приступа хронический панкреатит проявляется теми же симптомами, что и острый:
Диагноз ставится на основании ультразвукового исследования, компьютерной или магнитно-резонансной томографии. В ходе исследования обычно обнаруживаются суженные протоки поджелудочной железы из-за образования в них камней — кальцинатов. Аппаратные методики позволяют также обнаружить кисты на месте атрофированной ткани. Лабораторные анализы крови при хроническом панкреатите мало информативны.
Недостаточность функции поджелудочной железы определяют по анализу каловых масс. При наличии в них специфического фермента — панкреатической эластазы — ставится диагноз «хронический панкреатит».
Важность ферментов при пищеварении
Функционирование человеческого организма обеспечивается сложной системой взаимосвязанных и взаимозависимых биохимических реакций. Благодаря особым белковым соединениям — ферментам или энзимам — все эти реакции ускоряются, обеспечивая быстрый обмен веществ. Действие ферментов очень избирательно: каждый из них способен инициировать, ускорять или замедлять только одну реакцию.
В основе процесса пищеварения лежит работа пищеварительных ферментов. Их главная задача — сделать процесс усвоения энергии быстрым и эффективным. Ферменты расщепляют компоненты пищи (белки, жиры и углеводы) на пригодные к всасыванию вещества. При этом количество вырабатываемых ферментов зависит от количества и качества съеденного.
Переваривание пищи начинается уже в ротовой полости. Измельченная зубами на мелкие кусочки пища смешивается со слюной, в которой содержится фермент альфа-амилаза. Чем лучше мы пережевываем пищу, тем проще ферменту слюнных желез превратить молекулы крахмала в растворимые сахара и облегчить процесс дальнейшей переработки.
После первичной обработки еда по пищеводу поступает в желудок, где начинают работу желудочный фермент пепсин и соляная кислота. Эти вещества создают желудочный сок, который:
Кроме пепсина, отвечающего за расщепление больших белковых молекул, в желудке производятся и другие ферменты, например:
Значимую роль в процессе пищеварения играет желчь. В ее состав входят желчные кислоты, стимулирующие выработку панкреатического секрета.
Из желудка пищевой комок эвакуируется в двенадцатиперстную кишку, где и происходит основной процесс переваривания пищи. Его обеспечивают более 20 ферментов поджелудочной железы. Ферменты содержатся в панкреатическом соке, который продуцируется железой в объеме около двух литров в сутки.
Функции энзимов поджелудочной железы:
Завершается процесс пищеварения под действием ферментов тонкой кишки и полезных бактерий, обитающих в кишечнике. В кишечнике происходит всасывание переработанной пищи в организм (рис. 1).
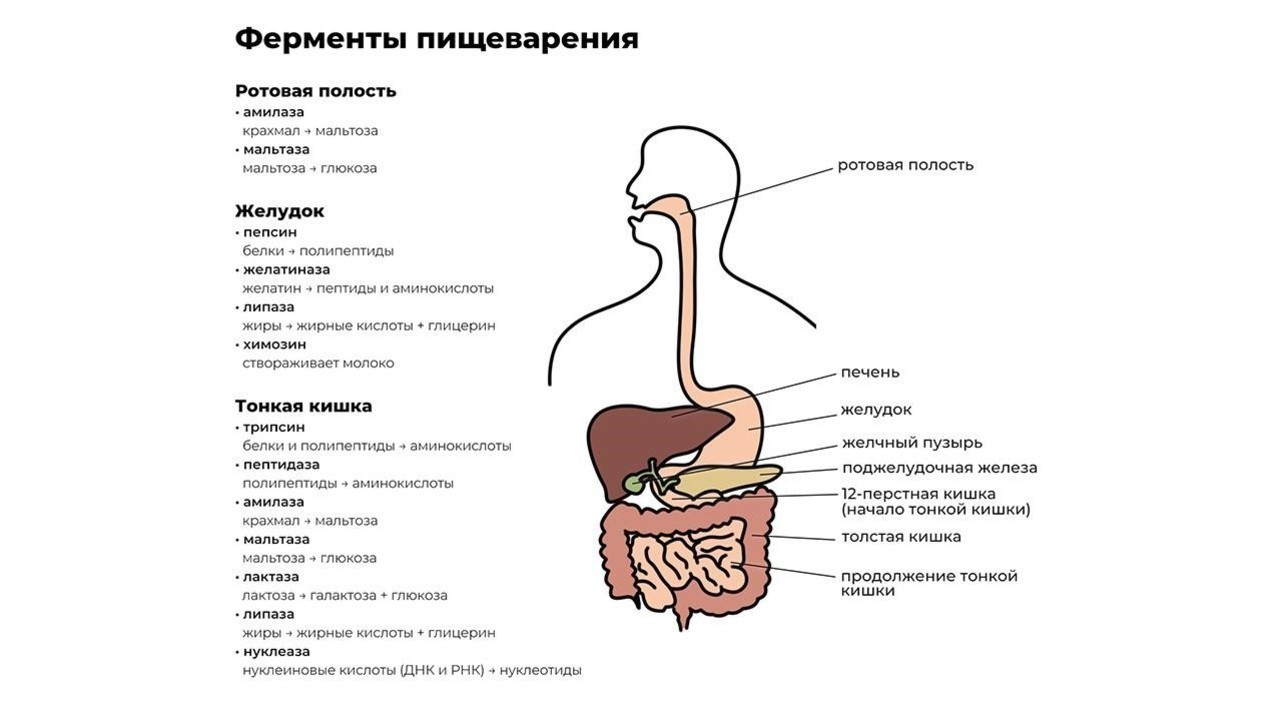
При нарушении функции выработки ферментов органами системы пищеварения, особенно поджелудочной железой, происходит расбалансировка всего организма. Подобный дисбаланс влечет за собой тошноту, диарею, метеоризм с последующей анемией и истощением.
Что принять во время еды при дефиците панкреатических ферментов
При панкреатите процесс выработки поджелудочной железой пищеварительных ферментов нарушается, вследствие чего человек страдает от дискомфорта и болей в желудке. В этом случае после полного обследования может быть назначена заместительная терапия.
Задача лечения ферментными препаратами — восполнить их недостаток в организме, снизив при этом нагрузку на поврежденный орган. В некоторых случаях такая терапия назначается пожизненно.
Важно! Действие всех ферментных препаратов начинается через 20-30 минут после приема пищи, поэтому пить их нужно строго перед едой в назначенной лечащим врачом дозировке!
Современная фармакология предлагает большое количество различных ферментных препаратов животного и растительного происхождения. Некоторые из них направлены только на восполнение недостатка какого-то одного энзима, например, расщепляющего лактозу или жиры. Есть и средства комплексного воздействия, назначаемые при дефиците нескольких ферментов в различных органах пищеварительной системы.
Ферменты поджелудочной железы получают из органов коров или свиней. В состав лекарственных средств входят основные панкреатические энзимы — амилаза, липаза и трипсин.Полиферментные препараты помимо чистого панкреатина могут включать желчные кислоты, адсорбенты или другие ферменты.Все препараты подбираются строго индивидуально с учетом характера течения заболевания и выраженности симптомов.
Для чего нужна диета при панкреатите
В процессе лечения панкреатита питание играет ничуть не меньшую роль, чем лекарственные препараты. Основная цель назначаемой диеты — восстановление функций поджелудочной железы и нормализация процесса выработки пищеварительных ферментов.
Тяжелые для переработки продукты увеличивают нагрузку на воспаленный орган. После обильного застолья с жирными жареными блюдами поджелудочная железа начинает усиленно вырабатывать ферменты для ее перевариваривания. Если протоки железы сужены, вырабатываемый в экстремальном режиме панкреатический сок скапливается в железе, усугубляя развитие болезни — пораженная поджелудочная железа начинает переваривать саму себя.
Сигналы о том, что железа работает в усиленном режиме, включают:
Конечно, постоянно придерживаться строгой диеты не просто, особенно в домашних условиях. Люди со строгими ограничениями в питании вынуждены готовить себе отдельно и удерживаться от соблазнов съесть что-нибудь жареное или острое.
Важно понимать, что одно нарушение диеты может вызвать острый приступ панкреатита со всеми вытекающими последствиями: сильной болью, тошнотой, рвотой и диареей. Единственный срыв может свести на нет все усилия по поддержанию длительной ремиссии.
Правила диеты № 5: что можно и что нельзя есть при панкреатите
Диета при панкреатите имеет много ограничений и по разрешенным продуктам, и по способу их приготовления. Специально для людей, испытывающих проблемы с поджелудочной железой, одним из основоположников отечественной диетологии и гастроэнтерологии профессором И.И. Певзнером был разработан диетический стол № 5.
Но, прежде чем знакомиться с конкретными положениями этой диеты, необходимо принять во внимание общие принципы питания при панкреатите:
Важно! При панкреатите можно есть медленные углеводы, при этому нужно следить за соотношением нутриентов в блюдах. Не стоит себя обманывать тем, что сахар можно заменить медом, его потребление также следует контролировать. В первое время обязательно понадобится калькулятор. Необходимо сразу рассчитать норму калорий в сутки и баланс белков, жиров и углеводов исходя из индекса массы тела. Эту информацию легко найти в интернете на сайтах, посвященных правильному питанию и здоровому образу жизни. Для подсчета калорий и количества нутриентов существуют различные мобильные приложения.
Все перечисленные принципы учтены в диете № 5, которая существует в базовом и расширенном вариантах.
Базовый вариант показан при рецидивах хронического панкреатита и при остром характере заболевания. В острой фазе диета более строгая со множеством ограничений. Она направлена на разгрузку поджелудочной железы и снятие симптомов острого воспаления. В первые 3 дня острой стадии пациенту рекомендуется голодание для отдыха поджелудочной железы. Далее в течение 3-7 дней разрешено питание углеводными продуктами маленькими порциями с небольшими интервалами. Калорийность рациона в эти дни должна быть пониженной, а пища употребляется только в протертом или полужидком виде.
Важно! Распространено мнение, что при любых проблемах с пищеварением хорошо помогает наваристый бульон, особенно куриный. При панкреатите, заболеваниях желчного пузыря и других патологиях ЖКТ жирные наваристые бульоны категорически противопоказаны! Излишнее количество животного жира значительно увеличивает нагрузку на поджелудочную железу и препятствует нормализации состояния.
В рацион включаются каши на воде и овощные супы с различными крупами, кроме пшенной и кукурузной, вареные или приготовленные на пару протертые овощи. Из напитков разрешены некрепкий чай, кисель, компот из сухофруктов. Хлеб разрешен только белый и слегка подсохший, можно есть сухарики и печенье типа галет.
На третий день углеводной диеты постепенно вводят белковые продукты:
Диета № 5 признана максимально щадить поджелудочную железу, которой в стадии обострения нужен полный покой. Разрешенные и запрещенные продукты для базовой диеты приведены в таблице 1.
Важно! Преобладание белковой пищи в рационе может привести к запорам. В этом случае нужно добавлять больше сырых овощей и фруктов из разрешенного списка. При подагре предпочтение отдается белкам растительного происхождения или морской рыбе.
| Категория | Можно | Нельзя |
|---|---|---|
| Напитки | ||
| Макаронные изделия | Любые из твердых сортов пшеницы | Паста с мясными добавками и острыми соусами, например, паста Карбонара |
| Мясо и рыба |



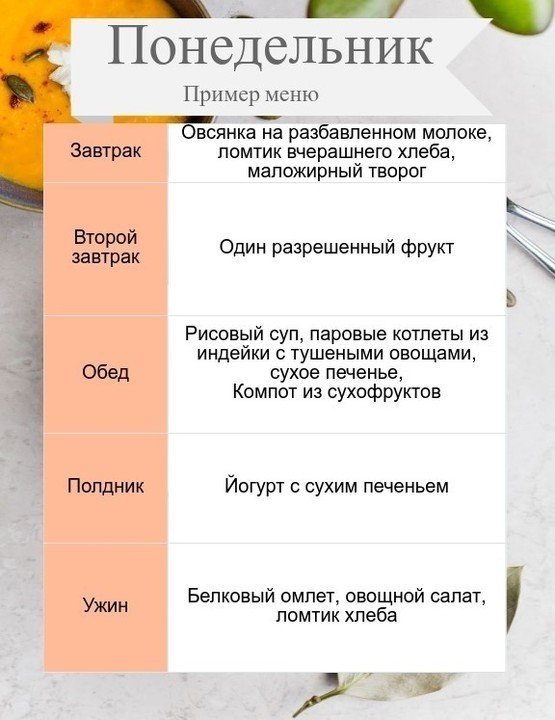






 Рисунок 3. Дневное меню для пациентов с острым и хроническим панкреатитом.
Рисунок 3. Дневное меню для пациентов с острым и хроническим панкреатитом.






