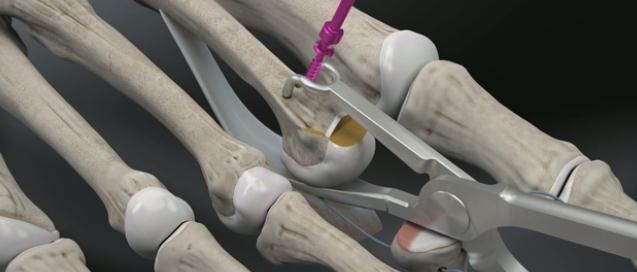
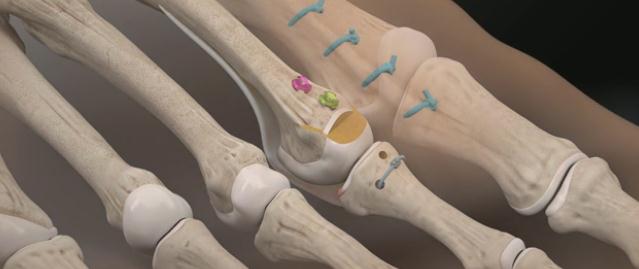
Молоткообразная деформация пальцев стопы
Молоткообразная деформация пальцев стопы — это самая распространенная деформация второго, третьего или четвертого пальца стопы. Деформация часто вызвана ношением узкой обуви с небольшим или полным отсутствием опоры.
Молоткообразная деформация пальцев стопы может быть чрезвычайно болезненной, но есть много доступных методов лечения, чтобы облегчить боль.
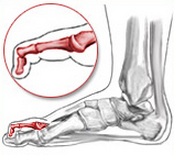
Молоткообразная деформация пальцев стопы — это палец, который имеет аномальный изгиб в среднем суставе, что делает палец согнутым вниз, чтобы выглядеть как молоток.
Это болезненное состояние возникает из-за дисбаланса в окружающих мышцах, сухожилиях или связках, которые обычно держат палец прямо.
Если молоткообразную деформацию пальцев стопы не лечить быстро, она может потребовать хирургического вмешательства.
Быстрые факты о молоткообразной деформации пальцев
Кривые пальцы на ногах: причины
Молоткообразная деформация пальцев возникает из-за дисбаланса в мышцах, окружающих сустав среднего пальца ноги. Эти мышцы, сухожилия и связки работают вместе, чтобы сгибать и выпрямлять пальцы ног. Если одна из мышц ослабевает, она не может согнуть или выпрямить палец ноги. Если палец остается согнутым достаточно долго, мышцы напрягаются, и палец не сможет выпрямиться.
Эти мышечные слабости и дисбалансы вызваны целым рядом факторов. Поскольку некоторые причины возникновения молоткообразной деформации пальцев можно избежать, можно свести к минимуму риск развития Молоткообразной деформации пальцев.
Причины возникновения Молоткообразной деформации пальца стопы включают в себя следующее:
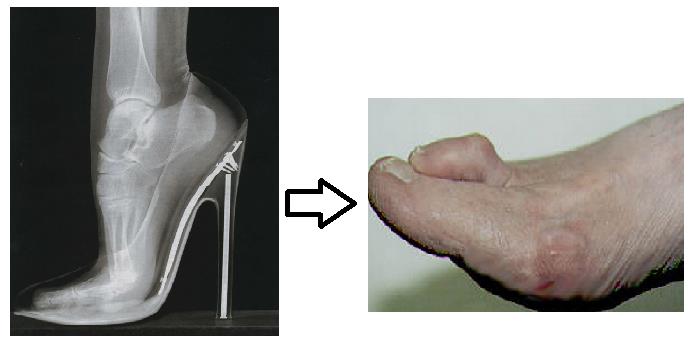
Из-за стилей обуви у женщин чаще, чем у мужчин, развивается молоткообразная деформация пальцев. С возрастом повышается и риск возникновения.
Симптомы и диагностика молоткообразной деформации пальцев стопы
Симптомы молоткообразной деформации пальцев стопы часто очень заметны. Пораженный палец ноги будет согнут, и будет выглядеть как молоток.
Другие симптомы молоткообразной деформации пальцев стопы включают в себя:
Врач, как правило, диагностирует ногу во время осмотра. Врач может мягко двигать ступней и носком, чтобы вызвать симптомы. Это помогает врачу тщательно оценить состояние пальца стопы.
Факторы риска и осложнения молоткообразной деформации пальцев стопы
Чем больше человек с молоткообразным пальцем ноги носит неподходящую обувь и чем дольше он игнорирует развивающийся молоткообразный палец ноги, тем больше вероятность того, что палец ноги потребует хирургического вмешательства для освобождения сухожилий.
Когда нужно обратиться к врачу?
Хотя это и не требует неотложной медицинской помощи, молоточковый палец ноги действительно ухудшается с течением времени. Необходимо, чтобы люди немедленно обратились к врачу после того, как заметили какие-либо симптомы молоточкового пальца ноги или других проблем с ногой.
Люди, получающие лечение, также должны проконсультироваться с врачом, если они замечают, что состояние ухудшается или не улучшается при предписанном лечении.
В очень редких случаях у пациента с молоткообразным пальцем ноги могут развиться язвы на верхней части среднего сустава пораженного пальца ноги. Если есть какие-либо признаки инфекции, включая гной, покраснение кожи вокруг раны или лихорадку, следует обратиться к врачу.
Лечение и профилактика
Если молоткообразный палец на ноге диагностирован достаточно рано,его можно лечить с помощью некоторых изменений образа жизни и упражнений.
Молоткообразная деформация пальцев стопы: лечение
Если молоткообразный палец лечится, пока он еще гибкий, врач может рекомендовать следующее:
Важно не вскрывать волдыри, которые могут возникнуть на ноге, так как это может привести к инфекции.
Хирургия молоткообразного пальца стопы
Если молоток пальца ноги не может быть перемещен, врач может рекомендовать операцию для пальца ноги.
Операция направлена на репозицию пальца стопы, перестройку сухожилий и удаление деформированной или поврежденной кости. Часто операция проводится амбулаторно, поэтому человек обычно может вернуться домой в тот же день, что и процедура.
Возможные хирургические процедуры включают в себя:
Профилактика молоткообразной деформации пальцев
Молоткообразной деформации, как и многих других проблем с ногами, можно избежать, если носить правильную обувь.
Правильная обувь должна иметь следующее:
Долгосрочная перспектива
Молоткообразную деформацию пальцев стопы можно лечить и предотвращать с помощью простых упражнений и смены обуви. Однако, если палец становится жестким, может потребоваться хирургическое вмешательство, чтобы облегчить симптомы.
Даже после лечения болезнь может вернуться.
Молоткообразный палец
Заболевания
Операции и манипуляции
Истории пациентов
Молоткообразный палец
Молотообразная деформация пальцев стопы характеризуется сгибанием в проксимальном межфаланговом суставе, разгибанием в дистальном межфаланговом суставе, и лёгким разгибанием в плюсне-фаланговом суставе. Является наиболее часто встречаемой из деформаций 2,3,4 пальцев стопы. Частота встречаемости значительно выше среди пожилых женщин, чаще всего страдает второй палец стопы.
Патофизиология молоткообразной деформации пальцев стопы.
Существует несколько основных теорий формирования молоткообразной деформации пальцев стопы. Основные теории связывают возникновение деформации либо с мышечным дисбалансом либо с дисфункцией капсульно-связочного аппарата плюсне-фаланговых суставов.
Молотообразная деформация пальцев формируется за счёт избыточной тяги длинного разгибателя пальцев стопы и нарушения мышечного баланса собственных мышц стопы. Пальцам придаёт положение натяжение прикреплённых к ним сухожилий, нарушение нормального положения пальца за счёт обуви с узким мысом, малоразмерной обуви, обуви на высоком каблуке, в конечном счёте, приводит к стойкой деформации за счёт стойкого перерастяжения одних и ослабления натяжения противоположных им сухожилий. Помимо чисто механических причин, к молотообразной деформации пальцев может приводить нарушение мышечного баланса за счёт нарушения иннервации мышц при алкоголизме, диабете, нейродегенеративных заболеваниях.
Дистальный межфаланговый сустав
Проксимальный межфаланговый сустав
Классификация деформаций малых пальцев стопы.
Диагностика молоткообразной деформации пальцев стопы.
Лечение молоткообразной деформации пальцев стопы.
Консервативное лечение складывается из ношения специальной обуви с высокой, свободной, мягкой передней частью, использование силиконовых подушечек, которые позволяют избежать возникновения мозолей.
Очень часто бывает так что деформация 2 пальца беспокоит пациента даже больше чем косточка на большом пальце ноги. Это связано с тем, что деформация происходит в тыльном направлении, где обувь менее податлива, и моткообразный палец постоянно травмируется, с образованием мозолей и даже трудно-заживающих язв.
На начальных стадиях заболевания может применяться тейпирование и ношение специальных бандажей, но это связано с определёнными неудобствами, необходимостью ежедневной траты времени на наложение этих повязок и не всегда удаётся полностью скорректировать положение пальца.
При неэффективности консервативных мер показано оперативное лечение.
Хирургическое лечение молоткообразной деформации пальцев.
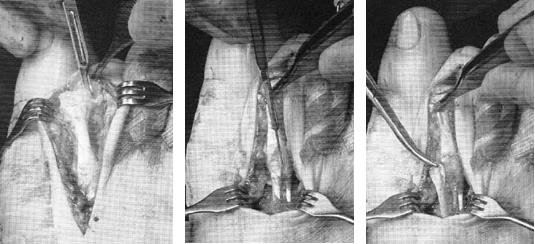
При гибкой деформации показана изолированная транспозиция сухожилия сгибателя пальца на его тыльную поверхность. При ригидной деформации показана резекционная артропластика проксимального межфалангового сустава, удлинняющая Z-пластика сухожилия разгибателя, транспозиция сухожилия сгибателя, релиз капсулы плюсне-фалангового сустава.
Наиболее простое вмешательство – чрескожная тенотомия сухожилия глубокого сгибателя пальца на уровне дистального межфалангового сустава, и чрескожное рассечение капсулы проксимального межфалангового сустава по подошвенной поверхности. В последующем желательно фиксировать палец спицей, или производить тейпирование. Плюсом методики является её малоинвазивность. Операцию можно выполнить в условиях перевязочной при помощи иглы от шприца под местной анестезией. Из минусов – крайне высокий шанс рецидива – так как длина фаланг пальца не изменяется и распределение механических сил тоже.
Техника операции при ригидной молоткообразной деформации пальцев стопы.
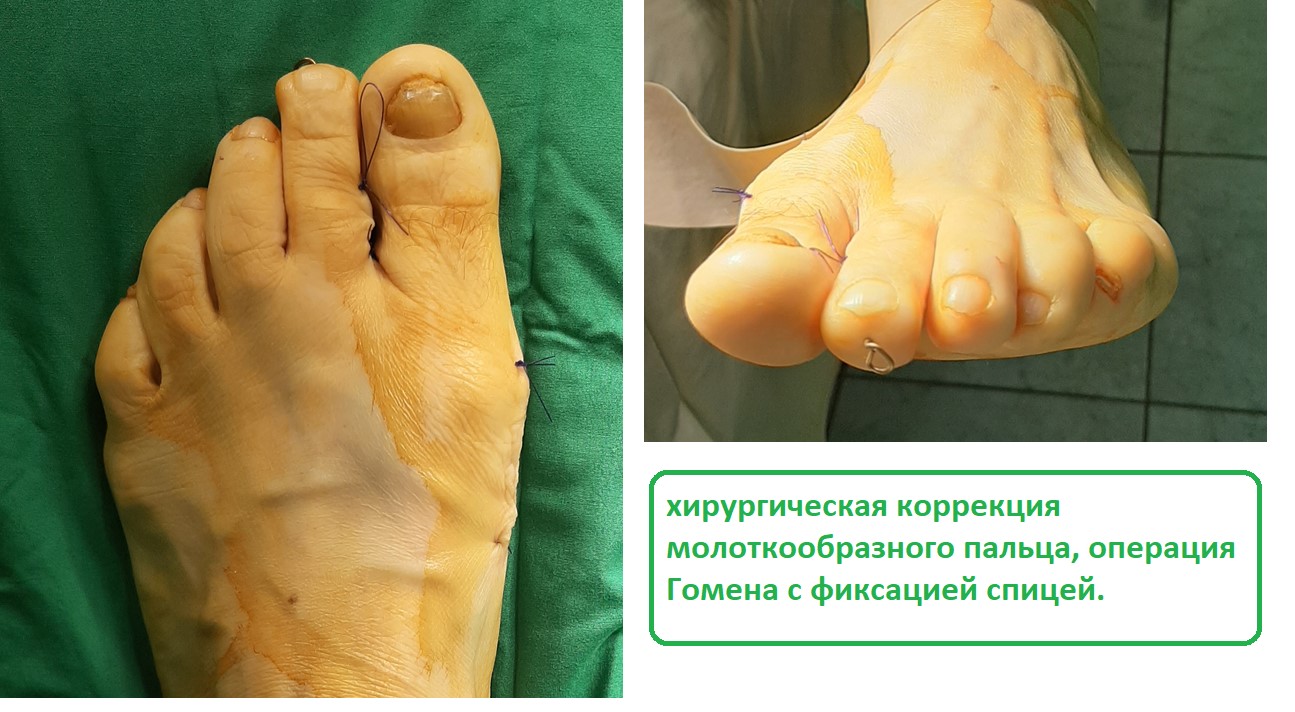
Третья из возможных операций при молоткообразном пальце – артропластическая резекция головки основной фаланги, или операция Гомена. Является самым популярным типом вмешательства, так как обладает крайне большой силой коррекции, выполняется быстро, и крайне редко сопровождается шансом рецидива, так как основная фаланга значительно укорачивается. Фиксация спицей на срок от 3 до 6 недель.
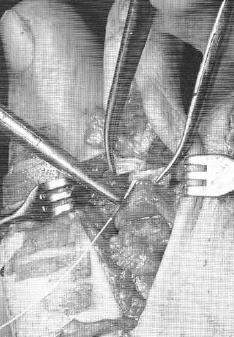
Пациентка Л.56 лет, на протяжении 3 лет стала отмечать появление и прогрессирование деформации 2 пальца, рост косточки в области внутреннего края стопы.
Выполнена артропластическая резекция головки основной фаланги 2 пальца с фиксацией спицей, L-образная остеотомия первой плюсневой кости с фиксацией винтом.
При хирургической коррекции молотообразной деформации крайне важно устранить патологию на всех уровнях: восстановить нормальные костные взаимоотношения, восстановить правильный сухожильный баланс, удалить гипертрофированные воспалительно изменённые ткани в области вовлечённых суставов.
Исторически предлагались и более сложные с хирургической точки зрения методики коррекции деформации, но при своей трудоёмкости, они не давали настолько стабильного и хорошего результата, чтобы конкурировать с операцией гомена.
Транспозиция сухожилий сгибателей пальца на место разгибателей впервые было описано Trethowan в 1925 году для лечения когтевидной деформации. В 1951 году она описана для лечения молотообразной деформации Taylor, но так как годами ранее она уже активно использовалась Girdlestone то сейчас она известна как операция Girdlestone- Taylor.
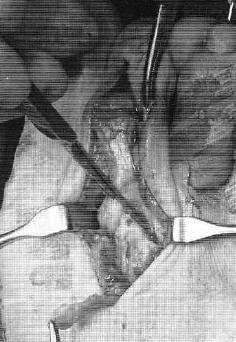
В качестве хирургического доступа используется продольный разрез по тыльной поверхности стопы в проекции плюсне-фалангового сустава, основной фаланги и проксимального межфалангового сустава.
После бережной диссекции мягких тканей и тщательного гемостаза, производится капсулотомия проксимального межфалангового сустава, сухожилие длинного разгибателей пальца отсепаровывается от сухожилия короткого разгибателя и пересекается дистально, коллатеральные связки также рассекаются в положении сгибания средней фаланги. В последующем сухожилие длинного разгибателя большого пальца будет садаптировано к сухожилию короткого разгибателя с укорочением так, чтобы избежать избыточного натяжения сухожильного комплекса.
Следующим этапом выполняется релиз плюсне-фалангового сустава. При этом иссекается суставная капсула по тыльной и боковым поверхностям сустава. Выполнять релиз удобнее всего при тракции за дистальный отдел пальца.
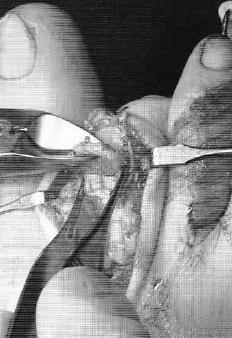
После выполнения релиза производится резекционная артропластика проксимального межфалангового сустава. Для этого может использоваться осцилляторная пила на малых оборотах с орошением физиологическом раствором или ручные инструменты, такие как долото и кусачки Листона, что позволяет снизить риск термального некроза кости. Необходимо максимально экономить костную ткань, так чтобы не укоротить палец слишком сильно.
Далее выполняется выделение комплекса сгибателей пальца. После его продольного рассечения на уровне проксимального межфалангового сустава и идентификации сухожилия длинного сгибателя, оно рассекается в продольном направлении и отсекается дистально.
После разделения сухожилия длинного сгибателя пальца на два листка, к его дистальному фрагменту подшивается оставшееся сухожилие короткого сгибателя.
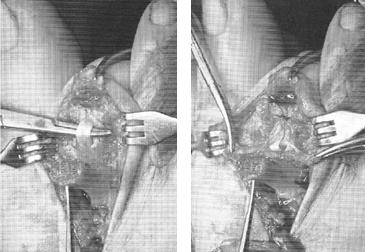
Перед выполнением транспозиции завершается артродез проксимального межфалангового сустава. Также важно выполнить артродез под углом в 10° физиологического сгибания, свойственного здоровым пальцам в состоянии покоя. Для артродеза могут использоваться тонкие спицы Киршнера или винты.
Следующим этапом листки сухожилия длинного сгибателя пальца сшиваются на тыльной поверхности основной фаланги так, чтобы скорректировать его избыточное разгибание, и предотвратить в дальнейшем рецидив заболевания за счёт устранения его основного патогенетического механизма.
В тех случаях когда все вышеперечисленные этапы недостаточны для полной коррекции молотообразной деформации её можно дополнить остеотомией по Weil.
Частыми осложнениями хирургического лечения молотообразной деформации пальцев стопы при помощи этого метода являются «плавающие» пальцы, что вызвано смещением места прикрепления собственных мышц стопы к тыльной поверхности, что приводит к нарушению сухожильного баланса.
Если молоткообразная деформация существует длительно и формируется на фоне грубого поперечного плоскостопия может потребоваться вмешательство и на плюсневой кости. Перегрузка 2-3 плюсневых костей приводит к формированию грубого натоптыша под ними. Суставная капсула и так называемая «плантарная пластинка» при этом могут полностью перетираться, что приводит к полному вывиху в плюсне-фаланговом суставе.
В такой ситуации необходимо укорачивать плюсневую кость и поднимать её головку, иначе молоткообразная деформация не будет устранена. В ряде случаев также может потребоваться восстановление плантарной пластинки. В такой ситуации операция становится намного более травматичной, так как выполняется из 2 доступов – дорсального – для выполнения остеотомии, и подошвенного, для выполнения шва плантарной пластинки.
Мы перечислили только 5 основных операций, которые могут потребоваться при молоткообразном пальце. Решение о том какую именно операцию выбрать принимает хирург в каждом конкретном случае на стадии предоперационного планирования или интраоперационно.
Новые веяния в хирургическом лечении молоткообразной деформации пальцев.
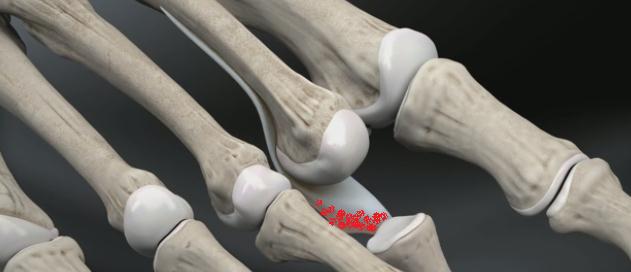
Современная теория развития когтевидной и молоткообразной деформации пальцев стопы базируется на дисфункции плантарной пластинки. Плантарной пластинкой называется плоская толстая соединительно тканная пластинка состоящая из коллагена 3 типа и фиброзного хряща. Её основной функцией является адсорбция стрессовых нагрузок на головки плюсневых костей во время ходьбы и бега, а также возвращает палец в исходное положение в состоянии покоя. При её дисфункции в плюсне-фаланговых суставах развивается нестабильность, приводящая к подвывиху основания основной фаланги в тыльную сторону. Изменения сухожилий носят вторичный характер и связаны с нарушением взаимоотношений плюсневой кости и основной фаланги.
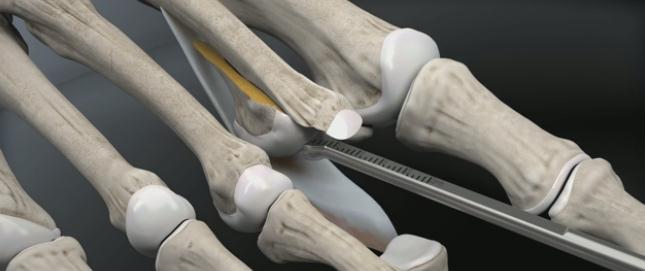
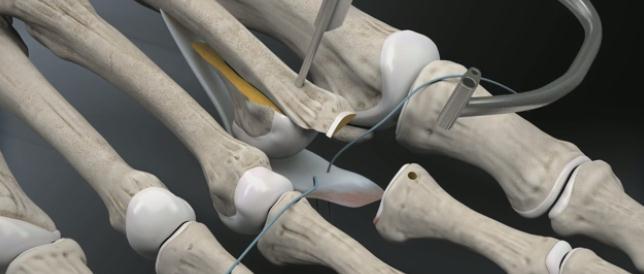
По этой причине и возникла идея о восстановлении плантарной пластинки в комплексе с укорачивающей остеотомией по Weil и при необходимости тенопластики. Компания Arthrex разработала для этой цели специальный инструмент, позволяющий работать в условиях крайне ограниченного пространства и плохой визуализации, что позволяет выполнять восстановление плантарной пластинки относительно малоинвазивно. Ниже описана методика хирургического вмешательства детально описанная на сайте arthrex.com
После продольного рассечения кожных покровов и суставной капсулы плюсне-фалангового сустава визуализируется истончённый и удлинённый участок повреждённой плантарной пластинки.
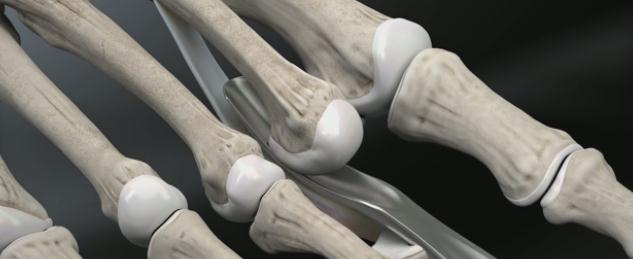
Производится тупое отслаивание плантарной пластинки в проксимальном направлении.
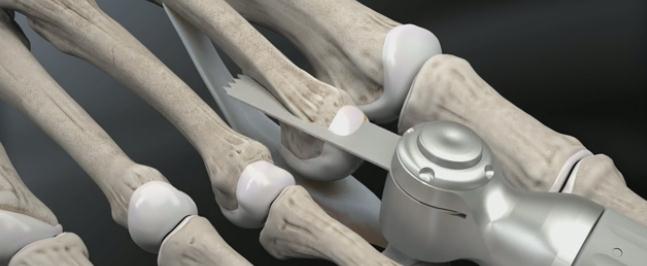
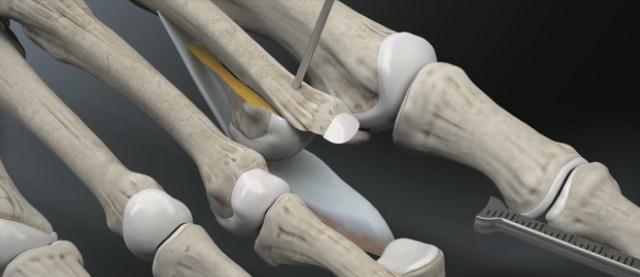
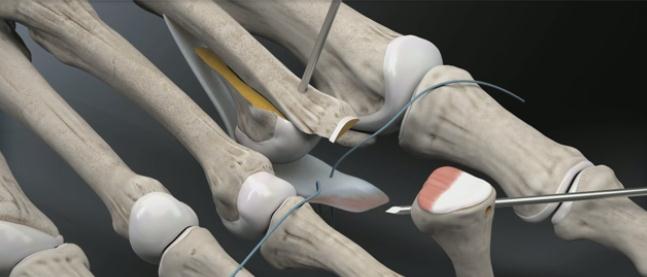
Выполняется остеотомия Weil при помощи осцилляторной пилы.
Головка плюсневой кости смещается максимально проксимально с целью обеспечения лучшей визуализации.
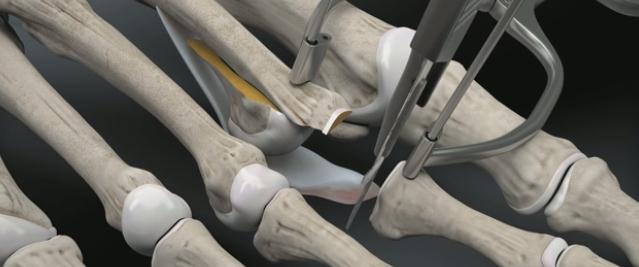
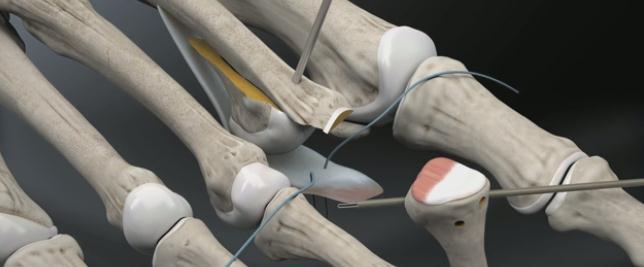
Производится прелиминарная фиксация остеотомированного фрагмента спицей Киршнера.
Производится установка ещё одной спицы Киршнера в основание основной фаланги, при помощи специального дистрактора плюсне-фаланговый сустав растягивается для лучшей визуализации, производится отсечение плантарной пластинки максимально дистально.
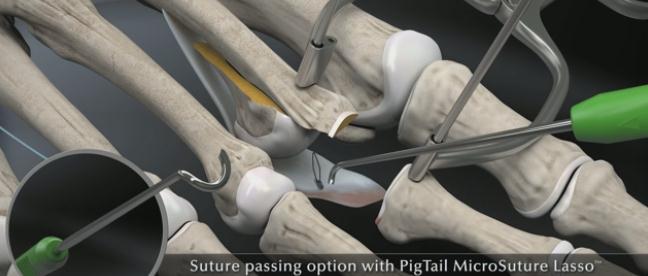
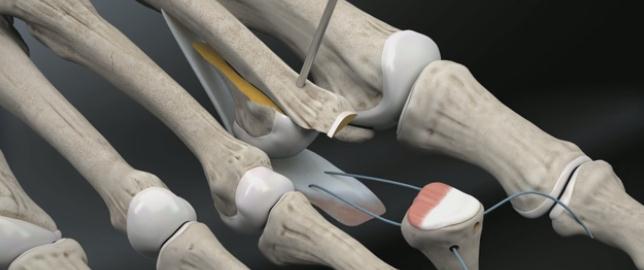
Далее выполняется прошивание плантарной пластинки в области её неповреждённой части при помощи «мини-скорпиона»
Или при помощи «лассо свиной хвостик».
Выполнение прошивания возможно и при помощи обыкновенной хирургической иглы но оно более трудоёмко.
Выполнение прошивания возможно и при помощи обыкновенной хирургической иглы но оно более трудоёмко.
Через полученные туннели при помощи проводника проводятся нити, прошивающие плантарную пластинку.
Прелиминарная спица Киршнера удаляется. Остеотомированный фрагмент устанавливается в желаемое положение (обычно это 2-5 мм укорочения).
Производится фиксация Weil остеотомии винтами.
После фиксации остеотомии производится затягивание нитей прошивающих плантарную пластинку. Оценка полученного результата. Послойное ушивание раны.
Данная методика ещё не получила широкого распространения в нашей стране, однако она широко используется за рубежом и отлично себя зарекомендовала. По крайней мере так говорят представители компании, так ли это, покажет время. В конечном счёте в арсенале хирурга остаются восновном реально рабочие методики, такие как операция Гомена, Вейля, Хелал, Клейтана-Хофмана, возможно шов плантарной пластинки займёт своё место среди них.
Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.
Молоткообразная деформация пальцев стопы
В этой заметке рассмотрим неестественное искривление пальца(ев) ног схожие с формой молоточка, курка, молотка, когтя, боковое их отклонение. Из-за чего это происходит, как проявляется, какие операции при этом делаются и всегда ли они нужны.
Причины появление деформаций пальцев стоп
К причинам появления таких деформаций относятся:
Признаки и симптомы искривления пальцев
Пальцы или палец находятся в не естественном положении в виде молоточка или курка. Кроме непривычного вида появляются весьма болезненные мозоли или натоптыши из-за которых, собственно, пациенты и обращаются к ортопеду, подологу, педикюрше. Часто это бывает осенью, когда после летней лёгкой обуви приходится надеть осеннюю и увеличение «молоточков» летом проявится в менее удобных ботинках.
Виды искривления малых пальцев
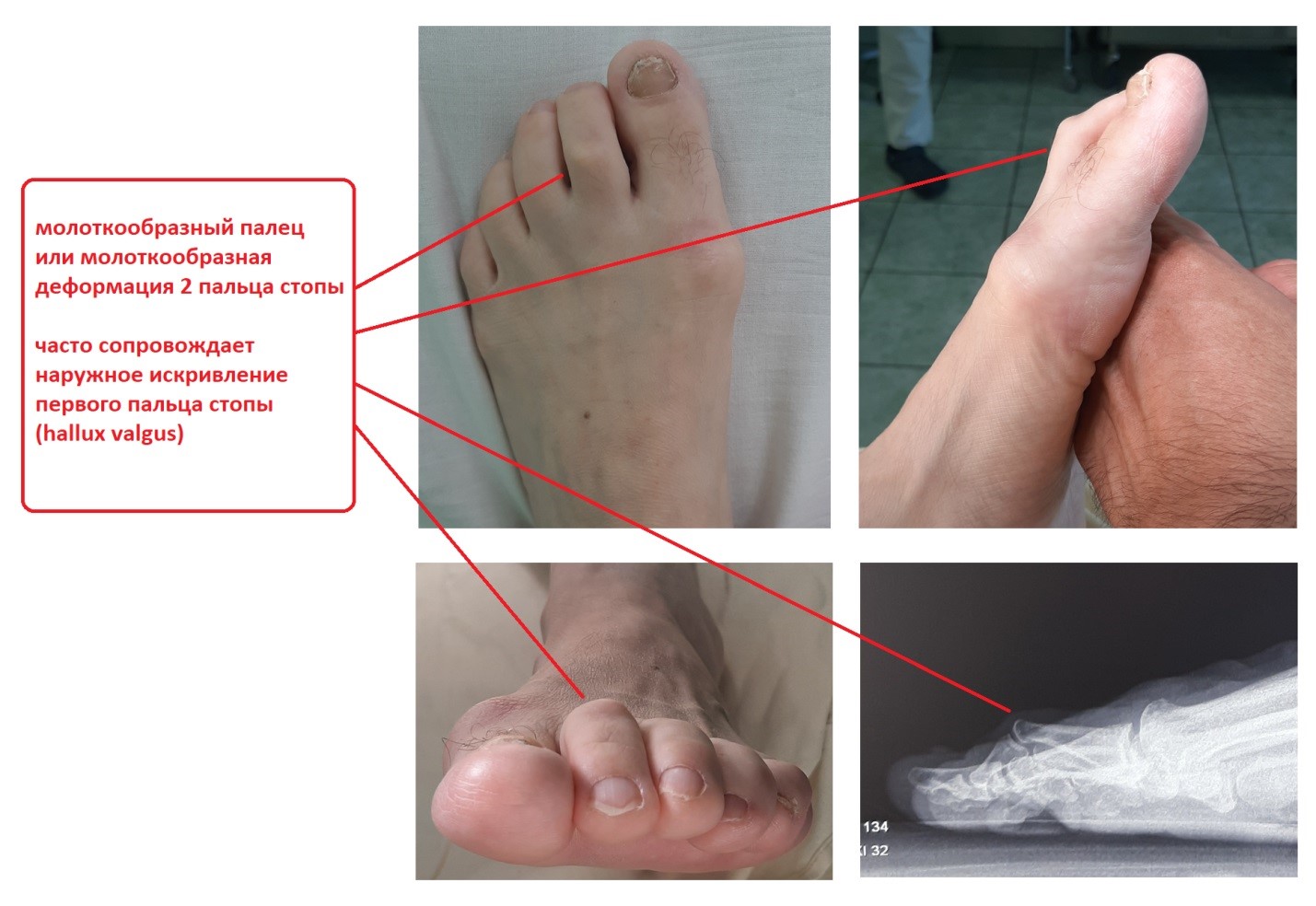
Молоткообразная деформация пальцев ног или Hammer toe – наиболее встречаемая патология на стопе. Палец или пальцы приобретают форму курка или молотка с типичной омозолелостью по тылу межфалангового сустава. Чаще бывают искривления вторых пальцев на ногах.
Молоточкообразная деформация или mallet finger. Палец становится Г-образной формы с постоянно согнутой дистальной фалангой и болезненным натоптышем на его торце – ногтевой фаланге.
Когтеобразная деформация пальцев стоп. При этом согнутые пальцы на ногах имеют форму приподнятых крючков. Чаще бывает на двух и более пальцах. Сопутствует неврологическим расстройствам, ревматоидному артриту. Не редко наблюдаю у любительниц носить обувь на 1-2 размера меньше.
Клинодактилия. Искривление пальцев в горизонтальной плоскости. Не редко встречается на втором пальце. Причина – неправильная форма одной из фаланг или травма. Клинодактилия – это, как правило, косметический дефект, который может вызывать серьёзные психологические комплексы. Благо операция при этом не сложная и решает проблему навсегда.
Варусная деформация 5-го пальца стопы – она же деформация Тейлора. При этом происходит искривление мизинца на ноге внутрь, а по наружной поверхности появляется «косточка».
Диагностика
Консультация ортопеда-подолога Для продуктивной консультации желательно на неё прийти с рентгенограммами стоп в прямой, боковой и ¾ проекциях. При необходимости делается УЗИ, МРТ, КТ, но это после назначения ортопеда.
Лечение
Консервативные методы: ортопедические стельки, правильная обувь, массаж стоп и голеней, девайсы при деформациях стоп.
Операции на пальцах ног
Если невозможно исправить проблему консервативно, приходится прибегать к оперативным методам лечения. При деформациях малых пальцев применяются как малоинвазивные вмешательства, так и реконструктивные операции. Смысл должен быть понятен пациентам – «поставить все косточки стопы на свои места», то есть не отпилить или срезать, а вернуть в правильное анатомические положение! Операция должна быть минимально инвазивная и при этом выровнять все пальцы на ногах.
Реабилитация начинается сразу после операции. В первые часы можно и нужно заниматься движениями в смежных суставах, ходить в туфлях Барука, а иногда и в обычной обуви.
Часто задаваемые вопросы
Больше ответов на частозадаваемые вопросы связанных с удалением косточек на ногах здесь.
Резюме
Проблема болезненной деформации малых пальцев – «молоткообразный палец на ноге» встречается часто при Hallux Valgus («косточка»), поперечном плоскостопие, использовании «неправильной» обуви и как врождённая, наследственная патология и именно из-за неё большинство жалоб на стопы. При неэффективности разнообразных приспособлений и ортопедической обуви, нужно склониться к решению сделать операцию по коррекции всех или основных деформаций стопы и пальцев.
Современные операции по устранению молоткообразной деформации пальцев выполняем в Харькове. Принимаем поциентов с других городов Украины: Киева, Днепра, Одессы, Запорожья и т.д.. Запись на консультацию к доктору ортопеду-травматологу Хмаренко А.Н. по тел.:+380955058547, +380976356696 (детали в разделе Контакты).
Ознакомиться с отзывами после операций можете на этой странице.
Молоткообразные пальцы
Молоткообразная деформация одна из наиболее распространенных деформаций малых пальцев стоп. В большинстве случаев эта проблема сочетается у пациента с вальгусной деформацией первого пальца (hallux valgus), а также наблюдается у пациентов с полой стопой и с выраженными хроническими сопутствующими заболеваниями. Однако стоит отметить, что чаще всего причину молоткообразной деформации пальцев выявить не удается.
Некоторые считают, что причиной этого заболевания является плохо подобранная тесная обувь, однако научно это не доказано. В этой статье мы познакомим Вас с анатомией переднего отдела стопы, при каких условиях чаще всего возникает эта проблема, и какие варианты лечения молоткообразной деформации пальцев доступны на данный момент.
Анатомия
Плюсневые кости и пальцы врачи относят к переднему отделу стопы. Пальцы стоп состоят из нескольких костей. Большой или первый палец состоит из двух фаланг. Остальные четыре пальца состоят из трех фаланг (основной, средней и ногтевой). В плюсне-фаланговых суставах пальцы соединяются с плюсневыми костями. Между фалангами пальцев также есть суставы.
Проксимальный межфаланговый сустав между основной и средней фалангой. Дистальный межфаланговый сустав образует средняя и ногтевая фаланга. Каждый из суставов окружен суставной капсулой, а кости в суставе удерживают связки. По верхней или тыльной поверхности пальца проходит сухожилие, которое разгибает палец, по подошвенной или нижней поверхности следуют два сухожилия, которые сгибают палец.
В быту пациенты или врачи других специальностей называют все деформации пальцев молоткообразными. Однако хирурги-ортопеды выделяют несколько разновидностей деформаций пальцев стоп: молоткообразная, когтеобразная, молоточкообразная.
При молоткообразной деформации определяется сгибание только в проксимальном межфаланговом суставе. Когтеобразная деформация характеризуется разгибанием в плюсне-фаланговом суставе и сгибанием в обоих межфаланговых суставах. В зависимости от вида и типа деформации пальца хирург подбирает соответствующий определенный метод ее лечения.
Причины
Молоткообразная деформация стоп может быть результатом ношения обуви, которая по длине слишком коротка. У многих людей, второй палец длиннее, чем первый. Так как обувь чаще всего подбирается по длине первого или большого пальца, второй и иногда третий палец должен находиться в положении сгибания, чтобы уместиться в тесную обувь. Длительное ношение модельной, узкой обуви с заостренным носом и высоким каблуком еще больше предрасполагает к развитию молоткообразной деформации пальцев стоп. Молоткообразная деформация второго и третьего пальца часто встречается у пациентов с вальгусной деформацией первого пальца (hallux valgus) и поперечным плоскостопием.
Когтеобразная деформация в основном встречается у людей с высоким продольным сводом стопы (полая стопа). Деформации пальцев при полой стопе связаны с дисбалансом мышц стопы и нередко наблюдаются при неврологических расстройствах.
Симптомы
Длительное нахождение пальцев стопы в тесной обуви в вынужденном положении приводит к развитию фиксированной молоткообразной деформации. В области кожи межфаланговых суставов из-за постоянного давления обувью образуются болезненные натоптыши и мозоли.
Пациенты предъявляют жалобы на боли в переднем отделе стопы и в области головок плюсневых костей. Молоткообразная деформация пальцев в значительной мере ограничивает функцию ходьбы. Пациенты быстро утомляются при передвижениях и длительном нахождении в положении стоя. При сочетании молоткообразной и вальгусной деформации пальцев образуются обширные, болезненные омозолелости и натоптыши по подошвенной поверхности стоп. В редких тяжелых случаях в области мозолей могут наблюдаться изъязвления кожи.
Диагностика
Диагноз, как правило, очевиден при клиническом осмотре. Так же клинический поиск может быть направлен на выявление и оценку сопутствующей патологии, например Hallux valgus. Также оценивается неврологический статус пациента, особенно при когтеобразной деформации.
Консервативное лечение
Способ лечения зависит от того, как далеко зашел процесс. Уже на ранних стадиях болезни, при небольшой деформации, просто переход на более удобную обувь с просторным носком может остановить деформацию и вероятно вернуть пальцы к их первоначальному состоянию. Ношением специальных вкладышей в области мозолей, ортопедических суппортов и стелек можно добиться облегчения жалоб пациента.
Важное значение имеет регулярное выполнение упражнений на укрепление мышц стопы. Если вышеизложенные мероприятия оказались неэффективными, можно задуматься об операции.
Оперативное лечение
Если степень молоткообразной деформации большая, а болезнь протекает длительное время, можно наблюдать контрактуру пальца. При контрактуре пациент или врач не может выпрямить молоткообразный палец в исходное положение. Контрактура развивается в тех случаях, когда рубцовая ткань заполняет суставы пальца и ограничивает движения в них. При подобных фиксированных деформациях и контрактурах возможным вариантом лечения может быть операция.
Известно большое количество различные операций, применяемых при деформации малых пальцев стопы. Выбор операции зависти от вида и типа деформации, а также на основании индивидуальных особенностей пациента и наличия сопутствующих заболеваний.
При молоткообразной деформации коррекция положения пальца достигается за счет резекции межфалангового сустава. Во время операции также иссекается болезненный натоптыш на пальце. Палец выводится в прямое положение и фиксируется спицей на 4 недели. Если у пациента имеется комбинация молоткообразной дефорации второго пальца и вальгусной деформации первого пальца, производится дополнительная операция по исправлению hallux valgus.

Цель остеотомии Weil устранить подвывих пальца и подошвенное смещение головки плюсневой кости. После остеотомии плюсневой кости и подъема ее головки к тылу стопы, пациент может рассчитывать не только на исправление молоткообразной деформации пальца, но также и на избавление от болезненных натоптышей в области подошвы стопы.
Фиксация плюсневой кости в новом положении после остеотомии осуществляется специальными винтами Барука или Герберта. Винт сконструирован особым образом из специального титанового сплава, и сочетает в себе большую прочность при небольших размерах.
При закручивании винта достигается сильная компрессия в зоне остеотомии. Этот вид фиксаторов обеспечивает надежную фиксацию зоны остеотомии до полного сращения кости, что позволяет пациенту передвигаться сразу после операции в специальной обуви. Винт не мешает пациенту в его повседневной жизни и не требует последующего удаления.
После сращения костей движения в области артродеза отсутствуют. При артродезе межфалангового сустава суставные площадки иссекаются, концы фаланг обрабатываются специальным способом, палец выпрямляется и в этом положении фиксируется спицей на 4 недели. За это время кости фаланг срастаются друг с другом в выпрямленном положении. И хотя объем движений в межфаланговых суставах ограничен, что не так важно для пациента и для функции стопы. Пациент отмечает значительно снижение болевого синдрома, дискомфорта при ношении обуви и хороший косметический результат.
Также в комбинации с операциями на костях производятся различные операции на мягких тканях в основном сухожилиях.
После операции пациент, как правило, в течение 4-5 недель носит специальную обувь. В этой обуви полностью разгружается передней отдел стопы (пальцы и плюсневый кости), тем самым создаются условия для быстрого заживления ран и сращение костей в зонах остеотомий или артродезов. Швы, как правило, снимаются через 12-14 дней после операции.
В нашей клинике мы широко применяем современные методы лечения заболеваний и деформаций стопы. Операции проводятся на современном медицинском оборудовании с использованием качественных и зарекомендовавших себя расходных материалов, фиксаторов и имплантов от крупных мировых производителей.
Однако результат операции зависит не только от оборудования и качества имплантов, но и от навыка и опыта хирургов. Специалисты нашей клиники имеют большой опыт лечения травм и заболеваний стоп в течение многих лет.