Особенности мозаицизма у эмбрионов человека в программах лечения бесплодия методами вспомогательных репродуктивных технологий
ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России, Москва, Россия
Актуальность. На сегодняшний день, несмотря на широкое применение преимплантационного генетического тестирования на анеуплоидии (ПГТ-А), правильная оценка полученных результатов крайне важна. Наличие мозаицизма является одной из причин ошибочной интерпретации данных о генетическом статусе эмбриона при проведении ПГТ-А.
Материалы и методы. Проведено исследование, включающее анализ трофэктодермы 17 эмбрионов с помощью метода высокопроизводительного секвенирования (NGS). Все эмбрионы были анеуплоидными. Анеуплоидные эмбрионы были разделены на три части: клетки внутренней клеточной массы (ВКМ), трофэктодермы №1 и трофэктодермы №2.
Результаты. При анализе образцов клеток из разных частей эмбриона были обнаружены дополнительные хромосомные аномалии. У эмбриона №1 в клетках ВКМ были обнаружены делеция и дупликация по одной из хромосом, а в образце трофэктодермы №2 получена моносомия. Результат анализа клеток ВКМ эмбриона №2 показал дупликацию.
Заключение. Полученные данные подтверждают, что биопсия части трофэктодермы может быть нерепрезентативной относительно всех клеток трофэктодермы и ВКМ. Таким образом, стоит подчеркнуть, что в программах вспомогательных репродуктивных технологий (ВРТ) рекомендовано обязательное проведение скрининга I триместра на сроке 11–13 недель гестации.
У эмбрионов человека хромосомный мозаицизм определяется как две или более отдельных клеточных линий внутри одного эмбриона и является достаточно частым явлением, которое широко обсуждается в области вспомогательных репродуктивных технологий (ВРТ) [1]. Мозаицизм может возникать в результате митотического кроссинговера, соматических мутаций в зиготе или на ранних стадиях дробления, ошибок сегрегации при делении клеточного ядра и генотерапии [2]. Традиционно считалось, что только генетические нарушения в ооцитах или сперматозоидах ответственны за возникновение аномальных эмбрионов. Тем не менее в настоящее время доказано, что мозаицизм также возникает во время первых митотических делений [3]. Во время преимплантационного периода мозацизм является относительно частым явлением, однако на различных стадиях развития эмбриона степень мозаицизма колеблется. Считается, что степень мозаицизма максимальна на 2–3-и сутки развития и уменьшается к 5–6-му дню после оплодотворения. Способность эмбрионов самостоятельно компенсировать мозацизм по мере своего развития отражает возможный физиологичный характер данного явления и необходимость более тщательной интерпретации результатов преимплантационного генетического тестирования (ПГТ) [4].
В литературе описано несколько моделей, объясняющих, почему происходит уменьшение уровня мозаицизма эмбриона на стадии бластоцисты. Естественный отбор чаще работает против мозаичных эмбрионов – in vivo может происходить элиминация эмбриона на основании доли анеуплоидных клеток в нем на разных этапах развития. Другая модель – это модель «клонального истощения», которая описывает апоптотические изменения клеток эмбриона и элиминацию анеуплоидных клеток у эмбрионов с мозаицизмом. И третья модель описывает коррекции анеуплоидий, которые позволяют клеткам с моносомией или трисомией разделяться на клетки с эуплоидным количеством хромосом [5, 6].
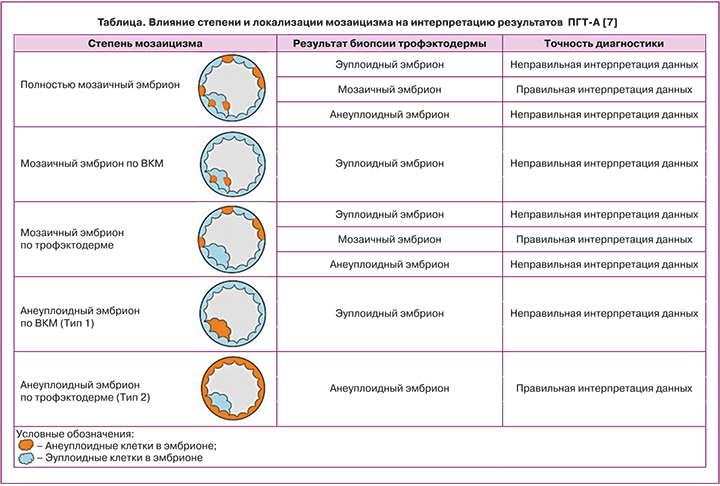
При биопсии трофэктодермы уровень мозаицизма, по разным данным, составляет от 4 до 32%. С введением высокопроизводительного секвенирования следующего поколения (NGS) теперь возможно диагностировать хромосомный мозаицизм на уровне от 20 до 80% [7]. Тем не менее в зависимости от степени выраженности мозаицизма и его локализации результат биопсии трофэктодермы эмбриона и последующая интерпретация данных ПГТ-А (преимплантационное генетическое тестирование на анеуплоидии) не всегда соответствует истинным показателям. Мозаицизм может затрагивать как весь эмбрион, так и отдельные его части: трофэктодерму, из которой образуется плацента, или внутриклеточную массу (ВКМ), которая дает начало эмбриону. Если мозаицизм затрагивает только ВКМ, то результат биопсии трофэктодермы у такого эмбриона будет соответствовать эуплоидному эмбриону. Если биопсия трофэктодермы была произведена у эмбриона, мозаичного по клеткам трофэктодермы, но в исследуемый образец попали эуплоидные клетки, результат ПГТ-А будет интерпретирован в пользу эуплоидного эмбриона. В таблице представлены точность диагностики различной степени и локализации мозаицизма у анализируемого эмбриона и возможные варианты диагностических ошибок. Представленные данные подтверждают, что процент мозаицизма в образце биопсии не всегда может быть прямым показателем процента мозаицизма во всем эмбрионе [8].
Несмотря на отсутствие определенного ограничения для определения мозаицизма, Международное общество преимплантационной генетической диагностики (PGDIS, 2019) предлагает эмбрион с более чем 20% анеуплоидных клеток считать мозаичным. Это означает, что эмбрионы с более низким уровнем мозаицизма следует рассматривать как нормальные (эуплоидные). Мозаичные эмбрионы отличаются по степени (низкая, средняя или высокая) и типу мозаицизма (сегментарный, одиночная хромосома, двойная хромосома или сложный мозаицизм) [9]. Результаты нескольких крупных исследований показали, что мозаичные эмбрионы могут имплантироваться и приводить к рождению здоровых детей в программах ВРТ [10]. В исследовании Spinella F. et al., опубликованном в 2017 г., было показано, что исход беременности при переносе мозаичного эмбриона зависит от степени мозаицизма и типа анеуплоидии [11].
Существуют предположения, что в случае соматических клеток мозаицизм обладает благотворным влиянием на организм. Например, в нейронах мозаицизм встречается очень часто, что позволяет разнообразить их функциональный статус [12–14]. Однако чаще всего мозаицизм связывают с очевидно отрицательными последствиями, например, с повышенной частотой прерывания беременности, появлением врожденных дефектов, задержками и расстройствами развития. Чем выше уровень мозаицизма эмбриона, тем ниже вероятность имплантации и выше риск выкидыша. В научной литературе сообщается о статистически значимом снижении частоты наступления клинической беременности, имплантации и живорождении при переносе эмбрионов с высоким уровнем мозаици.
Что такое мозаичный эмбрион?
Преимплантационное генетическое тестирование эмбрионов на анеуплоидии (PGT-A) – это генетический анализ, который используется для повышения успешности ЭКО путем получения информации о хромосомном здоровье эмбриона.
Эмбрионы с правильным набором хромосом 46 – (эуплоидные) имеют больше шансов на имплантацию и развитие успешной беременности, чем эмбрионы с неправильным набором хромосом (анеуплоидные). У здорового человека в клетках 46 хромосом. На самом деле у нас есть две пары каждой хромосомы, одну из которых мы получаем от нашей биологической матери, а другую – от нашего биологического отца.
PGT-A проводится по причине того, что у анеуплоидных эмбрионов очень высока вероятность неудачной имплантации или прерывания беременности.
Вероятность получения анеуплоидного эмбриона увеличивается с возрастом.
Бывают такие варианты, когда из пары хромосом присутствует только одна хромосома – моносомия. Или же наоборот, вместо 2 хромосом, их 3, что называется трисомией. В результате преимплантационного генетического тестирования, эмбрион, у которого есть такие хромосомные изменения, называется анеуплоидным.
Однако недавние достижения в технологии PGT-A выявили третий вариант результатов PGT-A, которые находятся где-то посередине. Такой вариант, получивший название мозаичных эмбрионов (содержит сочетание анеуплоидных и эуплоидных клеток). Причина в том, что секвестирование ДНК для тестирования PGT стало более продвинутым и более чувствительным. Эта обновленная технология известна как NGS (следующее поколение секвестрования).
Теперь мы стали видеть более мелкие детали, тогда как раньше это было невозможно.
Сейчас можно услышать — «40% мозаика», что означает, что 40% клеток анеуплоидные, а 60% – эуплоидные (по данным биопсии).
Мозаицизм не обязательно присутствует во всем эмбрионе, он может быть только в определенных его участках. При биопсии эмбриона (бластоцисты) берутся клетки трофэктодермы (ТЭ), которыя в будущем формируют плаценту, а внутриклеточную массу (ВКМ), из которой будет формироваться плод, не затрагивают.
Мы должны помнить, что мозаицизм, выявленный в образце трофэктодермы, не всегда указывает на наличие мозаицизма в внутриклеточной массе, что, в свою очередь, не приводит к появлению мозаицизма у самого плода.
Какая частота мозаичных эмбрионов по данным PGT–A?
Мозаика встречается примерно у 15-90% эмбрионов на стадии дробления и у 30-40% бластоцист (5-ти суточной стадии развития эмбриона) (Spinella et al. 2018), возникает с одинаковой частотой независимо от возраста (Munne et al., 2017), от всех протестированных эмбрионов методом PGT-A.
Очевидно, что эуплоидные эмбрионы – имею выше шанс достичь наступления успешной беременности. В этом случае наиболее частый вопрос, который пациенты задают при получении результатов PGT-A: «Как влияет этот мозаичный результат на беременность или ребенка?».
Ответ сложен. Хотя мозаицизм существовал всегда, его можно было обнаружить только в течение нескольких лет, поэтому последующие исследования все еще продолжаются.
Тем не менее есть некоторые руководящие принципы и рекомендации профессионального медицинского сообщества.
Почему происходит мозаицизм эмбриона?
Причина возникновения полностью анеуплоидных эмбрионов является ошибка мейоза в яйцеклетке или сперматозоиде, и эта ошибка затем переносится в каждую клетку эмбриона.
В мозаичных эмбрионах ошибка возникает после оплодотворения, поражаются только те клетки, которые происходят от клетки с нарушением при ее делении. Важен тот факт, что уровень мозаицизма напрямую зависит от времени митотической ошибки. Если ошибка произойдет в ранней фазе деления клеток, тогда будет затронуто больше клеток, чем если бы это произошло на более позднем этапе.
Вероятно, мозаицизм эмбриона может быть результатом быстрого деления клеток и расслабления «контрольных точек», характерных для раннего развития эмбриона, и что это переходная фаза во время развития (McCoy 2017).
Для проведения PGT-A эмбриолог проводит получение, как правило, около 5-8 клеток у эмбриона на стадии бластоцисты, что для эмбриона полностью безопасным.
И так в образце биопсии для PGT-A если 5 из 5 клеток являются эуплоидными, то эмбрион является эуплоидным.
Соответственно, при проведении тестирования 5 клеток, мозаицизм минимально может составить 20% (1 из 5 клеток), а самый высокий показатель может быть 80% (4 из 5 клеток).
Международное общество по преимплантационной генетической диагностике (PGDIS) по выполнению PGT-A, рекомендуют классифицировать результаты следующим образом:
Рекомендации по переносу мозаичных эмбрионов
Международное собщество по преимплантационной генетической диагностике (PGDIS) рекомендовало отдавать приоритет мозаичным эмбрионам для переноса в зависимости от уровня мозаицизма и конкретной задействованной хромосомы.
Поскольку мозаицизм – относительно новый термин, по этой теме не так много данных, большинство рекомендаций сводятся к тому, что при переносе мозаичного эмбриона важно смотреть, какие хромосомы затронуты и могут ли быть связанные синдромы:
Grati et al. (2018) установили основные рекомендации в зависимости от вовлеченности конкретной хромосомы, оценили каждую из трисомий мозаичного эмбриона.
Приоритетные рассмотрения:
Какой показатель успешности мозаичных эмбрионов при переносе?
Показатели успешности мозаичных эмбрионов следует оценивать в зависимости от % мозаицизма (какой процент клеток у эмбриона содержит анеуплоидию).
Munne et al. (2017): 56% развивающаяся беременность (если мозаицизм 20-40%) при 22% развивающейся беременности (если мозаицизм > 40%);
Spinella et al. (2018): 42% живорождений (при 50% мозаичных эмбрионах). Частота выкидышей одинакова в обеих группах.
Мозаицизм низкого уровня может иметь сравнимый успех с переносом эуплоидных эмбрионов.
Важным показателем является репродуктивный возраст женщины при переносе мозаичного эмбриона.
Виктор и др. (2019) обнаружили, что возможность имплантации мозаичных эмбрионов может уменьшаться с возрастом – с 56% у женщин моложе 34 лет до 27% у женщин старше 34 лет.
Авторы предполагают, что такие показатели могут быть по причине того, что самокоррекция более эффективна в более молодом репродуктивном возрасте.
Что такое самокоррекция эмбриона? Что происходит с анеуплоидными клетками в мозаичном эмбрионе?
Большинство мозаичных эмбрионов становятся полностью анеуплоидными или эуплоидными к 12 дню развития (Popovic et al. (2019).
Способность исправлять себя можно объяснить следующим образом: в мозаичном эмбрионе клетки с анеуплоидией могут делиться медленнее, истощаться и погибнуть с большей вероятностью в сравнении с хромосомно здоровыми (эуплоидными) клетками, которые растут быстрее.
Но если анеуплоидных клеток слишком много, они могут вытеснить эуплоидные клетки и привести к остановке развития эмбриона либо к дальнейшему развитию эмбриона с не правильным набором хромосом.
Аномальные клетки могут перемещаться в трофэктодерму (будущую плаценту), в то время как эуплоидные клетки сосредотачиваться во внутриклеточной массе (клетки из которых происходит развитие эмбриона). На самом деле это способ самокоррекции, который мозаичный эмбрион может использовать для удаления измененных клеток из ВКМ.
Существует вероятно определенный порог, при котором такая самокоррекция может происходить.
Является ли мозаицизм с моносомией приоритетным для переноса эмбриона?
Отсутствие хромосомы (моносомия) у эмбриона редко приводит к развитию беременности и рождению ребенка (за исключением отсутствия одной X половой хромосомы) – синдром Тернера (кариотип 45 X0). Эмбрион не может иметь только одну копию хромосомы (это существенная потеря важного генетического материала), что приводит к невозможности развития.
По этим причинам мозаичный эмбрион с моносомией может быть лучшим выбором для переноса.
При переносе эмбриона с моносомией эуплоидные (хромосомно здоровые) клетки вытесняют моносомию, у эмбриона происходит самокоррекция и происходит развитие здоровой беременности.
Второй вариант, если анеуплоидные клетки перерастают, при моносомии, как правило, происходит остановка на раннем этапе развития, имплантация не наступает. Потому, что для развития эмбриона ему нужны две пары хромосом.
Что такое сегментарный мозаицизм?
Сегментарный хромосомный мозаицизм – это изменение, при котором затрагивается только участок (сегмент) хромосомы. Это может происходить на одной хромосоме (одиночная сегментарная мозаика) либо на нескольких хромосомах (множественная сегментная мозаика). Основываясь на данных многих исследований, сегментарные мозаики могут быть сопоставимы с эуплоидными эмбрионами по частоте имплантации (за исключением, возможно, нескольких сегментарных мозаик).
Мозаицизм целой хромосомы – это изменение при которой затрагивается вся хромосома, а не только ее сегмент.
Сложный аномальный эмбрион – это эмбрион, у которого 3 или более измененных хромосомы или хромосомных сегментов.
Мозаицизм целой хромосомы может иметь меньший успех в сравнении с эуплоидными эмбрионами. Fragouli et al. (2017): 13% против 47% живорождений. Таким образом, сегментная мозаика может быть приоритетнее для переноса эмбриона, чем мозаицизм целой хромосомы.
Сложные аномальный мозаицизм имеет меньший шанс успеха по сравнению с эуплоидными эмбрионами. Munne et al. (2017): 10% против 40% развивающихся беременностей на перенос эмбриона.
Как видно, при принятии правильного решения о переносе мозаичного эмбриона, важна грамотное консультирование репродуктолога, генетическое консультирование пары для достижения успешной, безопасной беременности и рождения здорового малыша в семье.
Хромосомная анеуплоидия эмбрионов, полученных в циклах ЭКО без стимуляции
W. Verpoest, B.C. Fauser, E. Papanikolaou, C. Staessen, L. Van Landuyt, P. Donoso, H. Tournaye,I. Liebaers и P. Devroey
ПГС все чаще проводится в программах экстракорпорального оплодотворения с целью выявления численных хромосомных аномалий (анеуплоидии) эмбрионов, что направлено на повышение эффективности репродуктивного лечения. В настоящей работе описывается распространенность анеуплоидии среди эмбрионов, полученных в результате нестимулированных циклов ЭКО и ПГС, и беременности, закончившиеся рождением двух живых детей.
В естественном, нестимулированном менструальном цикле у всех пациенток проводилось трансвагинальное ультразвуковое исследование и гормональный анализ сыворотки с определением концентрации ФСГ, лютеинизирующего гормона, эстрадиола и прогестерона. В случае снижения концентрации эстрадиола и одновременного подъема уровня прогестерона овуляцию считали ложной и от забора ооцита отказывались. С целью снижения риска отсутствия оплодотворения во всех циклах использовали ИКСИ.
Оплодотворение оценивали через 18 часов, далее развитие эмбриона оценивали на 2 и 3-й день перед биопсией. Биопсию эмбриона проводили на 6-клеточной или более стадии развития. Проводили анализ хромосом X, Y, 13, 18 и 21 на первом этапе и хромосом 16 и 22 – на втором этапе.
Перенос эмбриона проводили на стадии бластоцисты на 5-й день после забора ооцита. Поддержка лютеиновой фазы не проводилась.
Средний возраст пациенток составил 31,4 года. Показаниями для лечения бесплодия в исследуемой группе служили необъяснимое бесплодие у 12 пациенток, олигоастенотератозооспермия у 17 пациенток и блокада маточных труб у одной пациентки.
Результаты данного исследования, в первую очередь, демонстрируют тот факт, что отсутствие экзогенной стимуляции яичников не исключает возникновения многочисленных хромосомных аномалий эмбрионов. Во многих исследованиях с использованием ооцитов, как животных, так и человека, было подтверждено увеличение частоты анеуплоидии после индукции овуляции. В исследованиях последних лет было показано, что в ооцитах после индукции овуляции имеет место повышенная частота нарушений геномного импринтинга. Возможно, это обусловлено не только исходными материнскими факторами, такими как возраст, но и внешними факторами, в частности, субоптимальными или аномальными биохимическими характеристиками фолликулярной жидкости и развитием цитоплазмы. Кроме того, частота анеуплоидии в ооцитах человека, как известно, существенно выше, чем в ооцитах различных видов животных, что, насколько можно полагать, связано со стимуляцией яичников, поскольку это единственная группа, в которой определялась анеуплоидия ооцитов. Другие факторы, такие как качество спермы и условия культивирования эмбрионов, также могут оказывать влияние на хромосомные характеристики эмбриона, давая толчок таким аномалиям, как мозаицизм. Эти аномалии невозможно исключить, пропуская этап стимуляции яичников.
Во-вторых, исследование подтвердило, что анеуплоидия присутствует в единичных бластомерах эмбрионов молодых женщин в возрасте до 36 лет. Хотя известно, что частота анеуплоидии в возрасте старше 36 лет увеличивается, немногое известно о частоте анеуплоидии у молодых женщин, поскольку ПГС в этой группе обычно не проводится.
Признавая ограничения этого исследования в отношении размера выборки, важно также понимать, что ПГС, будучи единственным доступным средством для оценки хромосомной состоятельности эмбриона, не может считаться оптимальным методом оценки влияния стимуляции яичников на статус хромосом ооцитов. ПГС позволяет оценить всего один или два бластомера эмбриона, который состоит как минимум из шести бластомеров, что является потенциальным источником ошибок, включая диагностику мозаицизма.
Данные настоящего исследования показывают, что исключение стимуляции яичников у молодых женщин не исключает возникновения численных хромосомных аномалий.
Причины, формы и диагностика анеуплоидии
Анеуплоидией называют изменение кариотипа, когда число хромосом некратно гаплоидному набору. Это приводит к нарушению эмбрионального развития, является частой причиной самопроизвольных выкидышей, может вызывать некоторые наследственные синдромы.
Причины анеуплоидии
Изменение кариотипа вызывают нарушения сегрегации хромосом в митозе или мейозе. В случае если гомологичные хромосомы одной или нескольких пар в анафазе I мейоза не расходятся, то развивается врожденная анеуплоидия.
Если половая клетка с лишней или недостающей хромосомой сливается с нормальной гаплоидной гаметой, то образовавшаяся зигота несет клетки с нечетным количеством хромосом. Зигота, имеющая число хромосом, меньше нормального диплоидного набора, обычно не развивается. Плодное яйцо с лишними хромосомами способно к развитию, но в большинстве случаев развитие сопровождается серьезными аномалиями.
По типу вовлеченных хромосом различают анеуплоидию половых хромосом и аутосомную. Первая характеризуется более мягкими фенотипическими проявлениями.
Выделяют также такие формы, как моносомия — отсутствие в диплоидном организме одной хромосомы, нуллисомия — отсутствие двух гомологичных хромосом, трисомия — наличие дополнительной хромосомы. Нарушения в сфере половых хромосом могут иметь формы тетрасомии и пентасомии (встречаются крайне редко).
Синдромы, связанные с анеуплоидией
Моносомия по Х-хромосоме является причиной синдрома Шерешевского-Тернера. Таким нарушением страдают исключительно женщины. Они имеют нормальное интеллектуальное развитие и ведут полноценный образ жизни, однако для больных характерны бесплодие, пороки развития внутренних органов и другие внешние признаки хромосомной патологии.
Жизнеспособная форма трисомии возможна только по хромосоме 21, однако она приводит к развитию синдрома Дауна. Трисомия по хромосоме 13 является причиной синдрома Патау, по хромосоме 18 — синдрома Эдвардса. Они характеризуются ранней постнатальной смертностью.
Трисомии половых хромосом встречаются чаще. Одной из форм подобного типа анеуплоидии является синдром Клайнфельтера. Для него характерно наличие мужской Y-хромосомы при одной или двух лишних Х-хромосомах. Страдающие синдромом Клайнфельтера вследствие анеуплоидии — мужчины, имеющие некоторые женские вторичные половые признаки. Обычно они бесплодны и имеют низкий уровень интеллектуального развития.
Синдром трипло-X является такой формой анеуплоидии, при которой у женщины присутствует лишняя Х-хромосома. В основном больные имеют нормальное физическое и психическое развитие, хромосомные аномалии у них выявляются, как правило, случайно. При синдроме трипло-X анеуплоидия не приводит к аномалиям полового развития, однако повышен риск спонтанных выкидышей и хромосомных патологий у потомства. Лишь у некоторых женщин присутствуют нарушения репродуктивной функции.
Лишняя Y-хромосома у мужчин является синдромом, при котором анеуплоидия развивается вследствие слияния нормальной яйцеклетки со сперматозоидом, являющимся носителем второй Y-хромосомы. Патология выявляется случайно, обычно носители не знают о ее наличии. Для таких мужчин характерен более высокий рост, небольшие нарушения координации движений, у половины из них имеются трудности с обучением, нарушения речи и письма.
Диагностика анеуплоидий
Риск рождения ребенка с хромосомной аномалией даже у полностью здоровых родителей составляет 5 %. Поэтому так важно выявить возможные аномалии, в т. ч. анеуплоидии, вызывающие наследственные синдромы, на раннем сроке беременности.
Заранее оценить риски помогают скрининговые тесты и УЗИ. Они не дают точной информации о наличии хромосомной патологии, но позволяют выявить беременных группы риска. Наиболее точный диагноз помогает установить неинвазивный пренатальный тест (НИПТ).
В медико-генетическом центре «Геномед» вы можете пройти такое исследование. НИПТ позволяет диагностировать анеуплоидии, в т. ч. трисомии, моносомии, численные аномалии половых хромосом. Точность исследования достигает 99 %. Благодаря тесту можно исключить наличие у будущего ребенка таких заболеваний, как синдромы Дауна, Эдвардса, Патау, Тернера и т. д.
Для того чтобы провести НИПТ и обнаружить/исключить анеуплоидии, достаточно 15 мл венозной крови будущей матери. Это позволяет избежать инвазивных методов пренатальной диагностики, которые грозят осложнениями.
НИПТ в медико-генетическом центре «Геномед» с высокой достоверностью определяет анеуплоидии, поскольку основан на особом алгоритме обработки сигналов. Он позволяет сравнивать и обнаруживать отличия материнской ДНК, присутствующие в плазме/лейкомассе, с ДНК плода, находящейся только в плазме.