Заболевания, при которых нельзя есть помидоры
Помидор – самый популярный продукт на столе многих кухонь мира. Этот овощ, или ягода, как его называют ботаники, используется при приготовлении соусов, салатов, запеканок и закусок. Он имеет уникальные вкусовые качества и обладает сытностью, которая позволяет ему быть полноценной частью обеда. И наконец томат является украшением любого стола: сочные свежие плоды, густые соусы или консервированные помидоры горячо любимы в русской, а также европейской кухне.
Некоторые врачи советуют при помощи томатов лечить заболевания сердечно-сосудистой и пищеварительной систем, устранять авитаминоз и даже повышать потенцию. Но существуют соматические патологии, при которых употребление томатов ограничено или даже запрещено. Итак, при каких заболеваниях нельзя есть помидоры?
Аллергическая реакция Помидор является достаточно сильным аллергеном, поэтому и аллергия на томаты встречается очень часто. Патологическая реакция на сочные плоды может возникнуть у любого человека с патологическим образованием иммуноглобулина Е, сообщается на сайте fb.ru.
Внешне эти процессы выражаются следующим образом:
Как правило, аллергия дает о себе знать приблизительно через час-полтора после употребления томата в пищу. Но иногда реакция иммунной системы может возникнуть только через день или два. В любом случае необходимо принять антигистаминный препарат, а также выпить энтеросорбент. При желании можно применять симптоматическую терапию, например, таблетки от головной боли, спрей от заложенности носа.
Как бороться с такой реакцией на помидор? Очень просто: зная, при каком заболевании нельзя есть помидоры, и будучи осведомленным о наличии этого заболевания у себя, нужно попросту отказаться от употребления томатов.
Желчнокаменная болезнь
Помидоры очень полезны при многих заболеваниях пищеварительного тракта. Но все же существуют исключения из правила. Итак, при каких заболеваниях ЖКТ нельзя есть помидоры? Прежде всего при образованиях камней в желчном пузыре.
Дело в том, что томаты обладают желчегонным свойством, поэтому, если в желчном пузыре присутствуют оксалатные или фосфатные камни, употребление томатов может спровоцировать увеличение камней и привести их в движение.
Симптомы обострения ЖКБ могут быть разнообразными: от боли в животе и вздутия до лихорадки с рвотой и пожелтением кожи. Так или иначе, любой из описанных симптомов неприятен и способен привести к ухудшению самочувствия и здоровья. Поэтому при желчно-каменной болезни лучше есть помидоры в очень ограниченном количестве либо отказаться от них вообще.
Панкреатит
При каких заболеваниях нельзя есть свежие помидоры? Совершенно точно — при панкреатите.
Панкреатит является воспалением слизистой оболочки поджелудочной железы, и однозначного запрета на употребление помидоров для людей, страдающих от этой болезни, нет. Однако врачи строго запрещают употреблять:
Все эти продукты имеют в своем составе вещества, способные раздражать слизистую больного органа, что в конечном счете приводит к обострению патологии.
А вот спелые красные томаты, натуральный сок и тушеные помидоры могут быть очень полезны при панкреатите. Но, употребляя их, необходимо чутко прислушиваться к своему самочувствию. И если возникнет один из перечисленных симптомов, употребление помидоров нужно прекратить:
Более того, после появления таких симптомов нужно незамедлительно обратиться к врачу за коррекцией лечения. В том случае если развитие клинической картины вызывает небольшое количество томатов, можно сделать вывод, что заболевание не находится в стойкой ремиссии. А значит, оно представляет потенциальную опасность для человека.
Повышенная кислотность
Говоря о том, при каком заболевании нельзя есть помидоры, нельзя не упомянуть гастрит с повышенной кислотностью. Сок свежего томата, как, впрочем, сок практически любого овоща или фрукта, способен раздражать слизистую оболочку желудка.
Если патология находится в ремиссии, можно позволить себе полакомиться сочным томатом, не превышая 250-300 грамм в сутки. При этом помидор лучше очистить от кожуры и есть в составе салата, заправленного маслом или сметаной.
Камни в почках
При каких заболеваниях нельзя употреблять помидоры, помимо описанных выше? Важно назвать мочекаменную болезнь, а иначе говоря, образование конкрементов в почках.
Однозначного противопоказания для употребления томатов при МКБ нет. Врачи настоятельно рекомендуют отказаться от употребления соленых, консервированных помидоров, так как избыток соли не может быть полезен при камнях в почках.
Также не рекомендуется употреблять свежевыжатый томатный сок при выходе камней из почек, дело в том, что такой сок обладает мочегонным действием, а увеличение диуреза может с высокой степенью вероятности привести к движению камней и боли, и даже к закупорке мочеточника.
Еще щавелевая кислота, содержащаяся в томатах, может привести к увеличению размеров конкрементов почках.
Заболевания суставов
При каком заболевании нельзя есть помидоры? Список можно пополнить целым спектром соматических патологий, связанных с воспалительным процессом в суставной ткани:
Все дело в том, что томаты содержат щавелевую кислоту в высокой концентрации. Эта кислота провоцирует сильнейшие боли в суставах, поэтому из своего рациона лучше полностью исключить этот продукт.
Некоторые врачи рекомендуют заменить красный помидор желтыми томатами, предварительно очищая их от кожуры и заправляя маслом. Но важно помнить, что такой способ подходит не всем, ограничивать количество употребляемого продукта нужно до 100-200 грамм.
Гипертония
Спросив врача о том, при каком заболевании нельзя есть помидоры, можно удивиться, услышав самый популярный в мире диагноз – гипертония. Но не стоит полностью исключать плоды из рациона. Дело в том, что под однозначным запретом находятся только консервированные томаты. А вот свежие помидоры, томаты в тушеном виде, а также сок способны даже улучшить состояние человека.
Как правило, обострение патологии не происходит сразу, оно возникает постепенно, если человек регулярно употребляет соленые консервированные томаты. Опасным является то, что при значительном прогрессировании патологии избавиться от гипертонии отказом от соленых и маринованных помидоров будет уже сложно. При хронической гипертонии происходит повреждение сосудов, устранить которое достаточно нелегко, а в некоторых случаях и вовсе невозможно.
Сложность заключается в том, что немногие люди способны оценить вкус томата без соли. А соль влияет на задержку жидкости в организме, которая, в свою очередь, приводит к повышению артериального давления. Хорошей новостью для гипертоников является то, что вкусовые привычки нетрудно изменить: достаточно попробовать томаты со специями, сметаной или даже сахаром.
Курение
В перечне указаний касательно того, при каком заболевании нельзя есть помидоры, запрет врачей коснулся и людей с никотиновой зависимостью. Корреляция между помидорами и курением имеет слабое научное обоснование, однако на практике неоднократно отмечалось, что люди, регулярно употребляющие томаты в большом количестве, имеют большую тягу к курению и меньше сил, чтобы отказаться от пагубной привычки.
Курение способно стать причиной целого ряда заболеваний, многие из которых способны привести к инвалидности и даже смерти человека. Прежде всего речь идет о патологиях сосудистой системы, негативно привычка воздействует также на нервную, эндокринную и иммунную системы.
Сорта и виды томатов
В том случае, когда помидоры находятся под строгим запретом, нет смысла рассматривать сорта томатов, чтобы сравнить в них содержание противопоказанных веществ.
Но если вам доктор рассказал, при каком заболевании нельзя есть помидоры, запрет дал лишь на некоторые их виды, а употребление других посоветовал ограничить, то можно попробовать разобраться в том, какие помидоры можно употреблять.
Под запрет попадают помидоры черри – маленькие сочные плоды, напоминающие крупные вишни. Такие плоды более концентрированы по содержанию веществ, поэтому если сравнивать результат от съедения некоторого количества обычных крупных помидоров и аналогичного томатов черри, риск возникновения неблагоприятных последствий повышается именно во втором случае.
Лучшим выбором являются мясистые крупные помидоры либо плоды желтого цвета. Томаты следует очищать от кожуры, предварительно сделав крестовидный разрез и окатив их кипятком.
Таким образом, рекомендации относительно того, при каком заболевании нельзя есть помидоры, строгий запрет врачей или ограничение употребления всегда имеют под собой веские обоснования. Для того чтобы сохранять болезнь в ремиссии, поддерживать хорошее самочувствие и высокое качество жизни, стоит отказаться от потенциально вредного для конкретного человека продукта питания. Будьте здоровы!
Кому нельзя есть помидоры: объясняет диетолог
Можно ли сочетать их с огурцами и есть на ночь, есть ли польза в помидорах после термической обработки и почему не стоит их добавлять в сэндвичи. Все об овоще сезона рассказала эксперт-диетолог.
Июль — разгар урожая грунтовых помидоров. Это один из самых распространенных овощей в нашем рационе, и порой мы едим их, не задумываясь. Но не все помидоры, не всегда и не в любом сочетании с другими продуктами полезны. Как же лучше включать помидоры в свой рацион, чтобы извлечь максимум пользы для здоровья и стройности.
Елена Кален
клинический психолог, диетолог, нутрициолог — эксперт в психологии снижения веса
Миф 1. Помидоры нужно хранить в холодильнике
— Несомненно, многие овощи лучше хранить в холодильнике. Однако хранение помидоров на столе позволит им продолжать созревать. Помидоры следует класть в холодильник только, когда они полностью созрели, и мы хотим продлить срок их хранения, — считает Елена Кален.
Миф 2. Только красные помидоры содержат полезный ликопин
Ликопин — хорошо известный антиоксидант, который содержится не только в помидорах, но в других в красных фруктах и овощах, таких как арбузы, грейпфруты и папайя. Включение в рацион продуктов, богатых ликопином, может помочь снизить риск развития хронических заболеваний и замедлить процесс старения.
— Помидоры — это уникальный суперпродукт, потому что каждый сорт этого овоща, независимо от цвета, содержит ликопин, — разъясняет эксперт. — Хотя количество ликопина может незначительно отличаться в разных сортах, все помидоры полезны, благодаря этому антиоксиданту. Кстати, ликопин лучше усваивается после термической обработки, но и из свежих помидоров его можно получить в достаточном количестве.
Читайте также
Миф 3. Размер имеет значение
Бытует мнение, что чем крупнее помидор, тем вкус у него насыщеннее.
— На самом деле это не так, прямое тому доказательство — отменный вкус помидоров черри, — поясняет Елена Кален. — В них меньше воды, от чего они как раз обладают более насыщенным вкусом, чем большинство крупных помидоров.
Миф 4. Помидоры противопоказаны тем, у кого есть проблемы с почками
— Виновницей этого заблуждения считается щавелевая кислота, однако она практически отсутствует в помидорах, поэтому даже при проблемах с почками отказываться от помидоров не стоит, — говорит диетолог.
Миф 5. В помидорах есть яды
— Да, действительно в кожуре неспелых зеленых помидоров может содержаться опасный соланин. Однако в зрелых томатах его уже нет, — отмечает эксперт.
Миф 6. Помидоры вызывают зуд и отеки
— Да, помидоры могут вызвать такую реакцию, но только в том случае, если есть аллергия. В противном случае можно смело включать помидоры в свой рацион, — рекомендует Елена Кален.
Читайте также
Миф 7. Салат «помидоры и огурцы» — зло
В Сети можно найти множество публикаций о том, что самый распространенный летний салат — помидоры+огурцы — есть категорически не стоит. Это сочетание якобы может вызвать проблемы с пищеварением. Сторонники этого мнения указывают на разницу во времени переваривания данных овощей и на наличие в огурцах фермента, который расщепляет витамин С в помидорах.
— Действительно, употребление продуктов с сильно различающимся временем переваривания может вызвать расстройство желудка, — поясняет диетолог. — Но огурцы с помидорами не настолько «ушли» друг от друга, чтобы вызвать вздутие. Да, в помидорах больше клетчатки, чем в огурцах, но скорость переваривания у них очень близкая. А то, что в огурцах действительно есть фермент, разрушающий витамин С, которым богаты помидоры, совершенная правда. Чтобы подавить действие этого фермента, достаточно в салат добавить сок лимона, тогда витамин С усвоится гораздо лучше и в большей степени.
Миф 8. Есть мнение, что «щелочные» огурцы и «кислые» помидоры, соединяясь, образуют малорастворимые соли, что увеличивает риск образования камней
— Это очередное заблуждение, — говорит диетолог. — Дело в том, что любые продукты попадают в кислую среду нашего желудка. В ней начинают расщепляться белки (мясо, рыба, яйца и т.д.), а углеводы растительных продуктов — в щелочной среде тонкого кишечника под действием пищеварительных ферментов поджелудочной железы.
рН желудочного сока поддерживается на одном уровне ферментами и щелочью. То есть реакция нейтрализации — образование солей из кислот и щелочей, происходит и без огурцов и другой «щелочной» еды.
Кстати, не очень понятно, почему огурцы приписывают к щелочной среде. Ведь овощ на 95% состоит из воды, а остальную часть составляют углеводы, белки (незначительное количество), витамины и минералы. Однако это не вызывает отложения солей, поэтому никаких «смертельных» соединений при смешивании огурцов и помидоров не образуется.
Кому нельзя есть помидоры
Помидоры — известный аллерген, поэтому если наблюдается зуд и сыпь после их употребления — этот овощ стоит исключить из рациона.
— Помидоры богаты оксалатами, которые в норме выводятся из организма. Но если существуют какие-то заболевания почек, то метаболизм или выведение оксалатов из организма может быть затруднено. Эти элементы начинают откладываться в организме, что приводит к образованию камней в почках, — отмечает Елена Кален. — Также помидоры содержат два типа кислот — яблочную и лимонную, которые могут вызывать изжогу при заболеваниях желудочно-кишечного тракта. В норме желудок вырабатывает соляную кислоту, но если есть нарушения кислотности желудка, то соляной кислоты в ответ на томаты может вырабатываться слишком много. Избыток соляной кислоты забрасывается в пищевод и может вызвать чувство жжения в груди. Единственный полностью эффективный способ разорвать этот порочный круг — начать лечение ЖКТ и исключить помидоры из своего рациона в этот период.
С чем нельзя есть помидоры-томаты — мнение диетолога
Помидоры не стоит есть на ночь. Соединение «тирамин» в помидорах может индуцировать выработку норадреналина-нейромедиатора, который стимулирует деятельность мозга. И в таком случае заснуть будет сложновато.
Чтобы организм получил больше пользы от томатов, их не стоит сочетать с зернобобовыми (фасоль, горох, чечевица, бобы) из-за разницы в скорости переваривания.
Также помидоры лучше есть отдельно от хлеба, круп и картофеля.
Идеально помидоры сочетаются с сыром, орехами, зеленью и другими овощами.
Жизнь при хронической почечной недостаточности
Как живут люди с хронической почечной недостаточностью? Если болезнь не на терминальной стадии, то пациенты проходят консервативное лечение. Стадию определяют по скорости клубочковой фильтрации (СКФ). При терминальной 5-й стадии она ниже 15 мл/мин/1,73м² — здесь уже требуется диализ или трансплантация почки. Хронической считают почечную недостаточность с 3-ей по 5-ю стадии — СКФ ниже 60 мл/мин/1,73м². На любой из них пациент должен вести особый образ жизни: соблюдать диету и ряд рекомендаций, назначаемых врачом.
В чем особенности жизни при ХПН и что делать
При хронической недостаточности почки перестают нормально выполнять свою функцию — выведение продуктов обмена с мочой. В результате они копятся в организме человека. В первую очередь это мочевина и креатинин. Именно по уровню последнего оценивают функцию почек. Высокий креатинин — это нарушение функции почек. Поэтому при ХПН важно регулярно сдавать анализы для проверки уровня этого продукта распада. Чтобы он не повышался, необходимо следовать ряду правил.
Избегать тяжелой физической нагрузки
Она повышает уровень креатинина. Это обусловлено тем, что данное вещество — конечный продукт креатин-фосфатной реакции в мышцах при их энергетическом обмене, работе и возникновении травм. Отсюда высокая физическая нагрузка — это высокий уровень креатинина, с которым и без того не работающие почки не могут справиться.
Ограничить белковые продукты
При хронической почечной недостаточности в диете ограничивают белок: при СФК ниже 50 мл/мин — до 30-40 г/сут., ниже 20 мл/мин — до 20-24 г/сут. Это необходимо, чтобы уменьшить нагрузку на почки. В то же время с началом диализа количество белка увеличивают до 1,1-1,5 г/кг/сут. Все потому, что в процессе диализа вымывается много важных компонентов, и белок на состояние почек влияет уже не так сильно.
Употреблять достаточно углеводов и жиров
Вместо белка в рационе должно быть достаточное количество углеводов и жиров. Основу рациона составляют сложные углеводы, которые не повышают глюкозу и медленно всасываются, и ненасыщенные жиры, полезные для сердца и сосудов.
Соблюдать калорийность рациона
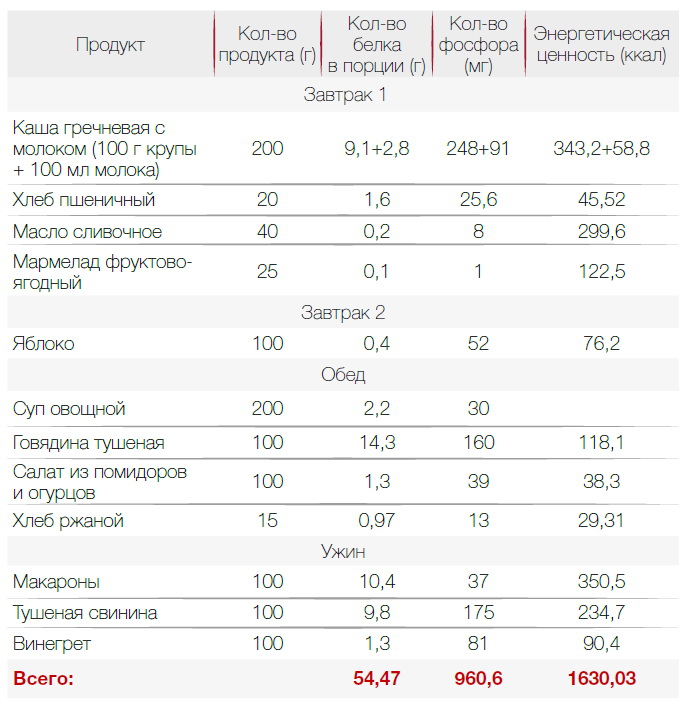
В диете при хронической почечной недостаточности важна калорийность. Она должна быть высокой — около 3000 ккал для восполнения всех витаминов и минералов. Диета назначается индивидуально, поэтому 3000 ккал — ориентировочное число. Пример меню с учетом требований приведен ниже.
Контролировать поступление микроэлементов и воды
Поскольку почки плохо работают, они не выводят калий, а от его избытка нарушается работа сердца. Поэтому количество калия, поступающего с пищей, нужно контролировать. Он содержится в картофеле и других овощах. Чтобы снизить количество калия, эти овощи перед приготовлением нужно порезать и замочить на 6-10 часов, причем как можно чаще воду менять.
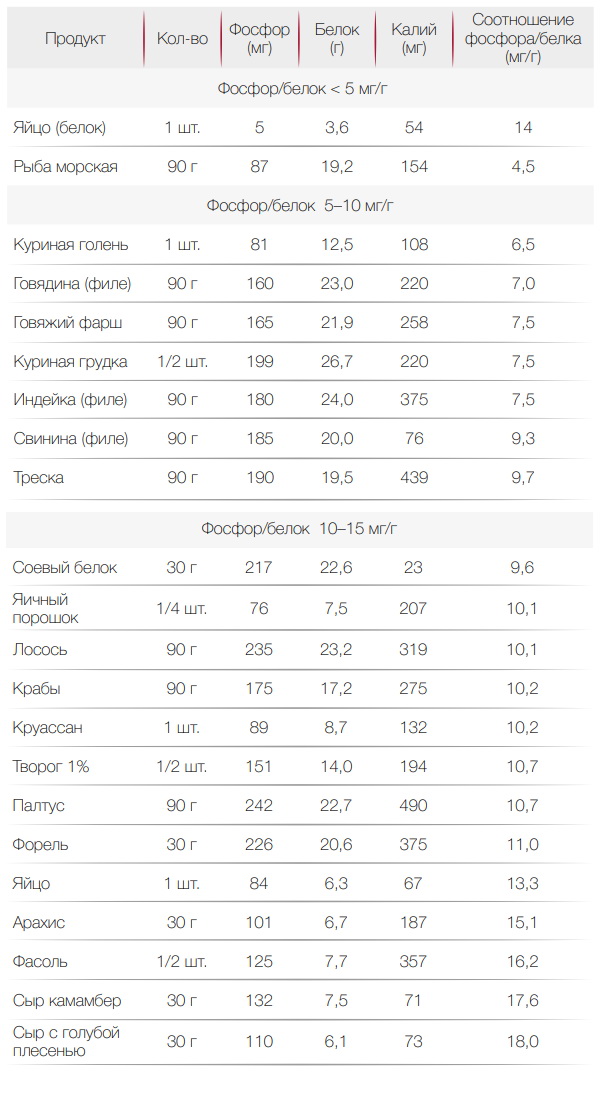
Еще необходимо ограничить поступление фосфора. При ХПН он может привести к поражению костей и сердца. Фосфор содержится в белковой пище. В растительной тоже есть, но из нее фосфор усваивается хуже. Также его количество снижается при термической обработке пищи. Выбирая продукты, стоит обращать внимание на те, что имеют низкий фосфорно-белковый индекс — ниже 20 мг/г. Примеры продуктов питания при почечной недостаточности с таким индексом приведены в таблице.
Другое важное правило питания при ХПН — следить за питьевым режимом. При выраженных отеках приходится уменьшить количество выпиваемой воды. В таком случае нужно ежедневно в одно время, после опорожнения мочевого пузыря и кишечника взвешиваться. Если вес резко увеличился — значит произошла задержка жидкости. При ограничениях количества воды можно рассасывать кусочек льда, а с сухостью во рту поможет справиться полоскание, жевательная резинка, леденцы или долька лимона.
Контролировать артериальное давление
Кровяное давление нужно контролировать, оно должны быть на уровне не выше 130/80, максимальные показатели — 140/90. Для этого на диете при ХПН количество соли в день ограничивается 2-3 г в сутки. При развитии выраженной гипертензии необходимо перейти на бессолевую диету.
Чтобы уменьшить количество соли в сутки, можно следовать таким советам:
Полезные советы для пациентов с ХПН
Образ жизни пациента с хронической почечной недостаточностью действительно полон ограничений, но это помогает долгое время поддерживать организм в нормальном состоянии. Специалисты рекомендуют вести дневник питания, внося в него все употребляемые продукты. Этот дневник в дальнейшем может быть полезен и для врача, который сможет скорректировать рацион, если состояние вдруг ухудшилось.
На кухне под рукой всегда стоит держать таблицы с содержанием в продуктах всех микро- и макроэлементов и их энергетической ценности. Для более точных расчетов рациона нужно иметь кухонные весы. Все это поможет предотвратить повышение креатинина и ухудшение работы почек.
Всегда нужно учитывать, что приведенные советы носят общий характер. Для получения точных рекомендаций необходимо обратиться к врачу. В Государственном центре урологии вы можете получить помощь по полису ОМС. Диагностика и лечение будут для вас бесплатными. Просто запишитесь на прием в онлайн-форме или по контактному номеру клиники.
Питание при острой и хронической недостаточности почек
Острая почечная недостаточность (ОПН) возникает на фоне интоксикаций, острых инфекций, травм, обширных ожогов, острого нефрита и других заболеваний. При ОПН быстро нарушаются основные функции почек, прежде всего — выделительная. Выделяют 4 периода ОПН: начальный, резкого уменьшения диуреза (выделения мочи), восстановления диуреза, выздоровления. Самым тяжелым является период уменьшения или прекращения диуреза (олиго- и анурия), который продолжается 10—20 дней и характеризуется уремией — самоотравлением организма в связи с накоплением в крови азотистых шлаков, нарушением минерального и водного обмена, в частности увеличением содержания в крови калия и магния, возникновением отеков из-за задержки воды и натрия в организме, сдвигом кислотно-основного состояния организма в кислую сторону (ацидоз). Больные ОПН могут отказываться от приема пищи из-за тошноты, рвоты, резкого снижения аппетита. Однако голод и жажда ускоряют распад белка в организме и усиливают нарушения азотистого и минерального обмена.
Диетотерапия при ОПН предусматривает резкое ограничение белка в рационе (до 20 г) при обеспечении в условиях постельного режима потребности в энергии за счет углеводов и жиров. Источником животного белка должны быть молоко, сливки, кисломолочные напитки, сметана, яйца; углеводов — овощи, фрукты, ягоды, сахар, мед, саго, рис; жиров — сливочное и при переносимости — растительные масла. Пища должна механически и химически щадить органы пищеварения. При прекращении диуреза (анурия) и отсутствии рвоты и поноса введение 0,4—0,5 л свободной жидкости (вода, слабый чай с лимоном, разведенные водой соки, кефир и др.) компенсирует ее внепочечные потери. При уменьшении диуреза (олигурия), рвотах, поносах потребление жидкости увеличивают с учетом ее потерь.
Недостаточное или избыточное потребление жидкости при ОПН усугубляет нарушения функции почек. В рационе ограничивают продукты, содержащие много калия и магния, а при наличии олиго- или анурии — и натрия. Поэтому овощи и плоды используют в основном после варки со сливом. В период восстановления диуреза (3—4 нед) выделение мочи может превышать 2 л в сутки (полиурия), что ведет к обеднению организма жидкостью и минеральными веществами (калий, натрий и др.). Поэтому больному разрешается повышенное потребление жидкости в виде чая с лимоном, неразбавленных соков, отвара шиповника или сухофруктов и др. В рацион постепенно вводят поваренную соль, а содержание белка в нем увеличивают сначала до 40 г, а затем до физиологической нормы.
Питание в этот период строится на основе диеты № 7Б, а в последующем — диеты № 7, которую следует соблюдать в период длительного (3—12 мес.) выздоровления. При легком течении ОПН можно сразу же использовать диету № 7Б с ограничением в ней калия.
Хроническая почечная недостаточность (ХПН) — это состояние, обусловленное постепенно прогрессирующим ухудшением функций почек при их двустороннем поражении в связи с хроническим гломерулонефритом или пиелонефритом, поражением почек при сахарном диабете, гипертонической болезни и других заболеваниях. При ХПН в организме накапливаются конечные продукты белкового обмена (азотистые шлаки), что ведет к азотемии, нарушается водно-солевой обмен, кислотно-основное состояние организма сдвигается в кислую сторону (ацидоз). При ХПН возможно самоотравление организма продуктами обмена веществ — уремия, сопровождаемая поражением различных органов и систем.
Основные принципы питания при ХПН:
1) различная степень ограничения белка в рационе в зависимости от выраженности ХПН в целях уменьшения азотемии;
2) обеспечение соответствующей энерготратам организма энергоценности рациона за счет жиров и углеводов. Достаточная энергоценность диеты улучшает усвоение белка пищи и уменьшает распад белка в организме;
3) регуляция потребления натрия и жидкости с учетом состояния выделительной функции почек; ограничение поваренной соли и жидкости при отеках и артериальной гипертензии.
Важнейшим вопросом диетотерапии является определение того количества белка в рационе, которое не будет вести к нарастанию азотемии или распаду собственных белков, обеспечит потребность в незаменимых аминокислотах при ограниченном потреблении белка, т. е. предотвратит белковую недостаточность организма при своего рода «непереносимости» пищевого белка из-за нарушений функций почек. В начальной стадии ХПН питание строится на основе диеты № 7, содержание белка в которой не должно превышать 0,8 г на 1 кг нормальной массы тела, в среднем 50— 60 г (55—60% животные). Эти средние величины могут быть уменьшены, реже — увеличены с учетом состояния больного. Раннее применение диеты с умеренным ограничением белка может замедлять прогрессирование болезни. При выраженной ХПН применяют диеты № 7Б или № 7А, содержащие в среднем соответственно 40 г или 20—25 г белка, из которых 70—75% животные, т. е. за счет молочных продуктов, яиц, рыбы и мяса. Длительность пребывания на низкобелковой диете № 7А зависит от времени улучшения состояния больного. Наличие лечебного эффекта допускает перевод на диету № 7Б, на фоне которой периодически (1—3 раза в неделю) в виде «зигзагов» применяют диету № 7А.
С одной стороны, нецелесообразно очень продолжительное применение малобелковой диеты № 7А при выраженной ХПН. С другой стороны, не следует увеличивать в диете таких больных содержание белка выше 50—60 г в день. В каждом приеме пиши должно быть сочетание животных и растительных белков, что улучшает использование организмом аминокислот. Не следует на ужин применять только растительную пищу, а на завтрак — только животные продукты. Например, целесообразно вводить яичные белки или желтки в запеканки из тыквы и яблок, моркови, цветной капусты. Малобелковые рационы должны иметь достаточную энергоценность из расчета 30—45 ккал на 1 кг нормальной массы тела в зависимости от пола, возраста и состояния больного.
Потребление жидкости при нормальном или повышенном (в начальной стадии ХПН) выделении мочи не ограничивается, но в среднем оно должно соответствовать количеству мочи, выделенному за предыдущие сутки, с добавлением 400—500 мл. При подъеме артериального давления, прибавке массы тела на 0,5 кг и более за неделю, наличии отеков потребление жидкости (и поваренной соли) уменьшают.
Диеты № 7А и 7Б предусматривают приготовление пищи без поваренной соли. При отсутствии артериальной гипертензии, отеков, недостаточности кровообращения в начальной стадии ХПН можно использовать 4— 5 г и более поваренной соли в день, а при выраженной ХПН — 6—8 г и более. Сначала в диету включают 2—3 г поваренной соли (для подсаливания пищи), постепенно увеличивая ее количество под контролем выделенной за сутки мочи (если оно уменьшилось, то не увеличивают соль в диете) и артериального давления. При конечной (терминальной) стадии ХПН содержание поваренной соли в диете доводят до 8—12 г, количество свободной жидкости увеличивают до 2 л. Для нормализации нарушенного при ХПН обмена фосфора и кальция, профилактики возможного поражения костей (почечная остеодистрофия) большое значение имеют уменьшение содержания фосфора в рационе до 1000—1200 мг и увеличение кальция до 1200—1500 мг. Ограничение потребления фосфора положительно влияет и на состояние почек при ХПН.
Специальная картофельная диета при хроническом гломерулонефрите с ХПН состоит из 1 кг картофеля (масса нетто), 300 г других овощей или фруктов, 50 г растительного и 70 г сливочного масла, 50 г сахара. В диеты включают безбелковый и бессолевой хлеб, диетические крупы и макаронные изделия, саго из крахмала, в которых очень мало белка.
Диеты № 7А и 7Б не обеспечивают полностью потребность больного ХПН в витаминах, железе, кальции, что требует дополнения диет препаратами этих пищевых веществ.
При конечной (терминальной) ХПН аппаратом «искусственная почка> проводят гемодиализ — очищение крови от азотистых и других продуктов обмена веществ, ведущих к уремии.
Принципы питания при гемодиализе (диета № 7Г):
1) с учетом потерь белка и аминокислот при диализе, его частоты и продолжительности содержание белка в рационе составляет от 0,8 до 1,2 г на 1 кг нормальной массы тела больного, в среднем 60—70 г (70— 75% животные);
2) физиологически нормальная энергоценность рациона из расчета 35 ккал на 1 кг массы тела (в среднем 2100— 2400 ккал) при нормальном содержании углеводов (300—350 г) и ограничении сахара, умеренном ограничении жиров за счет животных жиров (70—80 г, из них 30% растительных масел). Особенности состава углеводов и жиров важны для предупреждения нарушений жирового обмена, но имеют меньшую значимость, чем энергоценность рациона. Поэтому при плохом аппетите допустимо увеличение легкоусвояемых углеводов (мед, варенье и др.) в диете;
3) количество поваренной соли и жидкости в рационе зависит от уровня артериального давления и степени задержки воды в организме. При артериальной гипертензии и задержке воды потребление соли и жидкости резко ограничивают. При сохранении мочевыделения (диуреза) количество жидкости составляет 0,4—0,5 л плюс величины суточного диуреза. Пищу готовят без соли, хлеб бессолевой. При отсутствии артериальной гипертензии и отеков выдают на руки больному 3—4 г поваренной соли;
4) в рационе увеличивают содержание кальция (не менее 1 г), железа, витаминов С и группы В за счет их пищевых источников и препаратов; количество фосфора ограничивают до 1 г в день; потребление калия — не более 2—3 г в день, а при уменьшении диуреза (олигурия) исключают богатые калием продукты;
5) для улучшения вкусовых качеств пищи необходима разнообразная кулинарная обработка, включая тушение и легкое обжаривание, добавление пряных овощей и пряностей, лимонной кислоты, уксуса и т. д.;
6) рацион планируется индивидуально с учетом частоты и продолжительности гемодиализа и состояния больного.
Диета может отличаться в дни диализа и дни без него. При потере аппетита в дни диализа надо обеспечить увеличение потребления пищи между днями процедур. Целесообразен частый прием пищи малыми порциями.
В диете № 7Г рекомендуются следующие продукты и блюда с ориентировочным указанием их количества:
1) хлеб бессолевой из муки высшего сорта — 150 г или меньше при увеличении в рационе круп;
2) супы (до 250 г) овощные (борщ, щи и др.), с саго, молочные;
3) мясо и рыба нежирных сортов — до 100 г, различные блюда после отваривания с последующим запеканием или обжариванием;
4) молоко и кисломолочные напитки — 150—200 г, сметана — 50 г, творог — 30—40 г; яйца — 1 —1,5 штуки всмятку, в блюда, белковые омлеты;
крупы ограниченно, предпочтительны саго, рис; в среднем 200 г картофеля и 300 г овощей, различные блюда;
5) закуски в виде овощных и фруктовых салатов, винегретов;
6) фрукты и ягоды — 250—300 г, в сыром и вареном виде, муссы, желе; мед, варенье, до 20 г сахара; соусы томатный, сметанный, кисло-сладкие и кислые овощные и фруктовые подливки, лимонная кислота, уксус, пряные овощи и пряности, ограниченно — хрен, перец, горчица;
7) некрепкий чай, кофейные напитки, овощные и фруктовые соки; 20 г сливочного и 25 г растительного масла.
Схема диетотерапии ХПН по Т. Д. Никула (1983), включающая варианты применяемых диет, представлена ниже.
Диеты и содержание в них белка в зависимости от выраженности хронической недостаточности почек
| Стадия хронической недостаточности почек | Рекомендуемые диеты и содержание в них белка |