Можно ли баклажаны при панкреатите
При развитии панкреатита очень важно соблюдать диету, так как любые погрешности в питании могут стать причиной обострения болезни. Больному необходимо постоянно ограничивать себя в еде, исключая из рациона не только жирные и жареные блюда, но и некоторые овощи. И чтобы не навредить себе, многие пациенты задаются вопросом о том, можно ли есть баклажаны при панкреатите, ведь этот овощ весьма распространен в нашей стране и является доступным каждому. Естественно, что с этим вопросом лучше всего обращаться к врачу, но так как на посещение специалистов у большинства просто не хватает свободного времени, они начинают искать ответ на этот вопрос в интернете. И сейчас вы получите его в полном объеме.
В чем польза баклажанов?
Прежде чем говорить о том, можно или нет баклажаны при панкреатите, необходимо несколько слов сказать о пользе этого овоща для человеческого организма. В его составе очень мало жиров, углеводов и кислот, но при этом находится огромное количество полезных микро- и макроэлементов, необходимых для нормального функционирования организма. Среди них имеются:
Низкое содержание углеводов делает баклажан низкокалорийным и диетическим овощем. Поэтому их рекомендуется включать в ежедневный рацион лицам, страдающим от избыточной массы тела. При этом нужно отметить, что его употребление полезно не только при ожирении, но также и при таких недугах:
Полезными баклажаны являются и для совершенно здоровых людей. Они обеспечивают надежную поддержку иммунной системе и способствуют профилактике различных заболеваний.
Можно или нельзя?
Главная причина, по которой не рекомендуется употреблять в пищу баклажаны при панкреатите и холецистите, это повышенное содержание в этих овощах алкалоидов, аскорбиновой кислоты и фитонцидов. Казалось бы, в этом нет ничего особенного, но эти вещества активизируют проэнзимы в поджелудочной железе, что часто приводит к обострению воспалительных процессов. Поэтому кушать этот овощ следует очень осторожно, соблюдая все правила его приготовления.
Вторая причина, по которой врачи советуют исключить баклажаны из рациона при развитии панкреатита, это повышенное содержание в них сахара. При возникновении воспалительных процессов в поджелудочной железе повреждаются ее клетки, выработка инсулина снижается. А так как в организме наблюдается дефицит этого вещества, большое поступление сахара может стать причиной повышения уровня глюкозы в крови. Это, в свою очередь, дает «команду» поджелудочной быстрее вырабатывать инсулин. В результате этого орган сильно перегружается и его функциональность снижается еще больше.
Более того, в баклажанах находятся вещества, которые повышают отделение желчи, что становится причиной нарушения работы клапанного аппарата и ее проникновения в панкреатический сок. Это провоцирует появление частой отрыжки с привкусом горечи и различных расстройств со стороны пищеварительного тракта. А повышенное содержание клетчатки в баклажанах становится причиной возникновения диареи и метеоризма.
Но несмотря на то что этот овощ может стать причиной появления различных расстройств при панкреатите, это не говорит о том, что его следует вообще исключить из рациона. В нем содержится масса полезных веществ, которые помогают пищеварительной системе справляться со своими функциями. Однако употреблять баклажан при остром течении панкреатита и при обострении хронического категорически нельзя.
Кушать его разрешается только в период стойкой ремиссии. При этом употреблять его в сыром виде не стоит. Перед употреблением баклажан следует либо сварить, либо пропарить на пару. И лучше всего, если он будет сочетаться с другими овощами, разрешенными при этом недуге.
Из баклажанов можно готовить различные супы, гарниры и салаты. Но перед этим его необходимо в обязательном порядке очистить от кожуры, в противном случае приготовленное блюдо будет горчить. Чтобы избавить его от горечи, многие специалисты советуют не только очищать баклажан от кожуры, но и замачивать его в подсоленной воде.
Вводить этот овощ в рацион рекомендуется не ранее чем через 4-6 недель после снятия болевого приступа. И если реакция организма на употребление отварного или приготовленного на пару баклажана будет нормальной, его можно готовить и другими способами, например, запекать или тушить. Однако кушать блюда с этим овощем можно небольшими порциями.
В тех случаях, когда после употребления баклажана у пациента отмечаются какие-либо расстройства со стороны пищеварительной системы, его следует исключить из рациона до полного выздоровления либо же снизить количество его употребления до минимума.
Если же никаких отрицательных реакций организма на этот овощ не отмечается, его включение в ежедневный рацион вполне возможно. При этом он принесет немалую пользу:
Но учитывая то, что баклажаны имеют и полезные, и вредные свойства, прежде чем включать его в рацион, следует обязательно проконсультироваться с врачом.
В каких количествах можно кушать баклажаны при панкреатите?
Сказать точно, в каких количествах модно кушать баклажаны при панкреатите, нельзя. Норма этого овоща в сутки индивидуальна для каждого и зависит от того, как именно организм человека переносит его. Организм некоторых больных адекватно реагирует на него и в больших количествах, а некоторым пациентам становится плохо даже после употребления небольшого количества баклажана. Поэтому здесь нужно сказать, что для определения суточной нормы этого овоща потребуется провести эксперимент. Для начала следует вводить его в рацион в очень маленьких количествах (не более 10-20 г). И если организм переносит его хорошо, можно постепенно увеличивать его содержание в блюдах.
Следует отметить, что панкреатит, как и любое другое заболевание, может проявляться по-разному. И если у пациента он развивается в острой форме, потребуется полностью изменить свои взгляды на рацион. Очень важно устранить из него все продукты питания, которые провоцируют появление болевого приступа. И если после баклажана также отмечаются болезненные ощущения в проекции поджелудочной, его тоже потребуется исключить из рациона.
И это касается не только баклажана, но и других овощей. Многие из них оказывают сильную нагрузку на поджелудочную железу, поэтому при составлении ежедневного меню следует обязательно учитывать все рекомендации, данные врачом.
Баклажановая икра при панкреатите
Самое распространенное блюдо в нашей стране, которое готовится с участием баклажанов, это баклажановая икра. Она также разрешается при панкреатите, но при ее приготовлении следует учитывать некоторые нюансы. Ни в коем случае нельзя:
Все, что должно содержаться в диетической баклажановой икре, это:
Все овощи нужно очищать от кожуры и тушить, а после измельчать до пастообразной и однородной консистенции. Только так полученная икра будет легко перевариваться и принесет большую пользу организму.
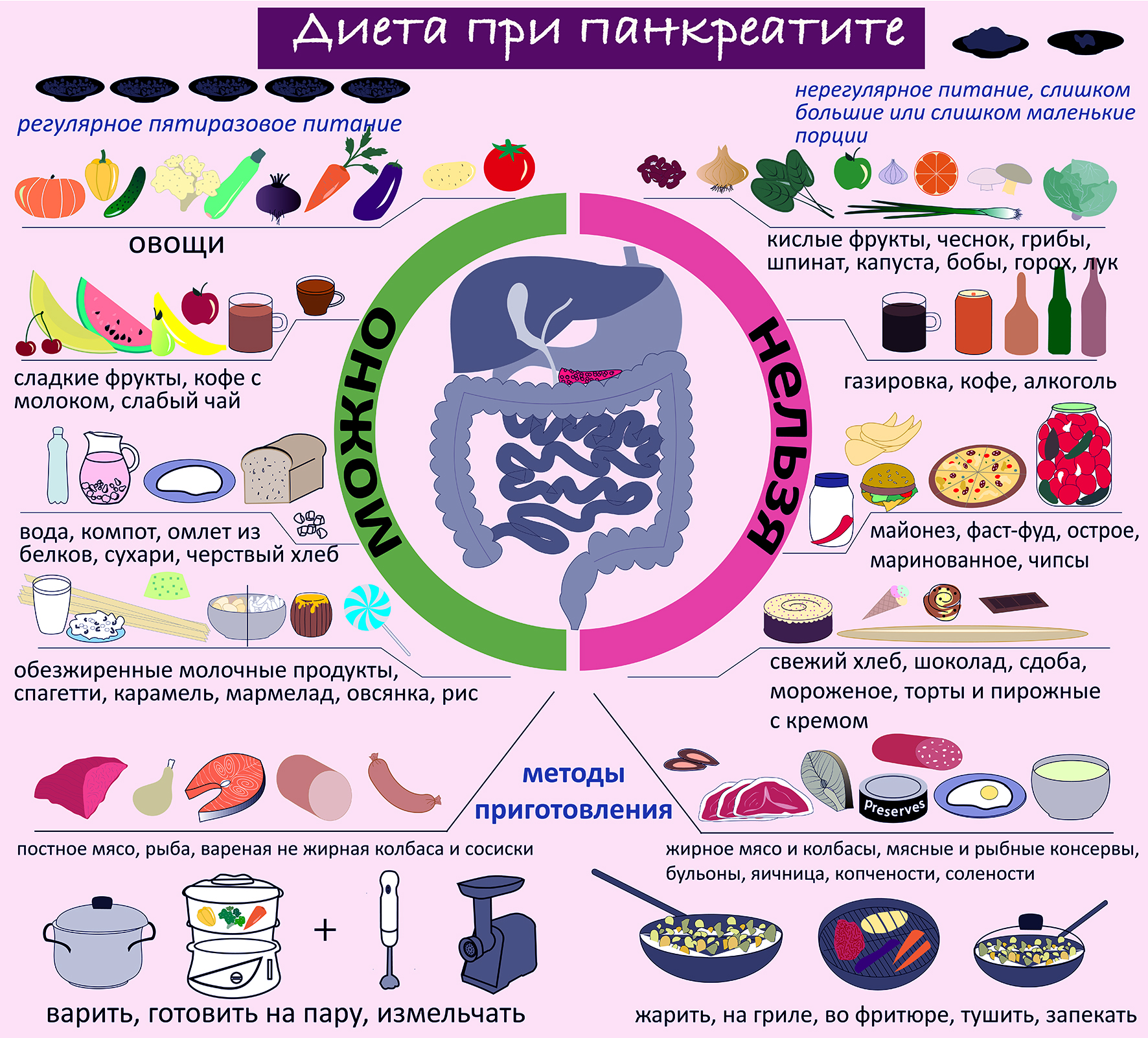
Диета при панкреатите: особенности, что можно есть и что нельзя
Особенности диеты при панкреатите поджелудочной железы
Поджелудочная железа является главным помощником правильного пищеварения. Без нее невозможен процесс усвоения еды и полезных веществ. Орган вырабатывает особые ферменты, благодаря которым происходит расщепление продуктов на более простые вещества и их успешное всасывание. С такой задачей справляется только здоровая железа. При воспалительных поражениях прием жирной, острой и тяжелой пищи значительно увеличивает нагрузку на орган и переваривание пищи нарушается.
При возникновении панкреатита различной клинической формы важно не только есть разрешенные продукты, а также придерживаться определенных рекомендаций в диете:
Питаться следует маленькими порциями и часто до 5-6 раз. За один прием желательно съедать не более 300 г.
В процессе варки продуктов, их стоит подвергать химическому щажению. Поэтому из рациона больного полностью убирают все, что может вызвать раздражение органа. Пищу рекомендуется варить, выпекать или готовить на пару.
Важно соблюдать механическое щажение желудочно-кишечного тракта. С этой целью всю еду употребляют исключительно в измельченном виде или протирают через терку.
Необходимо контролировать потребление жиров. Их максимально разрешенное количество 50 г. Данный объем равномерно распределяется на все приемы пищи в течение дня. Различные жиры допустимы только в процессе варки, в чистом виде жирные продукты противопоказаны.
Суточная норма белка животного происхождения не выше 60% или приблизительно 200 г в день.
Важно убрать из рациона пищу, которая провоцирует развитие метеоризма.
Диета предполагает ограничение соли и соленых блюд. В сутки допустимо не более 3 г.
Не стоит налегать на сладости и сахар в чистом виде. Его количество в день не должно превышать 40 г. Общее количество углеводистой еды в рационе 350 г. Можно использовать сахарозаменители.
Что можно кушать при панкреатите
Согласно диете, при воспалительном поражении поджелудочной железы можно есть:
Диетическая рыба и мясо, сваренные на пару или запеченные.
Растительное масло в процессе приготовления пищи.
Яйца, сваренные на пару без желтка.
Несвежий хлебобулочные изделия.
Домашние соки из овощей, минеральная вода, чай листовой слабой заварки.
Что нельзя есть при панкреатите
Запрещается при любой форме панкреатита употреблять:
Наваристые жирные супы, с добавлением гороха, фасоли и мяса.
Острые и кислые соусы, майонез, кетчуп, хрен и горчица.
Жирные виды мяса и рыбы, копчения, колбаса.
Диета при остром панкреатите поджелудочной железы
При остром панкреатите, особенно в стадии обострения важно обеспечить больному полный покой. В этот период рекомендуют голод, чтобы снизить нагрузку с поджелудочной железы. Поэтому в первые 1-3 дня назначают внутривенные вливания для поддержания жизнедеятельности организма. Если отсутствует тошнота и рвота, дают воду Ессентуки, Боржоми или слабый теплый чай, отвар до 1-1,5 л в сутки. В зависимости от состояния, на 2-3 день пациенту разрешают привычно питаться, но небольшими порциями.
Диета при остром воспалении органа предполагает употребление овощных супов, постного мяса и рыбы, пюре из полусладких, некислых фруктов и овощей. Из напитков разрешаются кисели, компоты, отвар из ягод шиповника, чай слабой заварки. Следует исключить жиры и соль при приготовлении блюд.
Режим питания при хронической форме панкреатита
Диета при хронической форме воспаления железы должна соответствовать главным требованиям лечебного питания. Но в данном случае еду вовсе не обязательно измельчать или перетирать.
При таком состоянии важно придерживаться полноценного питания, которое позволит снизить воспаление и улучшит работу органа.
Пациенту запрещается употреблять жирное, острое, продукты, провоцирующие процесс брожения и раздражение железы. Также исключают эфирные масла, специи и приправы с яркими вкусами и экстракты.
Из ягод разрешается рябина, смородина, малина в виде напитков. Фрукты едят обязательно, это главный источник витаминов и микроэлементов. При хронической форме допустимо есть бананы, дыню, сливы, запеченные груши и яблоки без сахара.
Супы должны быть овощными. Хлеб больным дают несвежий. В качестве питья станут полезными отвар шиповника, компот, кисель, минеральная вода.
Следует ограничить сладости, из молочных продуктов предпочтительны обезжиренный творог, сметана, кефир и йогурт без добавок.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Диета при хроническом панкреатите (Диета №5)
Если поставлен диагноз хронический панкреатит, то больному придётся уже всю оставшуюся жизнь придерживаться определённых ограничений в питании. Нередко страдальцы тяжело переносят вынужденные перемены в привычном рационе, а бедные родственники не знают чем накормить близкого человека, чтобы и диета при хроническом панкреатите была соблюдена, и пища отличалась вкусом и разнообразием. На самом деле всё не столь печально, при современном уровне кухонной техники и широком ассортименте продуктов на прилавках магазина, больного можно накормить вкусно и быстро с соблюдением всех врачебных рекомендаций.
Особенности питания при хроническом панкреатите
Ещё советскими диетологами была разработана специальная диета при хронической форме заболевания, которая получила название «диета № 5». Несмотря на солидный возраст этой диеты, она по-прежнему незаменима и действенна для тех, кто живёт с диагнозом хронический панкреатит.
Диета № 5 отличается повышенным содержанием белка и большим количеством паровых блюд. Поэтому, если в семье есть больной панкреатитом, то лучше приобрести пароварку. Кстати, на ней можно готовить вкусные и полезные для здоровья блюда для всех членов семьи.
В период приступа болезни рекомендуется впервые дни вообще отказаться от еды и ограничиться лишь питьём воды и слабого отвара шиповника. Тем более, что употреблять пишу в это время обычно и не хочется. Начиная с третьего дня можно включать постепенно в рацион протёртые вегетарианские супы, нежирные сорта рыбы и птицы, каши, постный свежий творожок и сыр. Фрукты и овощи необходимо употреблять в запечённом виде. А для питья готовить отвар плодов шиповника, зелёный чай с молоком, овощные и фруктовые некислые соки. Вкусно и полезно готовить также муссы из натуральных сиропов и соков, а так же картофельные соки.
Диета при хронической форме заболевания
Мусс на вишнёвом сиропе. Один стакан вишнёвого сиропа развести одним стаканом охлаждённой кипячёной воды, добавить полторы столовые ложки замоченного загодя желатина. Смесь довести до кипения и охладить. Полученную массу взбить венчиком и разлить в специальные формочки, поставить в холодильник.
Рекомендации к питанию больного хроническим панкреатитом
1. Ешьте только слегка теплую пищу. Исключите навсегда холодные напитки и горячие блюда!
2. Питайтесь дробно, по 5-6 раз в сутки и никогда не переедайте!
3. По возможности кушайте в одно и то же время, тогда поджелудочная железа не будет работать впустую.
7. Ограничьте количество потребляемой соли до 10 грамм в сутки.
Минеральная вода при хроническом панкреатите
Лечебный свойства минеральных вод обусловлены содержанием в них активных биологических компонентов. Особенно полезны для пищеварительной системы такие воды, как Архыз, Нафруся, Ессентуки № 17 и Славяновская. Они хорошо себя зарекомендовали при лечении патологий кишечника, желудка, печени и поджелудочной железы. При попадании внутрь минеральная вода, благодаря содержащимся в ней микроэлементам, газам и солям, оказывает благотворное химическое воздействие. Наиболее эффективно пить воду прямо из источника, где присутствуют все её естественные свойства. Но лечение минеральной водой можно проводить и дома. Бутылку с водой необходимо открыть за 10-15 минут до употребления, либо подогреть на водяной бане. При заболеваниях поджелудочной железы рекомендуется употреблять минеральную воду 3 раза в день за 40-60 минут до еды.
Минеральные воды марки Ессентуки № 4, Боржоми и Смирновская:
обладают хорошим противовоспалительным эффектом;
снимают застойные процессы в поджелудочной железе и желчных протоках;
способствуют нормальной работе желудки и кишечника.
Употреблять их нужно в тёплом виде, начав приём с 1/4 стакана, постепенно доведя дозу до полстакана. Пить воду надо медленно, маленькими глоточками. Обычно продолжительность курса колеблется от 3-х недель до полугода. Необходимо помнить, что лечение минеральной водой при хроническом панкреатите можно проводить лишь в стадии ремиссии, и ни коем случае нельзя при обострении заболевания!
Диета при панкреатите
Поджелудочная железа
Если человек здоров и счастлив, нет повода вспоминать, что в его организме функционирует очень важный орган – поджелудочная железа. Она расположена позади желудка, тесно примыкая к двенадцатиперстной кишке, между ними и позвоночником, поперечно на уровне тел I—II поясничных позвонков. Поджелудочная железа взрослого человека имеет длину 14—22 см, ширину 3—9 см, толщину 2—3 см, при массе около 70—80 г. Почему же эта железа так запрятана в организме?!
Уже в Талмуде встречается описание поджелудочной железы, где она названа «пальцем бога». Везалий в 1543г. так пишет о поджелудочной железе: «в центре брыжейки, расположено большое железистое образование, надежно поддерживающее самые первые и значительные разветвления сосудов».
Поджелудочная железа — важнейший участник пищеварительного процесса, она секретирует основные ферменты для переваривания жиров, белков и углеводов: панкреатическую липазу, амилазу, трипсин и химотрипсин. Основной панкреатический секрет — протоковых клеток – содержит ионы бикарбоната, участвующие в нейтрализации кислого желудочного содержимого. В главный выводной проток, открывающийся в двенадцатиперстную кишку, поступает секрет поджелудочной железы, накапливающийся в междольковых протоках. Ферменты выделяются в неактивной форме, это препятствует энзимному повреждению поджелудочной железы, что может наблюдаться при панкреатите. В ответ на секрецию панкреатического сока, клетками желудка и двенадцатиперстной кишки, продуцируются активные вещества – гормональной природы — гастрин, холецистокинин и секретин, что обеспечивает гормональную регуляцию экзокринной функции поджелудочной железы.
Островковые клетки – островки Лангерганса, расположенные между дольками, функционируют, как железы внутренней секреции, секретируя непосредственно в кровоток глюкагон и инсулин — гормоны, регулирующие углеводный обмен веществ. Глюкагон повышает, а инсулин понижает уровень глюкозы в крови.
Причины развития панкреатита: частое употребление острой, жареной, жирной пищи, переедание, злоупотребление спиртных напитков, нервно-психические перевозбуждения, перенесенные вирусные инфекции и интоксикации.
Самым главным симптомом панкреатита являются жгучие боли в верхних отделах живота, в левом подреберье, иногда с иррадиацией в область сердца, в позвоночник, которые могут продолжаться от нескольких часов до нескольких суток.
Приступы, характеризуются сильными болями, потерей аппетита, слабостью, отрыжкой, метеоризмом, урчанием в животе. Часто присоединяются тошнота, рвота, может быть снижение температуры, дрожь в теле. Длительно сохраняется диарея, даже при соблюдении правильного питания. Кашицеобразный стул с непереваренными частичками пищи, может иметь пенистую консистенцию с неприятным запахом. Больной может очень резко потерять в весе. Данный вид панкреатита в ряде случаев приводит к развитию сахарного диабета.
Лечение чаще всего острого панкреатита в стационаре, т.к. при выраженном болевом синдроме может развиться потеря сознания или шоковое состояние. Хронический панкреатит требует длительного комплексного лечения и наблюдения врача.
Диета при панкреатите
После острого приступа или обострения хронического панкреатита, первые 3-4 дня — необходимо строгое соблюдение полного голода, можно употреблять только минеральную воду без газа. Диетическое питание начинается не раньше, чем с четвертого дня. В лечебных учреждениях назначают, по общей, принятой методике диетическое питание при панкреатите – диету № 5.
В основе диеты:
Масло добавляют в холодном виде, не допуская его термической обработки, обжарки, т.к., образуются вещества, вредные для поджелудочной железы и желчного пузыря. Необходимо исключить потребление продуктов после обжаривания, приготовления на гриле, копчения, смоления;
Разрешено употреблять в питание:
Продукты, запрещенные к потреблению:
После обострения заболевания рекомендуется соблюдать диету не менее 8 — 9 месяцев. А далее правильное питание всю жизнь. Диета при хроническом панкреатите – это определенная культура питания, которая надолго входит в жизнь человека. Потому что даже небольшие отступления от привычного питания могут дать дополнительную нагрузку на функцию поджелудочной железы и вызвать приступы панкреатита.
Помочь и улучшить процессы пищеварения могут продукты жизнедеятельности полезных бактерий, их бактериальные ферменты. Длительно можно принимать, для улучшения усвоения питательных веществ и уменьшения нагрузки на поджелудочную железу, функциональное питание – Гармонию жизни. Продукт содержит живые лакто— бифидобактерии, продукты их жизнедеятельности с питательными, защитными механизмами действия на слизистые, пектин, уменьшающий бродильные процессы, газообразование, а главное нет белков коровьего молока и молочного сахара, что противопоказано при нарушении функции поджелудочной железы.
Соблюдение диетических рекомендаций – это важнейшее лечебное мероприятие, доступное и полностью зависящее от желания и воли каждого, в том нуждающегося.
Можно ли баклажаны при панкреатите или нет: правила и нормы употребления, допустимые рецепты
Многих людей, страдающих панкреатитом, интересует вопрос, можно ли употреблять блюда из баклажанов. Болезнь требует соблюдения специальной диеты, предусматривающей отказ от тяжелой пищи. Входит ли баклажан в список разрешенных продуктов и если да, в каком виде и количестве его можно есть?
Можно ли есть баклажаны при панкреатите
Употребление этих фиолетовых овощей при панкреатите разрешено только на стадии ремиссии. При обострении болезни такая пища категорически запрещена.
Врачи рекомендуют пациентам, перенесшим воспаление поджелудочной железы, постепенно возвращать в рацион блюда из баклажанов. Этот вкусный и полезный продукт включают в меню после окончательной реабилитации, когда наступит устойчивая ремиссия.
Химический состав
Баклажан, или паслен темноплодный, имеет богатый состав, делающий его полезным для здоровья. Мясистые плоды богаты макро– и микроэлементами (калием, фосфором, кальцием, серой, магнием, натрием, железом, цинком, йодом, селеном).
В продукте содержатся незаменимые и заменимые аминокислоты, ряд полифенолов, в частности хлорогеновая кислота.
В плодах, покрытых темной глянцевой кожурой, высоко содержание антоцианов — веществ, обладающих антиоксидантными, противовоспалительными, бактерицидными, спазмолитическими свойствами.
В составе паслена темноплодного много клетчатки, необходимой для нормального протекания пищеварительного процесса.
Баклажан — кладезь витаминов. Он богат:
Пищевая ценность
Баклажан — низкокалорийный продукт: 100 г овоща содержат всего 24 ккал.
В составе мясистых плодов:
Аргументы за и против
Несомненные преимущества овоща — его полезные для человека свойства и приятный вкус.
Однако фитонциды и алкалоиды, содержащиеся в баклажанах, способны усугубить воспалительный процесс при панкреатите. Если правильно приготовить плоды, их разрешено включать в рацион больного.
Польза и вред баклажанов при заболевании
При хорошей переносимости продукта он положительно влияет на организм:
Наиболее полезные свойства наблюдаются у молодых плодов. Перезрелые баклажаны содержат вредный соланин.
При регулярном употреблении баклажаны предупреждают воспалительный процесс в поджелудочной железе и очищают орган от токсинов.
При обострившемся панкреатите овощи не едят, так как они:
Баклажаны в период обострения панкреатита
Включение блюд из овощей в меню больного острым панкреатитом недопустимо. В плодах содержатся алкалоиды, фитонциды, аскорбиновая кислота, которые усугубляют воспалительный процесс, вызывают ухудшение самочувствия, усиливают болевой синдром.
Справка. Баклажан при остром панкреатите может спровоцировать панкреонекроз. Это опасное состояние, при котором нарушаются механизмы защиты, больной орган начинает сам себя переваривать.
При хронической форме
В состоянии ремиссии, когда заболевание проявляется значительным ослаблением или исчезновением неприятных симптомов, употребление мясистых плодов безвредно. Баклажанные блюда возвращают в рацион осторожно и постепенно, соблюдая рекомендации врача по диетическому питанию.
При холецистите
При воспалении желчного пузыря употребляют баклажаны с осторожностью. В периоды обострения болезни продукт исключают из рациона.
В состоянии ремиссии холецистита блюда из овощей не приносят вреда человеку.
Правила употребления и нормы при панкреатите
Добавлять в меню блюда из баклажанов начинают постепенно, маленькими порциями, рассчитывая количество индивидуально для каждого пациента.
Внимание! Нежелательно использовать перезревшие плоды из-за содержащегося в них соланина. Накануне готовки овощи вымачивают в соленой воде, чтобы устранить это вещество.
Для включения в рацион человека, страдающего хроническим панкреатитом, подходят сорта баклажанов со светлой кожурой и мякотью, не склонной к потемнению.
Здоровому взрослому человеку рекомендовано употреблять не больше 200 г овощей в сутки, ребенку от 5 лет — 100 г.
В каком виде лучше есть баклажаны: рекомендации и рецепты
Начинают включать баклажаны в рацион больного с супа-пюре. Если после этого состояние человека не ухудшается, овощи добавляют в тушеном или запеченном виде.
Страдающим панкреатитом нельзя есть жареные продукты или пищу с большим содержанием жиров.
Баклажанная икра
Для больных панкреатитом и холециститом разрешена баклажанная икра. Приготовить ее просто:
Допустимо смешать баклажаны с измельченной отварной морковью.
Важно! Магазинная овощная икра не подходит для больных панкреатитом. В ней содержится много острых специй, ароматизаторов и консервантов.
Домашнюю заготовку употребляют умеренно, т. к. в большом количестве продукт способен спровоцировать обострение болезни.
Баклажанные рулетики
Еще один полезный рецепт. Для приготовления берут:
Приготовление:
Баклажаны на пару
При хроническом панкреатите в меню включают баклажаны, приготовленные в пароварке без добавления масла.
Для этого потребуется:
Приготовление:
Такие овощи станут отличным гарниром на ужин.
Противопоказания
Паслен темноплодный противопоказан при:
Продукт не дают детям, не достигшим трехлетнего возраста. Желудку маленького ребенка еще трудно переваривать такую пищу.
Меры предосторожности
Можно или нет употреблять баклажаны при панкреатите, обсуждают с лечащим врачом. В некоторых случаях от них полностью отказываются или ограничивают норму потребления.
В период ремиссии блюда вводят в рацион больного небольшими порциями. Например, достаточно съедать по 2 ст. л. баклажанной икры в день. Если продукт не вызывает дискомфорт, его количество увеличивают. При возникновении неприятных ощущений плоды убирают из меню.
Заключение
Баклажанные блюда при панкреатите следует есть осторожно и умеренно, только в фазе ремиссии. Несмотря на полезные свойства этого овоща, он способен ухудшить самочувствие человека. При обострении болезни его вовсе исключают из рациона.
Добавляют его в меню после полной реабилитации постепенно, небольшими порциями. Плоды запекают, тушат, готовят из них суп-пюре, икру без добавления острых приправ и с небольшим количеством масла.