Можно ли беременеть после дисплазии
Санкт-Петербург
Записаться на прием
Дисплазия шейки матки протекает бессимптомно и может приводить к раку. Чтобы не доводить до онкологии, нужно знать, как вовремя распознать и вылечить болезнь.
Как дисплазия связана с раком?
В большинстве случаев дисплазию запускает вирус папилломы человека (ВПЧ) после проникновения в ткани влагалищной части шейки матки. Постепенно развивается хроническое воспаление шейки, а в тканях начинают размножаться измененные клетки. Чем больше таких клеток, тем выше риск рака. В зависимости от количества измененных клеток различают стадии дисплазии шейки матки.
Стадии развития дисплазии
Поверхность слизистой оболочки шейки матки выстилают четыре слоя плоского эпителия. Согласно международной классификации, существует три стадии дисплазии, которые отличаются глубиной поражения этих слоев измененными клетками.
Классификация стадий развития дисплазии шейки матки
Дисплазия первой степени, самая легкая, характеризуется незначительным числом измененных (атипических) клеток, и они выявляются менее чем в трети толщины эпителия. Риск развития рака шейки матки на этой стадии составляет до 1%.
При дисплазии второй стадии изменения затрагивают два из четырех слоев плоского эпителия, нижний и средний. Это умеренная дисплазия, ей соответствует 5%-ный риск заболеть раком шейки матки.
Симптомы дисплазии шейки матки
Дисплазия шейки матки не имеет самостоятельного проявления и протекает незаметно. Считается, что примерно 10% женщин даже не догадываются, что у них есть этот недуг.
Между тем у женщин с дисплазией шейки чаще встречается микробная инфекция, проявляющаяся кольпитом или цервицитом с соответствующими симптомами такими, как жжение, зуд, необычные выделения из влагалища (необычного цвета или с неприятным запахом, иногда кровянистые).
Такие проявления нездоровья должны насторожить женщину и стать поводом для обращения к гинекологу и тщательного обследования на предмет выявления дисплазии шейки матки.
Диагностика
Для диагностики дисплазии шейки матки проводится комплексное обследование. В числе применяющихся методов:
При необходимости лечащий врач может назначить пациентке дополнительные исследования, например, направить ее на цервикоскопию (диагностика состояния слизистой оболочки цервикального канала шейки матки с использованием гистероскопа), расширенное обследование на урогенитальные инфекции и т.д.
Лечение дисплазии
На основе результатов обследования лечащий врач выбирает метод лечения дисплазии. На первом этапе в обязательном порядке проводят терапию сопутствующих заболеваний таких, как кольпиты, цервициты и другие недуги, которые часто сопутствуют дисплазии.
После этого процесс, протекающей на 1-й стадии, обычно просто держат под контролем. Пациентке рекомендуют приходить на обследование методом кольпоскопии как минимум раз в полгода. Это необходимо, чтобы не упустить время и принять меры, если заболевание начнет прогрессировать. Иногда после успешного лечения воспалительных заболеваний дисплазия 1-й стадии регрессирует самостоятельно.
Хирургические методы лечения дисплазии шейки матки:
Можно ли беременеть, если диагностирована дисплазия шейки матки?
Беременеть, пока не вылечена дисплазия, не рекомендуется. Зачатие и вынашивание ребенка может ускорить прогрессирование недуга.
Профилактика дисплазии шейки матки
Чтобы предупредить развитие дисплазии, нужно прежде всего беречь свое здоровье: регулярно посещать гинеколога, избегать переохлаждения, беречься инфекций, передающихся половым путем.
Лечение воспалительных заболеваний очень важно доводить до конца.
Дисплазию вызывает вирус папилломы человека, а от самых онкогенных (провоцирующих рак) типов ВПЧ 16 и 18, сегодня можно сделать прививку.
Это отличная возможность обезопасить себя от инфицирования и связанных с ним проблем.
ОБСЛЕДОВАНИЕ И ЛЕЧЕНИЕ ПРОВОДИТСЯ НА НОВЕЙШЕМ
ВЫСОКОТЕХНОЛОГИЧНОМ ОБОРУДОВАНИИ
Дисплазия шейки матки
Среди женских заболеваний дисплазия шейки матки занимает большое место. Многие специалисты относят это заболевание к предраковым состояниям. Поэтому всем женщинам важно знать, что значит дисплазия шейки матки.
Для профилактики риска развития онкологии важно своевременно обнаружить и устранить данное заболевание.
Дисплазия шейки матки: симптомы
Чаще всего болезнь появляется в возрасте от 25 до 35 лет. При этом она не проявляет себя в выраженных клинических симптомах. Но при данной болезни нередко присоединяется микробная инфекция, которая может вызывать кольпит. В этом случае наблюдается жжение или зуд во влагалище. Также могут появиться выделения, которые отличаются неприятным запахом и необычным цветом. Также в них может быть примесь крови. Болевых ощущений обычно не бывает. Но обычно это зависит от того какой степени дисплазия матки. Даже после лечения воспалительных процессов может возникнуть регресс. В большинстве случаев рецидивы заболевания возникают достаточно редко. Заболевание обычно прогрессирует. Чаще всего диагноз невозможно поставить по симптомам. В таком случае большое значение будут иметь лабораторные исследования.
Дисплазия шейки матки: степени заболевания?
По уровню поражения слизистой оболочки различают несколько ступеней развития заболевания:
Возможность забеременеть при дисплазии
Многих женщин интересует вопрос, можно ли забеременеть после дисплазии шейки матки? Врачи дают осторожные прогнозы в данном случае. В результате изменения структуры тканей шейки могут появиться серьезные проблемы в этот период. Но дисплазия шейки матки и беременность все-таки являются совместимыми понятиями. Поэтому при легкой степени заболевания кесарево сечение может не применяться. В тяжелой стадии дисплазии больной назначают консультацию онкогинеколога. В этом случае можно положительно решить проблему: дисплазия шейки матки и планирование беременности.
Дисплазия шейки матки: почему появляется?
Чаще всего причины связаны с внутренними факторами. Но иногда это заболевание возникает из-за попадания вирусов в организм. Нередко причины возникновения дисплазии шейки матки связаны с заражением вирусом папилломы.
Также провоцирующими болезнь факторами могут быть:
Дисплазия шейки матки: лечение
Практически всех женщин интересует, можно ли вылечиться? На этот вопрос можно ответить утвердительно, но лечение должен назначать врач после полного обследования женщины.
Важно также какой степени заболевание, лечение будет напрямую от этого зависеть. При поверхностном поражении и возрасте пациентки не больше 20 лет можно некоторое время выждать и не предпринимать никаких мер. Но лечение дисплазии шейки матки в этом случае должно предусматривать обязательное гинекологическое обследование методом кольпоскопии 2 раза в год.
Если без сопутствующих заболеваний и вирусных инфекций протекает дисплазия матки, лечение будет таким же.
При осложнении вирусом папилломы развивается дисплазия тяжелой степени шейки матки. В данном случае после всестороннего обследования назначается хирургическое лечение заболевания.
Если поставлен диагноз дисплазия шейки матки, операция выполняется после проведения ряда противовоспалительных мероприятий. В качестве методов хирургического лечения можно отметить криоконизацию, электроконизацию, иссечение, ампутацию шейки матки и другие. Если выявлена тяжелая форма дисплазии шейки матки, может быть назначена ампутация. Но это происходит достаточно редко.
Записаться на консультацию специалиста можно по телефону +7 (846) 310-12-50
Стоимость услуг смотрите в разделе Цены
Прием ведут
Акушер – гинеколог
Врач первой квалификационной категории. Стаж работы более 10 лет.
Основные направления деятельности:
Акушер – гинеколог
Врач первой квалификационной категории. Стаж работы более 20 лет.
Основные направления деятельности:
Акушер – гинеколог
Заслуженный врач РФ. Врач высшей квалификационной категории.
Основные направления деятельности:
Акушер – гинеколог
Врач высшей квалификационной категории.
Основные направления деятельности:
Можно ли беременеть после дисплазии
Е.А.Ульрих (1, 2), Е.А.Вербитская (1), А.Ф.Урманчеева (1), Г.Ф.Кутушева (2)
(1) Кафедра онкологии ГБОУ ВПО СЗГМУ им. И.И. Мечникова Минздрава России, Санкт-Петербург; (2) Кафедра детской гинекологии и женской репродуктологииГБОУ ВПО СПбГПМУ Минздрава России, Санкт-Петербург
Введение
Рак шейки матки является самой распространенной гинекологической опухолью, сочетающейся с беременностью. Показатели заболеваемости инвазивным раком шейки матки составляют 0,1–12,0 на 10 тыс. беременностей [1–3]. Для преинвазивного рака распространенность выше и колеблется от 13 до 27 на 10 тыс. беременностей [3].
Тенденция к увеличению сочетания рака и беременности связана с отсрочкой деторождения. Так, средний возраст первых родов в цивилизованных странах, по данным Организации экономического сотрудничества и развития (OECD), в 2009 г. приблизился к 30 годам в отличие от 20–25 лет в 1970-х [4].
Кроме того, обращает на себя внимание высокая доля заболеваемости раком шейки матки среди молодых россиянок. По данным В.И. Чиссова, рак шейки матки занимает второе место в структуре заболеваемости женщин моложе 30 лет, составив 12,5 % случаев и уступив лишь гемобластозам [5].
Лечение рака во время беременности наиболее сложно, особенно в сочетании с опухолью шейки матки, поскольку пораженной оказывается непосредственно беременная матка. При выборе метода лечения важны морфологическая структура опухоли, стадия заболевания, срок беременности, а также желание пациентки сохранить или прервать беременность.
Диагностическая тактика при преинвазивном раке шейки матки
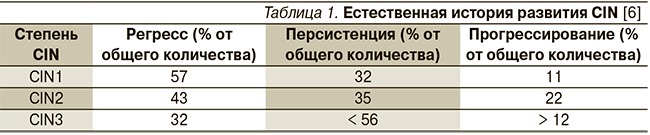
К преинвазивным формам рака шейки матки относятся дисплазии или цервикальные интраэпителиальные неоплазии 2–3-й степеней (Cervical Intraepithelial Neoplasia) – CIN. Под аббревиатурой CIN1 подразумевается легкая степень дисплазии, CIN2 – умеренная, CIN3 – тяжелая степень дисплазии и Ca in situ. Трансформация в инвазивный рак – как правило, многолетний, последовательным процесс, вероятность же обратного развития для CIN1 – 57 %, для CIN2 – 43, для CIN3 – 32 % (табл. 1) [6].
Частота встречаемости CIN во время беременности такая же, как и вне нее. В среднем у 0,5 % беременных выявляется цитологическая атипия [7]. Необходимо отметить, что при обследовании беременных увеличивается число как ложноположительных, так и ложноотрицательных цитологических результатов. Во время беременности активизируются процессы метаплазии цервикального эпителия, поэтому кольпоскопическая, цитологическая и гистологическая картины несколько меняются. С этим связана возможная гипердиагностика злокачественных процессов во время беременности. При цитологическом исследовании определяется активный цитолиз клеток с наличием массы «голых ядер».
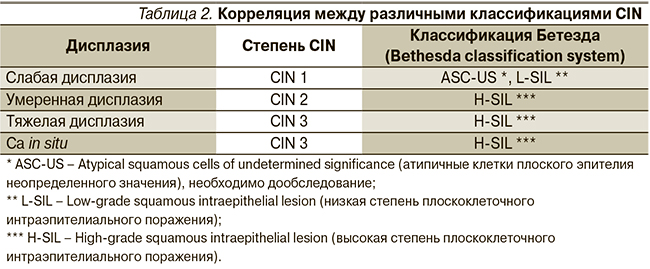
Существует несколько классификаций дисплазий шейки матки, относительное соответствие между ними представлено в табл. 2.
Американское общество кольпоскопии и патологии шейки матки (The American Society for Colposcopy and Cervical Pathology, ASCCP) при обнаружении «атипичных клеток плоского эпителия неопределенного значения» (ASC-US) или клеток со «слабой степенью плоскоклеточных интраэпителиальных поражений» (L-SIL) во время беременности рекомендует отложить начальную кольпоскопию на период до 6 недель после родов, поскольку вероятность обнаружить CIN2–3 в этих случаях после родов составляет только 3,7 % [8, 9].
Кольпоскопически во время беременности определяются белесоватые точечные возвышения в связи с очаговой физиологической гипертрофией эпителия, обширная сеть сосудов. Во II и III триместрах наблюдаются отечные гипертрофированные сосочки слизистой цервикального канала (физиологическая эктопия призматического эпителия), при расширенной кольпоскопии определяются белые пятна метаплазированного эпителия на фоне выраженного сосудистого рисунка, из расширенных протоков функционирующих желез выделяется вязкая слизь.
При обнаружении клеток с «выраженной степенью интраэпителиальных поражений» (H-SIL) ASCCP рекомендует кольпоскопию с прицельной биопсией. В отсутствие признаков инвазии рекомендуют повторную кольпоскопию и цитологическое исследование каждые 12 недель [8, 9].
При гистологическом исследовании, как правило, наблюдаются повышенная васкуляризация, отек, лимфоцитарная инфильтрация, децидуоподобная реакция стромы. Многослойный сквамозный эпителий нередко гиперплазирован с нарушением дифференциации клеток, может наблюдаться гиперплазия и пролиферация резервных клеток.
Необходимость диагностической конизации обсуждается лишь в случаях, если подозревается инвазивный процесс, или кольпоскопия выглядит неудовлетворительной, или цитологическая картина не коррелирует с кольпоскопической. По материалам НИИ онкологии им. Н.Н. Петрова из 11 беременных, которым на ранних сроках беременности была выполнена конизация шейки матки, у одной произошел выкидыш, у второй – массивное кровотечение, потребовавшее экстренных гемостатических мероприятий. Беременность 9 больных протекала благополучно: 5 родоразрешились в срок влагалищными родами, 1 пациентке выполнено кесарево сечение в связи со слабостью родовой деятельности; остальные 4 решили прервать беременность на раннем сроке [10]. Поэтому перед решением вопроса о проведении конизации необходимо обсудить с пациенткой риски акушерских осложнений, таких как кровотечение, истмико-цервикальная недостаточность и потеря плода.
Таким образом, при обследовании беременных женщин сохраняется принцип двухэтапности диагностики ранних форм рака шейки матки. Основным методом первичного выявления преклинического рака шейки матки является цитологическое исследование (I этап). При сомнительных и позитивных цитологических данных применяется комплекс диагностических методов: кольпоскопия, повторное цитологическое исследование и прицельная биопсия Ц как во время беременности, так и после (II этап). Как исключение – при подозрении инвазивного роста опухоли при нежелании женщины прервать беременность возможно выполнение атипичной конизации (меньшего по сравнению с общепринятым объемом) или клиновидной биопсии во время беременности.
Лечебная тактика при CIN
Тактика ведения беременных с CIN в настоящее время выжидательная, поскольку риск прогрессирования в инвазивный рак за столь короткий промежуток времени крайне низкий: 0,0–0,4 % [11].
Из 12 больных, прослеженных в НИИ онкологии им. Н.Н. Петрова, лечение Са in situ которых было отложено на послеродовый период (через 2–6 месяцев), у 8 в удаленном конусе шейки матки была выявлена карцинома in situ, у остальных 4 –эндоцервикоз [2]. Следовательно, конизация шейки матки может быть выполнена через 6–8 недель после завершения беременности, а именно: после срочных влагалищных родов.
Отсутствие необходимости кесарева сечения при CIN2–3 достаточно давно продемонстрировано рядом публикаций [12–14]: регресс интраэпителиальных неоплазий зарегистрирован в 60 % случаев после влагалищных родов и только в 0–40 % – после кесарева сечения, что позволяет рекомендовать роды через естественные родовые пути при CIN2–3.
В табл. 3 представлена лечебная тактика при CIN3 во время беременности.
Несомненно, при планировании беременности женщина должна пройти всестороннее обследование, включая цитологическое исследование шейки матки на онкопатологию. В случаях выявления CIN2, 3 (умеренной и тяжелой дисплазии, Ca in situ) до планируемой беременности показана конизация шейки матки с последующим цитологическим мониторингом. В отсутствие рецидива заболевания можно рекомендовать беременность. Выполнение органосохраняющей операции позволяет практически в 100 % случаев излечить женщину от злокачественного процесса и сохранить фертильность. Однако надо помнить, что даже такого рода минимальные хирургические операции могут сопровождаться гинекологическими и акушерскими осложнениями по типу стеноза цервикального канала, истмико-цервикальной недостаточности или дискоординированной родовой деятельности. Для исключения развития различного рода осложнений после лечения предрака шейки матки оптимальным было бы вообще исключить возникновение у женщины цервикальных неоплазий шейки матки. Известно, что важную роль в развитии CIN играет персистенция вируса папилломы человека (ВПЧ). Инфицирование ВПЧ достигает высоких значений как в России, так и в европейских странах, большинство случаев инфицирования заканчивается спонтанным выздоровлением, однако при персистенции инфекции запускаются механизмы трансформации эпителия, что может приводить к негативным последствиям. По уровню агрессии ВПЧ делят на «онкогенные» и «неонкогенные» типы. К ВПЧ высокого онкогенного риска относят 16-й, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73, 82-й типы.
На основании мировых данных о наиболее распространенных онкогенных типах ВПЧ в настоящее время разработаны и широко используются профилактические вакцины, задачей которых служит предотвращение инфицирования ВПЧ с целью снижения заболеваемости раком шейки матки.
В мире зарегистрировано две рекомбинантные вакцины: бивалентная, содержащая агенты против 16-го и 18-го типов, и квадривалентная, содержащая дополнительно 2 агента против 6-го и 11-го типов (низкого онкогенного риска). Регламентированный возраст вакцинации бивалентной вакциной с 10 до 45 лет, квадривалентной – с 9 до 26. В конечной стадии разработки (на этапе III фазы испытаний) находится 9-валентная профилактическая вакцина (против 6-й, 11, 16, 18, 31, 33, 45, 52, 58-й типов). Вакцины, зарегистрированные в Российской Федерации, представлены бивалентной (Церварикс) против 16-го и 18-го типов и квадривалентной (Гардасил) против 16-го, 18, 6 и 11-го типов) с возможностью вакцинировать от 10 до 45 лет бивалентной, от 9 до 26 – квадривалентной вакциной. Эффективность и безопасность обеих вакцин основаны на большом числе наблюдений.
Лечение дисплазии шейки матки 1 степени
Содержание:
Дисплазия шейки матки 1 степени – заболевание для которого характерно изменение в эпителиальном слое матки. На ранних стадиях оно протекает практически бессимптомно, но требует обязательного лечения. При отсутствии адекватной терапии заболевание может прогрессировать и приобрести злокачественный характер.

Что такое LSIL шейки матки и CIN 1
Слабо выраженная дисплазия шейки матки – собирательный термин, который обозначает несколько видов предраковых состояний. Другое название болезни – цервикальная интраэпителиальная неоплазия или ЦИН.
Для дисплазии характерно возникновение нарушений на клеточном уровне. При этом изменяется форма внутреннего ядра, размер клетки. Иногда образовываются дополнительные ядра и вакуоли. Поврежденные клетки склонны к ускоренному делению, но не выходят за пределы слизистых. Болезнь прогрессирует, затрагивая в первую очередь глубокие слои тканей, а потом уже поверхностные. Все изменения протекают скрытно, верхние слои визуально на начальном этапе неизменены.
Выделяют 4 стадии болезни в зависимости от уровня поражения клеток и объема деформации. Дисплазия шейки матки 1 – это начальная степень, при которой изменения слабовыраженные. Они наблюдаются в отдельных клетках, расположенных только в нижней трети эпителиального пласта. При этом вид, структура поверхностного и промежуточного слоев остается в норме.
Причины
Чаще всего причины дисплазии шейки матки 1 степени кроются в инфицировании женщины ВПЧ, относящимся к высокоонкогенному типу 16 или 18. По данным исследований, после инфицирования в течение 1-2 лет наблюдается изменение клеток.
Все факторы, которые способствуют развитию болезни, подразделяются на:
К первым относятся штаммы ВПЧ, половые инфекции, вирус герпеса 2 типа, вызывающий развитие герпеса на гениталиях.
К эндогенным факторам причисляют:
Воспаления репродуктивных органов, носящие хронический характер.
Сбои в гормональном фоне при беременности, применение гормональных таблеток.
Травмы внутренних половых органов.
Половые контакты без использования презерватива.
Частая смена половых партнеров.
Раннее начало половой жизни.
Длительный прием гормональных препаратов.
Снижение иммунитета, обусловленное хроническими заболеваниями и приемом агрессивных медикаментов.
На возникновение болезни может повлиять пренебрежение гигиеной, нездоровый образ жизни и другие факторы.
Признаки и симптомы
Дисплазия первой степени шейки матки практически не вызывает у женщины никакого дискомфорта. Она не имеет сильно выраженных признаков, а потому чаще всего диагностируется в ходе планового осмотра. Опасность заболевания заключается в том, что прогрессирование патологии происходит незаметно. Женщины редко своевременно обращаются за помощью специалиста, что затрудняет лечение.
Первые признаки изменений появляются на цитологическом уровне:
Повышенная активность клеток.
Очаги атипических изменений.
Стоит отметить, что первые две стадии относятся к обратимым процессам, поэтому получение своевременного лечения может устранить болезнь. Рост нормальных, здоровых клеток приведет к тому, что измененные будут отторгаться организмом.
В отдельных случаях если дисплазия сопряжена с воспалительными, инфекционными или другими болезнями гинекологического характера могут проявиться незначительные симптомы.
Признаки дисплазии шейки матки 1 степени:
Измененные выделения из влагалища, часто кровянистые. Выделения усиливаются после полового акта или применения тампонов.
Ощущение зуда и жжения.
Вагинит, не реагирующий на лечение.
Болевые ощущения во время занятий сексом.
Иногда для регресса дисплазии достаточно устранения воспалительного процесса или влияния инфекционного агента.
Как диагностировать дисплазию 1 степени
Дисплазия шейки матки легкой степени чаще всего выявляется случайно при:
Проведении диспансеризации с цервикальным скринингом.
Плановом взятии мазка на цитологию перед операцией.
Диагностиеском обследовании женщины из-за жалоб на бесплодие.
Лечении иных гинекологических заболеваний, вызывающих дискомфорт и кровяные выделения.
Для диагностики патологии врачи применяют целый комплекс мер, направленных на выявление малейших отклонений. Диагностика включает в себя:
На кресельном осмотре специалист может определить состояние шейки матки при помощи специального зеркала. Гинеколог увидит изменения окраски, повреждения и другие отклонения от нормы, сигнализирующие о наличии проблемы.
Мазок из шейки матки на ПАП-тест представляет собой проведение цитологического исследования, которое позволит выявить на начальных этапах измененные клетки и поможет определить, были ли вызваны эти изменения влиянием ВПЧ. Для полноты картины на анализ берется 3 вида эпителия, выстилающего шейку органа:
Анализ проводится врачом цитологом, который детально описывает строение материала, выявляет признаки атипических изменений, их количество и степень выраженности. Этот метод исследования позволяет выявить дисплазию на начальных этапах, но стоит учесть, что на результаты, могут повлиять:
Правильность взятия мазка на анализ.
Квалификация специалиста, проводившего цитологическое исследование.
При традиционном методе забора материала достоверность анализа составляет менее 60%, но при проведении жидкостной цитологии точность доходит до 95%. Оценка результатов производится по системе Бестеда TBS, в которой обозначены все стадии дисплазии шейки матки. Легкой форме соответствует L-SIL, когда в мазке обнаружены атипичные клетки, а цитология выявила легкую форму дисплазии.
Кольпоскопия для выявления изменений предусматривает проведение нескольких проб. Она назначается, если по результатам мазка было выявлено L-SIL. Расширенная кольпоскопия включает в себя тесты:
С уксусной кислотой. Орган обрабатывают слабым раствором уксусной кислоты. Нездоровые ткани после пробы окрашиваются в белый цвет. О наличии дисплазии говорит окрашенный участок с неровными краями.
С Люголем. Проба Шиллера подразумевает окрашивание шейки матки раствором Люголя. При этом здоровые ткани меняют цвет, а поврежденные нет.
Результаты схожие с L-SIL, CIN1 при кольпоскопическом исследовании могут проявлять матаплазированные участки здорового эпителия, скрытые субклинические ВПЧ инфекции.
ПЦР-анализ на ВПЧ позволяет определить уровень вирусной нагрузки и наличие в организме вируса выскогоонкогенного типа. В 90% случаев инфекционный агент носит транзиторный характер и самоустраняется в течение 1-2 лет. При первой стадии болезни вирус высокоонкогенного типа обнаруживается всего в 59% случаев. Вероятность озлокачествления измененных клеток возрастает в несколько раз, если вирус развивается в сочетании с:
Вирусом герпеса 2 типа.
Биопсия, это наиболее точный метод диагностики подразумевающий гистологическое исследование, полученного образца материала. Забор биоптата может проводиться во время расширенной кольпоскопии или в ходе отдельной процедуры.
Если подозревается легкая форма болезни, проводят прицельную биопсию, позволяющую получить образцы материала размером не менее 3мм. Если есть подозрение на более тяжелую форму, ткань для исследования может собираться путем диагностического выскабливания цервикального канала. В отдельных случаях при аномальных результатах кольпоскопии и подозрении на тяжелую дисплазию может выполнять расширенная экзистенционная биопсия.
Преимущества МЦ «ЗДОРОВАЯ СЕМЬЯ»
Лечение дисплазии шейки матки первой степени
Лечение дисплазии шейки матки 1 в каждом отдельном случае разрабатывается индивидуально. Выбор оптимальной тактики зависит от квалификации лечащего врача, состояния женщины, наличия осложнений и сопутствующих заболеваний.
Возникновение слабой степени дисплазии большинство врачей связывает с влиянием ВПЧ инфекции или других инфекционно-воспалительных агентов, которые агрессивно влияют на эпителий.
Вероятность озлокачествления измененных клеток на первой стадии очень мала, а потому при ее диагностировании у молодых женщин в возрасте до 35 лет в большинстве случаев выбирается тактика активного наблюдения исключающая оперативное вмешательство и направленная на устранение сопутствующих проблем.
Хирургическое лечение
Лечение в форме оперативного вмешательства применяется в случае:
Длительного течения болезни более 18-24 с момента установления диагноза.
Возраста женщины более 35-40 лет.
Рецидива патологического процесса.
Отказа женщины от выжидательной тактики лечения и устранения кофакторов.
Прогрессирования легкой степени.
Для лечения молодых женщин в возрасте до 35 лет, столкнувшихся с рецидивирующий дисплазией без аномальных мазков из канала, назначают деструкцию пораженного участка путем прижигания. Для лечения женщин в возрасте от 35 до 45 лет может применяться петлевое иссечение шейки матки. Для более старших возрастных групп и женщин, у которых обнаружились рецидивы, аномальные клетки внутри эндоцервикса применяют конизацию шейки матки.
В зависимости от показаний состояния тканей и других факторов, хирург может настаивать на одном из следующих методов лечения:
После лечения женщина должна наблюдаться у гинеколога. Первый плановый осмотр проводится через 6-8 недель, в ходе него выполняется также кольпоскопия. Далее в течение 24 месяцев раз в полгода женщина должна посещать врача, проходить кольпоскопию, сдавать мазки на цитологию. При положительной динамике дальнейшее наблюдение производится в обычном режиме.
Медикаментозное лечение
На сегодняшний день нет эффективных медикаментозных препаратов, направленных лечение дисплазии шейки матки 1 степени. Специалисты могут назначить интерфероны и иммуномодулирующие средства, для снижения активности ВПЧ в женском организме. Такие средства как Галавит, Инозин, Аллоферон чаще всего применяются для предотвращения рецидива инфекции после хирургического вмешательства при лечении дисплазии, вызванной ВПЧ.
Для предотвращения злокачественного перерождения атипичных клеток, деформация которых вызвана ВПЧ, специалисты назначают:
Индол-3-карбинол. Этот препарат блокирует производство онкобелков.
Флавоноид эпигаллокахетин 3 галлат. Служит для подавления активности вирусной ДНК.
На основе сочетания этих веществ разработаны препараты Индинол и Прописан, которые могут применяться в качестве противоопухолевой терапии.

Что будет, если CIN 1 не лечить
Любая дисплазия нуждается в постоянном наблюдении и принятии адекватных мер. Если болезнь не проходит самостоятельно, а рецидивирует в течение 2-3 лет это означает, что она перейдет в более тяжелые формы и с высокой вероятностью озлокачествится.
Дисплазия шейки матки степени 1, по мнению специалистов, с момента обнаружения без адекватного лечения переходит в инвазивный рак, примерно за 10-15 лет. 2-3 стадия болезни также поддаются лечению, но оно будет более длительным и интенсивным. Важно учесть, что вредные привычки, снижение иммунитета и другие негативные факторы, способны значительно ускорять период перехода дисплазии в рак.
Прогноз дисплазии шейки матки 1 степени
При интенсивном наблюдении с устранением инфекционного агента и других негативных факторов, дисплазия первой степени может пройти сама в течение 12-18 месяцев.
При применении правильного лечения гарантия выздоровления на первой стадии составляет 100%.
CIN 1 и беременность
Слабовыраженные изменения клеток практически не влияют на протекание беременности. В свою очередь, изменения, происходящие в организме женщины в период вынашивания ребенка, также не оказывают сильного влияния на развитие болезни.
Во время вынашивания плода, в структуре многослойного эпителия проходят физиологические трансформации, характерные для этого периода. Повышается количество активно делящихся клеток, возникает гиперплазия и изменяется их дифференцировка. Поэтому при проведении диагностики в период беременности достаточно высока вероятность получения ложных результатов.
Если у женщины в период вынашивания ребенка диагностируются признаки легкой дисплазии, врач назначает проведение кольпоскопии. Прохождение данного обследования не влияет на протекание беременности, но при выявлении подозрений на развитие рака, женщину направляют к онкологу.
Если шейка в нормальном состоянии и тяжелых повреждений не наблюдается, то беременной рекомендуется переводческое прохождение контрольных осмотров:
В зависимости от результатов анализов врач подберет оптимальную методику лечения.
Возможно ли забеременеть
Женщины детородного возраста с диагнозом дисплазия первой степени часто сталкиваются с сопутствующими нарушениями, такими как:
Эти факторы могут повлиять на наступление беременности и осложнить зачатие. Для нормализации этих состояний назначают комбинированные оральные контрацептивы или Дюфастон. После устранения этих факторов проблем с зачатием не возникает.
Лечение во время беременности
Слабовыраженная дисплазия шейки матки лечения при беременности не предполагает. Это обусловлено тем, что в период вынашивания ребенка не рекомендуется применение противовирусных или иммуностимулирующих препаратов. Поэтому при диагностировании дисплазии первой, второй или даже третьей степени врачи индивидуально подходят к вопросу лечения. Срочные меры принимаются только при подозрении на неинвазивный или инвазивный рак.
CIN 1 после родов
Во время беременности у женщины могут наблюдаться признаки прогрессирования болезни, но после рождения ребенка эти изменения чаще всего регрессируют и только в редких случаях усугубляются.
Для контроля над состоянием женщины после родов на 8-12 неделе, ей назначают кольпоскопию и повторную цитологию. Если состояние вызывает ряд подозрений, может быть назначена консультация онколога.
При дисплазии шейки матки 1 степени прогноз после родов положительный. Слабые изменения, обусловленные влиянием изменившегося гормонального фона и снижением иммунитета, как правило, регрессируют после окончания кормления грудью.
Профилактика
Главная профилактическая мера, позволяющая предотвратить развитие дисплазии и ее озлокачествление, вакцинация от ВПЧ. Вакцинирование стоит проводить до того момента как женщина начинает жить половой жизнью.
Важно не игнорировать плановые приемы у гинеколога, регулярно подходить цервикальный скрининг. Это один из самых эффективных способов диагностики позволяющий определить изменения ещё на начальном этапе до перехода болезни в онкологию.
Если у женщины был обнаружен ВПЧ, но цитологические мазки были в норме обследование должно проводиться раз в три года, если результаты мазков не всегда были хорошими, то раз в 12 месяцев. При отсутствии ВПЧ и нормальных мазках оптимальна частота диагностики 1 раз в три-пять лет.