Можно ли беременеть при грыже пищевода
Врожденная диафрагмальная грыжа (ВДГ) плода представляет собой порок развития диафрагмы, впервые описанный Джованни Морганьи в 1769 г. ВДГ плода выявляется в одном случае на каждые 2—4 тыс. родившихся живыми и составляет около 8% всех врожденных пороков [1]. Суть порока развития состоит в том, что в диафрагме имеется врожденный дефект, через который органы брюшной полости перемещаются в грудную клетку еще во время внутриутробного развития и сдавливают органы грудной клетки, приводя к их недоразвитию, а в последующем и к нарушению их функции [2]. В основном перемещаются пищеварительный тракт (желудок, петли кишечника), селезенка, реже левая доля печени. Риск повторения изолированной ВДГ плода для будущих родных братьев — около 2%. ВДГ плода может встречаться изолировано, а также в комплексе с синдромом Fryns и в составе пентады Кантрелла [2].
В 1946 г. R. Gross сообщил о первой успешной операции при ВДГ у новорожденного в первые 24 ч с момента рождения [цит. по 2]. В настоящее время выживаемость при данном пороке не превышает 50% [2—5]. Согласно современным представлениям, высокая смертность при ВДГ плода коррелирует со степенью легочной гипертензии и легочной гипоплазии при рождении [4, 5].
Принципы ведения новорожденных детей и технические особенности операции при ВДГ плода в современной литературе освещены достаточно широко [1—5]. В то же время вопросам течения беременности и родов, а также антенатального наблюдения плода уделяется существенно меньше внимания.
Целью настоящей работы было изучение особенностей течения беременности и родов при ВДГ плода.
Материал и методы
В период с 2014 по 2016 г. под нашим наблюдением находились 11 беременных с ВДГ плода. Базовое и расширенное (при необходимости) обследование всех пациенток проводилось в соответствии с приказом Минздрава России № 572н от 12.11.12 «Об утверждении порядка оказания медицинской помощи по профилю «акушерство и гинекология» (за исключением использования вспомогательных репродуктивных технологий)».
Статистический анализ полученных данных проводился с использованием программы Microsoft Excel 2010 («Microsoft Corporation», США).
Результаты и обсуждение
Средний возраст обследованных пациенток составил 32,6±6,1 года. Возраст менархе — 12,6±1,2 года, возраст начала половой жизни — 17,0±1,7 года. В зарегистрированном браке состояли 8 пациенток, в «гражданском браке» — 3. Высшее образование имели 6 беременных, неполное высшее — 2, среднее специальное — 1. Работали 10 пациенток, домохозяйкой являлась только 1 женщина.
Беременность была первой у 2 пациенток, второй — у 2, третьей — у 2, четвертой — также у 2, пятой, шестой, десятой беременность была у каждой из оставшихся 3 женщин. Среди всех пациенток первородящими были 2 женщины, повторнородящими — 9, из них многорожавшими (более 3 родов) были 5 пациенток. У 5 женщин в анамнезе имелись медицинские аборты, у 2 — самопроизвольные аборты, у 1 — неразвивающаяся беременность.
Средний срок постановки на учет в женскую консультацию был 11,8±8,1 нед, только 3 пациентки встали на учет после 12 нед беременности, из них 2 — после 30 нед.
Среди экстрагенитальных заболеваний встречались: хроническая артериальная гипертензия (1), хронический пиелонефрит (1), хронический цистит (1), ожирение (2), дефицит массы тела (1), миопия слабой степени (1). Холецистэктомия в анамнезе отмечена у 1 пациентки.
Общая прибавка массы тела составила 13,6±5,7 кг, патологическая прибавка массы тела выявлена у 5 беременных. Умеренная преэклампсия выявлена у 2 пациенток, что согласуется с данными Б.Д. Доржиева [6], указывавшего на наличие преэклампсии у 15,4% пациенток с ВДГ.
Анемия беременных отмечена у 4 женщин, гипопротеинемия — у 4, гиперкоагуляция — также у 4, тромбоцитопения — у 1, что согласуется с результатами других авторов [3, 6], отмечавших наличие анемии беременных примерно у 1/3 пациенток с ВДГ плода.
Хроническая плацентарная недостаточность (ХПН) с гемодинамическими нарушениями диагностирована у 3 женщин: у 1 были выявлены гемодинамические нарушения Iа степени, у 2 — гемодинамические нарушения III степени, что также согласуется с данными Б.Д. Доржиева [6], указывавшего на наличие ХПН у 23,1% пациенток с ВДГ плода.
Гестационный сахарный диабет диагностирован у 1 женщины.
Кольпит неспецифической этиологии выявлен перед родами и санирован у 2 беременных, уреаплазменный цервицит во время беременности выявлен и санирован у 2 женщин.
Чистоягодичное предлежание плода диагностировано у 2 беременных.
Многоводие при УЗИ обнаружено у 8 беременных. Средний амниотический индекс при многоводии составил 34,0±6,9. Амниоредукция была проведена в 36 нед беременности у 2 беременных.
Антенатальная гибель плода произошла у 2 пациенток (при сроках беременности 36 и 38 нед).
Срок родоразрешения составил 38,5±1,1 нед. Срочными были 10 родов, преждевременными (при сроке 36 нед) — 1 роды. Роды через естественные родовые пути произошли у 2 женщин (из них у 1 пациентки это были третьи роды живым плодом, у 1 женщины — первые роды мертвым плодом с родовозбуждением путем амниотомии и выполнением плодоразрушающей операции (краниотомия, эксцеребрация, краниоклазия); 9 женщин были родоразрешены путем кесарева сечения. Плановыми были 4 кесаревых сечения; при этом показаниями явились диафрагмальная грыжа плода (1), отказ женщины от родов через естественные родовые пути при антенатальной гибели плода и рубца на матке после предыдущего кесарева сечения (1) и тазовое предлежание плода (2). Две операции были запланированы как плановые, однако у 1 женщины началась родовая деятельность, у 1 произошло дородовое излитие околоплодных вод, в связи с чем обе женщины были прооперированы в экстренном порядке. Три беременные были родоразрешены путем кесарева сечения в экстренном порядке (2 — в связи с нарушением функционального состояния плода по данным кардиотохограммы, у 1 пациентки показанием послужило острое многоводие).
Околоплодные воды были светлыми у 8 рожениц, у 3 рожениц околоплодные воды были окрашены меконием, у 2 из них диагностирована антенатальная гибель плода.
Кесарево сечение было выполнено под региональным обезболиванием у 8 пациенток, у 1 — под эндотрахеальным наркозом.
Всего родились 11 детей: 9 — живыми, 2 — мертвыми (ранее произошла антенатальныя гибель). Всего родились 7 мальчиков, 4 девочки. В среднем масса тела новорожденных составила 3199,1±487,6 г, рост — 46,9±13,4 см. Гипотрофия при рождении выявлена у 1 новорожденного. Средняя оценка по шкале Апгар на 1-й минуте составила 4,3±2,1 балла, на 5-й минуте — 5,2±2,2 балла. С оценкой по шкале Апгар 1—3 балла на 1-й минуте родились 3 ребенка, 4—6 баллов — 4 ребенка, 7—8 баллов — 2 ребенка. Оценку по шкале Апгар 1—3 балла на 5-й минуте имели 2 ребенка, 4—6 баллов — 5 детей, 7—8 баллов — 2 ребенка. У 2 детей диагностированы сочетанные пороки: у 1 ребенка — врожденный порок сердца (гипоплазия левых отделов сердца), также у 1 — полидактилия кисти, что согласуется с данными авторов [5], описавших наличие сочетанных врожденных пороков, чаще всего врожденных пороков сердца, мочеполовой системы, желудочно-кишечного тракта у 20—40% детей с ВДГ.
Среди детей, родившихся живыми, 1 ребенок умер через 35 мин после родов (выраженная гипоплазия легких), 8 новорожденных были переведены в первые часы жизни в детские больницы на оперативное лечение.
По результатам гистологического исследования последа признаки хронической плацентарной недостаточности были обнаружены в 6 наблюдениях, инфицирование последа — в 2.
Средняя длительность пребывания родильниц в стационаре составила 5,4±1,7 дня, причем 7 женщин выписались преждевременно, отказавшись от дальнейшей госпитализации с целью ухода за своими детьми после проведенной им операции в детской больнице.
Заключение
ВДГ плода чаще встречается у повторнородящих женщин. К основным особенностям течения беременности при наличии ВДГ плода следует отнести выраженное многоводие, реже — анемию беременных, ХПН с гемодинамическими нарушениями и наличие сочетанных врожденных пороков плода. С целью улучшения перинатальных исходов, родоразрешение проводится путем кесарева сечения при сроке беременности 38 нед. Большинство детей рождаются в состоянии асфиксии средней и тяжелой степени вследствие гипоплазии легких.
Авторы заявляют об отсутствии конфликта интересов.
Грыжа пищеводного отверстия диафрагмы
Что такое грыжа пищеводного отверстия диафрагмы?
Грыжа пищеводного отверстия диафрагмы (диафрагмальная грыжа) – патологическое состояние, характеризующееся смещением в грудную полость внутренних тканей и органов, местоположение которых должно находиться под диафрагмой. Лечением данного заболевания занимается хирург.
О заболевании грыжа пищеводного отверстия диафрагмы
При пищеводной грыже изменяется местоположение таких органов, как пищевод и желудок. Органы частично смещаются в грудную клетку вследствие чрезмерной эластичности диафрагмы. Патология может иметься с рождения или приобретаться в течение жизни. По статистике, диафрагмальные грыжи чаще диагностируются у представительниц женского пола, причем более старшего возраста.
На начальных стадиях развития заболевания смещение органов возникает не постоянно, а под действием определенных факторов – физических нагрузок, сильного кашля, употребления избыточного объема пищи и др. С прогрессированием патологии выпадение может стать постоянным.
Принято выделять два типа диафрагмальных грыж: аксиальные (скользящие) и параэзофагеальные. Вне зависимости от вида грыж, патологическое состояние требует обязательного врачебного вмешательства. При отсутствии лечения заболевание может привести к рефлюкс-эзофагиту, открытию кровотечения, прободению пищевода, ущемлению выпячивающихся органов и другим серьезным осложнениям.
Симптомы грыжи пищеводного отверстия диафрагмы
Опасность патологического выпячивания в области отверстия диафрагмы заключается в отсутствии специфических симптомов. В связи с этим больные могут принимать заболевание за другие нарушения, развивающиеся в органах пищеварительного тракта и даже сердечно-сосудистой системы. В некоторых случаях пациенты проходят огромное количество осмотров у самых разных специалистов, прежде чем будет поставлен правильный диагноз. Нередко болезнь диагностируется случайным образом при обследовании других органов грудной и брюшной области.
Диафрагмальная грыжа на 1-й и 2-й стадии протекает бессимптомно. С прогрессированием заболевания и увеличением размеров грыжи происходит заброс агрессивного желудочного сока в пищевод, от чего могут возникать следующие проявления:
При возникновении осложнений у пациента могут возникать такие симптомы, как кровотечение, воспаление слизистой пищевода, задержка стула, проявления общей интоксикации организма. В редких случаях болезнь может привести к летальному исходу (из-за развития перитонита).
Причины грыжи пищеводного отверстия диафрагмы
В человеческом организме грудную полость от брюшной отделяет диафрагма – мышечно-сухожильная перегородка с отверстием. В норме отверстие в диафрагме точно соответствует размеру проходящего пищевода. Диафрагмальная грыжа является следствием патологического изменения диаметра отверстия диафрагмы.
При врожденной форме патологии, грыжи могут возникать из-за аномально короткого пищевода, слишком высокого расположения желудка или короткой пищевой трубки.
Приобретенные изменения могут возникать по множеству причин. Основные факторы, способствующие развитию патологии, следующие:
Газета «Новости медицины и фармации» Гастроэнтерология (348) 2010 (тематический номер)
Вернуться к номеру
Патология пищевода при беременности
Авторы: М.А. Крюк, Донецкий национальный медицинский университет им. М. Горького
Версия для печати
Беременность является физиологичным состоянием для женщины. Однако при этом могут возникать отклонения в нормальном функционировании организма. В том числе проблемы могут возникнуть и с пищеводом. Некоторые из них встречаются относительно редко (ахалазия кардии, пептическая стриктура), другие (грыжа пищеводного отверстия диафрагмы, рефлюкс-эзофагит) — сравнительно часто.
Эзофагит (воспаление пищевода) — одно из часто встречающихся заболеваний пищеварительного тракта у беременных. Выделяют острые, подострые и хронические эзофагиты. Острые эзофагиты возникают из-за раздражения слизистой оболочки пищевода различными химическими веществами, горячей пищей и питьем, а также могут сопровождать острые инфекционные заболевания. Подострые и хронические эзофагиты развиваются вследствие неоднократного воздействия различных раздражителей. У беременных таким раздражителем чаще всего является желудочный сок. Беременность, повышая внутрижелудочное давление, предрасполагает к желудочно-пищеводному рефлюксу, рефлюкс-эзофагиту. Симптомы рефлюкс-эзофагита во время беременности сходны с таковыми при грыжах пищеводного отверстия диафрагмы. Основными проявлениями являются изжога и срыгивание. Многие беременные также жалуются на жжение в горле и неприятный привкус во рту (чаще кислый). Периодически беспокоят боль за грудиной, дисфагия, редко кашель, боли в ухе и горле.
Диагноз устанавливается на основании эндоскопии и pH-метрии. Фиброэндоскопически при поверхностном (катаральном) эзофагите слизистая оболочка пищевода несколько отечна, гиперемирована, легко ранима, местами покрыта вязкой слизью. При пептическом эзофагите изменения локализуются преимущественно в дистальном отделе, где слизистая оболочка отечна, легко ранима, возможно, с эрозиями и язвами. Следует помнить, что при наличии клиники эзофагита данные эзофагоскопии могут быть и негативными.
Лечение данной патологии у беременных направлено на защиту слизистой пищевода от рефлюкса и ослабление агрессивного пептического фактора. Беременным рекомендуется спать с приподнятым головным концом кровати, уменьшить объем пищи и изменить ее характер; не есть перед сном и не лежать после еды; избегать тесной одежды и тугих поясов; не употреблять шоколад, чай, кофе, цитрусовые, продукты, вызывающие метеоризм. Принципы медикаментозной терапии сходны с лечением грыж пищеводного отверстия диафрагмы.
Симптомы пептической язвы пищевода напоминают клинику пептического эзофагита, грыжи пищеводного отверстия диафрагмы. Выделяют болевой, диспептический, дисфагический, геморрагический синдромы. Установление диагноза у беременных основывается на данных эзофагоскопии с желательной биопсией из краев язвы. Лечат язву пищевода так же, как рефлюкс-эзофагит.
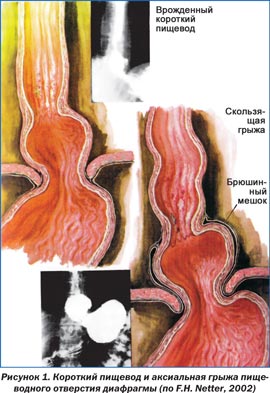
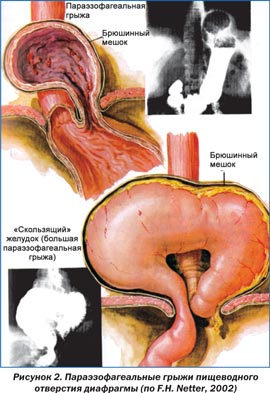
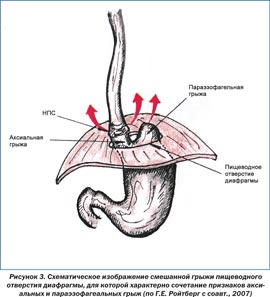
Грыжа пищеводного отверстия диафрагмы — патологическое состояние, при котором происходит смещение абдоминального отдела пищевода, части или всего желудка из брюшной полости в грудную через расширенное отверстие. Выделяют три основных типа таких грыж: аксиальные (скользящие), параэзофагеальные, смешанные, возможно наличие врожденного короткого пищевода с грудным расположением желудка (рис. 1–3). Чаще всего встречаются аксиальные грыжи. Именно они появляются у части беременных, причем чаще у многорожавших в возрасте старше 30 лет.
Этиология и патогенез грыж пищеводного отверстия диафрагмы достаточно сложны и зависят от многих факторов. Их развитию во время беременности способствуют снижение тонуса диафрагмы и нижнего пищеводного сфинктера, повышение внутрибрюшного давления, рефлекторный эзофагоспазм при рвоте беременных.
Клиника заболевания при беременности почти не отличается от таковой у небеременных. Чаще всего женщины жалуются на боли и чувство жжения за грудиной и в эпигастрии, изжогу, дисфагию, срыгивание, усиленное слюноотделение. Как правило, эти проявления возникают и усиливаются в горизонтальном положении, при наклонах туловища. Тяжесть симптомов при аксиальных грыжах зависит, в первую очередь, от развивающихся осложнений (эрозии, язвы пищевода, кровотечения из них, воспаление слизистых оболочек), а не от размера самой грыжи. Следует помнить, что рвота у беременных более характерна для ранних сроков. Если же она возникает в последние 6–7 недель, ее не надо игнорировать. Она может быть признаком грыжи пищеводного отверстия диафрагмы. Анемия, продолжающаяся после 16 недель беременности, также является косвенным признаком грыжи пищеводного отверстия диафрагмы.
Диагноз у беременных устанавливается на основании жалоб, анамнеза, объективных данных. При отсутствии противопоказаний проводят эзофагогастроскопию, эзофаготонокимографию. При осмотре пищевода можно выявить расширение нижней трети пищевода, утолщение складок, степень смыкания и размыкания стенок пищевода на уровне диафрагмального сужения, оценить состояние розетки кардии.
Лечение грыж пищеводного отверстия диафрагмы консервативное. Рекомендуют дробное питание (не менее 5–6 раз в день), последний прием пищи за 3 часа до сна, спать с приподнятым изголовьем. Назначают щадящую диету (стол 1а в первую неделю обострения, затем стол 1 в течение месяца). Из медикаментов чаще всего используют антацидные, вяжущие, обволакивающие средства, редко спазмолитики. Во время беременности допустимо применение невсасывающихся антацидов (альмагель, фосфалюгель, трисиликат магния), вяжущих и обволакивающих средств растительного происхождения (отвар ромашки, зверобоя, ольхи, крахмал). Для достижения лучшего эффекта антациды комбинируют с обволакивающими и вяжущими препаратами. Изжогу и воспаление пищевода успешно лечат маалоксом по 1–2 таблетки через 1 час после еды. Спазмолитики и холинолитики у беременных применять нежелательно, так как они вызывают расслабление нижнего пищеводного сфинктера, что может привести к возникновению или усилению его недостаточности. Современные высокоэффективные препараты (домперидон, сукралфат, зантак, рамицидин, бетанекол) противопоказаны из-за отрицательного влияния на плод. С целью нормализации тонуса пищеводного сфинктера назначают метоклопрамид по 1 таблетке 2–3 раза в сутки 10–14 дней. Анемию корригируют препаратами железа, причем вводят их парентерально во избежание раздражения слизистых оболочек пищевода и желудка.
Как правило, течение аксиальных грыж во время беременности доброкачественное и они не оказывают значительного влияния на беременность и ее исход. А вот параэзофагеальные грыжи могут угрожать жизни матери и плода, так как склонны к ущемлению. Учитывая, что родовая деятельность может способствовать сдавлению аксиальной (особенно большой фиксированной) или параэзофагеальной грыжи в грыжевых воротах, женщинам рекомендуют оперативное родоразрешение.
Ахалазия кардии (кардиоспазм, идиопатическое расширение пищевода, мегаэзофагус) встречается крайне редко. Это нервно-мышечное заболевание пищевода, при котором отсутствует рефлекторное раскрытие кардии во время глотания, что приводит к нарушению прохождения пищи из пищевода в желудок. При беременности ахалазия кардии тесно связана с психическими переживаниями женщины. Этиология и патогенез остаются до конца не изученными.
Самыми частыми симптомами при ахалазии кардии являются дисфагия (нарушение движения пищи по пищеводу с ее задержкой в нем) и регургитация (пищеводная рвота). Регургитации способствует положение на спине, из-за чего она может быть и ночью во время сна. Иногда утром на подушке могут быть остатки пищи. Это так называемый симптом «мокрой подушки». Также могут беспокоить боли за грудиной и усиленная саливация во время еды. Со временем заболевание может привести к похуданию.
При беременности диагноз ахалазии кардии выставляют по совокупности характерных жалоб, анамнеза, клиники. При отсутствии противопоказаний проводят эндоскопическое исследование (эзофагоскопию) и эзофаготонокимографию, при которых могут выявить стертые и атипичные формы заболевания. При эзофагоскопии отмечаются следующие изменения: слизистая оболочка пищевода может быть не изменена или иметь явления воспаления, вплоть до эрозивно-язвенных поражений. Также могут обнаруживаться расширенные вены и артерии, утолщение складок. Эзофаготонокимография позволяет выявить изменение кинетики пищевода. Чаще всего это отсутствие рефлекторного расслабления кардиального сфинктера при глотании и нарушение перистальтики пищевода.
Лечение ахалазии кардии при беременности проводят консервативное. Рекомендуют диетотерапию, соблюдение режима, спазмолитики. Однако такие меры чаще всего не приносят заметного облегчения. Добавлять холинолитики к комплексной терапии при беременности не рекомендуют, хотя вне беременности их с успехом применяют. В целях профилактики аспирации пищевых масс необходимо рекомендовать последний прием пищи не позднее чем за 3 часа до сна, а также совершать прогулки после ужина. При болях за грудиной, которые при ахалазии кардии связаны со спазмом или воспалением пищевода, полезно пить воду небольшими глотками, принимать нитроглицерин по 1 таблетке под язык 2–3 раза в день до полного рассасывания. Также возможно применение антагонистов кальция (верапамил 40 мг или нифедипин 10 мг по 1–2 таблетке 2–3 раза в день). Не стоит забывать о возможности использования физиотерапевтического лечения, которое включает в себя электрофорез новокаина, ультразвук на область симпатических ганглиев, гальванический воротник по Щербаку. Если у беременной с ахалазией кардии происходит резкое нарушение питания из-за постоянного срыгивания пищи, проводят кардиодилатацию, однако только при отсутствии угрозы прерывания беременности. Расширение выполняют с предварительной премедикацией метацином, с большой осторожностью, начиная курс лечения с небольшого давления в баллоне (140–150 мм рт.ст.). Затем, при дальнейших процедурах, давление в баллоне необходимо повышать не более чем на 20 мм рт.ст. за один сеанс.
Считается, что беременность ухудшает течение ахалазии кардии. Однако прерывать беременность или преждевременно родоразрешать женщину необходимо только в случае отсутствия эффекта от лечения и/или при явлениях нарастающего истощения матери. Также следует помнить, что во время родов значительно повышается внутрибрюшное давление и женщина длительное время находится в горизонтальном положении. Все это приводит к забросу содержимого пищевода в дыхательные пути и может вызвать развитие аспирационной пневмонии. Чтобы избежать подобной ситуации, необходимо перед родами проводить промывание пищевода толстым зондом.
Варикозное расширение вен пищевода — это расстройство оттока крови из вен пищевода, которое встречается у беременных с гепатитом или циррозом печени. Серьезным осложнением данной патологии является кровотечение. Оно может быть как незначительным, так и массивным, что сразу ставит жизнь беременной и плода под угрозу. У беременных с подозрением на наличие варикозно расширенных вен пищевода необходимо как можно раньше проводить эндоскопию. При эзофагоскопии слизистая имеет синеватый оттенок с извитостью.
Лечение направлено на устранение угрозы пищеводного кровотечения. В первую очередь проводят терапию основного заболевания, профилактику рефлюкс-эзофагита. Рекомендуют в обязательном порядке соблюдение режима дня и питания. Беременность при циррозе печени в сочетании с варикозным расширением вен пищевода противопоказана. Если женщина отказывается от прерывания беременности, то она должна находиться под постоянным контролем медперсонала. В таких случаях необходимо проводить бережное родоразрешение через естественные родовые пути с обязательным выключением потуг.
Синдром Маллори — Вейсса — внезапные сильные пищеводно-желудочные кровотечения в результате надрывов слизистой оболочки кардиального отдела пищевода и желудка на фоне рвоты, которая у беременных может быть неукротимой. При эндоскопии у данной группы пациентов выявляются фиссуры на слизистой оболочке. Синдром Маллори — Вейсса необходимо дифференцировать с язвенной болезнью, осложнившейся кровотечением, с грыжей пищеводного отверстия диафрагмы, раком.
Принципы лечения синдрома Маллори — Вейсса следующие: строгий постельный режим в условиях стационара, голод, кровоостанавливающая и кровезаместительная терапия, прием антацидов, обволакивающих и вяжущих препаратов. В случае неэффективности консервативной терапии должен решаться вопрос о прерывании беременности и оперативном лечении.
В заключение необходимо напомнить, что к беременным необходим дифференцированный подход в каждом отдельном случае.
Лечение грыжи пищеводного отверстия диафрагмы. Видео прямого эфира
О грыже пищевода и рефлюкс-эзофагите
Грыжа пищеводного отверстия диафрагмы (ГПОД) и рефлюкс-эзофагит — это заболевание пищевода и связочного аппарата диафрагмы, при котором возникает расширение пищеводного отверстия диафрагмы и растягиваются связки, фиксирующие пищевод и желудок. В результате растяжения верхняя часть желудка выходит в грудную полость и нарушается работа нижнего пищеводного сфинктера.
Изменение угла Гиса и нарушение работы нижнего пищеводного сфинктера приводит к забросу кислого желудочного содержимого или желчи из двенадцатиперстной кишки в пищевод с развитием воспаления и перестройки слизистой оболочки, вплоть до возникновения рака пищевода. По данным Европейской и Американской гастроэнтерологических ассоциаций, если ГПОД существует в течение 5–12 лет без лечения, то риск развития рака пищевода возрастает на 270% через 5 лет и на 350–490%, в зависимости от возраста — через 12 лет.
Видео из операционной. Лапароскопическая операция по поводу ГПОД
Под рефлюкс-эзофагитом понимают воспалительный процесс в пищеводе, возникающий вследствие заброса желудочного или кишечного содержимого в пищевод и воздействия его на слизистую оболочку пищевода.
Грыжа пищеводного отверстия диафрагмы, как правило, сочетается с ГЭРБ. Гастроэзофагеальная рефлюксная болезнь характеризуется комплексом диспептических, пульмонологических и кардиологических расстройств, возникающих, как правило, вследствие ГПОД и патологического желудочно-пищеводного рефлюкса.
Распространенность заболевания
В настоящее время по мнению многих авторов ГПОД считается одним из наиболее распространенных заболеваний ЖКТ и по своей частоте среди прочей гастроэнтерологической патологии занимают 2–3 место, конкурируя со столь распространенными заболеваниями, как язвенная болезнь и холецистит.
Классификация грыж пищеводного отверстия диафрагмы
Выделяют три основных типа ГПОД.
Классификация рефлюкс-эзофагита
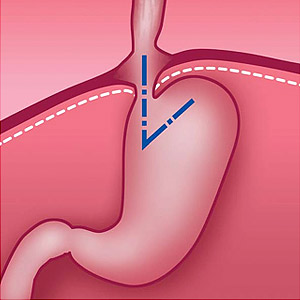
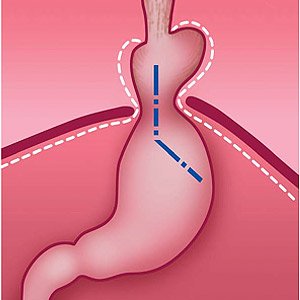
Рис. 1. Нормальное положение желудка и угла Гиса (схема).
Рис. 2. Перемещение части желудка в грудную полость и изменение угла Гиса при грыже пищеводного отверстия диафрагмы (схема).
Для унификации и оценки данных гастроскопического исследования используют классификацию степени выраженности эзофагита по Savary-Miller, при этом различают четыре стадии заболевания:
Симптомы, признаки и клиническая картина грыжи пищеводного отверстия диафрагмы и рефлюкс-эзофагита
Наиболее частыми симптомами являются изжога, часто упорная, мучительная, возникающая как после еды, так и натощак, особенно при наклоне туловища и в положении лежа, а также отрыжка воздухом, кислым, горьким или срыгивание пищи. Характерным симптом грыжи пищеводного отверстия диафрагмы является боль, обычно жгучего характера, которая возникает в подложечной области, за грудиной, в левом подреберье, усиливается при физической нагрузке, при наклонах. Часто бывает ощущение комка в горле и появление боли при проглатывании пищи. В этой ситуации человек ощущает дискомфорт за грудиной вплоть до сильной распирающей боли, распространяющейся в левое плечо и лопатку (совсем как при стенокардии), жжение, чувство нехватки воздуха или неудовлетворенность вдохом. У некоторых пациентов часто происходит внезапное, без видимых причин, повышение артериального давления. Ночью отмечается повышенное слюноотделение, приступы кашля и удушья, к утру появляется осиплость голоса.
Методы диагностики
Диагностика основывается на клинической картине, описанной выше, и инструментальных методах обследования. Инструментальные методы обследования, используемые для диагностики ГПОД и РЭ, включают:
Для выявления ГПОД и определения степени поражения пищевода, а также выбора правильной тактики хирургического лечения, необходимо прислать мне на личный электронный адрес puchkovkv@mail.ru puchkovkv@mail.ru копировать 
Лечение грыжи пищеводного отверстия диафрагмы
Лечение ГПОД на 99% соответствует лечению ее осложнений — рефлюкс-эзофагита и, к сожалению, терапевтическое лечение ГПОД является чисто симптоматическим: пока пациент принимает лекарственные препараты, ограничивает себя в питании, и строго выполняет все предписания и назначения врача, его состояние относительно удовлетворительное. Как только курс лечения прекращен, то все симптомы ГПОД (постоянная отрыжка, мучительная изжога) возвращаются. Консервативному (терапевтическому) лечению у врача-гастроэнтеролога подлежат больные с небольшими нефиксированными грыжами пищеводного отверстия диафрагмы, без выраженной клинической картины и только в том случае, если пациент готов пожизненно принимать препараты, препятствующие возникновению рефлюкс-эзофагита или уменьшающие симптомы заболевания. Но стоит отметить, что при систематическом применении препаратов, снижающих кислотность желудочного сока, например, омеза, кваматела, ранетидина и других, через 5 лет риск развития рака желудка увеличивается на 350%, а через 12 лет — увеличивается на 560% по сравнению с лицами без ГПОД того же возраста. В то же время, отсутствие в желудке кислоты препятствует нормальному перевариванию пищи, в результате чего ее остатки попадают в толстую кишку, вызывая гнилостные процессы и развитие тяжелого дисбактериоза кишечника.
Народные средства и методы лечения народной медицины при грыже пищевода
Хотелось бы особо отметить народные средства и методы народной медицины, применяемые при лечении грыжи пищеводного отверстия диафрагмы. Рекомендуемые различными травниками, сборниками советов для пациентов и другой популярной литературой народные или псевдонародные средства и методы лечения ГПОД, приводят к временному улучшению состояния пациента и снятию симптомов рефлюкс-эзофагита, которые воспринимаются пациентами как излечение. Все народные средства лечения ГПОД по своему механизму действия сопоставимы с лекарственными препаратами — они либо уменьшают кислотность желудочного сока, либо меняют кислотность (нейтрализуют) сам желудочный сок. Но как правило, эффективность народных средств при грыже пищевода ниже на 50–70% по сравнению с лекарственными препаратами.
Рис. 3. Грыжа пищеводного отверстия диафрагмы до оперативного вмешательства (схема).
Хирургические методы лечения грыжи пищеводного отверстия диафрагмы (грыжи пищевода)
При отсутствии эффекта от медикаментозной терапии ГПОД показано оперативное лечение, суть которого заключается в восстановлении нормальных анатомических отношений в области пищевода и желудка.
Показания к хирургическому лечению грыжи пищеводного отверстия диафрагмы:
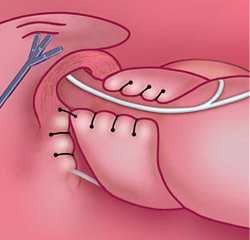
Виды хирургического лечения при грыже пищеводного отверстия диафрагмы: все существующие на сегодняшний день хирургические методики лечения ГПОД направлены на устранение грыжи (ушивание пищеводного отверстия диафрагмы до нормального размера 4 см путем крурорафии) и хирургическое создание арефлюксного механизма, препятствующего забросу желудочного содержимого в пищевод. В большинстве отечественных клиник используются операции фундопликации по Ниссену, которая состоит в хирургическом обороте дна желудка вокруг пищевода на 360 градусов, что позволяет создать манжетку, препятствующую забросу желудочного содержимого в пищевод и, следовательно, развитию эзофагита.
Рис. 4. Окончательный вид операционного поля после крурорафии и физиологической фундопликации по Тоупе (270 град)
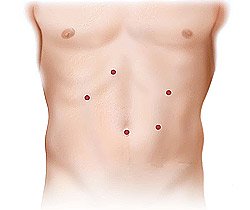
Рис. 5. Места проколов брюшной стенки при лапароскопической операции для ликвидации ГПОД
Операция фундопликации по Ниссену может выполняться открытым или лапароскопическим доступом, но при этом в своей основе она не лишена существенных недостатков. Первое — классическая фундопластика у пациентов с фиксированной, длительно существующей грыжей пищеводного отверстия диафрагмы может приводить к существенному ухудшению качества жизни пациента. В результате этого вида фундопликации формируется абсолютный клапан в области кардии, и пациент утрачивает полностью возможность использовать такой естественный защитный механизм желудка, как срыгивание или рвота. При приеме любых газированных напитков, от шампанского до газированной воды, газы жидкости не могут покинуть желудок через кардию и раздувают его. Чувство тяжести, боли в желудке также возникают при приеме большого количества пищи. Второе — классическая фундопластика не предусматривает фиксации сформированной манжетки, что ведет спустя некоторый срок к соскальзыванию манжеты и рецидиву заболевания. После фундопластики по Ниссену рецидив заболевания возникает всего спустя 1–2 года после операции.
Поэтому большинство европейских хирургов в своей практической работе используют парциальную фундопликацию по Тоупе на 270 градусов, которая позволяет гарантировать пациентам физиологическую работу сфинктера в послеоперационном периоде, а также сохранить естественные защитные механизмы — отрыжку и рвотный рефлекс, о важности которых для поддержания качества жизни пациентов говорилось выше.
С начала 90-х годов, для коррекции грыжи пищеводного отверстия диафрагмы, стали использоваться лапароскопический доступ, который позволяет хирургу выполнить любой вид фундопликации и надежно ушить грыжевой дефект в диафрагме. Формирование физиологической фундопликации по Тоупе требует от хирурга виртуозного владения эндоскопическим швом, поэтому прежде чем приступить к выполнению подобных операций, следует пройти длительную подготовку на специальных тренажерах.
Стоит отметить, что грыжа пищеводного отверстия диафрагмы часто сочетается с желчнокаменной болезнью и язвенной болезнью двенадцатиперстной кишки, которые также требуют оперативного лечения. В данной ситуации лапароскопический доступ представляется идеальным и позволяет одновременно выполнить симультанные (сочетанные) операции на разных органах брюшной полости, например, на желчном пузыре, на сфинктере фатерова соска, и собственно на диафрагме и желудке. При соответствующей квалификации хирурга длительность операции возрастает всего на 30–40 минут, а количество осложнений остается на низком уровне. При проведении симультанной операции лапароскопическим доступом через проколы для ГПОД одновременно проводится холецистэктомия (хронический калькулезный холецистит) и селективная проксимальная ваготомия (хроническая язвенная болезнь двенадцатиперстной кишки).
После лапароскопической операции по поводу коррекции грыжи пищеводного отверстия диафрагмы на коже живота остаются 3–4 разреза длиной по 5–10 мм. Пациенты с первого дня начинают вставать с постели, пить, а на следующие сутки принимать жидкую теплую пищу. Выписка из стационара проводится на 1–3 день в зависимости от тяжести заболевания. К работе пациент может приступить через 2–3 недели. Строгую диету следует соблюдать в течение полутора-двух месяцев, более мягкую — на протяжении полугода. Далее, как правило, пациент ведет обычный образ жизни — без медикаментов и соблюдения диеты. Лапароскопическая операция при ГПОД — самый лучший способ мгновенно скорректировать имеющуюся проблему и вернуть качество жизни пациентам.
Посмотреть видео операций в исполнении профессора Пучкова К.В. Вы можете на сайте «Видео операций лучших хирургов мира».