Желчегонный сбор №2 Падис’с фильтр-пакеты : инструкция по применению
Инструкция
Смесь кусочков растительного сырья различной формы, проходящих сквозь сито с номинальным размером отверстия 2000 мкм. Цвет серовато-зеленый с желтыми, оранжевыми и желтовато-бурыми вкраплениями. Запах ароматный.
Состав
Бессмертника песчаного цветки 0,8 г
Тысячелистника трава0,4 г
Мяты перечной листья0,4 г
Кориандра плоды0,4 г
Фармакотерапевтическая группа
Прочие средства, применяемые для лечения заболеваний желчевыводящих путей.
Лекарственное средство оказывает желчегонное действие.
Показания к применению
В комплексной терапии хронического некалькулезного холецистита и дискинезии желчевыводящих путей.
Применение по указанным назначениям основывается только на опыте продолжительного применения.
Противопоказания
Повышенная чувствительность к компонентам лекарственного средства, а также к растениям семейства астровых (сложноцветных), таким как ромашка, арника, амброзия, пижма, полынь, астра, хризантема. Желчнокаменная болезнь, обструкция желчевыводящих путей, обтурационная желтуха, острые воспалительные заболевания печени, желчного пузыря и поджелудочной железы, язвенная болезнь желудка и двенадцатиперстной кишки, гастрит в стадии обострения; бронхиальная астма; беременность, период лактации, детский возраст до 12 лет.
Способ применения и дозы
1 фильтр-пакет помещают в стеклянную или эмалированную посуду, заливают 100 мл (1/2 стакана) кипящей воды, закрывают крышкой и настаивают 15 мин. Фильтр-пакет отжимают. Водное извлечение принимают внутрь за 30 минут до еды в теплом виде по 100 мл 3 раза в сутки. Перед употреблением водное извлечение рекомендуется взбалтывать. Водное извлечение использовать свежеприготовленным. Длительность курса лечения определяется врачом с учетом особенностей заболевания, достигнутого эффекта и переносимости лекарственного средства. Перед употреблением водное извлечение рекомендуется взбалтывать.
Побочное действие
Возможны аллергические реакции. При длительном применении возможно развитие застоя желчи. В случае возникновения побочных реакций, в том числе не указанных в данной инструкции, следует прекратить прием лекарственного средства и обратиться к врачу.
Меры предосторожности
Перед применением лекарственного средства необходима консультация врача. Лекарственное средство противопоказано применять в случае обструкции желчевыводящих путей.
Пациентам с желудочно-пищеводным рефлюксом не рекомендован прием препаратов листьев мяты перечной из-за возможного усиления изжоги.
Если во время приема лекарственного средства симптомы сохраняются или происходит ухудшение состояния, необходимо прекратить применение лекарственного средства и обратиться к врачу.
Применение при беременности и лактации.
В связи с отсутствием достаточных данных принимать во время беременности и лактации противопоказано.
Применение у детей
Применение у детей в возрасте до 12 лет противопоказано. Перед применением у детей старше 12 лет необходима консультация врача.
Способность влиять на скорость реакции при управлении автотранспортом или работе с другими механизмами
Исследования не проводились.
Передозировка
Длительное применение лекарственного средства может привести к развитию застоя желчи.
В случае появления симптомов передозировки необходимо прекратить прием лекарственного средства и обратиться к врачу. Лечение симптоматическое.
Питание для беременной
Питание беременной женщины должно быть полноценным, то есть в нем должно быть достаточное количество белков, жиров, углеводов, витаминов и микроэлементов. Для восполнения дефицита витаминов очень полезны ягоды, овощи и фрукты с мякотью. Цитрусовыми фруктами увлекаться не стоит, поскольку они могут спровоцировать аллергию у мамы и будущего ребенка.
Полезно принимать в пищу черный хлеб, хлеб с отрубями и т.д.Крупы: гречневая, рисовая, овсяная, содержащие много клетчатки, способствуют эффективной работе кишечника и препятствуют запорам, являясь основой правильного питания для беременных женщин.
Очень часто при развитии беременности у матери наблюдается той или иной степени выраженности дефицит железа. У многих даже развивается физиологическая анемия, которая проходит после родов, но не у всех. Для профилактики анемии полезно принимать в пищу говяжью или телячью печень, красное мясо, костный мозг. Полезны и зеленые яблоки, в которых помимо железа содержится и витамин C, в сочетании с которым железо усваивается значительно лучше.
Правильное питание для беременных подразумевает под собой адекватное погашение дефицита белков и других веществ за счет качественной пищи с оптимальным соотношением основных компонентов, частый, дробный прием пищи, употребление специальных витаминных комплексов.
Прибавка массы тела во время беременности для женщин с нормальным весом должна соответствовать 11,5кг,для женщин с дефицитом веса 12,5кг, для полных 10,5кг.
Режим питания беременной женщины.
В течение дня беременной женщине нужно правильно распределять употребляемые блюда и продукты. Мясо, рыбу, яйца нужно есть в первой половине дня на завтрак и обед, а молочные и растительные продукты во второй половине дня на полдник и ужин.
Примерное меню на неделю для женщин во второй половине беременности
Понедельник:
Первый завтрак: гуляш с картофельным пюре, сок яблочный.
Второй завтрак: молоко.
Обед: гороховый суп с мясным фаршем, отварная рыба с овощным рагу, компот.
Полдник: фрукты или ягоды.
Ужин: творожное суфле, клюквенный мусс.
21ч: кефир.
Вторник:
Первый завтрак: творожное суфле, вареное яйцо, винегрет, настой шиповника.
Второй завтрак: молоко, булочка.
Обед: борщ с мясным фаршем и сметаной, отварная курица с вермишелью, клюквенный мусс.
Полдник: стакан настоя шиповника, булочка.
Ужин: нежирный творог.
21 ч: кефир.
Среда:
Первый завтрак: отварная рыба с картофельным пюре, нежирный творог, молоко.
Второй завтрак: белковый омлет со сметаной, фруктовый сок.
Обед: овощной протертый суп со сметаной, отварной язык с овсяной кашей, фрукты, ягоды.
Полдник: настой шиповника, булочка.
Ужин: нежирный творог.
21 ч: кефир.
Четверг:
Первый завтрак: отварная рыба с овощным рагу, нежирный творог, кофе с молоком.
Второй завтрак: молоко, булочка.
Обед: рисовый суп с мясным фаршем, отварная курица с картофельным пюре, фрукты.
Полдник: нежирный творог, клюквенный мусс.
Ужин: белковый омлет со сметаной, чай.
21 ч: кефир.
Пятница:
Первый завтрак: омлет со сметаной, салат из свежей капусты, кофе с молоком.
Второй завтрак: молоко, булочка, нежирный творог.
Обед: картофельный рыбный суп, сардельки с гречневой кашей и салатом, фруктовое желе.
Полдник: фрукты или ягоды, печенье.
Ужин: нежирный творог, настой шиповника.
21 ч: кефир.
Суббота:
Первый завтрак: отварная рыба с картофельным пюре, молоко.
Второй завтрак: сельдь с луком, винегрет, клюквенный мусс.
Обед: гороховый суп с мясным фаршем, отварная говядина с морковным пюре, компот.
Полдник: печенье, настой шиповника.
Ужин: белковый омлет со сметаной, чай.
21 ч: кефир.
Воскресенье:
Второй завтрак: пшеничная молочная каша.
Обед: уха, гуляш с гречневой кашей и салатом, компот.
Полдник: печенье, клюквенный мусс.
Ужин: нежирный творог, чай.
21 ч: кефир.
Помните!
Диета при отёках и патологической прибавке веса.
Гестоз – это поздний токсикоз беременных, приводящий к тяжелым последствиям для матери и ребенка. Гестоз проявляется классической триадой симптомов : отеки, протеинурия (белок в моче), повышение артериального давления.
Факторы для развития гестоза:
Обычно гестоз возникает после 34 недели беременности. Если поздний токсикоз появляется раньше этого срока, начиная с 20 недель, то протекает более тяжело.
Чтобы не допустить гестоза, выполняются следующие мероприятия:
При лечении гестоза проводятся мероприятия по нормализации деятельности нервной системы, состава и циркуляции крови, улучшению обменных процессов, лечении стенок сосудов, нормализации артериального давления и водно-солевого баланса.
Необходимо отметить, что снимать отеки мочегонными средствами нельзя. Это связано с тем, что вместе с мочой удаляются необходимые минеральные элементы.
Для эффективности лечения необходимо соблюдать режим отдыха, физической активности и питания.
Питанию при гестозе отводится особая роль. Диета должна быть сбалансированной с обязательным присутствием яиц, мяса, молочных продуктов. Ограничивать потребление воды не следует, т.к. при ее недостатке кровь может быть более вязкой и густой. Для нормального водного обмена необходимо выпивать примерно 1,5 литра жидкости в день.
В питании при гестозе не стоит сильно ограничивать употребление соли, т.к. это тоже может сказаться на водно-солевом обмене. Можно в течение дня употреблять примерно 5-8 грамм соли в продуктах питания.
При наличии определенных показаний, во втором триместре беременности врач может посоветовать женщине один раз в неделю устраивать разгрузочные дни.
Примеры разгрузочных дней во время беременности.
Фруктовый день. За текущие сутки можно съесть около 1,5-2 кг яблок, в качестве салата или запеченными в духовке. В салат из яблок можно добавить пару капель оливкового масла, сока лимона. При запекании яблоки допустимо посыпать корицей.
Яблоки можно заменить на арбузили любой другой фрукт, в зависимости от вкусовых предпочтений. Виноград, бананы и персики для этих целей не подходят.
Овощной день. В течение дня необходимо употребить 1,5 кг таких овощей, как тыква или кабачок, разделив весь объем пищи на равных по количеству еды 5 приемов. Эти овощи усиливают перистальтику кишечника и способствуют выведению избыточной жидкости из организма.
Белковый день. В течение дня необходимо употребить 500 грамм нежирного мяса (телятина, курица) или рыбы, предварительно отварив перед употреблением, без добавления соли. Пищу разделить на 5 приемов. Допустимо употребление 1 литра нежирного кефира в этот день.
Кисломолочный день. За целый день допустимо употребление любого кисломолочного напитка (кефир, ряженка) в количестве не более 1,5 литров, а также 600 грамм нежирного творога. Пищу необходимо разделить на 6 приемов.
Гречневый день. Отварить 1 стакан гречневой крупы без добавления соли и кушать в течение дня с молоком или кефиром, в количестве до 1,5 литров.
Разгрузочный день во время беременности дает хороший результат, при условии, что соблюдены все правила его проведения.
Но таких же результатов можно добиться, если просто убрать из своего рациона бесполезные углеводы – выпечку и сладости, макароны в большом количестве, газированные напитки, сахар.
Врач акушер-гинеколог
женской консультации №14
Блинова А.Ф.
Дискинезии желчевыводящих путей во время беременности (ж-л «9 месяцев», №5)

Терапевт
Центр иммунологии и репродукции
Беременность – прекрасное время ожидания малыша для любой женщины. К сожалению, не каждый день можно чувствовать себя комфортно: тошнота, сонливость, частая смена настроения и прочие «неприятности» зачастую становятся спутниками Вашего «турне» длинною в 9 месяцев.
Одним прекрасным днем Вас начинает мучить неизвестного происхождения боль где-то в правом подреберье. Вы приходите к своему врачу и, оказывается, что у Вас имеет место дискинезия желчного пузыря и желчевыводящих протоков. Что это такое? Опасен ли этот диагноз? Итак, попробуем успокоиться и разобраться.
Немного теории. Дискинезии желчевыводящих путей – заболевание, в основе которого лежит нарушение моторики желчного пузыря и желчевыводящих путей без признаков их органического поражения. Дискинезии – синдром, встречающийся при различных заболеваниях: хроническом холецистите, желчнокаменной болезни, после хирургического удаления желчного пузыря (холецистэктомии), патологии желудка и двенадцатиперстной кишки, печени. При отсутствии сопутствующих заболеваний причиной возникновения дискинезий могут быть врождённые аномалии развития желчного пузыря (перегибы, перетяжки).
— это боль и диспептические расстройства (тошнота, рвота, горечь во рту, чувство тяжести в брюшной полости, неустойчивый стул).
— тупые, длительные боли в области правого подреберья без четкой иррадиации, так и боли кратковременные, схваткообразные.
Дискинезии желчевыводящих путей являются одним из наиболее распространенных заболеваний, встречающихся у женщин репродуктивного возраста. Беременность и сопутствующие ей изменения гормонального фона являются факторами риска, предрасполагающими развитию заболевания. Например, во второй половине беременности организм женщины вырабатывает большое количество прогестерона. Прогестерон называют гормоном беременности, так как он уменьшает сократительную активность гладкой мускулатуры матки, препятствуя выкидышу и преждевременным родам. Поэтому, по мере прогрессирования беременности, снижается и двигательная активность желчного пузыря, происходит задержка выделения желчи, снижение скорости опорожнения желчного пузыря.
Помните, что диагноз дискинезий устанавливают на основе клинической картины, ультразвукового исследования брюшной полости (УЗИ). Очень часто особенности строения желчных путей или желчного пузыря и являются непосредственной причиной дискинезий.
И всё же, что делать, если диагноз подтвердился? В основе терапии беременных женщин с дискинезиями желчевыводящих путей лежит комплексный подход. Основной целью лечения является восстановление нормального оттока желчи по протокам. Это означает, что проводятся мероприятия по нескольким направлениям: восстановление нормального режима и питания; ликвидация гиповитаминоза и дисбактериоза кишечника, медикаментозная терапия.
«Ты то, что ты ешь»

Дробим! Беременным женщинам следует принимать еду до 5-6 раз в сутки с относительно равномерным распределением пищи в течение дня для обеспечения ритмичного отделения желчи.
Смягчаем! Не следует употреблять тугоплавкие жиры, так как переваривание жиров при дискинезиях затруднено из-за нерегулярного поступления желчи в кишечник и снижения активности ферментов поджелудочной железы.
Умасливаем! Предпочтительнее использовать растительные масла (подсолнечное, оливковое), так как для их переработки не требуется значительное количество желчи и ферментов.
Чем лечим?

При сопутствующей патологии желудочно-кишечного тракта терапия базируется на лечении основного заболевания.
Всё же, дискинезия желчевыводящих путей не оказывает отрицательного влияния на развитие беременности и формирование плода. Однако при усилении симптоматики, выраженном болевом синдроме необходимо обратиться к врачу и пройти обследование для исключения более серьезной патологии. После родов желчный пузырь и протоки восстанавливают свой тонус в течение первого месяца. Лёгкой Вам беременности!
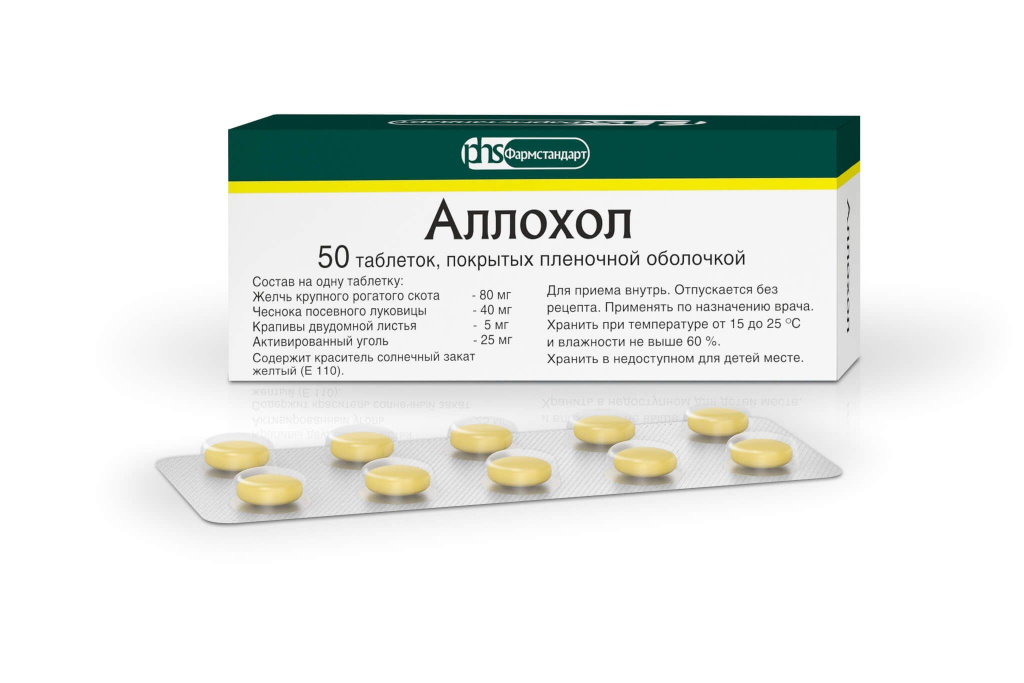
Аллохол: состав, можно ли детям и беременным
Выпускается средство только в виде таблеток, покрытых оболочкой.
Фармакологическая группа
По классификации Аллохол относится к желчегонным лекарственным средствам, которые стимулируют процессы образования и выведения желчи.
Препарат Аллохол – средство из группы препаратов, усиливающих процесс образования желчи в
Фармакодинамика и фармакокинетика
Лечебное действие Аллохола реализуется благодаря рефлексам слизистой кишечника. Также он влияет и на желчеобразование в печени. При приеме препарата стимулируются секреторная и двигательная функции пищеварительного тракта, количество и активность желчи повышается. Также Аллохол может оказывать легкое слабительное действие. Он помогает эмульгировать жиры, поступающие в организм с продуктами питания и в целом активизировать пищеварительные процессы.
Экстракт чеснока, содержащийся в препарате, борется с проявлениями метеоризма в кишечнике, замедляя в нем процессы гниения и брожения.
При недостаточности желчных кислот эндогенного происхождения Аллохол является важным заместительным лекарственным средством и назначается большинству больных.
Препарат отличается быстрым всасыванием в желудочно-кишечном тракте. Метаболизм Аллохола происходит в основном в кишечнике и частично в печени.
Аллохол: показания и противопоказания к назначению лекарства
К числу основных показаний к использованию лекарства можно отнести:
Заболевания желчного пузыря и желчевыводящих путей (холангит и холецистит).
Болезни печени (хронический гепатит).
Функциональные поражения кишечника (чаще всего применяется при запоре, который спровоцирован атонией ЖКТ).
Также, как и любого другого препарата, Аллохол обладает рядом противопоказаний к назначению:
Острый вирусный или лекарственный гепатит.
Желтуха, обусловленная закупоркой желчевыводящих путей (обтурационная, подпеченочная).
Калькулезный (каменный холецистит).
Язвенная болезнь желудка и двенадцатиперстной кишки.
Аллергические реакции на препарат или его компоненты в анамнезе.
Острая почечная недостаточность (применение возможно, но под строгим контролем лечащего врача).
Наблюдаемые побочные эффекты и передозировка
Среди наиболее частых побочных и нежелательных реакций при применении лекарства отмечаются:
Кожные аллергические проявления (сыпь, отек, зуд, крапивница).
При возникновении вышеперечисленных реакций Аллохол отменяют.
При передозировке препарата могут возникать аналогичные проявления, а также наблюдают изжога, тошнота и рвота. В редких случаях в анализе крови можно обнаружить повышение АЛТ и АСТ.
Рекомендации по применению
В зависимости от возраста Аллохол назначают в следующих дозировках:
Дети до 7 лет принимают по 1 таблетке 3 раза в сутки.
Взрослые и дети старше указанного выше возраста употребляют по 2 таблетки в той же кратности.
Препарат принимается только перорально и после приема пищи. Лечение проводят курсами в 3-4 недели через каждые 3 месяца.
Аллохол используется не только для лечения, но и профилактики патологических состояний. Чаще всего его используют для предотвращения наступления обострения при ЖКБ и гепатохолециститах.
Важно! Не стоит ждать от препарата мгновенного эффекта. Он начинает активно действовать на 5-8 день, что проявляется облегчением симптомов и улучшением общего самочувствия. Болевые и дискомфортные ощущения в области печени проходят, а также снимается диспепсический синдром.
Взаимодействие с другими лекарственными средствами и алкоголем
Специалисты не рекомендуют сочетать прием Аллохола вместе с лекарствами, которые содержат соединения алюминия, холестирамин или холестипол. Эти вещества ухудшают всасывание препарата в кишечнике, замедляют его метаболизм, а значит и снижают лечебный эффект.
О взаимодействии с алкогольными напитками достоверной информации нет, ввиду отсутствия масштабных клинических исследований.
Аллохол при беременности и лактации
Препарат не оказывает негативного влияния на организм будущей матери и плода, а потому его использование разрешено беременным и кормящим женщинам.
Дополнительная информация, отзывы и аналоги препарата
Аллохол отпускается без рецепта. Хранится в сухом, прохладном и темном месте, при температуре до 25 градусов в течение 4 лет.
Аналогами препарата, используемыми при невозможности назначения Аллохола являются:
Экстрагенитальная патология в акушерстве: Заболевания желчевыделительной системы у беременных
Под редакцией Соколовой М.Ю.
Заболевания желчевыводящих путей, такие как хронический холецистит, дискинезия желчевыводящих путей, желчнокаменная болезнь, занимают одно из ведущих мест среди болезней органов пищеварения.
Код МКБ10
К81. Хронический (бескаменный) холецистит — хроническое рецидивирующее заболевание, связанное с наличием воспалительных изменений в стенке желчного пузыря.
К82.8.0. Дисфункция желчевыводящих путей (ЖВП) — заболевание, в основе которого лежат нарушения моторики желчного пузыря и ЖВП без признаков их органического поражения.
К80. Желчнокаменная болезнь (холелитиаз) — заболевание, характеризующееся образованием желчных камней в печени, желчных протоках или желчном пузыре, чаще в последнем.
Эпидемиология
Особенно часто заболевания желчевыделительной системы встречаются в молодом возрасте, у женщин в 4—7 раз чаще, чем у мужчин. Хронические заболевания печени и ЖВП встречаются у 3% беременных.
Холецистит (бескаменный) встречается во время беременности редко (0,3%), т.к. прогестерон расслабляет гладкую мускулатуру желчного пузыря и ЖВП.
Гипомоторная дисфункция примерно у трети женщин встречается в I триместре, в остальных случаях — во II и в III триместрах.
Частота холецистэктомии при беременности составляет около 0,1—0,3%.
Классификация
В желчнокаменной болезни по клиническому течению различают бессимптомные конкременты желчного пузыря, симптоматически неосложненное и осложненное течение заболевания.
Дисфункцию ЖВП разделяют на гипермоторную и гипомоторную.
Этиология и патогенез
Обострению хронического холецистита способствует гиперхолестеринемия, развивающаяся во время беременности. Существенную роль играет и инфекция. Возбудители — чаще стафилококк и кишечная палочка.
В основе дискинезии ЖВП лежат нарушения моторики желчного пузыря и ЖВП без признаков их органического поражения. При беременности эти нарушения встречаются особенно часто.
Клинические признаки и симптомы
Основным в клинике хронического холецистита является болевой синдром. Боль локализуется в правом подреберье, реже в эпигастральной области, иррадиирует в правую лопатку, ключицу, плечо, реже — в левое подреберье. Возникновение боли и ее усиление обычно связаны с нарушением диеты (употребление жирных и жареных блюд, яиц), физической нагрузкой, стрессом, переохлаждением, сопутствующей инфекцией. Болевой синдром обычно сопровождается диспепсическим синдромом (отрыжка горечью, тошнота, рвота, чувство распирания в животе, вздутие кишечника, нарушение стула). При затруднении оттока может наблюдаться желтушная окраска кожных покровов. В фазе обострения возможно повышение температуры. При пальпации определяют болезненность в правом подреберье, положительные болевые симптомы холецистита.
Гипермоторная дисфункция также характеризуется периодически возникающими приступообразными болями в правом подреберье и правой половине живота вследствие внезапного повышения давления в желчном пузыре обычно после погрешностей в диете. Боли возникают через час и более после еды. Иногда приступы сопровождаются тошнотой, рвотой, запорами. Болевые симптомы, характерные для холецистита, выражены нерезко или отсутствуют. Температура тела не повышается.
Для гипомоторной дисфункции характерны постоянные тупые ноющие боли в правом подреберье без четкой иррадиации. Больные часто жалуются на снижение аппетита, отрыжку воздухом, тошноту, горечь во рту, вздутие живота.
Желчнокаменная болезнь может протекать бессимптомно или же клинически проявляться желчной коликой либо хроническим калькулезным холециститом, симптомы которого идентичны таковым при хроническом бескаменном холецистите.
Диагноз и рекомендуемые клинические исследования
Основной метод диагностики патологии ЖВП является УЗИ. Также проводят клинический анализ крови (определяют число лейкоцитов и СОЭ для оценки наличия воспалительного процесса), биохимический анализ крови (определяют уровень общего и свободного билирубина, печеночных ферментов).
Рентгенологические методы исследования при беременности не применяют.
Клинические рекомендации
Принципы лечения такие же, как и вне беременности.
Необходимо соблюдение диеты. При хроническом холецистите диета должна способствовать предупреждению застою желчи в желчном пузыре, уменьшению воспалительных явлений. Питание частое, дробное. При сопутствующей гипомотроной дискинезии предпочтительны «холецистокинетические» продукты, богатые липотропными веществами. При гипермоторной форме рекомендуют минеральные воды с их уменьшением во 2-й половине беременности.
При присоединении инфекции показано назначение антибактериальных JIC. При выборе их следует учитывать срок беременности.
Всем без исключения беременным назначают желчегонные лекарственные средства. Так как чаще превалирует гипомоторная форма дисфункции желчевыводящих путей, наиболее показаны холецистокинетики. Они обладают и послабляющим эффектом.
Беременным лучше назначать растительные JIC: цветки бессмертника песчаного, кукурузные рыльца, лист мяты перечной, семена укропа, плоды шиповника, корень барбариса, которые обладают смешанным (холеретическим и холецистокинетическим) действием, отдельно или в смеси 1:1. Отвар готовят из расчета 1 ст. л. измельченного сырья на 1 стакан кипятка. Далее по одной трети стакана в теплом виде за 30 мин до еды 3—4 р/сут. Особенно во 2-й половине беременности удобно принимать бессмертника песчаного цветки. В качестве желчегонного ЛC можно использовать ЛC шиповника (сироп из сгущенного водного экстракта плодов шиповника и сахара). Перед употреблением его можно растворить в половине стакана теплой воды.
Несмотря на значительный прогресс, достигнутый гепатологией за последнее десятилетие, проблема лечения хронических заболеваний желчевыводящих путей остаётся по- прежнему актуальной. Дело не только в многообразии клинических форм этих заболеваний, но и в различных механизмах их патогенеза. Одним из основных направлений современных фармакологических исследований является создание лекарственных средств, не обладающих отрицательным воздействием на организм человека. Так еще в античные времена было замечено, что многие растения содержат вещества, способные оказывать лечебное воздействие при патологии печени и желчевыводящих путей, практически не обладая побочными эффектами. Сейчас наблюдается своеобразный ренессанс именно препаратов, получаемых из натурального сырья. Одним из таких препаратов является Хофитол производства лаборатории ROSA-PHYTOPHARMA (Франция).
Хофитол обладает следующими фармакологическими эффектами:
Входящие в состав препарата биологические компоненты обладают синергизмом действия, благодаря чему осуществляется комплексное воздействие на организм беременной в целом.
В механизме действия можно выделить 3 основных направления
1. Связывание глюкуроновых и сульфгрупп, чем обеспечивается дезинтоксикационный эффект
2. Увеличение количества коэнзимов НАДФ2, и, как следствие, сдерживание синтеза эндогенного холестерина, увеличение экскреции желчи, желчных кислот, уменьшение уровня липопротеидов низкой и очень низкой плотности, кетоновых тел в процессе окисления липидов (сахарный диабет, жировые гепатозы, дисфункция желчевыводящих путей и др.)
Лечение Хофитолом может проводиться в виде монотерапии, или в виде базисной терапии как один из компонентов патогенетической терапии.
Дозировка по 2 таб. 3 раза в день перед едой в течение 1,5-2 месяцев, По 10мл в/в капельно 1-2 раза в день в течение 10-14 дней.. Препарат вводится как на 0,9 % растворе СаСl, так и 5% растворе глюкозы
В полной мере эффективность препарата проявляется при адекватном назначении дозы и продолжительности курса терапии
Препарат отличают высокая эффективность и хорошая индивидуальная переносимость.
При сравнительной оценке Хофитола с другими гепатопротекторами можно отметить следующие преимущества
На основании вышеизложенного, можно сделать заключение о широком спектре показаний для использования препарата и высоком терапевтическом потенциале.
При выраженном болевом синдроме показаны спазмолитики и анальгетики (дротаверин, папаверин, метамизол натрий в обычных дозах).
Метоклопрамид нормализует моторику пузыря у беременных независимо от вида дискинезии, в том числе и при рвоте беременных.
Гипермоторная форма дисфункции ЖВП лечится диетой с ограничением холецистокинетических продуктов, приемом спазмолитиков, теплых минеральных вод низкой минерализации с их уменьшением во 2-й половине беременности.
При гипомотроной форме предпочтительны «холецистокинетические» продукты, богатые липотропными веществами. Необходимы желчегонные холецистокинетики, умеренный прием растительных стимуляторов (экстракт элеутерококка, пантокрин, женьшень).
Цель консервативного лечения при желчнокаменной болезни — уменьшить воспалительный процесс, улучшить отток желчи и моторную функцию пузыря и протоков. Во многом это сходно с лечением хронического холецистита (лечебное питание, желчегонные, спазмолитики, анальгетики). Прием ЛC из группы холецистокинетиков резко ограничен.
Оценка эффективности лечения
Критерии эффективности лечения являются уменьшение болевого синдрома, нивелирование явлений диспепсии, купирование воспаления.
Осложнения и побочные эффекты лечения
При приеме метоклопрамида возможно возникновение сонливости, утомляемости, тревожности, растерянности, головной боли, шума в ушах. Со стороны пищеварительной системы: запор или диарея, редко — сухость во рту. Прием сорбитола может сопровождаться слабостью, тошнотой, головокружением, метеоризмом, диареей.
Прогноз
При не осложненном холецистите прогноз для матери и плода в целом удовлетворительный.
Холестатический гепатоз беременных
Холестатический гепатоз беременных известен также как внутрипеченочный холестаз беременных, внутрипеченочная холестатическая желтуха беременных, доброкачественная желтуха беременных, идиопатическая желтуха беременных, возвратная холестатическая внутрипеченочная желтуха).
Снижение выделения желчи способствует обратной диффузии билирубина в кровь. Это предположение подтверждается тем, что данный патологический синдром развивается у 80-90% женщин во второй половине беременности и подъем содержания эстрогенов коррелирует у них с развитием кожного зуда. Отмечена определенная взаимосвязь между внутрипеченочным холестазом беременных и желтухой, вызываемой гормональными контрацептивами, хотя эти заболевания не идентичны. Определенная роль в развитии внутрипеченочного холестаза беременных отводится генетическим дефектам метаболизма половых гормонов, проявляющимся только во время беременности.
Клиническая картина
Внутрипеченочный холестаз беременных характеризуется мучительным кожным зудом и желтухой. Кожный зуд возникает иногда за несколько недель до появления желтухи. В настоящее время некоторые исследователи зуд беременных считают начальной стадией или стертой формой внутрипеченочного холестаза беременных. Беременные иногда жалуются на тошноту, рвоту, небольшие боли в верхней части живота, чаще в правом подреберье. Болевой синдром для данной патологии не характерен, в остальном, состояние беременных почти не изменяется. Печень и селезенка, как правило, не увеличены. Заболевание может возникнуть при любом сроке беременности, но чаще отмечается в III триместре.
Дифференциальный диагноз
Дифференциальную диагностику виутрипеченочного холестаза беременных следует проводить с острым и хроническим гепатитом, холестазом, вызванным медикаментами, холелитиазом с обтурационной желтухой и первичным билиарным циррозом печени. Для холестаза беременных патогномонично его начало во II-III триместрах беременности, рецидивирующий характер при последующих беременностях, отсутствие увеличения печени и селезенки, нормальные показатели активности трансаминаз у большинства больных, исчезновение всех симптомов через 1-2 нед после родов. Острый вирусный гепатит может развиваться на протяжении всего периода беременности. Для него характерно увеличение печени и очень часто селезенки, резкое повышение активкости трансаминаз. Холелитиаз и обструкционная желтуха у беременных распознаются на основании известных клинических признаков, а также данных ультразвукового исследования желчевыделительной системы.
В диагностически трудных случаях показана биопсия печени. Эта манипуляция в период беременности не является более рискованной, чем вне ее. Однако следует помнить о том, что у беременных при внутрипеченочном холестазе нередко изменяется свертывающая система крови, поэтому имеется большой риск развития кровотечения.
Признаки холестаза, обусловленные влиянием беременности, исчезают через 1-3 нед после родов. Большинство авторов считают, что все проявления болезни исчезают, как правило, в течение 1-3 мес после родов.
Согласно мнению большинства авторов, данное заболевание, даже при повторении его при последующих беременностях, не оставляет каких-либо патологических нарушений в печени.
В настоящее время широко используется урсодеоксихолевая кислота (урсофальк). Препарат оказывает прямое цитопротективное действие на мембрану гепатоцитов и холангиоцитов (мембраностабилизирующее действие). В результате действия препарата на желудочно-кишечную циркуляцию желчных кислот уменьшается содержание гидрофобных (потенциально токсичных) кислот. За счет уменьшения всасывания холестерамина в кишечнике и других биохимических эффектов препарат оказывает гипохолестеринемическое действие.
Некоторые исследователи с целью связывания желчных кислот назначают антациды из группы невсасывающихся (маалокс, альмагель, фосфалюгель) в обычной терапевтической дозе на 2-3 нед. Показаны слепые тюбажи с ксилитом, сорбитом, желчегонные из группы холецистокинетиков. Антигистаминные средства обычно не эффективны, поэтому назначать их нецелесообразно. Лекарственный метаболизм происходит в основном в печени, поэтому крайне нежелательна медикаментозная перегрузка.
Прогноз
Внутрипеченочная холестатическая желтуха беременных у большинства женщин протекает доброкачественно, прерывание беременности не показано. Вместе с тем при осложнении беременности данным заболеванием следует проводить за больной тщательный врачебный контроль, следить за функцией печени, состоянием плода. Роды у таких женщин рекомендуется проводить в лечебных учреждениях, где будет обеспечено оптимальное лечение преждевременно родившегося ребенка. В критических ситуациях при появлении опасности для плода следует вызывать преждевременные роды после 37 нед беременности.