Современные особенности клиники, диагностики и терапии больных экземой
В статье приводятся данные об экземе — рецидивирующем, воспалительном дерматозе с полиморфизмом высыпанных элементов, формирующемся под действием экзогенных или эндогенных факторов риска. Приводятся этиологические и патогенетические механизмы, приводящие
The article presents data on eczema — a recurrent inflammatory dermatosis with polymorphism of rashes formed under the influence of exogenous or endogenous risk factors. Etiological and pathogenic mechanisms leading to the development of eczema are given, the clinical picture of different forms of the disease is described in detail. The article reveals the information about the methods of diagnostics and therapy for these patients.
Экзема — острое или хроническое рецидивирующее заболевание, характеризующееся воспалительной реакцией, формирующейся под действием экзогенных или эндогенных факторов, полиморфизмом высыпанных элементов, сильным зудом [1, 2]. Проблема экземы в настоящее время становится все более актуальной. В структуре заболеваемости хроническими дерматозами экзема составляет до 40% всех заболеваний кожи. Заболеваемость экземой встречается во всех возрастных группах, часто сопутствует профессиональным заболеваниям. По результатам эпидемиологических исследований разные виды экземы являются одними из самых частых заболеваний в практике врача-дерматовенеролога. Заболеваемость среди лиц трудоспособного населения составляет до 10% [3]. Утрата временной трудоспособности достигает 36% от всех трудопотерь при дерматозах. Среди госпитализированных на долю больных экземой приходится более 30% [4]. Среди женщин заболеваемость экземой чаще, чем у мужчин. В последние годы экзема имеет тенденцию к более тяжелому течению с частыми рецидивами, значительным распространением процесса на коже и резистентностью к лечению [5].
Экзема развивается в результате комплексного воздействия этиологических и патогенетических факторов, в том числе эндокринно-метаболических, инфекционно-аллергических, вегетососудистых и наследственных [6]. Большое значение в формировании экземы придается иммуногенетическим особенностям организма — ассоциации с АГ HLA-B22HLA-Cw1 организма [2]. Генетическая предрасположенность определяет нарушение иммунной регуляции, функции нервной и эндокринной систем. При экземе имеет место полигенное мультифакториальное наследование с выраженной экспрессивностью и пенетрантностью генов. При заболевании одного из родителей (преимущественно матери) шанс заболеть экземой у ребенка равен 40%, при заболевании обоих родителей до 60% [6]. Важное патогенетическое значение имеет патология желудочно-кишечного тракта и гепатобилиарной системы. Несостоятельность кишечного барьера, наиболее характерная для детей, приводит к всасыванию в кровь нерасщепленного белка [2]. Аллергическая реактивность также имеет большое значение в развитии экземы.
По современным представлениям в развитии экземы главную роль играют Т-лимфоциты, несущие на своей поверхности специфические рецепторы к антигену и выделяющие ряд провоспалительных цитокинов, вызывающих развитие тканевых воспалительных реакций. Экзогенные воздействия исключительно многообразны. Они вызывают экзематозные изменения кожи по механизму гиперчувствительности замедленного типа, вызванные контактом с химическими, биологическими, лекарственными средствами и антигенными микробными детерминантами в очагах хронической инфекции [6, 7].
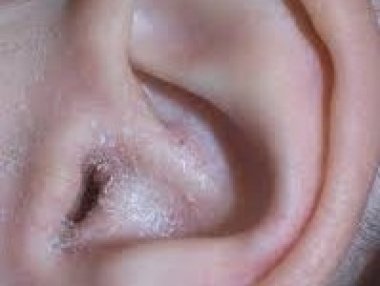
Клинические признаки экземы могут включать в себя зуд, покраснение и шелушение кожи, наличие сгруппированных папуловезикул [2]. В течении экзематозного процесса можно выделить следующие стадии: эритематозная, папулезная, везикулезная, стадия мокнутия, корковая стадия, стадия шелушения [1]. В зависимости от особенностей клинической картины выделяют следующие формы экземы [2]:
Истинная экзема
В острой стадии истинная экзема проявляется появлением везикул, эритемой, точечными эрозиями с мокнутием, серозными корочками, экскориациями, но могут быть папулы и пустулы. Границы очагов нечеткие. Процесс носит симметричный характер, чаще поражается лицо и конечности с чередованием здоровой и пораженной кожи. Также процесс может распространиться и на другие участки кожи вплоть до эритродермии. После перехода в хроническую стадию гиперемия становится застойной, появляются участки лихенификаций и трещин. Нередко процесс может быть осложнен пиогенной инфекцией, появляются гнойные корки и пустулы [8].
Монетовидная (нумулярная) экзема
Нумулярная экзема является преимущественно болезнью взрослых. Лица мужского пола поражаются более часто, чем женщины. Пик заболеваемости у обоих полов приходится на возраст от 50 до 65 лет. Второй пик у женщин наблюдается в возрасте от 15 до 25 лет. У новорожденных и детей нумулярная экзема — редкое заболевание. У детей начинается с пяти лет. Патогенез нумулярной экземы до сих пор неизвестен. У большинства пациентов атопия в личном или семейном анамнезе не выявляется, однако при тропической экземе могут наблюдаться нумулярные бляшки. В качестве причины заболевания рассматриваются множество факторов. У пожилых пациентов отмечается снижение гидратации кожи. У 68% пациентов были выявлены очаги инфекции, в том числе в области зубов и дыхательном тракте. Также отводится роль в возникновении нумулярной экземы аллергенам окружающей среды, таким как клещи домашней пыли. Клинически визуализируются четко очерченные, монетовидные бляшки из сливающихся папул и папуловезикул. Характерными признаками являются мелкоточечное мокнутие и образование корочек. Однако корки могут покрывать всю поверхность бляшки. Размер бляшек составляет от 1 до 3 см в диаметре. Окружающая кожа в большинстве случаев нормальная, но может быть ксеротической. Интенсивность зуда варьирует от минимального до сильно выраженного. Может наблюдаться разрешение элементов в центре, что отмечается при кольцевидных формах заболевания. Хронические бляшки сухие, шелушащиеся и лихенифицированы. Классическое расположение очагов — разгибательные части конечностей. У женщин верхние конечности, включая дорсальную поверхность кистей, поражаются чаще, чем нижние конечности.
Микробная экзема
Себорейная экзема
Себорейная экзема начинается на волосистой части головы. Очаги поражения распространяются на заушные области, шею, верхнюю часть груди, межлопаточную область, сгибательную поверхность конечностей; как и себорейный дерматит, себорейная экзема локализуется на областях кожи с большим количеством сальных желез и не имеет четких границ. В пределах очагов кожа гиперемирована, отечна, на поверхности ее видны мелкие желтовато-розовые папулы, жирные желтоватые чешуйки и корки [1].
Варикозная экзема
Варикозная экзема связана с наличием у больного варикозной болезни. Поражение локализуется на коже нижних конечностей, в основном в непосредственной близости с варикозными язвами, преимущественно в области нижней трети голени. В развитии заболевания играют мацерации кожи, различные травмы, также нерациональное лечение варикозных язв. Заболевание сопровождается зудом. Дифференцируют с рожистым воспалением, претибиальной микседемой [3, 11–13].
Сикозиформная экзема
Сикозиформная экзема развивается на фоне вульгарного сикоза, патологический процесс распространяется за пределы области оволосения. Как правило, кожный процесс локализуется на подбородке, лобке, верхней губе, подмышечной области. Клинически отмечается зуд и мокнутие, серозные колодцы, с истечением времени появляются участки лихенификации кожи [2].
Детская экзема
Детская экзема проявляется клиническими признаками истинной, микробной и себорейной экземы. Первые проявления появляются в возрасте 3–6 месяцев. На коже преобладают процессы экссудации. Участки поражения симметричны, ярко гиперемированы, отечны, выражено мокнутие, наслоение корок. Появляются молочные корки. Эритематозные очаги имеют блестящую поверхность, горячие на ощупь. Участки поражения локализуются на щеках, лбе, ушных раковинах, волосистой части головы, разгибательных поверхностях конечностей, ягодицах. Носогубный треугольник остается не тронутым. Больных беспокоит зуд и бессонница. В возрасте 2–3 недель жизни на фоне пониженного питания может развиться характерно клиническая картина заболевания. Нередко трансформируется в атопический дерматит [2, 11, 14, 15].
Экзема сосков молочных желез
Экзема сосков молочных желез является следствием травмы сосков во время вскармливания ребенка, но в некоторых случаях этиологию невозможно определить. Она характеризуется незначительной эритемой, слабо выраженной инфильтрацией, мокнутием и наличием серозно-геморрагических корок, возможно появление пустул и трещин. Обычно патологический процесс имеет двухсторонний характер и не сопровождается уплотнением сосков [2].
Профессиональная экзема
Профессиональная экзема развивается под действием производственных аллергенов. К профессиональным аллергенам относится сплавы металлов, соединения ртути, пенициллин и полусинтетические антибиотики, эпоксидные смолы, синтетические клеи. При профессиональной экземе развивается реакция гиперчувствительности замедленного типа. Клиническая картина имеет все признаки обычной экземы. Профессиональная экзема развивается в основном на открытых участках кожи, в местах контакта с раздражителем. При исчезновении этиологического фактора заболевание быстро разрешается [11, 16].
Паратравматическая экзема
Паратравматическая экзема развивается в области послеоперационных рубцов, в местах неправильного наложения гипсовых повязок, на местах остеосинтеза. Клинически возникает островоспалительная эритема, появляются папулы или пустулы, с дальнейшим образованием корок. Возможно отложение гемосидерина в пораженных тканях [2].
Диагностика основывается на данных анамнеза и клинической картины заболевания. Проводятся лабораторные исследования: биохимический анализ крови с определением АЛТ, АСТ, триглицеридов, общего белка, креатинина, общего билирубина, глюкозы; общий анализ крови; клинический анализ мочи; определение уровня общего IgE в сыворотке с помощью ИФА; кожные пробы; определение антител к антигенам лямблий, аскарид, токсокар и других; гистологическое исследование биоптатов кожи проводится по показаниям с целью дифференциальной диагностики. Диагноз профессиональной экземы подтверждается кожными пробами с предполагаемыми профессиональными раздражителями. Постановка диагноза, обследование и лечение больного экземой зависят от распознавания экзематозных изменений на коже, определения остроты процесса и характеристики высыпаний с целью классификации имеющихся у пациента форм экземы. По показаниям назначаются консультации других специалистов — эндокринолога, аллерголога, терапевта, гастроэнтеролога [2].
При истинной экземе дифференциальную диагностику проводят с пиодермией, аллергическим контактным дерматитом, атопическим дерматитом, токсикодермией. Дифференциальный диагноз монетовидной экземы проводят с бляшечным парапсориазом, розовым лишаем, себорейной экземой. Себорейную экзему дифференцируют от колликулярного дискератоза Дарье, болезни Девержи. Микробную экзему дифференцируют со стрептодермией, контактным аллергическим дерматитом, лейшманиозом. Дифференциальную диагностику сикозиформной экземы проводят с вульгарным сикозом. Дисгидратическую экзему необходимо отличать от пустулезного бактерида, дерматомикозов, ладонно-подошвенного псориаза, пустулезного псориаза ладоней, хронического акродерматита Аллопо [6, 10, 14, 15, 17, 18].
При лечении в острой стадии экземы применяют антигистаминные препараты первого поколения. Глюкокортикостероидные препараты применяют при наличии выраженного воспаления. При выраженном кожном зуде назначают транквилизатор с антигистаминным действием. При наличии выраженной экссудации назначают детоксикационную терапию. При наличии микробной экземы, вторичного инфицирования, лимфангоита, лимфаденита, повышения температуры применяют антибактериальные препараты. При тилотической экземе в случаях выраженной инфильтрации, гиперкератоза и/или торпидности к проводимой терапии рекомендуется назначение ретиноидов.
Применяются примочки с 1% раствором танина, 2% раствором борной кислоты, 0,25% раствором серебра нитрата, ванночки с 0,01–0,1% раствором калия перманганата, раствором Циндола 1–2 раза в сутки в течение 4–7 дней. Антисептические наружные препараты (раствор бриллиантового зеленого спиртовой 1% или Фукорцин спиртовой раствор) назначают наружно на область высыпаний 2–3 раза в сутки в течение 5–14 дней. Глюкокортикостероидные препараты 1–2 раза в сутки наружно в течение 7–20 дней. По мере стихания острых воспалительных явлений используют пасты, содержащие 2–3% ихтаммол, нафталанскую нефть, 0,5–1% серу, 2–5% борноцинконафталановую пасту, 2–5% дегтярно-нафталановую пасту. Физиотерапевтическое лечение включает узкополосную средневолновую ультрафиолетовую терапию с длиной волны 311 нм, 4–5 раз в неделю, на курс от 25 до 30 процедур. При соблюдении диеты из рациона больных экземой исключаются яйца, цитрусовые, мясо птицы, жирные сорта рыбы, мясные бульоны, цельное молоко, орехи, газированные напитки, красные вина, морепродукты [2].
Таким образом, экзема является одним из наиболее часто встречающихся заболеваний, возникающих в результате действия как внешних, так и внутренних факторов. Сложность патогенеза экземы предусматривает комплексный подход к ее лечению с учетом степени выраженности процесса, формы заболевания, состояния внутренних органов и систем, что требует индивидуального подхода к ведению и лечению больных.
Литература
*ГБОУ ДПО КГМА МЗ РФ, Казань
**ГАУЗ РККВД, Казань
Современные особенности клиники, диагностики и терапии больных экземой Л. А. Юсупова, Е. И. Юнусова, З. Ш. Гараева, Г. И. Мавлютова, Е. В. Бильдюк, А. Н. Шакирова
Для цитирования: Лечащий врач № 6/2018; Номера страниц в выпуске: 85-87
Теги: дерматоз, воспаление, этиология, факторы риска
Лечение инфекций кожи при атопическом дерматите у детей
В международном согласительном документе по атопическому дерматиту (США, 2002) эксперты отмечают, что атопический дерматит, как правило, наследственное заболевание, часто ассоциированное с астмой, пищевой аллергией, аллергическим ринитом и рецидивирующим
В международном согласительном документе по атопическому дерматиту (США, 2002) эксперты отмечают, что атопический дерматит, как правило, наследственное заболевание, часто ассоциированное с астмой, пищевой аллергией, аллергическим ринитом и рецидивирующими кожными инфекциями. Инфекция может существенно изменить течение заболевания. В случае развития у пациента бактериальной, грибковой или вирусной инфекций кожи необходимо по возможности быстро идентифицировать эту инфекцию и начать специфическую терапию для ее устранения [1].
Подобный подход обусловлен тем фактом, что вирусы, бактерии и грибки могут быть триггерами атопического дерматита и приводить к обострению заболевания. С другой стороны, дефицит керамидов в результате выраженного снижения уровня сфингомиелина способствует сухости кожи и более легкому проникновению инфекционных агентов и аллергенов в поврежденный эпидермис. Кроме того, эпидермальный барьер кожи нарушают протеазы клещей домашней пыли и Staphylococcus (S.)aureus, что в сочетании с другими факторами также повышает риск проникновения аллергенов и поддерживает воспалительный процесс в коже. Есть также наблюдения, свидетельствующие о роли бактериальных и грибковых колонизаций в формировании резистентного к терапии и более тяжелого рецидивирующего течения атопического дерматита [2, 3]. Наконец, вторичное инфицирование кожи или глубокие расчесы могут привести к ее рубцовым изменениям, что в целом не типично для самого атопического дерматита.
Для микрофлоры здоровой кожи обычно не характерна колонизация S. aureus, в то время как кожа более чем 90% пациентов с атопическим дерматитом обсеменена этим видом бактерий, количество которых в мокнущих очагах может составить свыше 14 млн на кв. см [2]. Более того, высокая степень колонизации кожи S. aureus возможна даже в случае отсутствия клинических проявлений бактериальной инфекции кожи. Продуцируемые S. aureus на поверхности кожи токсины (так называемые суперантигены) стимулируют активацию Т-лимфоцитов и макрофагов и тем самым усиливают аллергический воспалительный иммунный ответ кожи. Исследования показали, что экзотоксины S. aureus ухудшают течение атопического дерматита, а уровень специфических иммуноглобулин (Ig) E-антител к стафилококковым суперантигенам коррелирует с тяжестью заболевания [3]. Предполагается также участие суперантигенов в развитии нечувствительности кожи к топическим глюкокортикостероидам и/или снижению терапевтического эффекта этих препаратов [3–5].
В редких случаях кожа больных атопическим дерматитом инфицируется вирусами, чаще вирусом простого герпеса 1, 2 типов, а также вирусом контагиозного моллюска [1, 5, 7]. Герпетическая инфекция кожи может неоднократно встречаться у одних и тех же больных, тогда как у других — практически никогда. Предполагают, что наибольшему риску подвержены пациенты с тяжелым течением атопического дерматита или больные, не получившие должного лечения. Иногда герпетическую экзему у больных атопическим дерматитом следует дифференцировать с такой бактериальной инфекцией кожи, как импетиго. Eczema molluscatum, в отличие от герпетической экземы, неопасное осложнение, которое встречается редко.
Одной из важных причин инфицирования кожи у больных атопическим дерматитом ученые считают дефицит антимикробных пептидов в коже, необходимых для защиты организма против бактерий, вирусов и грибов [5]. Считается, что инфекционные осложнения кожи при атопическом дерматите сопровождаются определенными иммунологическими нарушениями: при бактериальных инфекциях — дефицитом эпидермальных антимикробных пептидов и дисбалансом Т-хелперов (Th1/Th2) — в случае вирусных поражений кожи [5]. По последним данным, у больных атопическим дерматитом с таким осложнением, как герпетическая экзема, в кератиноцитах кожи обнаружена достоверно более низкая экспрессия антимикробных пептидов [5].
Перечислим инфекции кожи, которые чаще всего могут осложнять течение атопического дерматита и их возбудителей:
Однако возможность развития подобных осложнений следует рассматривать не только в случае клинически выраженной стадии обострения атопического дерматита, но и при отсутствии ответа на соответствующую терапию. Высокая колонизация кожи S. aureus или грибковой инфекцией может иметь место и в отсутствие выраженной клинической картины заболевания.
По данным M. Furue и соавторов, в течение 6 мес наблюдавших 1271 пациента с атопическим дерматитом (из них 210 детей младшего возраста, 546 детей и 515 взрослых), были диагностированы следующие осложнения: герпетические инфекции и/или дерматит Капоши у 2,4% детей раннего возраста, 2,5% детей старшего возраста и 3,5% взрослых; ассоциация атопического дерматита с контагиозным моллюском у 7% детей раннего возраста, 9% детей и 0,2% взрослых [8].
Отечественные специалисты указывают на формирование осложненных форм атопического дерматита в значительно большем числе случаев: у 25–34% детей, страдающих атопическим дерматитом [7].
Участие микробов и вирусов в развитии обострений и рецидивирующего тяжелого течения атопического дерматита обосновывает необходимость дифференцированного подхода к комплексной терапии таких больных. Остановимся на основных этапах лечения осложненных форм атопического дерматита у детей. Речь пойдет о наружной, этиотропной и иммуномодулирующей терапии [7].
Наружная терапия
Напомним, что ключевым моментом терапии любых форм и стадий атопического дерматита является вспомогательная базисная терапия: регулярное применение очищающих и увлажняющих средств дерматокосметической линии [1]. Цель такого подхода состоит в ограничении размножения бактерий и восстановлении барьерной функции кожи.
В случае диагностирования у ребенка, страдающего атопическим дерматитом, активной бактериальной инфекции кожи лечение должно включать правильный уход за кожей (очищение/гидратация, антисептики) и применение топических и/или пероральных антибиотиков.
Этиотропная терапия
При бактериальной инфекции с наличием экссудации и мокнутия кожи используют топические антибиотики. Установлено, что эффективнее всего рост колоний микроорганизмов, являющихся наиболее частыми возбудителями кожных инфекций (в том числе S. аureus, Streptococcus pyogenes, S. еpidermidis, Corynebacterium spp.), подавляет фузидиевая кислота [9]. Кроме того, концентрация этого антибиотика после однократного нанесения, в частности мази фуцидина, составляет в коже 2,2% (в эпидермисе —
430 мкг/мл, в дерме — 286 мкг/мл и подкожной жировой клетчатке —
109 мкг/мл); для сравнения: проникающая способность эритромицина составляет 0,3%, тетрациклина — 0,28%, мупироцина (бактробан) — 0,02%. Иными словами, фузидиевая кислота в 100 раз лучше проникает в кожу, чем мупироцин, и в 8 раз лучше, чем тетрациклин и эритромицин. Показано, что фузидиевая кислота проникает даже в деваскуляризированные зоны и некротические ткани, а ее биодоступность составляет 90%.
Поскольку при атопическом дерматите экзематозное поражение кожи, в частности области экссудации и экскориации, представляет собой благоприятную среду для размножения S. аureus, считается, что в лечении заболевания предпочтительнее использовать сочетание топического глюкокортикостероида с антибиотиком. Это позволит разорвать «порочный круг«: S. аureus снижает эффективность кортикостероидов посредством продуцируемого стафилококкового токсина, тогда как кортикостероиды подавляют воспаление.
Таким образом, доказана патогенетическая роль бактерий в развитии и поддержании аллергического воспаления при атопическом дерматите, что обосновывает необходимость применения комбинированных препаратов, содержащих топические кортикостероиды и антибактериальные средства. Показано, что назначение таких лекарственных средств позволяет более эффективно бороться с клиническими признаками атопического дерматита, чем терапия только одним наружным кортикостероидом. Так, в ходе двух рандомизированных клинических исследований (от 34 до 207 больных) сравнивалась эффективность местного применения различных комбинированных препаратов, содержащих антибактериальные средства в сочетании с топическими кортикостероидами, и монотерапии наружными кортикостероидами у больных атопическим дерматитом, имеющих кожные проявления вторичной инфекции [10, 11]. Клиническое улучшение констатировали у 54–95% участников, причем без статистически значимых различий субъективных и объективных данных в зависимости от использования различных комбинированных препаратов. Однако в группе с применением фузидиевой кислоты–гидрокортизона ацетат (фуцидин Г) клиническое улучшение наступало быстрее, чем в группе с применением миконазола–гидрокортизона [10], а лабораторно подтвержденный положительный эффект лечения в группе с применением бетаметазона валерата–фузидиевой кислоты (фуцикорт) был выше, чем в группе, где применяли миконазол–гидрокортизон [11].
Tакой подход — топическое использование антибиотика и крема — мягкого кортикостероида гидрокортизона — приводил к достоверно более ранней регрессии симптомов воспаления кожи при легком и среднетяжелом течении атопического дерматита [12]. Назначение крема, содержащего антибиотик и кортикостероид, представляется совершенно необходимым в случае клинических проявлений инфицирования кожи (мокнущая экзема). Такой препарат желательно использовать коротким курсом (до 1–2 нед), с тем чтобы избежать развития резистентности S. аureus [13]. При этом для применения на лице, кожных складках, в подмышечных впадинах, паховой области, на открытых участках тела предпочтительно выбирать комбинированный препарат в виде крема— мягкого кортикостероида и антибиотика (например, фузидиевая кислота + гидрокортизона ацетат (фуцидин Г), 2–3 раза в день в виде легких аппликаций). В случае острых и хронических форм дерматитов, локализованных на участках с толстой кожей (ладони и стопы), резистентных к слабым топическим кортикостероидам, целесообразнее назначить мазевую форму комбинированного препарата, содержащего кортикостероид средней/высокой активности (например, фузидиевая кислота/бетаметазона валерат (фуцикорт), целестодерм В с гарамицином и т. п.) 2–3 раза в день.
Вместе с тем исследования показали, что колонизация кожи S. аureus вновь наступала через 2–4 нед после завершения лечения комбиницией местного кортикостероида и антибиотика. Объясняется это прежде всего тем, что даже в случае применения высокочувствительных антибиотиков достичь полной эрадикации S. аureus очень сложно. Поддержанию инфицирования кожи способствуют такие факторы, как возможность передачи S. aureus от родителей, находящихся в непосредственном контакте с больным ребенком, а также содержание S. aureus в назальной слизи самого больного.
При неэффективности топических антибиотиков, а также атопическом дерматите, осложненном бактериальной инфекцией (например, импетиго), протекающей с лихорадкой, интоксикацией, воспалительными изменениями крови, показано назначение антибиотика широкого спектра действия перорально (цефалоспорины 1–3 поколений, макролиды, аминогликозиды) на 7–10 дней. Не рекомендуется прием фторхинолонов, тетрациклинов [7].
Однако, несмотря на то что в результате приема системных антибиотиков значительно снижался уровень микробиологически подтвержденной колонизации кожи S. аureus, все же это не способствовало клиническому улучшению течения тяжелой формы атопического дерматита у детей [14].
Способность достоверно снижать колонизацию S. aureus и частоту кожных инфекций описана также в отношении препаратов нового класса нестероидных топических иммунодепрессантов — ингибиторов кальциневрина такролимуса и пимекролимуса (элидел) [1, 4]. Так, в результате длительного применения пимекролимуса у детей в возрасте 3–23 мес жизни, страдающих атопическим дерматитом, было отмечено достоверно меньше случаев кожных инфекций [15]. Этот факт еще раз подтверждает важную роль Th2-опосредованного воспаления кожи и колонизации бактерий, при котором огромную роль играют взаимоотношения между цитокинами, адгезивными молекулами и антимикробными пептидами [4, 16]. Другой иммуносупрессивный препарат, действие которого также основано на ингибировании кальциневрина, — циклоспорин. Этот препарат обладает способностью уменьшать количество S. аureus на коже пациентов с атопическим дерматитом, что наиболее выражено у больных, одновременно имеющих высокую степень колонизации микроба и клинические проявления бактериальной инфекции кожи [17]. Однако применение данного препарата ограничено в педиатрической практике.
При грибковой инфекции, подтвержденной микробиологически, назначают: противогрибковые средства системного действия (флуконазол (дифлюкан) с периода новорожденности, детям старше 2 лет можно назначить тербинафин (экзифин), итраконазол (орунгал), кетоконазол — с 12 лет) в течение 7–14 дней в сочетании с местной терапией.
Кетоконазол и итраконазол ингибируют продукцию интерлейкина-4 и интерлейкина-5 и синтез эргостерола, что приводит к неспецифическому антивоспалительному эффекту и снижению уровня специфических IgE к Malassezia furfur [5].
При сочетанном поражении кожи больных атопическим дерматитом бактериальной и/или грибковой инфекцией наиболее оптимальными препаратами выбора являются комбинированные средства: тридерм, акридерм ГК. Тридерм в форме мази наносят на кожу туловища и конечностей, а в форме крема — на нежные участки кожи (в области складок, предплечья). В педиатрической практике в основном используют крем тридерм. Препарат наносят тонким слоем на пораженные участки кожи 2 раза в день, курс лечения в среднем составляет 7–12 дней.
Как известно, терапия наружными кортикостероидами служит стандартом лечения обострений атопического дерматита. Однако мощное противовоспалительное действие, присущее данным препаратам, может повысить чувствительность кожи к бактериальной и грибковой инфекциям, что является препятствием к длительному использованию топических гормональных средств при наличии этих инфекций. Кроме того, дети более чувствительны к наружным кортикостероидам из-за их высокой кожной абсорбции; последняя обусловлена также сухостью кожи [1]. Однако при этом есть предположения, что применение только монотерапии топическими антибиотиками или фунгицидными препаратами способствует сенсибилизации кожи, обострению аллергического воспаления с развитием кандидозной инфекции [18].
Во всех случаях врачу следует индивидуально подбирать для пациентов с атопическим дерматитом лекарственные средства — с учетом течения заболевания и состояния кожи.
При герпетической инфекции:
При контагиозном моллюске:
Иммуномодулирующая терапия
В случаях диагностирования у пациентов с атопическим дерматитом рецидивирующей бактериальной, грибковой и/или вирусной инфекции, а также при наличии у них очагов хронической инфекции, устойчивых к стандартной терапии, показано назначение иммуномодулирующей терапии, которая должна проводиться под контролем иммунологических показателей. В педиатрической практике наиболее широкое распространение получил ликопид — иммуномодулятор, обладающий способностью воздействовать на основные популяции клеток иммунной системы (макрофаги, Т- и В-лимфоциты), что, вероятно, связано с наличием у них специфических внутриклеточных рецепторов к глюкозаминилмурамилдипептиду [7, 18]. По своей структуре ликопид является синтетическим аналогом основного фрагмента пептидогликана клеточной стенки всех известных бактерий (мурамилдипептида). Активация макрофагов под воздействием ликопида приводит к усилению синтеза провоспалительных цитокинов (интерлейкина-1, фактора некроза опуходи a, колониестимулирующих факторов), в результате чего активируются фагоцитоз, пролиферация и дифференцировка Т- и В-лимфоцитов, усиливается синтез иммуноглобулинов, повышается цитотоксичность, стимулируется лейкопоэз.
Исследование С. Ю. Резайкиной, проводившееся у больных атопическим дерматитом, выявило преимущественное снижение функциональной активности нейтрофильного фагоцитоза (изменение кислородного метаболизма нейтрофилов), которое восстанавливалось при приеме ликопида [20]. В результате применения ликопида в комплексной терапии больных со среднетяжелым течением атопического дерматита существенно снизилась частота обострений заболевания и наблюдалась выраженная коррекция измененных лабораторных показателей.
Ликопид назначают детям в возрасте от 1 года до 16 лет внутрь в форме таблеток 1 мг. При лечении гнойно-воспалительных заболеваний кожи суточная доза препарата составляет 1 мг в течение 10 дней. При лечении герпетической инфекции препарат назначают внутрь в дозе 1 мг 3 раза в сутки в течение 10 дней. Противопоказания к применению ликопида: беременность, индивидуальная непереносимость препарата. В отдельных случаях возможно возникновение таких побочных эффектов, как повышение температуры тела до 37,9°С (является кратковременным, проходит самостоятельно и не требует отмены препарата). Взрослым ликопид назначают внутрь за 30 мин до еды (таблетки 10 мг) и сублингвально (таблетки 1 мг) в зависимости от степени тяжести заболевания.
Для изопринозина (инозин пранобекс) характерно двойное действие — противовирусное (за счет подавления репликации ДНК и РНК вирусов) и иммуномодулирующее (за счет комплекса инозина усиливается продукция интерлейкинов, хемотаксическая и фагоцитарная активность моноцитов и макрофагов, повышается синтез антител и усиливается пролиферация Т-лимфоцитов, Т-хелперов, естественных киллеров). Показанием к назначению изопринозина являются все вирусные инфекции кожи у страдающих атопическим дерматитом детей старше 1 года (контагиозный моллюск, герпесная инфекция, вульгарные бородавки, папилломавирусная инфекция). Изопринозин назначают по 1 таблетке на 10 кг/массы тела в сутки, на 3–4 приема в течение 10–14 дней — в зависимости от степени тяжести инфекционных заболеваний; при необходимости курс лечения повторяют.
По данным Л. В. Лусс, включение другого иммуномодулятора — полиоксидония — в комплексную терапию больных атопическим дерматитом и бронхиальной астмой, протекающими в сочетании с признаками вторичного иммунного дефицита и устойчивыми к проводимой терапии, позволяет добиться высокого клинического эффекта [21].
Среди детей, страдающих атопическим дерматитом, нередки случаи заболевания чесоткой. В таких случаях течение атопического дерматита сопровождается сильным упорным зудом кожи, а часто и ее инфицированием.
При присоединении чесотки лечение включает:
– спрегаль — применяется во всех возрастных группах и не имеет противопоказаний; распыляется в вечернее время на кожные покровы пациента от области шеи до подошв; препарат оставляют на 12 ч, после чего ребенка тщательно моют. При необходимости возможно повторное использование препарата через 4–10 дней после первичной обработки;
– бензилбензоат — 20% мазь наносят на кожные покровы в первый, второй, четвертый день, также со сменой белья, одежды, обработкой помещения;
– для обработки кожи можно использовать также 33% серную мазь, медифокс;
Таким образом, микробная колонизация и суперинфекция кожи (например, S. aureus, Malassezia furfur) могут играть определенную роль в обострениях атопического дерматита, что обосновывает необходимость дополнительного назначения больным антимикробных средств. Инфекционные агенты участвуют также в развитии и поддержании хронического аллергического воспаления кожи при атопическом дерматите. Как правило, такое течение заболевания характеризуется частыми рецидивами и тяжелым течением. Своевременная диагностика инфекций кожи и назначение оптимальной этиотропной терапии исключительно важны для достижения клинического улучшения состояния больных с атопическим дерматитом.
Эксперты по атопическому дерматиту подчеркивают, что этиотропную терапию можно прекращать только после купирования инфекционного процесса и очищения кожи [1]. Одновременно следует продолжать лечение противовоспалительными средствами (по показаниям — топические кортикостероиды коротким курсом, длительно — ингибиторы кальциневрина) на фоне непрерывного применения увлажняющих средств для гидратации кожи [2, 5].
Литература
Д. Ш. Мачарадзе, доктор медицинских наук, профессор
РУДН, Москва



