Эффективность препарата Флюдитек при лечении острых респираторных инфекций у часто болеющих детей
Опубликовано в журнале:
«Педиатрия», 2007, Том 86, №1, с. 93-100
И. Н. Ермакова
Тверская государственная медицинская академия, г. Тверь, РФ
ОРВИ наряду с катаром верхних ДП сопровождается воспалением слизистой оболочки трахеи и бронхов. Изменения слизистой оболочки бронхов наблюдаются при большинстве ОРВИ, но клиника бронхита развивается не всегда. Антибактериальная терапия показана только при ОРВИ, осложненной бактериальной инфекцией [1, 5]. Лечебные мероприятия, включающие прием домашних, народных средств, отвар отхаркивающих трав, у части больных ОРВИ не дают ожидаемого эффекта. Сухой кашель не ведет к отхождению мокроты и субъективно ощущается как навязчивый. Кашель усиливается, становится мучительным и продолжается от 2 до 4 недель, что требует назначения мукоактианых препаратов [6, 7].
Актуальной проблемой при респираторных заболеваниях у детей является изучение влияния не только бактериальной и вирусной инфекции, но и мукоактивных препаратов на деятельность мерцательного эпителия и состояние местного иммунитета, являющихся одним из основных барьерных функций слизистой оболочки ДП. У часто и длительно болеющих детей (ЧБД) инфекционно-воспалительный процесс сопровождается снижением продукции (SIgA), который в норме препятствует проникновению бактерий в организм, тормозя адгезию и способствуя их фагоцитозу.
В настоящее время доказана целесообразность включения в комплексную терапию ОРЗ муколитических препаратов [1, 6-8]. В детской пульмонологии используют несколько групп мукоактивных препаратов, обладающих различными механизмами действия. Подбирая индивидуально муколитический препарат, особенно у детей раннего возраста, следует руководствоваться особенностями действия мукоактивного препарата. Одним из перспективных отхаркивающих препаратов с муколитическим действием является Флюдитек (Иннотек Интернасиональ, Франция) в виде сиропа, содержащего 5% карбоцистеина для взрослых или 2% карбоцистеина для детей и младенцев.
Дизайн исследования: сравнительное, открытое, рандомизированное, проспективное.
Таблица 1. Распределение по полу и возрасту обследованных пациентов
| Пол | Возраст, годы | Всего | ||||
| до 5 | от 5 до 14 | |||||
| основная группа | группа сравнения | основная группа | группа сравнения | основная группа | группа сравнения | |
| Мальчики | 20 | 15 | 7 | 6 | 27 | 21 |
| Девочки | 6 | 6 | 4 | 3 | 10 | 9 |
| Итого | 26 | 21 | 11 | 9 | 37 | 30 |
Основную группу составили 37 пациентов с ОРЗ, в комплексное лечение которых был включен препарат Флюдитек натощак или через 2 ч после еды в возрастной дозировке, курсом от 8 до 10 дней. В группе сравнения 30 пациентов с ОРЗ получали традиционное симптоматическое лечение кашля, включающее прием домашних, народных средств, отвар отхаркивающих трав (солодки, алтея, термопсиса).
Оценка состояния больного включала сбор и анализ данных анамнеза. Врачом-пульмонологом были 3-кратно проконсультированы 67 детей с респираторными заболеваниями. Исходно (1-й визит), через 3 дня от начала терапии (2-й визит), и через 10 дней после начала терапии (3-й визит). Результаты объективного обследования фиксировали в специально разработанной нами «Карте пациента».
Лечение Флюдитеком и отхаркивающими средствами растительного происхождения начинали со 2-го или 3-го дня от начала заболевания (различие по сроку от начала заболевания зависело от времени поступления ребенка под наше наблюдение).
Оценку клинической эффективности и безопасности проводили следующим образом: действие мукоактивных средств (препарата Флюдитек и растительных средств) оценивали пациент и /или его родители по 4-балльной системе (от 0 до 3 баллов) по 5 параметрам: кашель сухой, кашель влажный, ринит, интоксикация, одышка (табл. 2).
Таблица 2. Оценка клинических симптомов ОРЗ на фоне терапии мукоактивными препаратами
| Кашель сухой | Кашель влажный | Ринит | Интоксикация | Одышка (ч/д /мин) | Количество баллов |
| Отсутствует | Отсутствует | Отсутствует | Отсутствует | Норма | 0 |
| Слабый | Слабый | Затруднение носового дыхания | Слабая | При физической нагрузке | 1 |
| Умеренный | Умеренный | Умеренный | Умеренная | В покое | 2 |
| Сильный | Сильный | Выраженный | Выраженная | В покое | 3 |
Оценивали побочные реакции, которые могли возникнуть при приеме Флюдитека: боли в эпигастрии, тошнота, рвота, диарея, зуд, головная боль, крапивница.
30 практически здоровых детей были однократно проконсультированы врачом-пульмонологом, им проводили исследование иммунного статуса.
У всех 67 детей в динамике методом твердофазного иммуноферментного анализа (ИФА) с помощью моно-клональных антител определяли содержание IgA в слюне до рандомизации (1-й визит), по завершению курса терапии (3-й визит) и через 12 мес от начала лечения (катамнез). Концентрацию в пробах определяли по калибровочному графику. Калибровочные пробы IgA стандартизованы относительно препарата IgA человека фирмы ICN (США, кат. номер 653481) [11]. Исследования иммунного статуса проводили в лаборатории новых технологий ГОУ ТГМА г. Тверь.
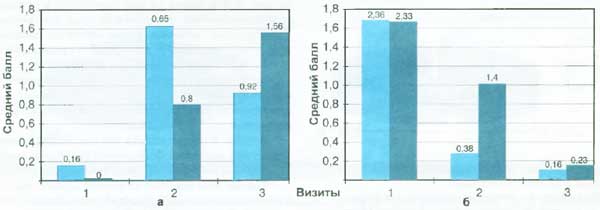
Из табл. 3 и 4 видно, что у пациентов основной группы уже на 3-й день приема препарата Флюдитек отмечалось улучшение субъективных показателей, уменьшались интенсивность заложенности носа и выделения из носа. Преобладающим оказалось влияние на отхождение мокроты, а также уменьшение интенсивности и характера кашля. На 1-м визите сухой кашель был выявлен у 89%, а через 3 дня он беспокоил только 23% пациента, причем умеренной и незначительной интенсивности. На 3-м визите, через 10 дней от начала терапии Флюдитеком, капгель наблюдался лишь у 3 больных с острым трахеобронхитом (8%). У этих пациентов был отягощенный анамнез по аллергическим заболеваниям.
Таблица 3. Среднее количество баллов у пациентов с ОРЗ на фоне лечения Флюдитеком
| Клинические симптомы | 1-й визит (до лечения) n = 37 | 2-й визит (3-й день) n = 37 | 3-й визит (10-й день) n = 37 | Показатель среднего балла (за 10 дней) |
| Кашель сухой | 2,35 | 0,87 | 0,16 | 0,31 |
| Кашель влажный | 0,16 | 1,65 | 0,92 | 0,27 |
| Ринит | 2,21 | 1,89 | 0,55 | 0,47 |
| Интоксикация | 1,2 | 0,73 | 0 | 0,19 |
| Одышка | 0,57 | 0,29 | 0 | 0,09 |
Таблица 4. Среднее количество баллов у пациентов с ОРЗ на фоне лечения фитопрепаратами
| Клинические симптомы | 1-й визит (до лечения) n = 30 | 2-й визит (3-й день) n = 30 | 3-й визит (10-й день) n = 30 | Показатель среднего балла (за 10 дней) |
| Кашель сухой | 2,33 | 1,40 | 0,23 | 0,39 |
| Кашель влажный | 0 | 0,80 | 1,56 | 0,23 |
| Ринит | 2,50 | 2,45 | 0,75 | 0,52 |
| Интоксикация | 1,25 | 0,70 | 0 | 0,25 |
| Одышка | 0,55 | 0,30 | 0 | 0,10 |
Выраженные изменения наблюдались и по параметру «кашель влажный» (рис. 1б). На 2-м визите влажный капгель выявлен у 77% пациентов с ОРЗ, а через 10 дней от начала терапии Флюдитеком редкий продуктивный кашель наблюдался лишь у 33% больных.
У пациентов 2-й группы, которые в комплексной терапии получали традиционное симптоматическое лечение кашля, включающее прием домашних, народных средств, отвар отхаркивающих трав, также отмечалось улучшение субъективных показателей, уменьшались интенсивность заложенности носа и выделения из носа. Однако динамика интенсивности клинических симптомов была менее выраженной по сравнению с основной группой (табл. 4). На 1-м визите сухой кашель выявлен у всех пациентов, что сопоставимо с данными основной группы, но через 3 дня он беспокоил еще более половины пациентов (56%), причем сухой капгель высокой интенсивности был у 1/3 детей. Во время 2-го визита только 44% имели влажный кашель. На 3-м визите почти у всех пациентов группы сравнения влажный капгель сохранялся, только уменьшалась его интенсивность. Как видно на рис. 1, более выраженная динамика интенсивности характера кашля была на фоне приема Флюдитека.
У одного из 37 пациентов основной группы в ходе наблюдения отмечались тошнота и боли в эпигастрии (купировались самостоятельно после отмены препарата). У 2 из 30 пациентов группы сравнения усилился кашель и развился обструктивный синдром, а у одного ребенка была аллергическая реакция в виде крапивницы. Все пациенты были исключены из групп исследования.
Изменения клинического анализа крови у больных основной группы и группы сравнения были характерны для вирусных инфекций: умеренная лейкопения, незначительный нейтрофилез в 1-е сутки инфекции или лимфоцитоз в более поздние сроки заболевания.
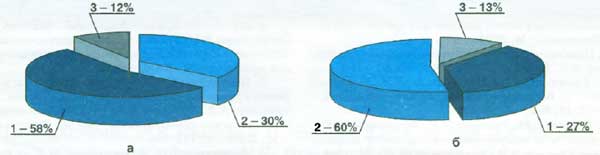
При оценке показателей гуморального иммунитета у 1/3 детей (основной группы и группы сравнения) относительное и абсолютное количество В-лимфоцитов было повышено. Содержание SIgA у больных основной группы до лечения Флюдитеком было ниже нормы и составило 49,70±1,83 мг/л (рис. 2). В группе сравнения уровень IgA в слюне до лечения в среднем был в 2 раза выше и составил 100,25+0,50 мг/л (норма).
На фоне терапии Флюдитеком констатировано достоверное увеличение исходно сниженных показателей содержания SIgA с 49,7 мг/л до 212 мг/л (рРис. 3. Доля детей с нормальным содержанием SIgA на фоне лечения и в катамнезе.
В табл. 5 представлена сравнительная характеристика действия Флюдитека (карбоцистеин) и фитопрепаратов (алтея, солодки, термопсиса).
Таблица 5. Сравнительная характеристика действия производных карбоцистеина (Флюдитека) и фитопрепаратов (алтея, солодки, термопсиса)
| Действие | Карбоцистеин (Флюдитек) | Фитопрепараты |
| Совместимость с антибиотиками | Совместим | Совместимы |
| Продукция SIgA (слюна) | Восстанавливает | Снижают |
| Вязкость слизи | Нормализует | Уменьшают |
| Состояние слизистой оболочки носа | Восстанавливает | Не влияют |
| Аллергия | Редко | Часто |
| Стимуляция гастропульмонального рефлекса | Редко | Часто |
Таким образом, клинический эффект был получен как в основной группе исследования, так и в группе сравнения, однако у детей с ОРЗ, получивших Флюдитек, кашель имел более выраженную положительную динамику. Колебания SIgA носили циклический характер, их уровни снижались в начале заболевания и не у всех детей повышались до нормы в периоде реконвалесценции. У 1/3 детей основной группы, получивших в комплексе лечения Флюдитек, был выявлен адекватный иммунный ответ на инфекцию, документированный по нарастанию уровня SIgA в слюне.
Полученные результаты исследования сравнительной терапевтической эффективности и переносимости Флюдитека и фитопрепаратов в лечении воспалительных заболеваний ДП в группе часто и длительно болеющих детей с респираторными жалобами доказывают, что препарат Флюдитек, отвечает клиническим требованиям иммунокоррегирующей терапии.
Можно ли флюдитек при ларингите
«Круп», «острый или рецидивирующий ларингит/ларинготрахеит», «острая обструкция дыхательных путей», «стеноз гортани» — являются ли перечисленные выше названия синонимами или это самостоятельные нозологические формы? Каждый практикующий врач должен четко
«Круп», «острый или рецидивирующий ларингит/ларинготрахеит», «острая обструкция дыхательных путей», «стеноз гортани» — являются ли перечисленные выше названия синонимами или это самостоятельные нозологические формы? Каждый практикующий врач должен четко представлять себе, что означают перечисленные термины.
Наверно, наиболее широко распространен, особенно в педиатрической практике, термин «круп», а наиболее общим можно считать термин — «острая обструкция дыхательных путей», зато в МКБ-10 шифры даны по «органному принципу».
Итак, круп (от шотландского croup — каркать) — это синдром инфекционного заболевания, всегда подразумевающий наличие острого стенозирующего ларингита (или ларинготрахеита, или реже ларинготрахеобронхита), сопровождающийся охриплостью, «лающим» кашлем и одышкой, чаще инспираторного характера. То есть под крупом понимают наличие определенного синдрома с триадой клинических симптомов: стридор—«лающий» кашель—осиплость. Синдром формируется при заболеваниях, проявляющихся развитием острого воспалительного процесса в слизистой оболочке гортани и трахеи. Поэтому термин «круп» применим только к инфекционным заболеваниям! Отечественные педиатры традиционно разделяют круп на «истинный» и «ложный», в зависимости от уровня поражения гортани, хотя это деление чрезвычайно условно, так как в процесс нередко бывает вовлечена слизистая оболочка гортани на всем ее протяжении, а также слизистая нижележащих отделов дыхательного тракта. «Истинный» круп развивается в результате поражения истинных голосовых связок (складок). Единственный пример «истинного» крупа — дифтерийный круп, протекающий с формированием специфических фибринозных изменений на слизистой оболочке голосовых связок. «Ложный» круп включает все стенозирующие ларингиты недифтерийной природы, при которых воспалительный процесс локализуется преимущественно на слизистой оболочке подсвязочной (подскладочной) зоны гортани. «Острый ларингит» имеет в МКБ-10 шифр J04.0, «острый ларинготрахеит» — J04.2, «острый обструктивный ларингит» — J05, а «хронический ларингит» и «хронический ларинготрахеит» — соответственно J37.0 и J37.1. В любом случае следует понимать, что острая обструкция верхних дыхательных путей (сужение просвета гортани с расстройствами дыхания и развитием острой дыхательной недостаточности) — это прежде всего неотложное состояние, требующее экстренной диагностики и терапии еще на догоспитальном этапе.
Состояние это наиболее часто возникает у детей раннего и дошкольного возраста (от 6 мес. до 3 лет, причем в 34% случаев — у детей первых 2 лет). Связана острая обструкция с анатомо-физиологическими особенностями дыхательных путей у маленьких детей: узостью просвета трахеи и бронхов (воронкообразная форма вместо цилиндрической), склонностью их слизистой оболочки и располагающейся под ней рыхлой волокнистой соединительной ткани к развитию отека, особенностями иннервации гортани, с которыми связано возникновение ларингоспазма, и относительной слабостью дыхательной мускулатуры. Отек слизистой оболочки с увеличением ее толщины всего на 1 мм уменьшает просвет гортани наполовину! Развитие острой обструкции верхних дыхательных путей у взрослых — явление достаточно редкое и связано оно, как правило, с дифтерией.
Выделяют инфекционные и неинфекционные причины острой обструкции верхних дыхательных путей. К инфекционным причинам относятся вирусные инфекции (вызванные в 75% случаев вирусами гриппа и парагриппа I типа, а также риносинцитиальными вирусами, аденовирусами, реже вирусами кори и герпеса) и бактериальные инфекции (с развитием эпиглоттита, заглоточного и паратонзиллярного абсцесса, дифтерии). При этом механизм и пути передачи возбудителя определяются эпидемиологическими особенностями основного инфекционного заболевания. Аспирация инородных тел, травмы гортани, аллергический отек, ларингоспазм могут явиться неинфекционными причинами развития острой обструкции верхних дыхательных путей.
В генезе обструкции дыхательных путей определенную роль играют три фактора: отек, рефлекторный спазм мышц гортани и механическая закупорка ее просвета воспалительным секретом (слизью) или инородным телом (в том числе пищей, рвотными массами и т. д.). В зависимости от этиологии значимость этих компонентов может быть различной. В практической работе для проведения адекватной терапии и оказания эффективной помощи ребенку важно уметь быстро их дифференцировать.
Основная причина развития крупа — воспалительный процесс в области подскладочного пространства и голосовых связок (острый стенозирующий ларинготрахеит). Феномен сужения просвета верхних дыхательных путей при крупе формируется последовательно, по стадиям, и связан непосредственно с реакцией ткани гортани на инфекционный агент, в том числе запускающий и аллергическую реакцию. При оценке клинической картины необходимо учитывать превалирование отека воспаленной слизистой оболочки, спазма мышц гортани и трахеи и гиперсекреции слизи, поскольку это принципиально при выборе тактики лечения.
Нарушения дыхания вследствие сужения просвета гортани чаще всего возникают ночью, во время сна, в связи с изменениями условий лимфо- и кровообращения гортани, уменьшением активности дренажных механизмов дыхательных путей, частоты и глубины дыхательных движений.
Клиническая картина острого стеноза верхних дыхательных путей определяется степенью сужения гортани, связанными с ним нарушениями механики дыхания и развитием острой дыхательной недостаточности.
При неполной обструкции гортани возникает шумное дыхание — стридор, обусловленный интенсивным турбулентным прохождением воздуха через суженные дыхательные пути. При динамичном сужении просвета дыхательных путей беззвучное в норме дыхание становится шумным (вследствие колебаний надгортанника, черпаловидных хрящей, частично голосовых связок). При доминировании отека тканей гортани наблюдается свистящий звук, при нарастании гиперсекреции — хриплое, клокочущее, шумное дыхание, при выраженном спастическом компоненте отличается нестабильность звуковых характеристик. Следует запомнить, что с нарастанием стеноза за счет уменьшения дыхательного объема дыхание становится все менее шумным!
Инспираторный стридор обычно возникает при сужении (стенозе) гортани в области голосовых связок или над ними и характеризуется шумным вдохом с втяжением уступчивых мест грудной клетки. Стенозы ниже уровня истинных голосовых связок характеризуются экспираторным стридором с участием в дыхании вспомогательной и резервной дыхательной мускулатуры. Стеноз гортани в области подсвязочного пространства обычно проявляется смешанным, как инспираторным, так и экспираторным стридором. Отсутствие изменения голоса свидетельствует о локализации патологического процесса выше или ниже голосовых связок. Вовлечение последних в процесс сопровождается осиплостью голоса или афонией. Хриплый, «лающий» кашель типичен для подскладочного ларингита. Другие признаки обструкции верхних дыхательных путей неспецифичны: беспокойство, тахикардия, тахипноэ, цианоз, нервно-вегетативные расстройства и т. д. Учащенное дыхание и повышенная температура тела при крупе могут приводить к значительной потере жидкости и развитию респираторного эксикоза.
По выраженности сужения просвета гортани выделяют четыре степени стеноза, имеющие значительные различия в клинической картине (см. таблицу). Однако при постановке диагноза определяют прежде всего тяжесть крупа, а не выраженность стеноза (оценка последнего возможна при прямой ларингоскопии, что невыполнимо на догоспитальном этапе). При комплексной оценке состояния больного следует учитывать такие факторы, как участие в акте дыхания вспомогательной мускулатуры (свидетельство значительного сужения просвета дыхательных путей), симптомов дыхательной и сердечно-сосудистой недостаточности, угнетения сознания и стойкой гипертермии.
Таким образом, классификация крупа построена с учетом:
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Дифтерия гортани
Дифтерия гортани чаще всего сочетается с проявлениями этой инфекции другой локализации (дифтерией зева или носа), что существенно облегчает диагностику. Основными отличиями дифтерии гортани от крупа, развившегося на фоне ОРВИ, являются постепенное начало и тяжесть течения с нарастанием симптоматики. Голос при дифтерии гортани стойко сиплый с постепенным развитием афонии. В терапии дифтерии гортани наряду с мероприятиями, направленными на восстановление проходимости дыхательных путей, необходимо срочное введение ребенку противодифтерийной сыворотки по методу Безредко в дозе 40—80 тыс. ME на курс лечения, в зависимости от формы заболевания.
Аллергический отек гортани
Аллергический отек гортани не всегда представляется возможным отличить от крупа инфекционной природы только по клиническим признакам. Аллергический отек гортани развивается под воздействием какого-либо антигена ингаляционного, пищевого и иного происхождения. На ОРВИ определенных указаний нет. Лихорадка и интоксикация не характерны. В анамнезе у этих детей имеются сведения о тех или иных аллергических симпатиях: кожных проявлениях аллергии, пищевой аллергии, отеке Квинке, крапивнице и др. На фоне терапии ингаляционными глюкокортикоидами с добавлением b2-адреномиметиков (сальбутамол — вентолин), антихолинергических (ипратропия бромид — атровент), комбинированных средств (сочетание фенотерола и ипратропия бромида — беродуал), а также, по показаниям, антигистаминных препаратов возникает быстрая положительная динамика стеноза.
Ларингоспазм
Ларингоспазм возникает преимущественно у детей первых 2 лет жизни на фоне повышенной нервно-мышечной возбудимости, при проявлениях текущего рахита со склонностью к тетании. Клинически спазм гортани проявляется неожиданно, у ребенка возникает затрудненный вдох с характерным звуком в виде «петушиного крика», при этом отмечаются страх, беспокойство, цианоз.. Легкие приступы ларингоспазма снимают, опрыскивая лицо и тело ребенка холодной водой. Надо пытаться вызвать рвотный рефлекс, надавливая на корень языка шпателем или ложкой, либо спровоцировать чихание раздражением слизистой оболочки носовых ходов ватной турундой. При отсутствии эффекта следует внутримышечно ввести диазепам.
Эпиглоттит
Эпиглоттит — воспаление надгортанника и прилегающих участков гортани и глотки, наиболее часто вызываемое Haemophilus influenzae типа b. Клиническая картина характеризуется высокой лихорадкой, болями в горле, дисфагией, приглушенностью голоса, стридором и дыхательной недостаточностью различной степени выраженности. Пальпация гортани болезненна. При осмотре зева обнаруживают темно-вишневую окраску корня языка, его инфильтрацию, отечность надгортанника и черпаловидных хрящей, закрывающих вход в гортань. Заболевание быстро прогрессирует и может привести к полному закрытию просвета гортани.
На догоспитальном этапе оптимально как можно раньше сделать инъекцию антибиотика-цефалоспорина III поколения (цефтриаксон). Транспортировку ребенка в стационар осуществляют только в положении сидя. Следует избегать приема седативных препаратов. Нужно быть готовым к интубации трахеи или трахеотомии.
Заглоточный абсцесс
Чаще всего заглоточный абсцесс возникает у детей до трехлетнего возраста. Развивается он обычно на фоне или после перенесенной ОРВИ. В клинической картине преобладают симптомы интоксикации, выраженная лихорадка, боли в горле, дисфагия, стридор, слюнотечение. Отсутствуют «лающий», грубый кашель и осиплость голоса. Откашливание затруднено из-за резкой болезненности в горле. Ребенок нередко принимает вынужденное положение — с откинутой назад головой. Осмотр зева представляет значительные трудности из-за резкого беспокойства ребенка и невозможности открыть рот. Для осмотра применяют седативную терапию.
Лечение на догоспитальном этапе не проводят. Необходима срочная госпитализация в хирургическое отделение. В стационаре проводят вскрытие абсцесса и дренирование его на фоне антибиотикотерапии.
Инородные тела
Инородные тела гортани и трахеи — наиболее частая причина асфиксии у детей. В отличие от крупа, аспирация возникает неожиданно на фоне видимого здоровья, обычно во время еды или игры ребенка. Появляется приступ кашля, сопровождающийся удушьем. Клиническая картина зависит от уровня обструкции дыхательных путей. Чем ближе к гортани расположено инородное тело, тем больше вероятность развития асфиксии. Такое расположение инородного тела обычно сопровождается появлением ларингоспазма. Ребенок испуган, беспокоен. При аускультации иногда можно услышать хлопающий звук, свидетельствующий о баллотировании инородного тела.
После осмотра ротовой полости и входа в гортань предпринимают попытки удаления инородного тела путем механического «выбивания» его. Ребенка до 1 года укладывают лицом вниз с опущенным на 60° головным концом. Ребром ладони ему наносят короткие удары между лопатками. У детей старше года могут быть эффективными резкие надавливания кистью руки на живот от средней линии внутрь и вверх (под углом в 45°). У старших детей удары по спине чередуют с резким сдавливанием живота, обхватив ребенка руками сзади (прием Хаймлиха).
При неэффективности попыток удаления инородного тела с помощью механических приемов следует решить вопрос о проведении срочной интубации или трахеотомии.
Лечение крупа
Лечение крупа должно быть направлено на восстановление проходимости гортани: уменьшение или ликвидация спазма и отека слизистой оболочки гортани, освобождение просвета гортани от патологического секрета.
Итак, до недавнего времени терапия крупа ограничивалась в основном подачей увлажненного воздуха и введением системных стероидов. Однако, учитывая тот факт, что круп чаще всего развивается у детей раннего и младшего возраста, у которых как оральное, так и инъекционное введение стероидов представляет серьезную проблему, а также то, что вся медицинская общественность в настоящее время стремится уменьшить возможный риск побочных эффектов системной стероидотерапии, особенно перспективным представляется применение ингаляционных глюкокортикоидов. На сегодняшний день накоплен огромный опыт лечения стенозирующих ларингитов/ларинготрахеитов ингаляциями будесонида (пульмикорт) через небулайзер. Эффективности подобного рода терапии был, в частности, посвящен проведенный Ausejo и соавт. метаанализ 24 (!) рандомизированных контролируемых исследований, в ходе которых том числе сравнивалась эффективность ингаляционного будесонида и системного дексаметазона. Было показано, что применение при крупе будесонида через небулайзер по сравнению с дексаметазоном в инъекциях достоверно снижало число случаев, когда было признано необходимым применение адреналина (на 9%), а также влияло на длительность оказания неотложной помощи как на догоспитальном, так и на госпитальном этапе. Введение будесонида через небулайзер было эффективно у детей как при легком-среднетяжелом, так и при среднетяжелом-тяжелом крупе. Более того, ингаляции единственной дозы (2 или 4 мг) будесонида были достоверно более действительными, чем плацебо, и оказались сравнимы по эффективности с дексаметазоном (0,6 мг/кг). Они неизменно приводили к нивелированию крупозной симптоматики и снижению продолжительности стационарного лечения.
С целью уменьшения отека слизистой оболочки гортани, который часто переходит на трахею и бронхи, и снятия спазма одновременно с будесонидом можно применять b-адреномиметики (сальбутамол — сальгим, вентолин, холинолитики — ипратропия бромид (атровент), комбинацию b-адреномиметика и антихолинергического средства — беродуал).
Следует отметить, что в структуре вызовов скорой медицинской помощи к детям острый стенозирующий ларинготрахеит занимает значительное место. Так, в Москве в прошлом году родители обращались в «Скорую» около 198 тыс. раз. И если отбросить случаи ОРЗ и гриппа (примерно 70 тыс.), острую хирургическую патологию и травму (58 тыс) и группу кишечных инфекций (12 тыс.), то из оставшихся вызовов каждый девятый или десятый был как раз по поводу затрудненного дыхания ребенка (приступа бронхиальной астмы или «ложного» крупа). Причем если частота вызовов по поводу обострения астмы за последние 3 года уменьшилась, то по поводу крупа, наоборот, возросла (примерно на 1000 случаев).
В нашем отделении стационарозамещающих технологий Научного центра здоровья детей РАМН, где также оказывается неотложная помощь детям, в течение последних 2,5 лет (с сентября 2000 г.) лечение острого стенозирующего ларинготрахеита проводили 100 детям (67 мальчикам и 33 девочкам) в возрасте от 6 мес. до 7 лет. Острая обструкция верхних дыхательных путей развилась у 32 детей на фоне ОРВИ, у 5 — при контакте с причинно-значимым аллергеном, у 8 — на фоне ОРВИ и физической нагрузки, у 1 — на фоне физической нагрузки и контакта с аллергеном, у 54 — без видимых провоцирующих факторов, в том числе ОРВИ. Родители всех детей обратились в наше отделение, рассматривая этот альтернативный вариант оказания неотложной помощи как более эффективный. Все дети получали ингаляции через небулайзер (двух- или трехкратно) будесонида (пульмикорта) в дозе 1000 мкг, ипратропия бромида (атровента) в дозе 20 капель или комбинированного препарата беродуала в дозе детям до 6 лет — 10 капель, детям после 6 лет — 20 капель), муколитического препарата лазолвана (в дозе 20 капель на изотоническом растворе NaCl.
Эффективность первой ингаляции будесонида была отмечена у 53% детей (в течение 15—25 минут после ингаляции дыхание успокоилось, исчезли одышка, мучительный непродуктивный «лающий» кашель, уменьшилось беспокойство). 44 детям понадобились 2–3-дневные курсы ингаляционной терапии и лишь у 3 пациентов эффекта удалось достичь на 4–5-й день. Таким образом, будесонид, вводимый в ингаляциях через небулайзер, можно признать высокоэффективным препаратом для проведения неотложной терапии острой обструкции верхних дыхательных путей у детей любого возраста, в том числе на догоспитальном этапе.
Л. С. Намазова, доктор медицинских наук
Н. И. Вознесенская
А. Л. Верткин, доктор медицинских наук, профессор
НЦЗД РАМН, МГМСУ, ННПОСМП, Москва