Первые действия при беременности
С самого первого мгновения, как только женщина узнает, что внутри нее зародилась новая, такая хрупкая жизнь, все мысли уже только об этом маленьком существе – будущем ребенке.
Чтобы ребенок развивался правильно важен не только здоровый образ жизни бедующей мамы, но и первый визит к врачу акушеру-гинекологу или фельдшеру, который будет наблюдать бедующую маму до самого ответственного дня – того дня, когда малыш родится.
Многих, особенно тех, кто столкнулся с этим впервые, волнует вопрос, когда нужно обращаться к специалисту.
Вставать на учет к специалисту следует до 12 недель!
Причины, по которым это нужно сделать
Что необходимо при постановке на учет по беременности
В день выписки из стационара маме новорожденного необходимо позвонить в медицинскую организацию по месту жительства и сообщить о ребенке для того, что бы педиатр или фельдшер осуществили патронаж и рассказали маме о дальнейшем плане наблюдения и обследования ребенка.
Анализ крови на антитела к короновирусу
Вакцинация препаратом «М-М-P II»
Для профилактики кори, паротита и краснухи. Сохранение уровня антител в крови более 11 лет.
Ликвидация любых аномалий зубов, восстановление эстетики и полноценных функций
Вакцинация детей «Инфанрикс Гекса»
От дифтерии, столбняка, коклюша, гепатита В и полиомиелита
Почему так важно вставать на учет по беременности на раннем сроке
Во время беременности нагрузка на организм женщины увеличивается в разы. И для того, чтобы быть уверенной в правильном развитии малыша и отсутствии проблем с собственным здоровьем, будущей маме нужно своевременно встать на учет в женскую консультацию.
В соответствии с российским законодательством, женщина, вставшая на учет по беременности, может рассчитывать на получение бесплатной медицинской помощи в течение всех девяти месяцев.
При этом, медики говорят о явных преимуществах ранней постановки на учет. Прежде всего, в плане благоприятного вынашивания беременности и здоровья будущего малыша.
Именно ДО 12 НЕДЕЛЬ беременности происходит закладка внутренних органов и систем плода. Отрицательное влияние хронических, инфекционных и наследственных заболеваний, неправильного питания и вредных привычек беременной может привести к неблагоприятному течению беременности, её прерыванию и различным патологиям развития плода. Поэтому в данный промежуток времени крайне важно УЖЕ БЫТЬ под наблюдением доктора и соблюдать его рекомендации по здоровому образу жизни: сбалансированному питанию, режиму труда и отдыха, отказу от вредных привычек и т.д.
РАННЯЯ ПОСТАНОВКА НА УЧЕТ даст возможность доктору скорректировать любое недомогание будущей матери, ведь именно с наступлением беременности понижается иммунная система женщины, обостряются хронические заболевания, которые могут повлиять на здоровье малыша.
Можно ли ходить к гинекологу на ранних сроках беременности
Камиль Бахтияров
Врач акушер-гинеколог, профессор, врач высшей категории, г. Москва
Каждая женщина и беременность уникальны. Кто-то молод, полон сил и здоровья, а у кого-то был негативный опыт или имеются заболевания, осложняющие период ожидания ребенка. Одни женщины уверены в себе и в легком течении беременности, у других множество переживаний и вопросов. Кому-то нужен самый минимум медицинского вмешательства, а кому-то понадобятся дополнительные исследования, анализы и неусыпный контроль за состоянием. Каковы бы ни были эти особенности здоровья и психологического настроя, всем будущим мамам нужно регулярно наблюдаться у грамотного акушера-гинеколога.
Итак, вы беременны, тест показывает две четкие полоски, а вы с замиранием сердца находите у себя первые признаки «интересного положения». Когда нужно идти к врачу и что вас будет ждать на приеме?
Гинекологический осмотр опасен?
Если женщина очень боится осмотра, его можно заменить ультразвуковым исследованием, а мазки взять на кушетке. Но в целом у здоровой женщины аккуратно и грамотно проведенное гинекологическое обследование не должно вызвать никаких неблагоприятных последствий и нежелательных ощущений. Если при первом осмотре никаких патологий не будет обнаружено, следующее влагалищное исследование будет только в третьем триместре.
Где будем наблюдаться?
Где именно вставать на учет и наблюдаться во время беременности, зависит только от желания и возможностей женщины. Варианты могут быть разные: государственная женская консультация по месту жительства или частный медицинский центр, в том числе при роддоме.
Преимущество наблюдения в женской консультации (ЖК) в том, что, как правило, она находится недалеко от дома, и при наличии полиса обязательного медицинского страхования все услуги будут оказаны бесплатно. Поэтому на первый прием нужно будет прийти с паспортом и полисом. Если у вас по какой-то причине нет полиса, то по закону вам может бесплатно оказываться только экстренная помощь, а за ведение беременности, анализы, УЗИ и т. д. нужно будет заплатить. Наблюдаться можно как в ЖК по месту регистрации, так и по фактическому месту жительства.
В частном медицинском центре тоже можно наблюдать беременность. Большинство клиник предлагают разные виды контрактов на ведение беременности по самым разным ценам. Стоимость контракта обычно зависит от квалификации врача, который будет наблюдать будущую маму, набора предлагаемых услуг и уровня клиники. Вам нужно будет поинтересоваться, выдает ли выбранный вами медицинский центр обменную карту (документ, в котором отмечается вся информация о ходе беременности и проведенных обследованиях) и родовой сертификат. Если нет, то его можно получить в роддоме.
Первый прием
После того, как вы выбрали консультацию или клинику, определились с врачом, с которым теперь будете часто встречаться на протяжении всей беременности, нужно подготовиться к первому визиту. Что ждет будущую маму на первичном приеме?
В самом начале вам нужно будет ответить на множество вопросов. Некоторые могут показаться вам лишними или праздными, но когда речь идет о беременности, любая мелочь, касающаяся вашего здоровья на протяжении всей вашей жизни (и даже болезни ваших родственников), может оказаться важной. Обязательно поставьте врача в известность о перенесенных заболеваниях, операциях, абортах и выкидышах, аллергии и других факторах риска при их наличии.
Задайте врачу все имеющиеся у вас вопросы. Чтобы ничего не забыть, лучше заранее составить список интересующих вас моментов и взять его с собой в клинику.

Врач осмотрит будущую маму на кресле, чтобы определить размеры и состояние матки, половых путей, срок беременности, возьмет мазки на флору и инфекции. Этот осмотр является очень информативным исследованием, так как позволяет выявить заболевания шейки матки и влагалища.
Кроме того, важно оценить состояние отверстия канала шейки матки, ведь его внешний вид помогает установить диагноз угрозы невынашивания даже на самом маленьком сроке.
Также по его состоянию определяется истмико-цервикальная недостаточность. Это опасная патология во время беременности, но так как она не доставляет никаких неприятных ощущений, обнаружить ее может только гинеколог при осмотре. Она характеризуется укорочением и постепенным открытием шейки матки, в результате чего плодные оболочки теряют прочность и может произойти выкидыш. Если вовремя обнаружить это нарушение, можно принять необходимые меры, как консервативные, так и хирургические в зависимости от показаний.
В течение всей беременности на каждом приеме доктор будет вас взвешивать, чтобы контролировать прибавку веса.
Анализы: обязательный набор
При постановке на учет лечащий врач выпишет направления на анализы и консультации специалистов. Какие анализы нужно будет сдать и для чего они необходимы?
• По общему анализу крови можно судить о состоянии организма в целом, о наличии или отсутствии воспалительных процессов и инфекций, также он показывает уровень гемоглобина (низкие цифры могут свидетельствовать об анемии, которая вредит плоду).
• Биохимический анализ крови позволяет оценить работу различных органов и систем, показывает содержание витаминов и микроэлементов.
• Анализ крови на ВИЧ-инфекцию, сифилис, гепатиты В, С (чрезвычайно опасные при беременности инфекции).
• Анализ на TORCH-инфекции позволяет выявить заболевания, часто протекающие в скрыто! форме и представляющие угрозу для благополуч ного внутриутробного развития плода. Это краснуха, токсоплазмоз, цитомегаловирус, герпес.
• Анализ крови на сахар дает возможность выявить скрыто протекающий сахарный диабет.
• Общий анализ мочи (который надо будет сдавать перед каждым посещением гинеколога) помогает оценить работу мочеполовой системы женщины. Недопустимо появление белка и глюкозы в моче.
• Мазок на флору влагалища и цервикального канала (канала шейки матки) показывает на личие или отсутствие инфекций и молочницы в родовых путях.
• В зависимости от индивидуальных особенностей могут быть назначены и другие анализы. По направлению гинеколога нужно будет получит консультации терапевта, окулиста, отоларингологе стоматолога, сделать электрокардиограмму.
Когда делать первое УЗИ?

Однако, даже если женщину ничего не беспокоит, все анализы в норме, нет болей, выделений других тревожных признаков, в прошлом не был случаев невынашивания беременности, первое УЗИ лучше сделать до 12 недель.
Ультразвуковое исследование позволяет выявить внематочную замершую беременность и многие другие патологии развития беременности, о наличии или отсутствии которых лучше узнать как можно раньше, чтобы принять соответствующие меры.
Зачем идти к врачам?

Осмотр стоматолога необходим для выявления возможных очагов инфекции, кариеса. Если обнаружится кариес, его желательно будет пролечить до родов.
Как часто нужно будет посещать врача?
Во втором триместре женщина посещает врача раз в три недели или в соответствии с индивидуальным графиком. К каждому визиту нужно будет сдавать общий анализ мочи. Также во втором триместре нужно будет сдать общий анализ крови.
После 35 недель нужно будет посещать своего гинеколога каждую неделю, повторно сдать анализы на ВИЧ, сифилис, гепатит и мазок на флору из влагалища.
Многие женщины задаются вопросом: зачем нужно так часто посещать клинику и сдавать столько анализов при хорошем самочувствии? Дело в том, что стандартный для всех график посещений гинеколога и сдачи анализов разработан вовсе не для того, чтобы заставить вас побегать, а чтобы обеспечить вашу безопасность, благополучное протекание беременности и рождение здорового ребенка. Многие заболевания долгое время протекают бессимптомно, и только врач и соответствующие обследования в состоянии их вовремя выявить. Существует немало состояний, чрезвычайно опасных в период беременности, среди которых повышенное давление, предлежание плаценты, анемия, нарушения системы свертывания крови, гестоз, обострение хронических заболеваний и др. В организме беременной женщины постоянно происходит множество изменений, и во избежание возможных осложнений специалист должен следить за ними. Именно своему доктору вы сможете задавать все интересующие вас вопросы, а он будет развеивать ваши сомнения и тревоги.
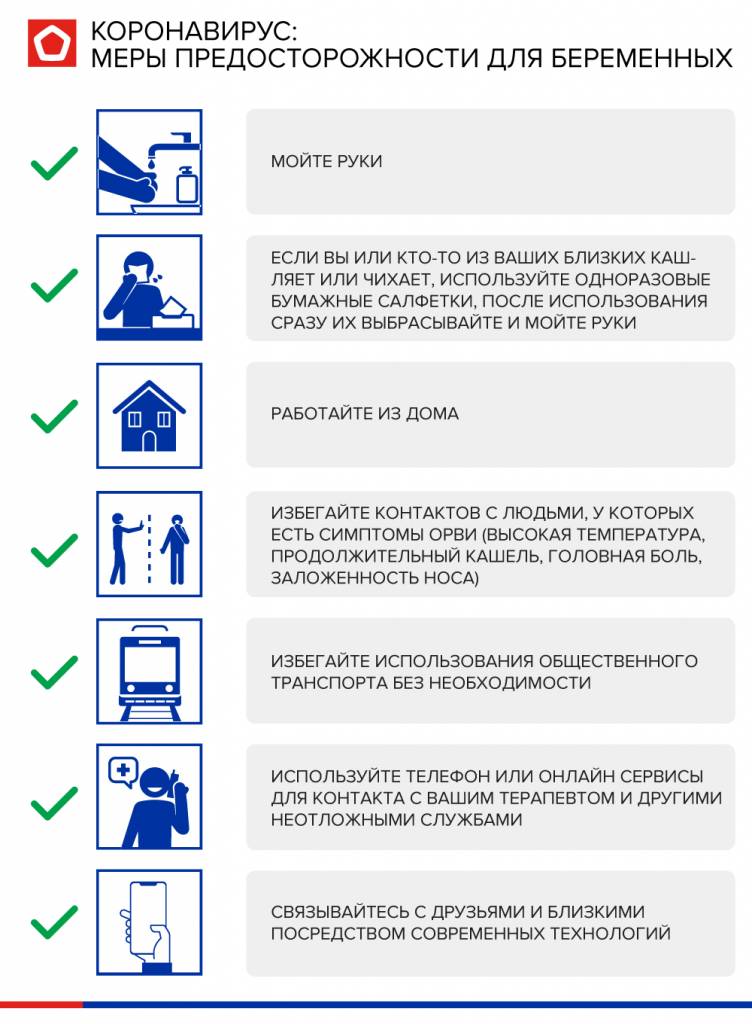
Коронавирус и беременность: ответы на самые важные вопросы
Содержание
– На сегодняшний день нет официальной статистики о количестве заражений среди беременных женщин, а европейское медицинское сообщество довольно осторожно высказывается о том, насколько высока вероятность развития осложнений. Нет и доказательств того, что беременные женщины чаще заражаются коронавирусом.
Как отличить COVD-19 от сезонной аллергии, читайте ЗДЕСЬ.
В первом триместре вирус, перенесенный будущей мамой, может повлиять на рост плода, во втором – вызвать замедление развития ребенка, в третьем – стать причиной преждевременных родов со всеми сопутствующими осложнениями и даже недоношенностью.
Кроме этого, тяжелое течение COVID-19 связано с дыхательной недостаточностью. У беременных на поздних сроках живот поджимает легкие, объем легких становится меньше. Поэтому очень важно понимать, что беременная женщина требует дополнительной защиты.
Как самостоятельно сшить марлевую маску, читайте ЗДЕСЬ.
Как самим приготовить антисептик, читайте ЗДЕСЬ.
Передается ли вирус от матери к ребенку во время родов?
До сих пор нет ни одного подтвержденного случая, когда ребенок появился на свет с коронавирусной инфекцией. Но есть случаи, и их достаточно много, когда дети заражались в родильном зале или роддоме. Именно поэтому в роддомах сейчас принимаются все возможные меры, чтобы снизить риск заражения. В большинстве роддомов сейчас так хорошо разработана маршрутизация, что контакты с вирусом для новорожденного максимально исключаются.
Как сейчас проходят плановые осмотры?
В самом начале карантина, когда необходимо было принять экстренные меры, Минздрав обнародовал рекомендации, в соответствии с которыми отменялись все плановые приемы у врачей. Принимать пациентов было разрешено только в экстренных случаях. Однако вскоре Минздрав внес корректировки в рекомендации, в соответствии с которыми нужно было организовать надлежащее наблюдение беременных, а также проведение скринингов и анализов.
В этой связи во многих регионах, в том числе в некоторых районах Москвы, акушеры-гинекологи приходят на дом, приносят с собой даже аппараты КТГ, устраивают чаты в мессенджерах, высылают женщинам дневник, в котором они записывают свои показатели – вес, давление, шевеления плода, самочувствие.
Однако в некоторых регионах (особенно отдаленных) все же еще бывают случаи, когда закрыты государственные женские консультации, и беременные, у которых есть полис ОМС, к сожалению, могут обратиться только в коммерческие центры.
– Сейчас мы занимаемся разработкой системы возврата денег по ОМС в подобных ситуациях, – уточняет Татьяна Буцкая.
Как организовать работу на удаленке, читайте ЗДЕСЬ.
Телемедицина: как и зачем пользоваться приложениями для консультаций, читайте ЗДЕСЬ.
Большинство роддомов, в которых обычно можно пройти курсы подготовки к родам, переносят свои занятия в онлайн-формат. В нашем Открытом роддоме мы тоже сейчас запустили онлайн-школу, проводим онлайн-марафоны по роддомам, они собирают по несколько тысяч просмотров. В этом есть определенные плюсы: роддом никогда не смог бы принять такое количество посетителей, а сейчас у будущих мам есть возможность все увидеть и задать вопросы врачам.
Как доехать до роддома?
Ехать на скорой помощи во время пандемии довольно рискованно. Во-первых, службы экстренной помощи перегружены, и бригада может попросту не приехать вовремя. Во-вторых, поездка может быть небезопасной, потому что неизвестно, кого машина перевозила непосредственно до вас. Кроме того, машина скорой помощи повезет вас не в тот роддом, с которым у вас заключен контракт, а в ближайший, где есть свободные места.
Добраться на такси, скорее всего, будет проще, но риски заражения по-прежнему остаются. Оптимальный вариант – добираться в роддом на собственном транспорте, тем более что пробок во время карантина быть не должно. Но здесь возникает еще одна сложность: сейчас нет никакой возможности подать экстренную заявку на пропуск для посещения медицинского учреждения. Оформить его нужно не позднее чем за пять часов до выхода из дома, иначе ваша машина соберет по пути все штрафы. Но за пять часов уже вполне можно родить! Поэтому единственный вариант: при приближении срока родов каждый вечер заново оформлять пропуск на следующий день.
В какой роддом ехать, если у женщины подтвержденная коронавирусная инфекция, пневмония или симптомы ОРВИ?
Увы, сейчас введены жесткие ограничения, и, даже если у вас заключен контракт с определенным врачом и определенным роддомом, в случае появления признаков ОРВИ рожать вы сможете только в одном из специально переоборудованных роддомов. Актуальные сведения можно найти на информационных порталах местной администрации.
Коронавирусная инфекция – это показание для кесарева сечения?
Сам по себе COVID-19 не является прямым показанием для хирургического вмешательства. Но если во время родов у женщины возникает дыхательная недостаточность и создается угроза для здоровья мамы или малыша, проводится кесарево сечение.
Разрешены ли партнерские роды?
В большинстве роддомов в России запретили все виды партнерских родов. Кроме этого, если раньше можно было прийти на УЗИ в женскую консультацию с мужем и посмотреть на ребеночка, теперь сделать это тоже не получится. Посещения в роддоме тоже не разрешаются, а на выписку может прийти только один человек. В некоторых роддомах даже ограничен въезд на территорию.
Анестезия во время родов по-прежнему применяется?
Во время родов можно использовать эпидуральную или спинальную анестезию, даже тем, у кого подтверждена коронавирусная инфекция.
А вот тем, кто планировал рожать в воду, придется отказаться от первоначальных планов. Роды в воду сейчас не практикуются в роддомах, главным образом потому, что медперсоналу будет сложно использовать необходимые защитные средства.
Если у мамы есть подозрения на коронавирус, малышу делают тест?
Если у женщины есть симптомы ОРВИ, пневмония или подозрение на COVID, у ребенка сразу после родов берут тест на коронавирус, после этого малыша изолируют от мамы до тех пор, пока не придут результаты анализов. Ребенка при этом перевозят в детскую больницу, потому что в инфекционном роддоме действительно высоки риски заражения. В больнице ребенок находится две недели, его кормят смесью, а потом переводят на грудное молоко, когда он воссоединяется с мамой.
Можно ли кормить грудью с диагнозом COVID-19?
Нет свидетельств того, что коронавирус может передаться через материнское молоко. Но если мама кормит ребенка, склоняясь над ним, то, конечно, риски заражения достаточно высокие. Вот что можно сделать, чтобы их снизить.

При цитировании данного материала активная ссылка на источник обязательна.
Можно ли ходить к гинекологу на ранних сроках беременности
До 12 недель беременности происходит закладка внутренних органов и систем плода. Влияние неправильного питания, вредных привычек, хронических, инфекционных и наследственных заболеваний на развитие будущего малыша может привести к порокам развития, замершей беременности, выкидышу. Вставайте на учет по беременности до 12 недель. Наблюдение беременных является главной задачей женской консультации. От амбулаторного наблюдения во многом зависит исход беременности и родов. Почему надо встать на учёт при сроке беременности до 12 недель, так как это позволит:
-во-первых: своевременно диагностировать патологию внутренних органов плода и решить вопрос о рекомендациях для дальнейшего сохранения беременности;
-во-вторых: позволит установить и спрогнозировать возможные осложнения во время беременности, а также выбрать план ведения беременности;
-в-третьих: выявить беременных, нуждающихся в госпитализации в стационар по профилю акушерской и другой патологии при необходимости обеспечить их оздоровление;
-в-четвёртых: при сроке беременности с 11 до 14 недель беременная женщина направляется в Перинатальный центр г. Армавира для диагностики нарушений развития ребенка, включающей ультразвуковой скрининг первого триместра и расчетом индивидуального риска рождения ребенка с хромосомной патологией.
Кровь из Перинатального центра г. Армавира направляется в медико-генетическую лабораторию г. Краснодара.
-в-пятых: позволяет своевременно скорректировать рацион питания беременной женщины и обеспечить отказ от вредных привычек, т.к. это способствует уменьшению частоты врождённых пороков развития плода, в первую очередь нарушений со стороны центральной нервной системы.
Первые три месяца беременности являются решающими для развития ребенка. Дефицит биологически значимых элементов, которые необходимы каждому живому организму, на ранних этапах закладки плода может привести к нарушению нормального развития и даже гибели плода;
-в-шестых: помогает оказать помощь в рациональном трудоустройстве;
-в-седьмых: гарантирует единовременное пособие при постановке на учёт на ранних сроках беременности.
Перед наступлением беременности необходимо посетить врача гинеколога и сдать анализы: обязательно нужно обследоваться на группу инфекций, передаваемых половым путём, в том числе хламидиоз и наиболее опасные инфекции для плода и течения беременности (токсоплазменная инфекция, краснуха, цитомегаловирусная инфекция), кроме этого, это и гепатиты «В» и «С».
Если у вас есть какие-либо соматические заболевания и Вы наблюдаетесь у врача-специалиста (кардиолога, эндокринолога, невропатолога, пульмонолога и окулиста), необходимо о своём решении стать матерью сказать Вашему доктору. Встреча с ним предупредит возможные осложнения беременности, возникающие на фоне имеющихся соматических заболеваний. Не забудьте посетить врача-стоматолога. Обязательно вместе с супругом пройдите флюорографическое исследование лёгких. Перед запланированной беременностью необходимо за 3 месяца прекратить использовать оральную контрацепцию (по каждому принимаемому вами препарату проконсультируйтесь с врачом), если Вы используете внутриматочный контрацептив, его так же следует удалить заранее. Это необходимо для того, чтобы все изменения в Вашей репродуктивной системе, вызванные контрацептивами, восстановились перед наступление беременности.
Немаловажную роль при планировании беременности играет так же здоровый образ жизни. Делайте зарядку по утрам (укрепляйте мышцы брюшного пресса и спины, больше гуляйте на свежем воздухе. Не забудьте расстаться с вредными привычками, если они есть (курение, алкоголь, наркомания). Хорошо, если и папа будущего малыша последует Вашему примеру. Сделать это нужно так же заранее, месяца за 3-4, а не в момент, когда уже всем будет понятно, что Вы ждёте малыша, это слишком поздно, ведь для благоприятного исхода беременности важны первые недели.
-фолиевая кислота (400 мг в день) 3 месяца до зачатия;
-мультивитамины и комплексы минеральных элементов по рекомендации врача.
Старайтесь избегать стрессов.
Надеюсь, мы убедили Вас в том, что беременность должна быть не только желанной, но и запланированной.







