Перелом плюсневой кости стопы
Специалисты реабилитационного центра “Лаборатория движения” помогут в восстановлении функций опорно-двигательного аппарата
В ортопедической практике перелом плюсневой кости стопы достаточно распространен: на плюсневые кости приходится 35% переломов стопы. Около 80% из них протекают без смещения и считаются неосложненными. У взрослых и детей старше 5 лет преимущественно диагностируют повреждение пятой и третьей плюсневых костей. На травматизацию со смещением приходится 35%. Терапевтические мероприятия зависят от характеристик травмы, осложнений, сопутствующих заболеваний. Лечение проводят ортопеды. Особое место занимает реабилитация после перелома, без помощи врача человек может получить инвалидность. Восстановительную программу составляют индивидуально для каждого пациента.
Рассказывает специалист ЦМРТ
Дата публикации: 25 Июня 2021 года
Дата проверки: 28 Июня 2021 года
Содержание статьи
Причины переломов плюсневых костей стопы
В зависимости от патогенетического фактора различают переломы:
Травматические. Острые повреждения вызваны падением на стопу тяжелых предметов, скручиванием ее переднего отдела (чаще возникает перелом основания пятой плюсневой кости) и пр. На открытые повреждения приходится 10%.
Патологические. Ряд факторов — остеопороз, остеомиелит, опухолевый процесс, прием лекарств, генетические аномалии, несбалансированное питание с дефицитом минералов и витаминов — способствуют ослаблению костной ткани. Для получения перелома достаточно незначительного усилия.
Стрессовые. С воздействием постоянного травматического фактора низкой/умеренной интенсивности на стопы сталкиваются военные, вынужденные много маршировать, артисты балета, спортсмены. Вторая и третья плюсневые кости стопы фиксированы; первая, четвертая и пятая — относительно подвижны. Поэтому перелом 4 плюсневой кости стопы встречается часто. Во время ходьбы и танцев основная нагрузка приходится на вторую и третью плюсневые кости, поэтому риск усталостных переломов указанных структур выше.
Симптомы перелома плюсневой кости стопы
Клинические признаки коррелируют с типом повреждения. Закрытый перелом костей плюсны проявляется:
Перелом первой плюсневой кости можно заподозрить при отеке большого пальца нижней конечности, его отклонения от привычной анатомической оси.
Признаки открытой травмы — выступание костных структур из раны во внешнюю среду, кровотечение, нестерпимая боль.
Стрессовые переломы не сопровождаются яркой симптоматикой. Первоначально тупые, ноющие боли в стопе возникают в момент двигательной активности, в дальнейшем присутствуют и в покое. У некоторых видна деформация ступни, вызванная тягой внутренних мышц.
У пациентов с нейропатией болевые ощущения снижены, на прием к ортопеду люди приходят с жалобами на изменение внешнего вида стопы.
Диагностика
Выбор способов обследования имеет решающее значение для правильного ведения больного и предотвращения осложнений. В зависимости от клинической картины пациенту может быть выполнены:
Рентгенография — базовое исследование, которое выполняют при травме стопы. Информации часто недостаточно. Стрессовый перелом на ранней стадии не визуализируется на обычных рентгенограммах или присутствует незначительная периостальная реакция, которую легко пропустить. Исследование показывает перелом костей плюсны, но не подходит для диагностики повреждений мягких тканей и связок.
Компьютерное сканирование предоставляет больше информации о патологии. Показания включают подозрение на стрессовый перелом при неоднозначных данных рентгенографии. КТ демонстрирует отрывные, оскольчатые повреждения и все патологии костной ткани.
Магнитно-резонансная томография — наиболее информативный способ исследования при сложной травме ступни с вовлечением мягких тканей и разрывом/растяжением связок. Снимок МРТ показывает отек костного мозга раньше, чем КТ. Магнитно-резонансная томография — лучший способ визуализации стрессовых переломов стопы, подходит для дифференциации последних и синовита, дегенеративных изменений. Оптимальный вариант для получения полной картины составляющих стопы — предплюсны, плюсны, пальцевых фаланг, твердых и мягкотканных структур — сочетание магнитно-резонансной томографии и компьютерного сканирования.
Ультразвуковое исследование в травматологии нашло применение благодаря доступности, простоте использования, но в качестве единственного способа диагностики УЗИ неприменимо.
К какому врачу обратиться
Первоначально лечением всех переломов занимается ортопед-травматолог, при патологических формах обоснована консультация остеопоролога, эндокринолога. Важно при сохраняющейся боли в течение 6 недель после травмы провести повторную диагностику.
Перелом плюсневых костей стопы: признаки, лечение, восстановление
Пять трубчатых косточек в среднем отделе стопы, соединённых с фалангами пальцев, называют плюсневыми костями. Переломы плюсневых костей составляют четверть всех случаев повреждения стоп. Отличить перелом плюсны от растяжения или ушиба поможет рентген. Метод лечения и период восстановления зависят от тяжести перелома, особенностей организма.
Больше информации про переломе плюсневых костей читайте на сайте https://plannt.ru/perelom-plyusnevyh-kostey-stopy
Признаки перелома плюсны
Возникают переломы плюсневых костей у женщин, мужчин, детей по причине:
Перелом бывает закрытым или открытым, со смещением костей или без него. Характерные признаки перелома плюсны:
Симптомы повреждения костей плюсны требуют немедленного обращения к медикам. Оказанная в первые часы помощь предупредит осложнения, повысит эффективность лечения перелома плюсневых костей стопы.
Лечение
Сразу после травмы нужно сесть или лечь, чтобы разгрузить повреждённую стопу. Снять обувь, к отёку приложить холод на 20 минут. Повторить холодный компресс через полтора часа. Больную конечность желательно приподнять для снижения отёка и зафиксировать стопу эластичным бинтом. Пострадавшему дать обезболивающее средство (Анальгин, Пенталгин, Ибупрофен).
Консервативное лечение
Консервативное лечение имеет смысл при следующем характере повреждений:
Промедление с оказанием медицинской помощи при травме плюсны обернётся пониженной подвижностью стопы, болью при ходьбе, развитием артроза.
Оперативное лечение
Операцию делают при сильном смещении костных обломков. Основные способы хирургического вмешательства:
Иногда при операции повреждаются нервы и сухожилия стопы, неверно собирают отломки. Это чревато хромотой, изменением формы стопы, болезненностью, отёками.
Восстановление
Полноценное заживление костной ткани плюсны произойдёт через несколько месяцев. Особенно плохо срастается перелом Джонса, что обусловлено замедленным кровообращением области 5-ой плюсневой кости. Период восстановления может растянуться до полугода.
Ранний восстановительный период
Пока не снят гипс, опираться на стопу нельзя. Можно сгибать и разгибать ногу в колене, лёжа на спине попеременно поднимать ноги на небольшую высоту.
Питание много значит для заживления костей плюсны. Рацион должен включать:
Вследствие ограничения подвижности рекомендуется сократить калорийность рациона, убрав мучное, сладкое, жирное, копчёное, острое и пряное. Иначе набранный вес создаст излишнюю нагрузку на неокрепшую стопу.
После снятия гипса
Гипс убирают примерно через 3-5 недель. Реабилитация для восстановления нормальной работы конечности состоит из:
От тщательности соблюдения врачебных рекомендаций зависит успех лечения перелома плюсневых костей.
Массаж
Массаж устранит застой крови и лимфы, снимет боль, улучшит питание тканей стопы. После снятия иммобилизации на месте перелома применяют поглаживающие и растирающие спиралевидные движения. Допускается прерывистая вибрация и точечное воздействие.
Время процедуры начинается с 10 минут, постепенно увеличиваясь до 25 минут. Курс массажа – 15-20 сеансов. Эффективность ручного массажа повышается в комбинации с гидромассажем и ЛФК.
Лечебная физкультура
Комплекс упражнений подбирается инструктором по ЛФК индивидуально. Можно рекомендовать упражнения:
Упражнения делают 2-3 раза в день, начиная с 5 минут и постепенно увеличивая нагрузку. После гимнастики хорошо сделать расслабляющую ванночку для ног с отваром ромашки (t=400С).
Физиотерапия
Набор физиотерапевтических процедур для лечения перелома плюсневых костей:
Процедуры улучшают циркуляцию крови, повышают трофику костной и мышечной тканей, ускоряют деление остеоцитов.
Перелом плюсневых костей стопы распространённое бытовое явление. Диагностика и лечение травмы осуществляется в медицинском учреждении. Восстановление повреждённых костных структур может занять до полугода.
Реабилитация после перелома плюсневой кости
Специалисты реабилитационного центра “Лаборатория Движения” помогут в восстановлении функций опорно-двигательного аппарата
Первичная консультация реабилитолога
Перелом пятой плюсневой кости стоит на третьем месте по популярности среди травм стопы у взрослых и детей. Если такое происходит, рессорная функция стопы теряется, человек не может на нее наступать, испытывает острую боль. Профилактика тяжелых последствий переломов костей стопы предполагает своевременное лечение, направленное на восстановление целостности и анатомической формы травмированной кости. Чтобы кости срослись в правильном положении, важно наложить гипс у травматолога и приступить к реабилитации после перелома плюсневой кости непосредственно после того, как лечащий врач разрешит вставать с постели с костылями. Для восстановления после таких переломов используют традиционные и современные методы реабилитации.
Рассказывает специалист ЦМРТ
Дата публикации: 24 Декабря 2020 года
Дата проверки: 24 Декабря 2020 года
Содержание статьи
Консервативное лечение при переломе плюсневой кости
К традиционным технологиям восстановления после перелома пятой плюсневой кости относят:
Многократно проверенные на практике способы лечения после перелома актуальны и сегодня. Для ускорения восстановления пациентов мы сочетаем их с современными методами.
SVF-терапия
Введение стволовых клеток, извлеченных из стромально- васкулярной фракции жировой ткани.
Фармакопунктура
Введения лечебных препаратов под кожу в биологически активные точки на теле человека.
Лечебная физкультура (ЛФК)
Лечение людей с хроническими болезнями опорно-двигательного аппарата, легких, нервной системы.
Лечебный массаж
Направлен на снижение болевого синдрома, снятия спазма, поднятие мышечного тонуса и восстановление.
Реабилитация после перелома руки может включать в себя SVR и PRP терапию. Суть этих методик заключается в стимуляции регенеративных процессов в суставах. Лечение основано на активации потенциала аутологических клеток жировой ткани. Постепенно в пораженном участке устраняются дегенеративно-дистрофические процессы. Пациенты постепенно ощущают облегчение состояния, устранение боли.
Современные методики реабилитации
Для восстановления после перелома 5 плюсневой кости стопы врачи нашего центра используют такие технологии:
Перелом костей стопы
Главная / Перелом костей стопы
Перелом костей стопы
Перелом стопы
Перелом костей стопы может спровоцировать в будущем плоскостопие или вторичный артроз. Для постановки диагноза проводится физиологический осмотр стопы, назначается рентгенография, снимок делается в двух проекциях. Лечение – консервативное, включает иммобилизацию ноги сроком до 2 месяцев. Если при переломе произошло смещение костных отломков, перед наложением фиксирующей повязки проводится репозиция закрытого типа, в ходе которой обломки костной ткани возвращаются на место.
Переломы костей стопы
Травмирование таранной кости
Одной из основных костей стопы является таранная. Она испытывает наибольшую степень нагрузки, так как на нее приходится масса тела, когда человек стоит и ходит. Таранная кость не имеет связки с мышцами, и это ее отличительная черта от всех других костей. Главная ее задача – формирование и поддерживание свода стопы.
Повреждения этого элемента стопы в ортопедии считаются редкими. Перелом стопы в области таранной кости относится к тяжелым клиническим случаям. Как правило, такая травма сопровождается травмированием других костных тканей. Таранная кость повреждается на любом участке –- посередине, в районе шейки и головки. Причина перелома:
Симптоматическая картина
Перелом этой кости сопровождается резким болевым приступом. На коже сразу формируется обширный отек, присутствует кровоизлияние. Если перелом стопы сопровождается смещением отломков кости, визуально будет видна деформация. Усиление боли наблюдается при пальпаторном обследовании пораженной области. Для постановки точного диагноза проводится осмотр пациента, делается рентген.
Терапия
Смещение в результате травмы – экстренный случай, при котором незамедлительно проводят репозицию отломков. Если повреждение старое, провести репозицию отломков костной ткани не всегда представляется возможным. Если не удается восстановить положение отломков кости при закрытой репозиции, проводится полноценная полостная операция с открытым доступом к поврежденной кости.
Лечение подразумевает наложение фиксирующей повязки из гипса, носить которую нужно от 2 до 5 недель. После снятия гипса проводится реабилитационная программа. Чтобы полностью восстановить состояние и функционирование таранной кости, на протяжении последующего года пострадавшие практикуют подкладывание в обувь специальных стелек, использование супинатора, чтобы снизить нагрузку на пятки.
Ладьевидная кость
Перелом стопы, затрагивающий ладьевидную кость, случается, когда на ногу падает предмет с большим весом. Вызывает травму ситуация, когда ладьевидная кость оказывается зажатой между клиновидными костями и таранной головкой. Часто при переломе данной кости присутствуют сопутствующие травмы соседних костных тканей.
Как проявляется?
Человек не в состоянии опереться на поврежденную ногу, поскольку это приводит к сильному болевому приступу. Стопа опухает, с тыльной стороны обнаруживается кровоизлияние. При прощупывании кости, попытках провести физиологические тесты с нагрузкой человек испытывает сильнейшую боль. Чтобы диагностировать перелом этой кости, назначают обследование с помощью рентгена в 2-х проекциях.
Терапевтические методики
Если отсутствует смещение, накладывают фиксирующую повязку. При смещении требуется репозиция. К отрытому вправлению кости врачи-травматологи Центра спортивной травматологии и восстановительной медицины прибегают в том случае, если закрытая репозиция не дала положительной динамики. Ношение гипсовой повязки не менее 5-6 недель.
Травмы кубовидной и клиновидной костей
Перелом костей стопы возникает при падении на ногу тяжелого предмета. Причем сразу после травмирования на мягких структурах формируется обширный отек. Сопровождается перелом сильной болью, усиление которой отмечается при пальпации поврежденной области. Диагностика – рентген. Лечение – повязка из гипса, накладываемая по циркулярному типу. Длительность ношения гипса от 4 до 6 нед. На протяжении 9-12 мес. после перелома рекомендуется в обязательном порядке носить супинатор.
Травма плюсны
Смещение возникает преимущественно при многочисленных переломах.
Симптоматика
Признаки: формирование отека, имеющего четкую локализацию, возникновение болевого синдрома во время пальпации стопы, невозможность опираться не нижнюю конечность. Если произошел множественный перелом, отечность распространяется по всей поверхности стопы, заметно обширное кровоизлияние, возможна деформация стопы. Постановка диагноза – физиологический осмотр пострадавшего, проведение рентгенографии в нескольких проекциях.
Как лечить?
Перелом плюсны при отсутствии смещенных костей в Центре спортивной травматологии и восстановительной медицины лечится консервативными методиками. На поврежденную ногу накладывается фиксирующая повязка из гипса, носить ее необходимо 1 месяц. Если выявлено смещение, восстанавливается целостность кости путем проведения закрытой репозиции.
В некоторых случаях, в зависимости от степени тяжести клинического случая, прибегают к процедуре скелетного вытяжения. Когда перелом множественный, требуется проведение открытой операции, в ходе которой костные отломки ставятся на место и фиксируются специальными винтами. Необходимость открытой репозиции продлевает срок восстановления на месяц.
После восстановления анатомического контура костей нога пациента фиксируется гипсовой повязкой. В течение 9 месяцев после травматического повреждения в обувь рекомендуется подкладывать ортопедические стельки, чтобы снизить нагрузку на кости стопы, предупредив повторную травму.
Фаланги пальцев
Если пациент не проходит своевременно лечение, костная ткань со временем зарастет самостоятельно, но, как правило, нарушается анатомическое строение, что в будущем грозит развитием такого заболевания, как артроз посттравматического типа. Человек с таким диагнозом не сможет нормально передвигаться, нарушится функционирование суставных элементов, во время ходьбы у человека будет возникать приступ боли.
Клинические проявления
Когда ломается палец нижней конечности, человек ощущает сильную боль. Фаланги опухают, кожа приобретает синюшный оттенок. При опоре на стопу отмечается усиление болезненных ощущений, это же отмечается и при ощупывании травмированного участка. Если случился перелом пальца в области ногтя, под ногтевой пластиной формируется обширная гематома.
Постановка диагноза осуществляется путем проведения физиологического осмотра пациента с осторожной пальпацией. Для определения характера и тяжести перелома проводится рентгенография. Снимок делается в нескольких проекциях.
Терапия
Повреждение фаланг может сопровождаться смещением костных отломков либо быть без данного осложнения. Сразу после травмы к пальцам необходимо приложить холод, это поможет снизить интенсивность боли и купировать процесс формирования обширного отека. Если смещения костных отломков не произошло, нога фиксируется шиной.
При выявлении смещения необходимо провести закрытую репозицию, во время которой специалисты Центра спортивной травматологии и восстановительной медицины части костной ткани фиксируют специальными спицами. Если перелом фаланг незначительный и смещения нет, можно обойтись без гипсовой повязки. Поврежденный палец фиксируется повязкой из пластырей. Носить фиксатор на стопе нужно от 1 до 1,5 месяцев.
Переломы плюсневых костей
Перелом плюсневых костей
Переломы плюсневых костей – это довольно распространенные травмы стопы, возникающие вследствие прямого удара или непрямого повреждения (скручивание стопы). Многие из этих переломов достаточно просты в лечении и характеризуются благоприятными результатами. Однако в случаях сращения в порочном положении или несращения эти переломы могут стать причиной выраженной метатарзалгии и остеоартрита суставов среднего отдела стопы. Плюсневые кости являются частой локализацией стрессовых переломов и могут сочетаться с повреждениями других частей стопы.
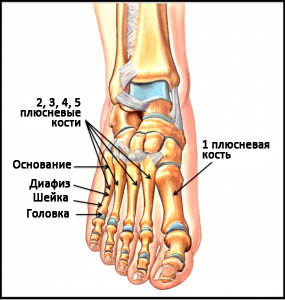
Плюсневые кости – это короткие несколько изогнутые к тылу трубчатые кости переднего отдела стопы. Каждая кость имеет головку, шейку, диафиз и основание. Каждая плюсневая кость имеет числовое наименование от 1-го до 5-го в направлении изнутри наружу (от самой большой к самой маленькой). Основание каждой плюсневой кости сочленяется с одной или более костями предплюсны, а головка – с проксимальной фалангой пальца. Основания плюсневых костей кроме того сочленяются друг с другом, образуя межплюсневые суставы. В функциональном отношении все пять плюсневых костей являются единым несущим комплексом переднего отдела стопы. Три медиальных луча служат ригидным рычагом, участвующим в ходьбе, а два латеральных луча обеспечивают некоторую мобильность, необходимую, например, при ходьбе по неровной поверхности.
Рис. Анатомия плюсны
Первая плюсневая кость наиболее крупная по сравнению с остальными и является наиболее важной в отношении нагрузки и обеспечения баланса стопы. Сращение в порочном положении или несращение этой кости хуже всего переносится пациентами. Эта кость не имеет общих связок с соседней второй плюсневой костью, поэтому они двигаются независимо друг от друга.
Вторая, третья и четвертая плюсневые кости более тонкие и могут быть зоной локализации стрессового перелома или травматического перелома в результате прямой или непрямой травмы.
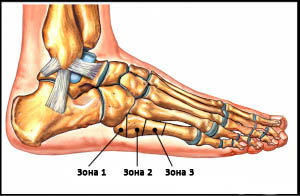
Пятая плюсневая кость делится на три зоны, называемые зонами 1, 2 и 3 в направлении от основания к головке.
Зона 1 – это основание пятой плюсневой кости и место прикрепления сухожилия короткой малоберцовой мышцы. В этой зоне возможны отрывные переломы вследствие тяги сухожилия и прикрепляющихся здесь связок.
Зона 2 – это граница метафиза и диафиза 5-ой плюсневой кости. Перелом в этой области называется переломом Джонса, и именно при этом переломе наиболее вероятно формирование ложного сустава вследствие бедного кровоснабжения этой области. Многие из переломов Джонса являются стрессовыми, связанными с повторяющимися перегрузками этой области.
Зона 3 – это диафиз 5-ой плюсневой кости, здесь чаще всего встречаются травматические переломы вследствие прямого удара или скручивания плюсневой кости.
Рис. Зоны 5-ой плюсневой кости. Такое условное деление представляет важность в клиническом плане: переломы в каждой из этих зон характеризуются отличными друг от друга прогнозами и тактикой лечения.
Большинство переломов плюсневых костей возникают в результате травмы, однако встречаются также стрессовые переломы и переломы на фоне нейропатии стопы. Пациенты с травматическими переломами плюсневых костей жалуются на боль, отек, кровоизлияния и боль при пальпации стопы, а также ограничение возможности нагрузки на ногу. За исключением случаев тяжелых травм явных деформаций стопы при переломах плюсневых костей не возникает.
В ходе физикального обследования врач обращает внимание на точную локализацию болевых ощущений, которая обычно соответствует зоне перелома. Нейрососудистое исследование должно выполняться для оценки чувствительности и кровообращения стопы и пальцев.
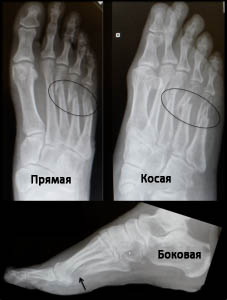
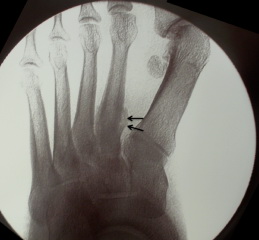
Пациентам с подозрением на перелом плюсневых костей назначается рентгенография стопы. Снимки должны захватывать стопу целиком для исключения других повреждений.
На рентгенограммах в боковой проекции оценивается смещение головок плюсневых костей, а косые рентгенограммы позволяют обнаружить переломы с минимальным смещением.
Рис. Переломы плюсневых костей на рентгенограммах (в прямой, косой и боковой проекциях).
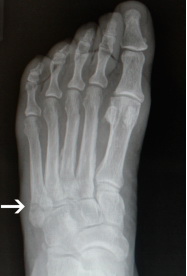
Перелом танцора (отрывной перелом основания 5-ой плюсневой кости)
Отрывные переломы происходят в области основания 5-ой плюсневой кости (зона 1), где прикрепляется сухожилие короткой малоберцовой мышцы и подошвенная фасция. Такое повреждение нередко называют «переломом танцора», поскольку оно возникает при неудачном приземлении после прыжка или подворачивании стопы после прыжка. В подобной ситуации происходит скручивание голеностопного сустава при одновременном сокращении короткой малоберцовой мышцы, что ведет к отрыву основания 5-ой плюсневой кости.
Оригинальное описание этого термина принадлежит легендарному ортопеду сэру Роберту Джонсу, который в 1902 году диагностировал у себя такой отрывной перелом в результате травмы, полученной во время танца..
Рис. Рентгенограмма при переломе танцора (отрывном переломе) в 1 зоне 5 плюсневой кости.
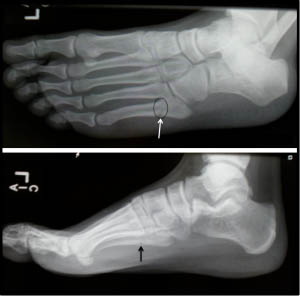
Перелом Джонса (стрессовый перелом метадиафиза 5 плюсневой кости)
Истинный перелом Джонса – это перелом во 2 зоне 5-ой плюсневой кости. Линия такого перелома распространяется в область сочленения 5 плюсневой кости с четвертой. Перелом возникает вследствие растягивающих нагрузок вдоль наружной 5-ой плюсневой кости при подворачивании стопы. Такая ситуация часто возникает у пациентов с высоким сводом стопы. Большинство переломов Джонса – это стрессовые переломы, связанные с повторяющимися нагрузками, хотя он может быть следствием и единственной травмы. У спортсмена подобная травма может быть следствием резкой смены направления бега, когда пяточная кость отрывается от земли.
Рис. Перелом Джонса в метадиафизарной зоне 5 плюсневой кости.
Переломы оснований плюсневых костей и повреждения Лисфранка
Переломы в области оснований плюсневых костей нередко сопровождаются повреждением предплюсне-плюсневых суставов – повреждения Лисфранка. Чтобы обнаружить подобные повреждения, врач должен очень внимательно оценивать рентгенограммы. Признаками повреждения Лисфранка могут быть увеличение интервала между 1-ой и 2-ой плюсневыми костями, мелкие переломы в области оснований 1-ой и 2-ой плюсневых костей, нарушение нормального соотношения между краем клиновидной и основанием 2-ой плюсневой кости. Для исключения этого повреждения наиболее информативна компьютерная томография (КТ).
При подозрении на повреждение Лисфранка, даже если на рентгенограммах ничего не видно, может быть также показано МРТ.
Стрессовые переломы плюсневых костей
Стрессовые переломы плюсневых костей поначалу редко бывают видны на рентгенограммах, а становятся видны только через 5-6 недель после начала симптомов, когда появляется костная мозоль. Раньше этого периода диагноз может быть установлен на основании МРТ или сцинтиграфии. Стрессовые переломы 2-3 плюсневых костей обычно происходят на уровне диафиза или шейки. Часто такие переломы возникают при внезапном усилении физических нагрузок, например, у армейских новобранцев во время длительных маршей. Поэтому такие переломы также называются «маршевыми». У танцоров балета, часто встающих на пальцы стопы, могут возникать стрессовые переломы основания 2-ой плюсневой кости.
Рис. Стрессовый перелом 2 плюсневой кости.
Нейропатические переломы плюсневых костей
У пациентов с нарушенной чувствительностью стопы, например, вследствие диабетической нейропатии, также могут развиваться стрессовые переломы плюсневых костей. Частой локализацией таких переломов, особенно у пациентов с высоким сводом стопы или варусной деформацией нижней конечности, является метадиафизарная зона 5-ой плюсневой кости (перелом Джонса).
После переломов пальцев переломы плюсневых костей – это самые частые переломы костей стопы. У детей чаще встречаются переломы первой и пятой плюсневых костей, что связано только с их анатомическим положением. У взрослых чтобы произошел перелом более крупной и прочной 1 плюсневой кости, необходима значительная сила, поэтому встречаются они намного реже. При травмах стопы чаще всего повреждается 5-ая плюсневая кость.
Перелом плюсневых костей следует подозревать у всех пациентов с прямой травмой стопы и болью при ходьбе. Также следует подозревать сочетанное повреждение Лисфранка, особенно при наличии у пациента кровоизлияний на подошвенной поверхности стопы. Не следует забывать и о возможных повреждениях плюснефаланговых суставов и фаланг пальцев.
Задачей лечения является восстановление нормального положения всех пяти плюсневых костей с целью сохранения сводов стопы и обеспечения нормального распределения нагрузок на головки плюсневых костей.
Тактика лечения определяется локализацией повреждения. Большинство изолированных переломов центральных (2-4) плюсневых костей, а также переломы 1-ой плюсневой кости без смещения можно лечить консервативно с использованием фиксирующего ботинка с постепенным увеличением по мере переносимости нагрузки на стопу.
Смещение перелома 1-ой плюсневой кости обычно свидетельствует о нестабильном характере перелома и требует хирургической стабилизации.
Лечение переломов 5-ой плюсневой кости зависит от зоны повреждения. Отрывные переломы без смещения (перелом танцора или переломы в 1 зоне) могут требовать лишь симптоматической терапии и ношения жесткой обуви до момента сращения перелома. Однако полное заживление отрывных переломов 5-ой плюсневой кости наступает только через 8 недель или более.
При переломах Джонса необходима иммобилизация и исключение нагрузки на протяжении 6 недель, и затем еще в течение 6 недель использование обуви с жесткой подошвой и постепенное увеличение нагрузки на стопу. Для ускорения заживления и снижения вероятности формирования ложного сустава этим пациентам может быть сразу предложено хирургическое лечение.
Большинство переломов плюсневых костей при соответствующем лечении заживают нормально, однако осложнения все же возможны. Неправильное сращение, несращение, особенно 1 плюсневой кости, или дегенеративные изменения предплюсне-плюсневых и плюсне-фаланговых суставов могут стать причиной метатарзалгии и значительного нарушения функции стопы. Кроме того, в области деформации на подошвенной или тыльной поверхности стопы вследствие неправильной консолидации перелома могут формироваться кератозы (болезненные мозоли). Как и при любых других переломах, употребление в пищу адекватного количества витамина D позволяет предотвратить риск замедленной консолидации и несращения перелома.
Пациентам с сосудистым дефицитом и нейропатией, как правило, показано консервативное лечение, поскольку риск инфекционных осложнений и несращения у таких пациентов выше. Пациентам с сахарным диабетом хирургическое лечение выполняется по обычным показаниям при условии хорошего состояния кровообращения конечности и сохранения защитной чувствительности.
ФАКТОРЫ РИСКА И ПРОФИЛАКТИКА
При каких-либо травмирующих воздействиях, когда стопа подвергается значительным перегрузкам, сложно что-либо сделать, чтобы предотвратить перелом костей стопы. Определенной эффективностью здесь может быть ношение соответствующей обуви с защитными свойствами.