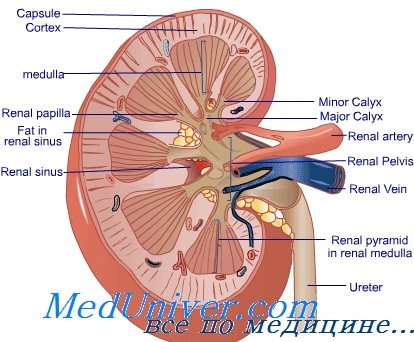
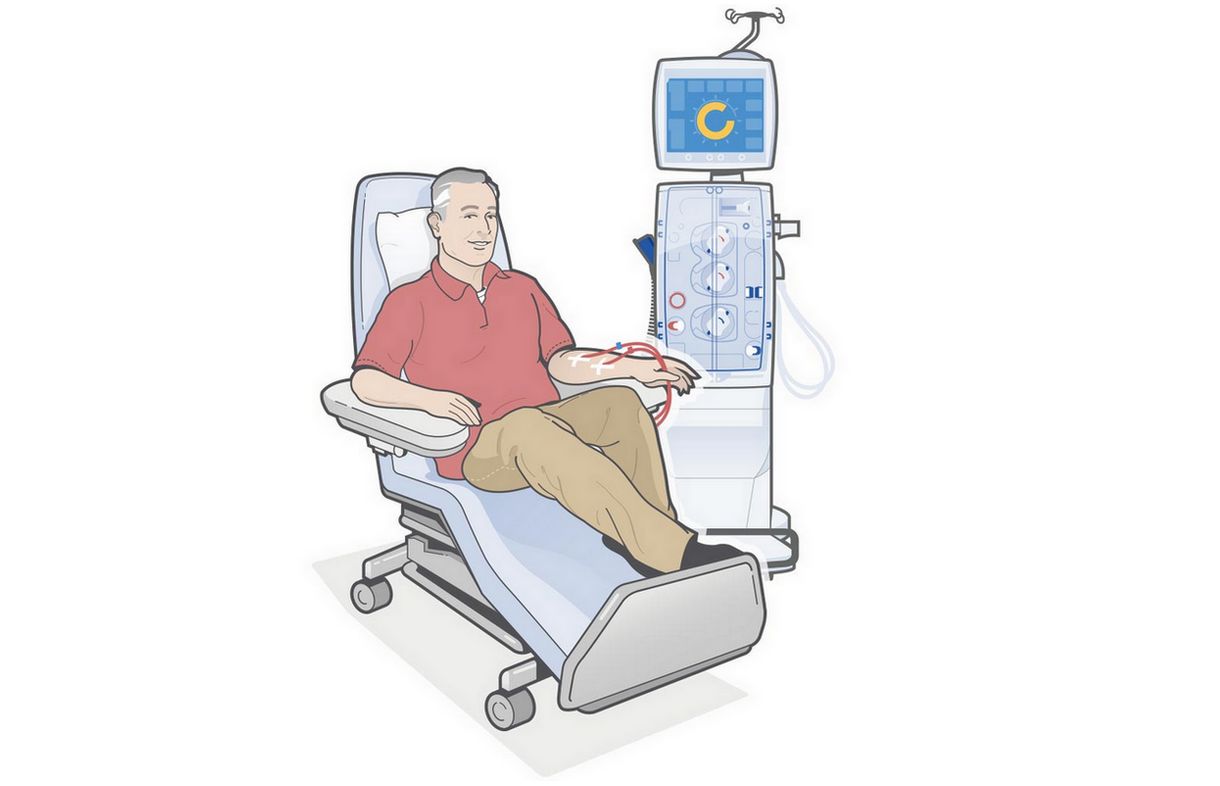
Осложнения на процедурах гемодиализа
Средняя продолжительность жизни больных, находящихся на программном гемодиализе составляет более 10−15 лет. Имеются случаи, когда пациенты проживали более 20-ти лет. В любом случае, проведение гемодиализа представляет собой серьезную процедуру и сопряжено с развитием ряда осложнений. Все они условно разделяются на ранние и поздние. Первые связанны с самой процедурой гемодиализа. Вторая группа осложнений является результатом течения хронической почечной недостаточности. Так же к последней категории можно отнести осложнения, возникающие после нескольких лет проведения процедур.
Снижение артериального давления или гипотензия. Возникает у каждого третьего пациента на первом году проведения процедур. Возникает в результате снижения объема циркулирующей крови по причине быстрого удаления жидкости из крови, что приводит к понижению АД.
Лихорадка и озноб. Могут возникать вследствии бактериальных инфекций у диализных больных, наблюдаются чаще, чем в общей популяции, прогрессируют быстрее, разрешаются медленнее.
Бактериальные инфекции могут быть связаны с сосудистым доступом. Источником бактериемии в 50-80% случаев являются инфекции временного сосудистого доступа (имеет значение время использования катетера). Могут быть инфекции постоянных сосудистых доступов (частота инфицирования AV-фистул ниже, чем AV-протеза).
Также лихорадка может быть обусловлена пирогенными реакциями.
Неврологические расстройства: нарушение равновесия, головокружения вплоть до тошноты и рвоты. Возникают как результат колебаний артериального давления.
Синдром водно-электролитных нарушений: слабость, головные боли, тошнота, судороги.
Аллергические реакции на диализирующий раствор и применяемые во время процедуры антикоагулянты.
Острый гемолиз и развитие анемии.
У больных на гемодиализе (ГД) имеется множество причин возникновения кожного зуда. Накопление в крови уремических токсинов, контакт с синтетическими материалами во время процедуры ГД, использование значительного количества медикаментов, кожные изменения, склонность к инфекциям, частые психические нарушения создают фон для появления уремического зуда.
Кожный зуд является частым осложнением течения хронической почечной недостаточности и диализной терапии. Существует множество возможных причин развития зуда. Вследствие этого зачастую невозможно определить, какой фактор или группа факторов являются пусковыми.
2.Реакция на диализатор
3.Уремическая (смешанная) полинейропатия
5.Аллергия на медикаменты(гепарин)
6.Хронический гепатит с холестатическим компонентом
Основой лечения кожного зуда является моделирование адекватной диализной программы, строгое соблюдение гипофосфатной диеты и рекомендаций по медикаментозной коррекции нарушений кальций-фосфорного обмена, исключение из терапии медикаментов, являющихся возможной причиной лекарственной аллергии. Кроме того, нельзя забывать о лечении сопутствующей соматической патологии и кожных заболеваний различной этиологии.
Патогенез развития связан с дисфункцией субкортикальных областей мозга, с нарушением обмена железа и дофамина. Также могут играть роль анемия,гиперфосфатемия и психологические факторы.
Все эпизоды синдрома «беспокойных ног» делятся на две группы, в зависимости от причины возникновения. Соответственно им выделяют:
первичный (идиопатический) синдром беспокойных ног;
вторичный (симптоматический) синдром беспокойных ног.
Вторичный синдром «беспокойных ног» является следствием ряда соматических и неврологических заболеваний, устранение которых ведет к исчезновению симптомов. Среди таких состояний чаще встречаются:хроническая почечная недостаточность (до 50% всех ее случаев сопровождаются синдромом беспокойных ног);анемия из-за дефицита железа в организме; сахарный диабет; недостаточность некоторых витаминов (В1, В12, фолиевой кислоты) и микроэлементов (магния); амилоидоз; ревматоидный артрит; криоглобулинемия; болезни щитовидной железы;алкоголизм;нарушение кровоснабжения нижних конечностей (как артериальные, так и венозные проблемы); радикулопатии; рассеянный склероз; опухоли и травмы спинного мозга.
Терапия вторичного СБН базируется на лечении причинного заболевания.
Инфекционные. Гепатиты и некоторые другие неспецифические инфекции.
Обменные нарушения. Среди них на первом месте стоит развитие амилоидоза почек.
Анемия. Как результат отсутствия в крови эритропоэтина, который в норме вырабатывается почками.
Развитие артериальной гипертензии. Артериальная гипертензия у диализных больных наблюдается очень часто: более чем у 80% перед началом терапии диализом, у 60% больных, длительно находящихся на гемодиализе, у 30% больных на перитонеальном диализе. Причины АГ при этом следующие:
задержка натрия и воды вследствие снижения почечной экскреции;
наличие артериовенозной фистулы у больных на гемодиализе и обусловленное этим состояние гиперциркуляции;
анемия и связанное с этим повышение сердечного выброса;
активация симпатоадреналовой системы;
повышение уровня эндогенных вазоконстрикторных факторов (эндотелина-1, адреномедуллина, ингибиторов Nа+K+-АТФазы) и снижение уровня вазодилататоров (NO, сосудорасширяющих простагландинов);
увеличение содержания внутриклеточного кальция вследствие избытка паратиреоидного гормона;
ночная гипоксемия, апноэ во сне.
Вместе с тем, это не означает, что все перечисленные осложнения должны в обязательном порядке быть у каждого пациента. Современные аппараты «искусственная почка», квалифицированный персонал позволяют проводить процедуры гемодиализа наиболее физиологично и с минимальными осложнениями.
Отказали почки. Как долго живут люди на гемодиализе?
Отказали почки. Как долго живут люди на гемодиализе?
Человеческая почка, похоже, — пока единственный внутренний орган, функции которого медики научились, хотя бы в какой-то мере, замещать. Процедура гемодиализа – очистки крови от накопившихся в результате жизнедеятельности организма шлаков, позволяет человеку, у которого «отказали» почки, жить – хотя и будучи навсегда «привязанным» к аппарату.
Как долго жить – на этот вопрос современная медицина дала ответ совсем недавно. Впрочем, обо все по порядку. Началом хронического гемодиализа в мире считают 1960 год. Это стало возможным благодаря тому, что американцам Белдингу Скрибнеру и Вейну Квинтону удалось решить проблему долговременного сосудистого доступа. 10 апреля 1960 года на одном из медицинских форумов они впервые сообщили об устройстве, позволившим проводить повторные процедуры гемодиализа больным с хронической почечной недостаточностью. Две канюли из тонкостенных тефлоновых трубок имплантировались в лучевую артерию и подкожную вену в нижней части предплечья. Наружные концы шунта соединялись изогнутой тефлоновой трубкой.
Клайд Шилдc (Clyde Shields), 39-летний машинист, пациент центра острого гемодиализа Вашингтонского Университета (диагноз: прогрессирующая почечная недостаточность) стал первым больным, которого лечили хроническим гемодиализом. 9 марта 1960 года ему был установлен артериовенозный шунт, который буквально спас ему жизнь.
Вторым таким больным был Харви Гентри (Harvey Gentry), 23-летний продавец обуви. Артериовенозный шунт ему имплантировали 23 марта 1960 года. Результаты лечения обоих больных оказались успешными. Они были полностью реабилитированными хроническими диализными больными.
Клайд Шилдс прожил на гемодиализе более 11 лет (!) и умер в 1971 году в возрасте 50 лет от инфаркта миокарда. Харви Гентри в 1968 году была произведена пересадка почки от матери и он умер, играя в гольф, от инфаркта миокарда в 1987 году, спустя 27 лет от начала лечения.
Подробнее об этом можно прочитать на сайте «Гемодиализ для специалистов» (см. Лашутин С.В., «История гемодиализа в мире»).
За прошедшие с тех пор полвека медицина шагнула далеко вперед. Однако понятно, что отдельные удачные эксперименты, порой весьма сложные и дорогостоящие, могут оставаться недоступными для массового здравоохранения.
Около семи лет назад, когда автор этих строк попал на гемодиализ, его коллеги по несчастью успокаивали: «Еще немного поживешь…». Средняя продолжительность жизни пациентов в отделении гемодиализа нашей региональной клинической больницы тогда, по наблюдению самих больных, была лет 5-6, не больше. Большинство погибало не из-за почек, нет. Организм, практически лишенный почек, не обладал должным иммунитетом, становился слаб перед натиском даже самых «обычных» болезней и болячек. Любая простуда могла привести, в конечном счете, к летальному исходу. Один из моих соседей по диализному залу умер от последствий воспаления легких. Другого погубили проблемы с кишечником…
Сейчас большинство пациентов на диализе просто спят (я прихожу рано, «в первую смену») или, нацепив наушники, смотрят любимые сериалы, уткнувшись в телевизоры, установленные под потолком напротив кресел. Как об этом мы мечтали раньше, пытаясь отвлечься от жутких головных болей разговорами с соседями по несчастью или слушая один-единственный радиоприемник, то и дело приглушаемый по просьбе уставших от многочасовой трансляции новостей медсестер!
Но вы скажете, что диализники умирают и сейчас. Да, случается. Но, вспомню свой горький опыт: если в первый год моего гемодиализа нас покинул буквально каждый третий, то теперь уход каждого становится чрезвычайным событием — трагедией, а не ужасной «каруселью смерти», как это было ранее. В конце концов, гемодиализ – это не визит к стоматологу.
Что же касается общей продолжительности жизни на гемодиализе, то один из лучших специалистов в этой области — заведующий отделением нефрологии для больных, находящихся на гемо- и перитонеальном диализе, ГКБ имени С.П.Боткина, доктор медицинских наук Евгений Шутов в одном из своих интервью рассказал об одной из своих пациенток, которая находится на гемодиализе уже более 30 лет! Она даже занесена в российскую Книгу рекордов Гиннеса.
А в мире есть больные, которые на гемодиализе находятся более 40 лет, отметил профессор. Больных же, которые живут более 20 лет на диализе, в центре много (подробнее читайте: «Почки дошли до точки», «Московский комсомолец», № 25753 от 23 сентября 2011 г.).
Точных статистических данных по нашей стране нет – система помощи больным с хронической почечной недостаточностью у нас пока еще только формируется, необходимо время. Приведем данные из американского национального регистра, в США проблема более изучена. Сведения «несвежие» (2004 и 2007 годы), то, что удалось отыскать в недрах интернета. Впрочем, данные о продолжительности жизни с каждым годом только улучшаются – медицина не стоит на месте. Информация на английском языке, но разберетесь. В первой части возраст пациентов, поступивших на гемодиализ или на трансплантацию почки. Далее – предполагаемая продолжительность жизни. Так, средняя продолжительность жизни после начала диализа в возрасте от 0 до 14 лет составляет около 20 лет, средняя же продолжительность жизни в том случае, если выбирается диализ и трансплантацию, составляет 55 лет.
Для знающих английский язык: www.usrds.org
Специалисты всемирно известной компании «Фрезениус» («Fresenius Medical Care»), занимающейся созданием аппаратов «искусственная почка», считают, что современные технологии позволяют более не говорить об ограниченности продолжительности жизни пациентов на гемодиализе. Сколько вам предназначено природой – столько и проживете. Точнее, столько и сможете прожить – если будете соблюдать рекомендации врачей и вести «правильный» образ жизни. Ограничений для диалиников гораздо больше, чем у здоровых людей. Для нас все имеет огромное значение: правильное лечение, хорошие аппараты, точно назначенные медикаменты, распорядок дня, диета (о, это не просто обычные рекомендации, это вопрос жизни и смерти!). В общем, ваша жизнь – в ваших руках!
Гемодиализ
Что такое гемодиализ?
Процедура гемодиализа базируется на диффузии через полупроницаемую мембрану токсических веществ, которые накапливаются в крови и других биологических жидкостях человека при наличии у него уремии. Процедура представляет собой внепочечное очищение крови и применяется в случае острой или хронической почечной недостаточности, ее не следует путать с перитонеальным или кишечным диализом. Гемодиализ позволяет нормализовать нарушения водного и электролитного балансов, вывести из организма токсические продукты метаболизма, что обычно входит в функцию почек.
Процесс диализа опосредован механизмами диффузии осмоса и ультрафильтрации. Диализное лечение может быть стационарным или домашним.
Для проведения гемодиализа применяются аппараты «искусственная почка», самые эффективные из которых позволяют сократить время процедуры до 3-4 часов и их можно использовать для проведения диализа в домашних условиях.
Однако для уменьшения анемии, проявлений полинейропатии, остеопатии, перикардита, невыносимого зуда нужно продолжить медикаментозное лечение, которое проводилось до диализа, а иногда и прибегать к гемофильтрации или плазмаферезу.
Время проведения диализа зависит от состояния пациента и колеблется от 12 до 24 часов в неделю. В последнее время наметилась тенденция к сокращению времени проведения диализа до 4 часов один раз в два дня.
Режим и программа гемодиализа определяются строго индивидуально. Регулировать частоту гемодиализа можно посредством выбора мембран, отличающихся площадью поверхности. Это может быть ежедневный двухчасовой диализ, а может быть и двухразовый за неделю. Еще реже проводить гемодиализ становится возможным, если сохранена выделительная функция почек.
Показания к гемодиализу
Качество крови больного требует применения гемодиализа при следующих патологиях:
Лечение программным гемодиализом показано при таких клинических показателях:
Противопоказания к гемодиализу
Абсолютными противопоказаниями к лечению программным гемодиализом являются:
Относительными противопоказаниями являются:
При язвенной болезни и неспецифическом язвенном колите перед началом программного гемодиализа необходимо провести радикальное лечение больного, включая и хирургическое.
Пожилой возраст больных не является противопоказанием к гемодиализу, но в возрасте 65 лет эффективность его значительно снижается и в течение последующих двух лет выживаемость оценивается в 50% пациентов, тогда как в молодом и среднем возрасте продолжительность жизни больных, находящихся на гемодиализе, достигает 5-10 лет и более.
Как устроен гемодиализ?
Классическая процедура гемодиализа требует следующего:
Наличие роликового насоса кровь изымается по трубкам в диализатор. На ее пути происходит замер скорости поступления крови и ее давление, нормальным считается ток в 300-450 мл крови в минуту. В то же время происходит приготовление диализирующего раствора, он поступает в диализатор, пройдя мимо мембраны со скоростью 500 мл в минуту по направлению обратному к току крови.
Состав диализирующего раствора обычно сходен с плазмой крови. Иногда (зависимо от уровня электролитов в крови и для регулирования количества удаляемой крови) состав корректируется в количестве калия или натрия, а количество хлора, кальция и бикарбоната обычно остается без изменений.
Обычно процедуру выполняют амбулаторно, но разработаны (и популярны за рубежом) портативные аппараты, позволяющие производить гемодиализ в домашних условиях. Достоинствами домашнего гемодиализа являются возможность более частого его проведения и отсутствие необходимости постоянного посещения медицинского центра, что делает его совместимым с максимально приближенными к нормальным работой, диетой и образом жизни.
Смежные с гемодиализом процедуры
Гемофильтрация основывается на конвекторной транспортировке жидкой части крови и растворенных в ней веществ через мембрану с высокой гидравлической проницаемостью с частичной или полной обработкой ультрафильтрата стерильным раствором.
Гемодиафильтрация сочетает эффекты гемофильтрации и гемодиализа.
Применение перитонеального диализа основывается на том, что кровеносные сосуды внутри брюшины отделены от ее полости лишь тонким слоем мезотелия, общая площадь которого составляет 1-2 мг. В брюшную полость на 3-4 см ниже пупка вводят пластиковый катетер разной конструкции, проксимальный отдел которого смещают в подкожный туннель (длиной 10 см), направленный вверх, чтобы предотвратить инфицирование брюшины. После этого конец катетера выводят наружу через дополнительное отверстие в коже.
В последние годы широкое распространение получил постоянный амбулаторный перитонеальный диализ: в брюшной полости несколько раз в сутки меняется
по 2 л диализата, который вводят из специального мешка. Состав его подбирают индивидуально для каждого пациента, в зависимости от характера нарушений гомеостаза и уровня азотемии.
Применение перитонеального диализа ограничено из-за вероятности развития осложнений:
Перитонеальный диализ показан в терминальной стадии хронической почечной недостаточности:
Противопоказаниями по перитонеальному диализу являются:
Таких ограничений лишена трансплантация почки, что по своей эффективности значительно превосходит диализ, поскольку открывает возможность для восстановления всех функций здоровых почек и нормализации свойственных уремии нарушений обмена веществ.
Диета при гемодиализе
Питание при гемодиализе играет далеко не второстепенную роль. Составление рациона должно преследовать цель максимально снизить накопление продуктов жизнедеятельности в крови, а потому учитываются следующие нюансы:
Настоятельно рекомендуется лицам, находящимся на гемодиализе, не скрывать от своего лечащего врача случаи нарушений диеты. От таковых никто не застрахован, однако осведомленность об этом врача позволит скорректировать программу гемодиализа максимально благоприятным для пациента образом.
Осложнения гемодиализа
Можно ли соскочить с гемодиализа
Показания к диализу при острой почечной недостаточности включают:
1) перегрузку объемом с артериальной гипертонией и/или отеком легких, не устраняемыми диуретиками;
2) сохраняющуюся гиперкалиемию;
3) тяжелый метаболический ацидоз, не устраняемый лекарственными средствами;
4) неврологические симптомы (нарушения психики, судороги);
5) уровень азота мочевины в крови выше 100-150 мг% (или ниже, если быстро возрастает);
6) нарушение кальций-фосфорного баланса с гипокальциемической тетанией.
Кроме того, диализ показан при невозможности обеспечить достаточное питание в условиях резкого ограничения жидкости. Длительность диализа при острой почечной недостаточности колеблется от нескольких дней до 12 нед. Многие больные нуждаются в нем на протяжении 1-3 нед. Периодический гемодиализ проводят у больных с относительно стабильной гемодинамикой. С помощью экстракорпорального замкнутого контура с насосом и катетеризации крупных вен за 3-4 сеанса удается выводить из организма большое количество жидкости и электролитов. Периодический гемодиализ проводят 3-7 раз в неделю, руководствуясь состоянием водно-электролитного обмена у больного.
Перитонеальный диализ используют в основам у новорожденных и грудных детей, хотя его можно проводить в любом возрасте. В брюшную полость через разрез или чрескожный катетер вводят гиперосмолярную жидкость, оставляют ее там на 45-60 мин, а затем удаляют мануально или с помощью насоса. С диализатом удаляются вода и электролиты. Такие циклы повторяют ежесуточно в течение 8-24 ч под контролем водно-электролитного баланса у больного.
Введения антикоагулянтов не требуется. При поражении органов брюшной полости перитонеальный диализ противопоказан. Хроническую почечную заместительную терапию проводят у больных с нестабильной гемодинамикой, сепсисом или множественным поражением внутренних органов в отделениях реанимации. При этом с помощью специальной помпы из крови удаляются жидкость, электролиты и другие растворенные вещества малого и среднего размера непрерывно на протяжении всех суток. Обычно катетер с двумя просветами помещают в подключичную, внутреннюю яремную или бедренную вену, подсоединяя его к экстракорпоральному контуру с высокопроницаемым фильтром, через который насос прогоняет кровь больного.
Хроническую почечную заместительную терапию можно проводить тремя разными способами. При непрерывной веновенозной гемофильтрации большое количество жидкости под давлением проходит через фильтр, оставляя на нем молекулы мочевины, креатинина, фосфора и мочевой кислоты. Объем крови восполняют внутривенным введением растворов нужного состава. Непрерывный веновенозный гемодиализ основан на принципе диффузии диализата через мембрану; ультрафильтрат возвращается в кровь. Восполнения жидкости при этом не требуется. Наиболее эффективным способы удаления растворенных веществ из крови является гемодиализ с одновременной плазмафильтрацией.
Прогноз при острой почечной недостаточности
Летальность детей с острой почечной недостаточностью зависит от природы основного патологического процесса, а не от самой почечной недостаточности. При постинфекционном гломерулонефрите она достаточно мала (
Варианты лечения
Узнайте, какая форма лечения привлекает вас, и обсудите варианты с вашим врачом
Если вам необходим диализ, вы можете выбрать свое место лечения. Для многих пациентов лечение может быть интегрировано в повседневную жизнь дома, в то время как другие предпочитают лечиться в клинике диализа.
Типы лечения
При отказе почек существует три основных типа лечения:
Все три типа лечения были успешно внедрены во всем мире.
Гемодиализ (ГД)
Лечение гемодиализом
Когда гемодиализ подходит лучше всего
Перитонеальный диализ (ПД)
Терапия перитонеального диализа
Терапию перитонеального диализа называют так, потому что кровь фильтруется в брюшине — мембране, которая выстилает полость. Перитонеальная полость хранит диализную жидкость, и фильтрация проходит через брюшину. Токсины и избыточная жидкость пересекают перитонеальную мембрану в течение заданного времени выдержки.
В брюшную полость перманентно вводится трубка или катетер. Через нее диализную жидкость подают в полость и оставляют для абсорбции загрязняющие кровь вещества. Позже жидкость сливают в мешок и заменяют свежей жидкостью. Этот процесс заполнения и слива может выполняться вручную в течение дня. Или автоматически по ночам при помощи циклера. В любом случае вам нужно будет чувствовать себя уверенным в своих силах и умело справляться с этой процедурой.
Для кого подходит перитонеальный диализ?
Трансплантация
Трансплантация почки
Трансплантация почки предполагает имплантацию здоровой почки от одного донора, живого или умершего, человеку с хроническим заболеванием почек. Получение новой почки — это не лекарство от заболевания почек, а лечение. Многие пациенты с хроническим заболеванием почек являются подходящими кандидатами на трансплантацию. Но не все.
Если вы хотите изучить трансплантацию как вариант лечения, первым шагом будет обсуждение вашей личной ситуации с вашим нефрологом. Нефролог оценивает ваше здоровье и состояние почек, прежде чем давать рекомендации. Если ваш нефролог сделает вывод, что вы — подходящий кандидат на трансплантацию, вам часто нужно будет проходить обследования и сдать анализы. Затем ваш врач может включить вас в национальный список кандидатов на трансплантацию, чтобы получить почку от умершего человека или найти совместимого живого донора.
Правильный выбор
Места терапии
Диализ можно выполнять в больнице, медицинском учреждении или в домашних условиях. Как гемодиализ, так и перитонеальный диализ могут быть выполнены либо в медицинском учреждении, либо в знакомой обстановке вашего дома. Диализ в медицинском центре дает вам уверенность в том, что врачи и сиделки будут контролировать ваши регулярные сеансы диализа, которые обычно проходят 2–3 раза в неделю в клинике. Диализ в домашних условиях дает вам возможность более гибко выполнять терапию диализом в любое удобное для вас время и в удобном для вас месте, оставляя вам больше свободного времени.
Диализ в медицинском центре
Гемодиализ в домашних условиях
После настройки и обучения терапия гемодиализом может проводиться самостоятельно в вашем собственном доме в соответствии с графиком, предписанным вашим врачом.
Перитонеальный диализ (ПД) в домашних условиях
Узнайте больше о различных формах диализа и обсудите с вашим врачом, какой из этих вариантов наиболее подходит для вас.
Ваша жизнь. Ваше лечение. Ваши варианты.
Уход за пациентами на дому
Компания Fresenius Medical Care, мировой лидер в области диализа, предлагает надежные и проверенные продукты диализа по самым высоким стандартам. Мы предлагаем следующие услуги и поддержку для пациентов на курсах домашнего лечения (в зависимости от наличия на местах и законодательства).
Часто задаваемые вопросы о диализе
Будет ли моя почка излечиваться, когда я прохожу процедуру диализа?
Диализ — это процедура, которая может заменить две самые важные функции почек: удаление избыточной воды из организма и удаление продуктов жизнедеятельности, которые накопились в крови.
Диализ — это не лекарство.
Нужно ли мне прекратить работать?
Обычно во время диализа вы можете вернуться на работу или продолжить обучение, в зависимости от вашей индивидуальной медицинской ситуации. Если вы проходите диализ в медицинском центре, вам будет предложен план лечения, который соответствует вашему графику работы или обучения. Другой альтернативой является гемодиализ или перитонеальный диализ в домашних условиях, которые обеспечивают большую гибкость в графиках.
Является ли диализ болезненным?
Во время гемодиализа вы можете почувствовать щипок во время введения каждой из игл. Есть средства для онемения кожи, которые могут помочь. В остальном диализное лечение безболезненно. В противном случае сообщите об этом работнику больницы, чтобы он это исправил.
Что я могу пить и есть, как пациент на диализе?
Вам нужно будет следовать специальной диете. Существуют разные диеты для пациентов на ПД и ГД. Спросите об этом своего нефролога.
Могу ли я заниматься спортом?
Пациенты должны принимать активное участие в спорте и участвовать в играх, так как разумная спортивная нагрузка помогает вам оставаться здоровым и чувствовать себя хорошо. В любом случае перед началом занятий спортом обратитесь за советом к врачу.