Врач рассказал, как защититься от бактериальной пневмонии при коронавирусе
Разбираемся, что реально помогает и нужно ли при Covid-19 сразу пить антибиотики
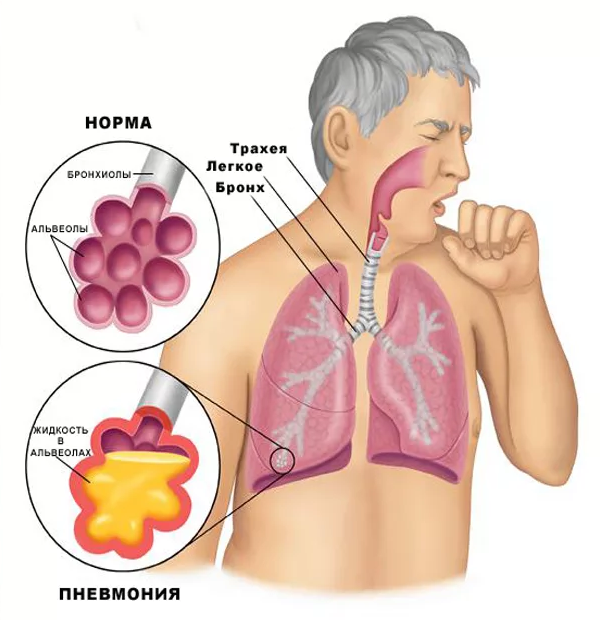
Считается, что главная угроза при коронавирусе это поражение легких. Каким образом происходит ковидное поражение, в какой момент процесс осложняется бактериальной пневмонией? Как отличить одно от другого, есть ли способ защитить себя заранее и не допустить перехода COVID-19 в пневмонию, kp.ru рассказал кандидат медицинских наук, врач-пульмонолог Сеченовского университета Владимир Бекетов.
Первое, что важно уяснить, говорит эксперт, это то, что новая коронавирусная инфекция – это инфекция вирусная и входит в группу острых респираторных вирусных инфекций. Особняком в этой группе стоит только грипп. А значит, что для COVID-19, как и для всех респираторных вирусных инфекций, поражающих верхние дыхательные пути и легкие, характерен следующий феномен. Иммунная защита в легких ослабевает. Поэтому становится возможным присоединение вторичной бактериальной супер-инфекции примерно на 5 – 9 день течения любого острого респираторного вирусного заболевания.
РИСКИ ВОЗНИКНОВЕНИЯ ПНЕВМОНИИ
Риск присоединения бактериальной инфекции при заболевании COVID-19 увеличивается, если пациент попадает в стационар и при этом имеет хроническую патологию верхних и нижних дыхательных путей (например, ХОБЛ – хроническая обструктивная болезнь легких) или сердечную недостаточность.
КАК РАЗВИВАЕТСЯ ПНЕВМОНИЯ
В условиях, сниженной дыхательной и двигательной активности, когда слизь по бронхам движется меньше, на фоне интоксикации организма и снижения иммунитета, бактерии из носоглотки спускаются в нижние отделы дыхательного тракта и могут начать там размножаться.
Таким образом, может быть вызван сначала бактериальный бронхит, потом и бронхопневмония с переходом в пневмонию. Развитию бактериальной пневмонии может способствовать и длительное нахождение пациента на аппарате ИВЛ. Не смотря на соблюдение всех строжайших мер обеззараживания аппараты ИВЛ являются факторами риска возникновения вентилятор-ассоциированных пневмоний.
ДЕЙСТВИТЕЛЬНО ЛИ ПНЕВМОНИЯ ИДЕТ СЛЕДОМ ЗА COVID-19
По словам эксперта, на сегодняшний день ряд авторитетных медицинских ассоциаций выпустили меморандумы и открытые письма с призывами к коллегам уменьшить применение антибиотиков в ходе лечения COVID-19, потому что антибиотики не дают пользы, но приносят в данном случае вред, вплоть до токсического поражения печени и развития антибиотико-ассоциированной диареи.
Сам феномен вторичной бактериальной пневмонии при коронавирусе переоценен, продолжает эксперт. Подобные процессы развиваются в основном у пациентов с сердечной недостаточностью, а для них действуют меры повышенной предосторожности, ограничения в передвижении, рекомендации по самоизоляции и лечению на дому.
ВАЖНО!
Как обезопасить себя от пневмонии?
1. Вакцинироваться от пневмококка
Самая частая причина внебольничной пневмонии – это пневмококковая инфекция. Вакцинация от пневмококка дает иммунитет на 5 – 10 лет, если вы провакцинировались 13-валентной вакциной, то она гарантирует пожизненный иммунитет. Стафилококк, стрептококк и гемофильная палочка – эти бактерии чаще всего являются причинами вторичных бактериальных пневмоний.
2. Увлажнять воздух
Увлажнение воздуха в помещении достоверно снижает риски возникновения в бронхах слизистых гнойных пробок, которые ведут к закупориванию бронхов, к образованию в бронхах сухой мокроты и развитию там инфекции. Поэтому, если влажность воздуха будет выше 40%, то есть шансы на то, что бактериальная пневмония развиваться не будет. Важно понимать, что бытовые увлажнители воздуха нужно вовремя чистить.
Антибиотики при коронавирусе
Принципы лечения
Человек заражается вирусной инфекцией через слизистые оболочки глаз и носоглотки. Инкубационный период длится около недели. В это время могут наблюдаться симптомы в виде ломоты и недомогания. В период острой фазы повышается температура, появляются головные боли, кашель, насморк, озноб, тошнота. Тяжелая фаза заболевания вызывает сильную одышку, боли в животе и грудной клетке. Чтобы не допустить серьезных осложнений, важно быстро и правильно подобрать лечение.
В настоящее время вакцины от коронавируса не существует. Курс лечения выстроен на применении противовирусных медикаментов и антибиотиков. Пациенту назначают сильнодействующий препарат. Противовирусное вещество не сможет самостоятельно справиться с вирусом, поэтому дополнительно принимаются обезболивающие, жаропонижающие и сорбирующие медикаменты.
Антибиотики назначают при осложненной форме заболевания, когда происходит размножение условно-патогенной микрофлоры.
Как выбрать антибиотик
При остром вирусном заболевании антибиотик назначает врач, ссылаясь на результаты лабораторных анализов. Для правильного подбора препарата нужно:
определить свойство и вид возбудителя инфекции;
выбрать курс лечения и рассчитать дозу препарата;
подобрать комплекс медикаментов для микроорганизмов, которые тяжело поддаются лечению;
когда возбудитель не выявлен, стоит применять антибиотик широкого воздействия, после проведенных бактериологических анализов использовать препарат с узким спектром влияния.
Чтобы исключить негативные побочные эффекты, при назначении медикаментозного лечения учитывается возраст пациента, общее состояние, выраженные симптомы.
Прием препаратов
Не все понимают, можно ли при коронавирусе принимать антибиотики и какие симптомы должны стать тому причиной. Категорически запрещено самостоятельно пить препараты без назначения лечащего врача, так как неправильно подобранные антибиотики не только ослабят организм, но и могут спровоцировать летальный исход.
Показания для приема антибиотиков:
на протяжении нескольких дней температура тела превышает 38 градусов;
в респираторном тракте развивается бактериальная микрофлора, в качестве подтверждения инфекции часто наблюдаются выделения зеленой и желтой мокроты при кашле;
при продолжительном лечении противовирусными веществами сохраняется общее недомогание;
кал содержит гнойную слизь.
Если у пациента имеются все симптомы, врач не сможет назначить прием антибиотиков без бактериологического посева. Для проведения исследований из трахеи и носоглотки берется мазок, из кала извлекается слизистая часть. Он засевается на питательную среду с целью выявления вида инфекции. После получения результатов определяется дополнительный вид антибиотика, способного уничтожить вирус.
Если пациенту прописывается курс приема антибиотиков, то это не означает, что противовирусные медикаменты принимать не нужно. Назначается комплексный прием препаратов для достижения оптимального эффекта в целях устранения бактериальной среды из ЖКТ либо респираторного тракта. После завершения терапии у пациента берутся все анализы, если коронавирусная инфекция не подтверждается, пациент выписывается.
Виды антибиотиков
Все виды препаратов имеют сильное воздействие и включают в себя широкий спектр влияния на патогенные микроорганизмы.
Амоксиклав
Комплексный препарат, в состав которого входит амоксициллин, активно борется с вирусной инфекцией. Второй компонент, клавулановая кислота, подавляет синтез бактерий. Антибиотик показан при таких симптомах как:
Если вирус проник в кровоточную систему, медикамент быстро поможет справиться с сепсисом.
Побочные эффекты могут наблюдаться в виде:
желтухи, гепатита, нарушенного формирования стула;
Флуимуцил
В состав препарата входит триамфеникол. Применяется в качестве ингаляций и инъекций. Антибиотик обладает отхаркивающими, муколитическими и бактерицидными свойствами. Когда у пациента состояние средней тяжести, ему прописывают ингаляции с препаратом. Вещество в малых количествах всасывается в кровоточную систему, поэтому риск возникновения побочных эффектов минимальный. Однако они все же существуют и могут выражаться в виде аллергической сыпи, стоматита, панцитопении.
Азитромицин
Антибиотик относится к числу сильнодействующих препаратов. Производится в ампулах и таблетках, может применяться как внутривенно, так и внутримышечно. Активно воздействует на бактериальные клетки за счет подавления синтеза белка, размножения, ферментов. Эффективно борется с отитом, синуситом, тонзиллитом, бронхитом.
Препарат показан при выявлении инфекционных патологий, вызванных воспалительным процессом дыхательных путей, поэтому может использоваться для лечения коронавируса. Побочных эффектов достаточно много, тем не менее их можно избежать, если придерживаться рекомендаций приема.
Цефтриаксон
Препарату присуще сильное воздействие на патогенные микроорганизмы. При его попадании в организм происходит бактерицидное влияние, все бактерии уничтожаются, что исключает риск появления хронических заболеваний. Средство обычно назначают во время осложненной вирусной фазы. Среди побочных эффектов может наблюдаться:
Левофлоксацин
Антибиотику под силу справляться с грамотрицательными и грамположительными бактериями, которые выявлены у взрослых людей. При коронавирусе медикамент применяется для лечения патогенных микробов. Пациенту прописывается прием препарата, когда имеются ярковыраженные симптомы пневмонии и бронхита.
Токсичность антибиотика имеет средний показатель, он распространяется по всему организму и может вызывать побочные эффекты в следующих системах:
Все виды препаратов должны применяться не больше 10 дней, в противном случае может развиться резистентность суперинфекции и бактериальной микрофлоры.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Современные методы терапии воспаления легких
Антимикробные препараты для лечения пневмонии:
β-лактамные антибиотики
• Незащищенные амоксициллины (Амоксициллин, Амоксикар, Флемоксин солютаб)
• Защищенные амоксициллины (Амоксиклав, Аугментин, Амоклав)
• Цефуроксим аксетил (Зиннат, Зинацеф, Аксеф, Цефоктам)
Макролиды
• Кларитромицин (Фромилид, Клацид, Клабакс)
• Рокситромицин (Рулицин, Рулид, Ромик)
• Азитромицин (Азибиот, Сумамед, Азимицин)
Фторхинолоны (при легочной патологии)
• Левофлоксацин (Таваник, Лебел, Левоксимед)
• Моксифлоксацин (Моксифур, Авелокс, Симофлокс)
• Гемифлоксацин (Фактив)
В структуре возбудителей внебольничной пневмонии лидирует пневмококк. Лечение подразумевает назначение защищенных β-лактамов, например, Аугментина, Амоксиклава, Уназина, Сулациллина. Спектр их активности включает стафило- и стрептококки, кишечную группу бактерий, гемофильную палочку, анаэробы.
При отсутствии устойчивости применяют цефалоспорины 3 поколения (цефотаксим, цефтриаксон, цефиксим, цефтибутен). Применяют и альтернативные вспомогательные препараты: макролиды (кларитромицин, азитромицин), фторхинолоны для лечения легочной патологии (левофлоксацин, моксифлоксацин, гемифлоксацин). В тяжелых случаях назначают резервные АПМ: ванкомицин, линезолид.
Важно! Применение нереспираторных фторхинолонов (пефлоксацин, ципрофлоксацин, норфлоксацин и др.) считается нерациональным.
Схожие принципы лечения и у внебольничной пневмонии, вызванной гемофильной палочкой или кишечной группой бактерий.
В случаях, когда возбудителем выступает золотистый стафилококк, особое внимание уделяют такому фактору, как MRSA/MSSA (метициллинрезистентный/чувствительный стафилококк). При чувствительной к метициллину разновидности MSSA применяют стандартную терапию, и выбирают один из следующих препаратов:
амоксициллин/клавуланат (Аугментин, Амоксиклав),
амоксициллин/сульбактам (Уназин, Сулациллин), цефалоспорины 3 поколения (цефотаксим, цефтриаксон, цефиксим, цефтибутен), линкозамиды (линкомицин, клиндамицин).
Если же форма пневмонии тяжёлая и обнаружен MRSA, то используют препараты резерва: линезолид, ванкомицин. Атипичные формы пневмонии лечат медикаментами из группы макролидов или тетрациклинов (доксициклин), или респираторных фторхинолонов.
Патогенетическая
Специфическая патогенетическая терапия актуальна при выявлении тяжелых и затяжных форм внебольничной пневмонии у взрослых. Патогенетическая терапия подразумевает:
• иммунозаместительную терапию;
• дезинтоксикационную терапию;
• лечение сосудистой недостаточности;
• лечение гипоксии или эффективная респираторная поддержка;
• коррекция перфузионных нарушений;
• лечение бронхиальной обструкции;
• противовоспалительная терапия.
В тяжелых случаях течения внебольничной пневмонии целесообразно усиление защитных сил. С данной целью ее можно вылечить применяя препараты иммуномодулирующего назначения (интерфероны, Левамизол, Зимозан, Диуцифон, Т-активин, Тималин, Полиоксидоний, Изопринозин).
Иммунозаместительная и иммуномодулирующая терапия назначается только по рекомендации врача, так как при сильном ослаблении организма пациента данный вид препаратов может ухудшить состояние.
При ассоциации бактерии и вируса в организме пациента целесообразно назначить антигриппозный у-глобулин, противовирусные средства (Рибавирин, интерфероны). Вирусную гриппозную пневмонию лечат препаратом Тамифлю.
В случае тяжелого стафилококкового воспаления проводят пассивную иммунизацию сывороткой (гипериммунная антистафилококковая) или стафилококковым антитоксином.
Из других способов патогенетической терапии важным является коррекция бронхиальной обструкции.
Возбудители пневмонии способствуют тому, что проходимость бронхов значительно уменьшается за счет сужения их просвета, особенно при атипичных формах воспаления.
Назначают Беродуал, Пульмикорт, Беротек, Сальбутамол, Атровент. Средства с бронхолитическим действием, т.е. направленные на расширение бронхов, лучше вводить ингаляционно. Так повышается их эффективность. Из таблетированных препаратов эффективны Теопэк и Теотард.
Используют средства, разжижающие мокроту: амброксол, АЦЦ, бромгексин Средство сочетанного действия Джосет позволяет расширить бронхи и облегчить выведение мокроты. Благоприятно воздействует и теплое щелочное питьё: молоко, минеральная вода.
К средствам неспецифической терапии относятся витамины А, С, Е, группы В. Также благоприятно влияют на восстановление организма адаптогены: элеутерококк, настойки лимонника и женьшеня.
Дезинтоксикационная
Данный вид терапии проводится с целью устранения токсического влияния на организм продуктов распада бактерий. Специфические процедуры, такие как внутривенные капельные вливания физиологического раствора, глюкозы проводятся при тяжелом состоянии. В большинстве случаев эффективным является обильное питьё.
Немедикаментозная
Наряду с лечением антибактериальными препаратами актуальна немедикаментозная поддержка организма. В первую очередь больным рекомендуют обильное щелочное питьё. Можно использовать теплое молоко или минеральную воду.
Эффективны дыхательные упражнения. Они улучшают дыхательную подвижность грудной стенки, укрепляют дыхательные мышцы. ЛФК проводят с помощью различных специальных приборов или непосредственно гимнастикой. Упражнения, так же как и другие вспомогательные мероприятия, начинают проводить не раньше 3 дня после нормализации температуры.
Возможно применение массажа (вибрационного или вакуумного). Данные процедуры проводятся также после стабильного улучшение состояния. Вибрационный массаж выполняется с помощью специальных вибромассажёров с заданной амплитудой. Для вакуумного массажа используют банки, которые благодаря созданию отрицательного давления улучшают местное кровообращение и вызывают рефлекторное раздражение, расширение сосудов. Такие процедуры облегчают дренирование лёгких, и уменьшают воспалительный процесс в альвеолярной ткани.
Физиотерапия
В качестве мероприятий, целью которых считается восстановление дренажной способности бронхов, улучшение отхождения мокроты и нормализация резистентности организма, используют физиотерапию.
Данное вспомогательное лечение назначается только после достижения показателей температуры 37°С. Среди процедур наиболее эффективными считаются:
• ингаляции бронхолитиков через небулайзер или ультразвуковой ингалятор;
• местная УВЧ терапия;
• местное УФО;
• электрофорез антимикробного препарата.
Антибиотики нового поколения: за и против
Антибиотики – это вещества биологического или полусинтетического происхождения. Применяются в лечебной практике для борьбы с болезнетворными микробами, вирусами. До появления этих медпрепаратов статус неизлечимых болезней был у брюшного тифа, дизентерии, пневмонии, туберкулеза. Сегодня лечение заболеваний инфекционного характера возможно с применением 1-6 поколения антибиотиков.
На этот момент фармакологическая индустрия выпускает более 2000 разновидностей лекарственных средств подобного типа. Медики описали действие около 600 позиций, а во врачебной практике используются порядка 120-160 препаратов.
Важно! При любом заболевании принимать антибиотики рекомендуется после консультации с врачом. В противном случае может развиться антибиотикорезистентность (снижение чувствительности патогенных микроорганизмов к антибактериальным средствам).
Классификация антибиотиков
Все антибактериальные средства можно разделить на 5 категорий по характеристикам и спектру применения. Рассмотрим эту классификацию подробнее:
Спектр действия
Различают антибактериальные средства:
По составу
Антибактериальные препараты делят на 6 групп:
Поколения препаратов. У передовых антимикробных препаратов насчитывается уже шесть генераций. Например, пенициллин был первым средством природного происхождения, тогда как третья или шестая генерация – это уже улучшенная версия, которая включает в состав сильнейшие ингибиторы. Зависимость прямая: чем новее генерация, тем эффективнее воздействие препаратов на патогенную микрофлору.
По способу приема. Пероральные – принимают через рот. Это различные сиропы, таблетки, растворимые капсулы, суспензии. Парентеральные – вводятся внутривенно или внутримышечно. Они быстрее дают эффект, чем пероральные лекарства. Ректальные препараты вводятся в прямую кишку.
Важно! Принимать антибиотики допускается только после консультации с врачом, иначе разовьется антибиотикорезистентность.
Антибактериальные средства нового поколения
Отличие последних генераций антибиотиков от их ранних версий в более совершенной формуле действующего вещества. Активные компоненты точечно устраняют только патологические реакции в клетке. Например, кишечные антибиотики нового поколения не нарушают микрофлору ЖКТ. При этом они борются с целой «армией» возбудителей инфекций.
Новейшие антибактериальные препараты делятся на пять групп:
Рассмотрим несколько известных противомикробных средств импортного и российского производства.
Амоксициллин – импортный противомикробный препарат из группы пенициллинов. Используется во врачебной практике для лечения бактериальной инфекции. Эффективен при кишечных инфекциях, гайморите, ангине, болезни Лайма, дизентерии, сепсисе.
Авелокс – медпрепарат последней генерации из группы фторхинолонов. Отличается сильнейшим воздействием на бактериальные и атипичные возбудители. Не вредит почкам и ЖКТ. Используется при острых, хронических заболеваниях.
Цефалоспорины – антибиотики третьего поколения. К этой группе относят Цефтибутен, Цефтриаксон и другие. Используются для лечения пиелонефрита, пневмонии. В целом это безопасные средства с малым количеством побочных действий. Однако их нужно принимать только после консультации с врачом. Медпрепаратов много, а какой именно выбрать – порекомендует специалист.
Дорипрекс – импортный противомикробный препарат синтетического происхождения. Показал хорошие результаты при лечении пневмонии, запущенных интраабдоминальных инфекций, пиелонефритах.
Инваз – антибактериальное средство из группы карбапенемов. Выпускается в ампулах для парентерального способа применения. Показывает быстрый эффект при лечении бактериальных расстройств кожи, мягких тканей, инфекциях мочевыводящих путей, пневмонии, септицемиях.
Аугметин – полусинтетический пенициллин третьей генерации с добавлением усиливающих ингибиторов. Педиатрами признается лучшим комплексным медпрепаратом для лечения детских гайморита, бронхита, тонзиллита и других инфекций дыхательных путей.
Цефамандол – антибактериальное средство российского производства. Относится к группе цефалоспоринов третьего поколения. Используется для лечения кишечных инфекций, возбудителей инфекций половых органов. Как противомикробное средство обширного диапазона воздействия применяется при простудных заболеваниях.
Лучшие антибактериальные препараты широкого диапазона действия
Противомикробные средства новой генерации обычно синтезируют из природного сырья и стабилизируют в лабораториях. Это помогает усилить эффект лекарства на патогенную микрофлору.
Какие препараты самые сильные? Врачи относят к таким антибактериальные средства широкого спектра воздействия. Приведем ниже краткий список препаратов по названиям:
Резюме
Мы рассмотрели российские и импортные антибиотики широкого спектра действия, кратко описали классификацию препаратов. Ответим на вопрос: какие антибактериальные средства выбрать?
Важно понимать, противомикробные лекарства для обширного применения обладают токсичностью, поэтому негативно влияют на микрофлору. Кроме того, бактерии мутируют, а значит препараты теряют свою эффективность. Поэтому антибактериальные средства с новейшей структурой будут в приоритете, чем их ранние аналоги.
Самолечение антибиотиками опасно для здоровья. При инфекционном заболевании первым делом нужно обратиться к врачу. Специалист установит причину болезни и назначит эффективные антибактериальные средства. Самолечение «наугад» приводит к развитию антибиотикорезистентности.
Препараты Цефтриаксон или Амоксиклав — что лучше, для кого и когда
Цефтриаксон лучше Амоксиклава помогает при внутрибольничной инфекции, пневмонии и воспалении сосудистых оболочек головного мозга (менингите). Амоксиклав выбирают для внутреннего приема детям и взрослым при нетяжелых заболеваниях дыхательных путей, ЛОР-органов (гайморит, отит, ангина), мочеполовой системы.
Цефтриаксон с осторожностью назначается новорожденным до 1 месяца, он противопоказан при повышенном билирубине, недоношенности и необходимости введения кальция. Для Амоксиклава ограничениями считают болезни крови, печени. При введении Цефтриаксона часто возникает аллергия, грибковая инфекция, понос. Для Амоксиклава характерно появление сыпи, тошноты. Точный выбор препарата, дозировки и схемы применения может сделать только врач после обследования.
Цефтриаксон или Амоксиклав — что лучше: сравнение основных характеристик
Чтобы выбрать, что лучше подействует при инфекционном заболевании, необходимо сравнить основные характеристики, преимущества и недостатки препаратов Цефтриаксон и Амоксиклав.
Чувствительность грамположительных микробов (стафилококки, стрептококки, пневмококки)
Эффективность при грамотрицательных возбудителях (гемофильная и кишечная палочка, внутрибольничная инфекция)
Использование при беременности и лактации
Применение при инфекционных болезнях в зависимости от их течения
Проникновение через мозговые оболочки
Что сильнее
Если сравнивать по силе антимикробного действия, то Амоксиклав уступает Цефтриаксону при лечении инфекций, которые вызваны грамотрицательной флорой. В целом, представление о том, что введение Цефтриаксона гораздо эффективнее, сложилось на преимущественном применении первого препарата в таблетках, а второго в уколах.
Правильнее будет оценивать одинаковую форму выпуска, а у них совпадают только внутривенные инъекции. Они, как правило, применяются в стационарных условиях, когда все же преобладают внутрибольничные инфекции, вызванные смешанными возбудителями или грамотрицательными.
Поэтому врачи чаще всего в вену вводят Цефтриаксон, чем Амоксиклав. Такая тактика обоснована до определения вида микроба и его чувствительности к антибиотикам. После получения результатов микробиологического исследования назначения могут поменяться.
А здесь подробнее об аналогах Цефтриаксона.
Показания к применению
Многие показания к применению у антибиотиков совпадают, но есть и разница при назначении лекарственных форм Амоксиклава (см. таблицу).
Синусит (гайморит, фронтит, этмоидит, сфеноидит)
Острый или обострение хронического бронхита
Инфекции кожи, подкожной жировой клетчатки, мягких тканей, укусы животных
Нагноение в зубочелюстной области
Инфекции костей, суставов, остеомиелит
Гинекологические воспалительные процессы
Профилактика инфицирования при операциях на органах пищеварения, желчных путях, в гинекологии, урологии
Лечение пациентов с низким иммунитетом
*Обозначения: «+» — эффективен, «-» — не показан.
Согласно проведенным масштабным клиническим исследованиям, рекомендуется использовать в первую очередь Цефтриаксон при:
Как препарат второго выбора, он назначается при инфекциях кишечника, костей, суставов, сепсиса у детей и новорожденных.
Амоксиклав в комбинации с клавулановой кислотой (Амоксициллин) применяют в первую очередь при внебольничной пневмонии с легким течением, реже средней тяжести, поражении дыхательных и мочевыводящих путей. Этот препарат показан при воспалительных процессах у детей, вызванных чувствительными бактериями. Он гораздо реже используется в хирургической и гинекологической практике, особенно для приема в качестве основного средства.
Противопоказания
Цефтриаксон и Амоксиклав противопоказаны при индивидуальной непереносимости и повышенной чувствительности к пенициллинам и цефалоспоринам. Поэтому при аллергической реакции категорически запрещена замена одного препарата на другой. Если у пациента в прошлом были случаи лекарственной аллергии, особенно на антибиотики, то рекомендуется провести внутрикожную пробу до начала терапии.
Цефтриаксон не назначается:
Амоксиклав противопоказан при лимфолейкозе, инфекционном мононуклеозе, а также при нарушении функции печени, желтухе в прошлом на фоне лечения амоксициллином и/или клавулановой кислотой.
Побочные действия
Оба препарата считаются не токсичными, они у большинства пациентов не вызывают побочных действий при правильном применении. Реакции чаще могут возникать в легкой форме, не требуют отмены или коррекции дозировок. По степени влияния на разные системы организма Цефтриаксон и Амоксиклав отличаются.
Пищеварение
Амоксиклав чаще всего вызывает тошноту при приеме таблеток, ее можно избежать, если таблетку запить водой сразу после еды. Возможны также:
При длительном приеме развивается воспаление кишечника (колит), дисбактериоз, поражение ротовой полости (стоматит), языка (глоссит), потемнение зубов. Цефтриаксон может вызвать все перечисленные побочные эффекты, а также:
Амоксиклав становится причиной поражения печени преимущественно у пациентов мужского пола и пожилого возраста, при длительном лечении, а у детей (в отличие от Цефтриаксона) такие случаи не отмечались.
Иммунитет
Оба препарата провоцируют:
К редким последствиям относятся:
На фоне сниженного иммунитета развиваются грибковые инфекции: молочница с зудом и выделениями из влагалища, поражение кожи, слизистых оболочек рта. Возможно присоединение вторичного инфекционного процесса (суперинфекция), приобретение устойчивости микробов к препаратам.
Изменения в крови
Амоксиклав вызывает снижение лейкоцитов и тромбоцитов, угнетение кроветворения в костном мозге, провоцирует кровоточивость. Для Цефтриаксона эти реакции отмечаются только при введении больших доз, но возможны также:
Нервная система и психика
Нечастыми реакциями на антибиотики считается головная боль и головокружение, общая слабость. Высокие дозировки Амоксиклава опасны развитием судорог, особенно при сниженной функции почек. Лечение может осложниться повышенной возбудимостью, нарушением сна, агрессивным поведением, тревожностью, гиперактивностью у детей. Для Цефтриаксона это не характерно.
Мочевыделительная система
Амоксиклав в очень редких случаях вызывает воспаление ткани почек (интерстициальный нефрит), в моче могут быть обнаружены соли и эритроциты. Для Цефтриаксона возможно стяжение фильтрации мочи, образование камней (обычно у детей до 3 лет на фоне высоких дозировок).
В редких случаях отмечено развитие почечной недостаточности, которая имеет обратимое течение — функция почек нормализуется после прекращения введения Цефтриаксона.
Частыми реакциями на применение Амоксиклава бывает зуд кожи, зоны промежности, сыпь и крапивница. Цефтриаксон может вызвать отеки, покраснение и воспаление (аллергический дерматит), мелкоточечные красные высыпания. Оба препарата редко становится причиной тяжелых поражений в виде образования пузырей, отслоения эпителия (токсический некролиз, пузырчатый дерматит), распространенной гнойничковой сыпи.
Смотрите в этом видео о побочных эффектах Амоксиклава:
Меры предосторожности при лечении
Несмотря на хорошую переносимость Цефтриаксона и Амоксиклава, короткий список противопоказаний, эти препараты нельзя считать полностью безвредными и использовать без врачебной рекомендации.
Опасность Цефтриаксона
При лечении учитывают, что антибиотик может вызывать:
Риски при приеме Амоксиклава
До применения препарата важно исключить ранее перенесенные аллергические реакции на пенициллины, цефалоспорины или другие аллергены (например, растения, шерсть животных, продукты). Если о них известно, то проводится проба на переносимость.
При появлении сыпи, покраснения кожи, пятен нужен обязательный осмотр врача для дальнейшего лечения. Длительное использование препарата, частые повторные курсы вызывают привыкание, и Амоксиклав теряет свою эффективность.

Нужна осторожность при назначении медикамента таким группам пациентов:
Совместимость Амоксициллина и Цефтриаксона
С фармакологической точки зрения Амоксициллин и Цефтриаксон совместимы, они даже усиливают действие друг друга. Но при этом резко возрастает и риск одинаковых побочных действий, повышается нагрузка на почки и печень, особенно опасно такое лечение детям и при беременности.
Можно ли применять одновременно
Препараты можно применять одновременно, но такая комбинация является редкостью. Это объясняется тем, что они:
Их можно принимать вместе только по рекомендации врача, как правило, в условиях стационара, так как необходимо постоянно контролировать состояние почек, печени, состав крови. Это сочетание может быть эффективно при тяжелом течении пневмонии, нагноении в легких (абсцедирующая форма воспаления).
Одновременное назначение проводится при условии, что возбудитель имеет умеренную чувствительность к обоим антибиотикам, а другие более сильные средства противопоказаны.
Смотрите в этом видео о характеристике препарата Амоксиклав, показаниях к назначению, побочных эффектах и аналогах лекарственного средства:
Лучше ли принимать Амоксиклав после
Гораздо безопаснее и правильнее назначить Амоксиклав после курса Цефтриаксона. В этом случае можно ограничить по времени достаточно болезненное введение антибиотика в мышцу и перейти на таблетки. Такие схемы терапии названы ступенчатыми, и их эффективность доказана для большинства инфекционных болезней средней степени тяжести.
Цефтриаксон научается до снижения температуры и еще на 2 дня после ее нормализации, но не менее, чем на 5 дней суммарно. После этого ребенку рекомендуется суспензия Амоксиклав, а взрослого переводят на прием таблеток.
В чем разница между Цефтриаксоном и Амоксициллином
Препараты Цефтриаксон и Амоксициллин отличаются по ряду характеристик (см. таблицу).