Ученый из МФТИ раскрыл процесс создания вакцины от коронавируса
Как создают вакцину от коронавируса?
Об эксперте: Павел Волчков — кандидат биологических наук, вирусолог, генетик, заведующий Лабораторией геномной инженерии Московского физико-технического института (МФТИ).
Существует много разных подходов к созданию вакцины от COVID-19. Она может быть вирусной, инактивированной, векторной, на основе нуклеиновых кислот. Какая из них окажется самой эффективной — пока никто точно не знает. Если вы разработчик, то можете выбрать любую и принять участие в большой мировой гонке по созданию долгожданной прививки. А можете, как ученые из МФТИ, сознательно отказаться от возможных бенефитов и неспешно заняться разработкой экспериментальной вакцины нового типа.
Одни из самых популярных на сегодняшний день — это рекомбинантные или векторные вакцины. Они изготавливаются на основе вирусов-носителей или вирусных векторов. Как это работает? Вы берете какие-то вирусные частицы, «вычищаете» из них все патогенные составляющие и на их место вставляете нужные вам элементы — генетический материал вируса, против которого изготавливается вакцина. По такому принципу была создана прививка от вирусного гепатита B или ротавирусной инфекции. И по такому же принципу сегодня многие разработчики создают вакцину от COVID-19. В частности, в России векторную вакцину от коронавируса разработали в НИИ эпидемиологии и микробиологии имени Н.Ф. Гамалеи.
Павел Волчков:
«Чем хорош вирусный вектор? Он способен инфицировать клетки только один раз и не может размножаться в организме человека дальше. Такая особенность делает рекомбинантные вакцины довольно безопасными. При этом в качестве вирусного вектора можно использовать буквально любой вирус из библиотеки человеческих патогенов. Выбор зависит от того, для какого заболевания вы изготавливаете вакцину. Потому что одни вирусы лучше заражают мышцы, другие — легкие, третьи — центральную нервную систему. Например, та же вакцина Центра Гамалеи выполнена на аденовирусном векторе».
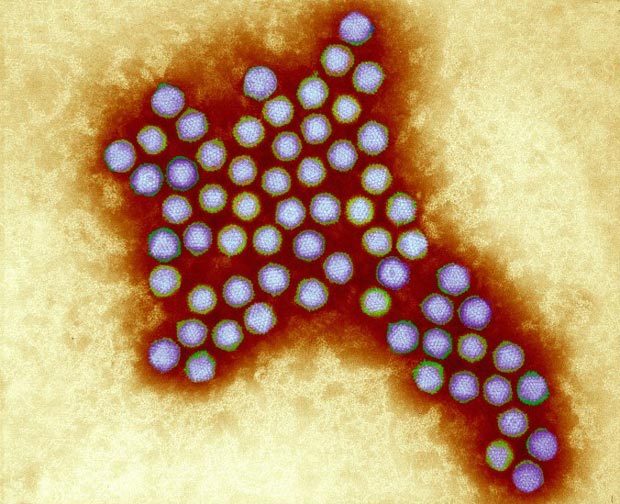
Аденовирусы — ДНК-вирусы. Относятся к группе острых респираторных вирусных инфекций (ОРВИ) и характеризуются поражением слизистых оболочек верхних дыхательных путей, конъюнктив, лимфоидной ткани. Большинство аденовирусных инфекций представляют собой легкую форму инфицирования. Существует семь видов аденовирусов человека (от А до G) и 57 серотипов. Подразделение на серотипы связано с различными способами заражения.
В качестве векторов для вакцин, аденовирусы применяются довольно давно. Эти вирусы хорошо изучены. Согласно данным сайта ClinicalTrials.gov, клинические испытания на людях успешно прошли или проходят более сотни различных вакцин на основе аденовирусных векторов.
Среди главных преимуществ этих вирусов — их естественный механизм взаимодействия с клетками человека. Они способны обеспечивать довольно длительную экспрессию антигена, а это успешно активирует врожденный иммунный ответ.
Антигены — это любые вещества, содержащиеся в микроорганизмах и других клетках (или выделяемые ими), которые несут в себе признаки генетически чужеродной информации, и которые потенциально могут быть распознаны иммунной системой организма.
Павел Волчков:
«При всех плюсах, у аденовирусов есть и ряд минусов. Первое — они обладают провоспалительным эффектом. То есть могут чрезмерно драйвить иммунную систему. Проще говоря — вызывать сильный иммунный ответ. Это один из возможных побочных эффектов вообще всех аденовирусных вакцин. Но есть еще один нюанс. Большинство аденовирусов — это естественные патогены человека. Многие из нас сталкивались в течение жизни с аденовирусными инфекциями. А что это значит? Что в крови у таких людей уже есть нейтрализирующие антитела к этому вирусу. Они могут связываться с компонентами вакцины и блокировать ее действие. Поэтому для некоторых из нас такая вакцина будет совершенно неэффективна».
Вакцина МФТИ: в чем инновация?
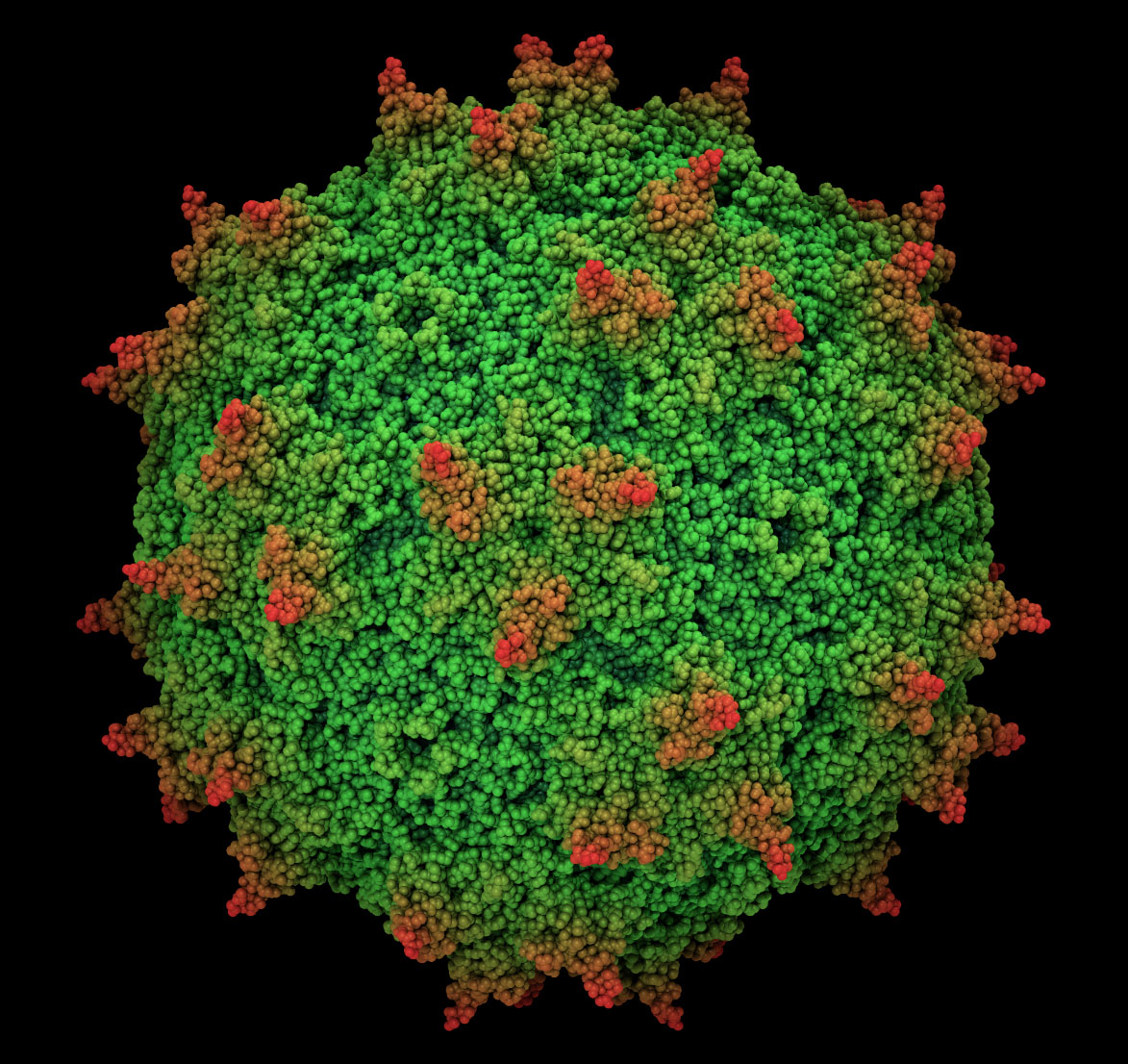
Поскольку у аденовирусных векторов есть существенные недостатки, ученые из МФТИ выбрали другие вирусы в качестве вектора — аденоассоциированные вирусы. Что любопытно, раньше никто в мире не использовал их в таком качестве.
Аденоассоциированные вирусы — мелкие ДНК-содержащие вирусы. Размер частиц 22-24 нм. Размножаются только в присутствии аденовирусов. Способны инфицировать клетки человека и некоторых других приматов. Аденоассоциированный вирус, по-видимому, не вызывает заболеваний у человека, поэтому провоцирует слабый иммунный ответ.
Один из плюсов аденоассоциированных вирусов — они давно и успешно используются в генной терапии. Сегодня зарегистрировано несколько лекарственных средств на их основе. Одно из самых нашумевших — Luxturna. Это первое генное лекарство, созданное для лечения наследственной слепоты, вызванной мутацией гена RPE65.
По аденоассоциированным вирусам также накоплена внушительная клиническая база. На сайте ClinicalTrials.gov можно увидеть, в каком количестве клинических экспериментов аденоассоциированные вирусы уже приняли участие. Это несколько сотен доклинических исследований и порядка 50 клинических экспериментов. Носитель хорошо охарактеризован и, что еще важнее, показана его безопасность. Все это делает аденоассоциированные вирусы весьма привлекательным кандидатом для создания вирусных векторов не только для генной терапии, но и для вакцин, уверены в Лаборатории геномной инженерии МФТИ.
Еще одной веской причиной создать вакцину на аденоассоциированном векторе стало то, что ученые из МФТИ уже давно придумывают, модифицируют и создают аденоассоциированные вирусы. На сегодняшний день в библиотеке МФТИ их более миллиона. Все они имеют разную специфичность и разные свойства. Что важно, к этим вирусам у человека не может быть иммунного ответа, который бы снизил эффективность вакцины. Поскольку все они созданы искусственно.
Павел Волчков:
«Мы с самого начала понимали, что сможем не только разработать вакцину, но и масштабировать ее производство. То есть произвести столько доз, сколько потребуется или столько, сколько захотим. В мире существует огромное количество аутсорсинговых компаний, которые по GMP сделают вам любое количество доз препарата.
Good Manufacturing Practice (GMP) — правила, которые устанавливают требования к организации производства и контроля качества лекарственных средств для медицинского и ветеринарного применения.
Поэтому с самого начала у нас было четкое понимание, что проблем с производством не будет. Как и проблем с лицензией на вирусный носитель. Это качественно отличает нашу лабораторию от многих других разработчиков вакцин в Российской Федерации. В современном мире все технологии так или иначе кому-то принадлежат, и аденовирусы, и прочие системы векторной доставки, аденоассоциированные в том числе. Живя по правилам свободного рынка, вы не можете просто взять и сделать вакцину на основе любого понравившегося вектора. Вы должны иметь разрешение от компании, которая обладает правами на технологию, либо владеет непосредственно интеллектуальной собственностью в области этого вектора. И тут у нас все хорошо — мы как раз владеем патентом по разработке аденоассоциированных вирусов. Нам не нужно просить ни у кого лицензию на производство данной вакцины, поскольку мы используем собственные же аденоассоциированные вирусы».
Вакцина МФТИ будет эффективна против разных штаммов SARS-CoV-2
Изначально ученые хотели разработать вакцину, которая бы вырабатывала иммунитет практически ко всем поверхностным белкам вируса SARS-CoV-2. А не только к S-белку, как это делают большинство разработчиков вакцин по всему миру (включая НИИ им. Гамалеи). Но в итоге разработчики остановились на конечном числе компонентов. Ими стали S-белок, Е-белок и М-белок.
Павел Волчков:
«По сути мы воплощаем идею совершенно нового типа вакцин — так называемых поливалентных вакцин. Это когда в одном препарате сразу несколько вирусных компонентов. Такой подход кажется нам крайне эффективным применительно к SARS-CoV-2. Ведь на самом деле это не один какой-то конкретный вирус, который распространился по планете. Если мы начнем секвенировать разные изоляты коронавируса, то они все будут отличаться друг от друга. Либо на одну аминокислотную замену, либо на несколько. Поливалентная вакцина как раз направлена на то, чтобы вырабатывать иммунный ответ не к одному поверхностному белку вируса, а сразу к нескольким. В том числе к консервативным поверхностным белкам, которые меньше остальных подвержены мутациям. Так наша вакцина поможет сформировать иммунитет к разным штаммам вируса SARS-CoV-2».
Если текущая разработка покажет свою эффективность и безопасность, ученые планируют пойти еще дальше и разработать вакцину, которая будет содержать не только различные компоненты SARS-CoV-2, но еще и вируса гриппа или других сезонных респираторных вирусов. То есть объединить в одной вакцине генетический материал от самых разных сезонных патогенов. По мнению ученых из МФТИ, такие ассемблированные, поливалентные вакцины могли бы готовить людей каждый сезон к новому остро-респираторному вирусному нашествию.
Что касается текущей разработки (вакцины от COVID-19), то на данный момент ее разработка завершена. Впереди подготовка к доклиническим испытаниям на китайских хомяках и приматах. Если они пройдут успешно, вакцину ожидают испытаниях на людях. Но торопиться и участвовать в текущей «вакцинной» гонке разработчики из МФТИ не собираются.
Павел Волчков:
«Дело в том, что в нашей вакцине слишком много новых компонентов. Несмотря на то, что аденоассоциированные вирусы используются в генной терапии, для создания вакцин их еще никто не применял. Спешка или сокращение сроков проведения доклинических и клинических исследований может обернуться ошибкой и поставить крест на такой многообещающей и перспективной платформе. Но это не значит, что сейчас мы создаем вакцину, что называется «в стол». Во-первых, когда она будет испытана, мы сможем ее продавать другим нуждающимся странам. Во-вторых, наша основная цель — получить опыт по созданию быстрых вакцин, который мы планируем применять в будущем. Как научная лаборатория мы можем проводить такие эксперименты — создавать платформу для вакцин совершенно нового типа. И если у нас все получится, то в следующий раз, когда в мире появится новость о новой вспышке заболевания, мы будем готовы пройти весь путь создания препарата гораздо быстрее, чем мы проходим его сейчас».
Массовая вакцинация от COVID-19 может не понадобиться?
Павел Волчков уверен, что сама по себе гонка по созданию вакцин от короновируса уже не имеет смысла. Он уверен, что к тому моменту, когда российские вакцины будут испытаны и наработаны для массовой вакцинации населения, потребность в них может отпасть. Ученый считает, что уже к осени мы все, так или иначе, переболеем COVID-19 и получим естественный иммунитет.
У этой оптимистичной гипотезы есть основания. Не так давно шведские ученые провели исследование и померяли иммунитет в шведской популяции. Измерялся и гуморальный иммунитет (то есть антитела в крови), и клеточный иммунитет. А именно Т-лимфоциты — так называемые клетки иммунной памяти, которые при повторной встрече с инфекцией «просыпаются» и активизируют иммунный ответ.
Исследование показало, что лишь у небольшой части шведов в крови присутствовали антитела, но примерно треть граждан имела ту самую клеточную память. Это говорит о том, что существенная часть популяции шведов в той или иной форме переболела COVID-19 или имела непродолжительный контакт с вирусом. В последнем случае большой продукции антител не происходит, но благодаря Т-лимфоцитам формируется иммунологическая память к COVID-19.
Павел Волчков:
«Согласно московской статистике, антитела к коронавирусу были определены в крови примерно у 20% жителей столицы. А это около 2 млн человек. Следуя логике шведского исследования, которому у меня лично нет причин не доверять, то скорее всего еще у 20% (а может и у 40% или даже 50-60%) людей уже есть клеточный иммунитет к COVID-19. Эти люди контактировали с небольшими дозами вируса, их иммунная система его детектировала и сформировала клетки памяти. Фактически, половина населения столицы естественным образом получила живую вакцину от COVID-19. Что примечательно, иммунитет, полученный в результате натуральной инфекции, оказывается более стойким, чем от гипотетической вакцины. Потому что в таком случае, иммунная система знакомится с полноценным вирусом (со всеми поверхностными белками), а не с его редуцированной версией, как это происходит при вакцинации. Я думаю, что такая ситуация с клеточным иммунитетом к COVID-19 обстоит не только в Москве, а во многих российских городах. То есть огромное количестве людей по всей России на самом деле уже имеет иммунитет к коронавирусной инфекции».
Догнать и предупредить
Как создают вакцину от коронавируса и может ли она остановить пандемию
Десятки биотехнологических компаний и научных институтов наперегонки с пандемией создают разные варианты вакцин от нового коронавируса SARS-CoV-2. Разбираемся, какие технологии используют для их разработки, сколько времени пройдет до момента, когда от COVID-19 можно будет делать прививки, и сможет ли будущая вакцина остановить пандемию.
Каждый раз, когда человечество сталкивается с новой инфекцией, одновременно стартуют три гонки: за лекарством, тест-системой и вакциной. Мы уже писали о том, как врачи ищут эффективное лекарство, перебирая все известные противовирусные препараты. И рассказывали, как работают тест-системы и что мешает проверить с их помощью все население планеты. Теперь время поговорить о вакцинах. На предыдущей неделе в России начались испытания антикоронавирусной вакцины на животных, а в США — уже на людях. Значит ли это, что победа над эпидемией близка?
Мертвый вирус — плохой вирус
В школьных учебниках обычно пишут, что для прививок используют убитый или ослабленный возбудитель инфекции. Но эта информация несколько устарела. «Инактивированные („убитые“ — N+1) и аттенюированные (ослабленные — N+1) вакцины были придуманы и введены в середине прошлого века, и их трудно считать современными, — объясняет в разговоре с N+1 Ольга Карпова, заведующий кафедрой вирусологии биологического факультета МГУ имени Ломоносова. — Это дорого. Это сложно в транспортировке и хранении, многие вакцины доезжают до мест, где они нужны (если мы говорим, например, об Африке) в таком состоянии, когда они никого уже не защищают».
Кроме того, это небезопасно. Для того, чтобы получить высокую дозу «убитого» вируса, необходимо сначала обзавестись большими количествами живого, а это повышает требования к оснащению лаборатории. Потом его нужно обезвредить — для этого используют, например, ультрафиолет или формалин. Но где гарантия, что среди множества «мертвых» вирусных частиц не останется сколько-то способных вызвать болезнь?
С ослабленным возбудителем все еще сложнее. Сейчас для того, чтобы ослабить, вирус заставляют мутировать, а потом отбирают наименее агрессивные штаммы. Но при этом получается вирус с новыми свойствами, и не все их можно предсказать заранее. Опять же, где гарантия, что, оказавшись внутри организма, вирус не продолжит мутировать и не произведет «потомство», еще более «злое», чем оригинал?
Разделяй и вакцинируй
Гораздо безопаснее познакомить иммунную систему не с целым вирусом, а с отдельной его частью. Для этого нужно подобрать белок, по которому «внутренняя полиция» человека сможет безошибочно распознать вирус. Как правило, это поверхностный белок, с помощью которого патоген проникает внутрь клеток. Затем нужно заставить какую-нибудь культуру клеток произвести этот белок в промышленных масштабах. Это делают с помощью генной инженерии, поэтому такие белки называют генноинженерными, или рекомбинантными.
«Я считаю, что вакцины должны быть обязательно рекомбинантными, и никак иначе, — говорит Карпова. — Притом это должны быть вакцины на носителях, то есть белки вируса должны находиться на каком-то носителе. Дело в том, что сами по себе они (белки) не иммуногенные. Если в качестве вакцины использовать низкомолекулярные белки, на них не будет вырабатываться иммунитет, организм не будет на них реагировать, поэтому частицы-носители абсолютно необходимы».
В качестве такого носителя исследователи из МГУ предлагают использовать вирус табачной мозаики (это, кстати, самый первый открытый людьми вирус). Обычно он похож на тонкую палочку, но при нагревании принимает форму шарика. «Он стабилен, у него уникальные адсорбционные свойства, он притягивает к себе белки, — рассказывает Карпова. — На его поверхности можно разместить небольшие белки, те самые антигены». Если покрыть вирус табачной мозаики белками коронавируса, то для организма он превращается в имитацию вирусной частицы SARS-CoV-2. «Вирус табачной мозаики, — отмечает Карпова, — является для организма эффективным иммуностимулятором. В то же время, поскольку вирусы растений не могут заражать животных, в том числе человека, мы делаем абсолютно безопасный продукт».
Вирус табачной мозаики
Голые гены
Этап производства белка в культуре клеток можно сократить и ускорить процесс, если заставить клетки организма производить вирусные белки самостоятельно. По такому принципу работают генотерапевтические вакцины — в клетки человека можно встроить «голый» генетический материал — вирусную ДНК или РНК. ДНК обычно вводят в клетки с помощью электропорации, то есть вместе с уколом человек получает легкий разряд, в результате проницаемость клеточных мембран увеличивается, и нити ДНК попадают внутрь. РНК доставляют с помощью липидных пузырьков. Так или иначе, клетки начинают производить вирусный белок и демонстрировать его иммунной системе, а она разворачивает иммунный ответ даже в отсутствие вируса.
Этот метод довольно новый, в мире еще нет вакцин, которые работали бы по такому принципу. Тем не менее, сразу семь компаний, по данным ВОЗ, пробуют сделать вакцину от коронавируса на его основе. По этому пути идет Moderna Therapeutics — американский лидер гонки за вакциной. Его же выбрали для себя еще три участника гонки из России: научный центр «Вектор» в Новосибирске (по данным Роспотребнадзора, он проверяет целых шесть дизайнов вакцин одновременно, и один из них — на основе РНК), компания Biocad и Научно-клинический центр прецизионной и регенеративной медицины в Казани.
«Создать вакцину в принципе не так сложно, — считает директор Центра, профессор кафедры генетики Института фундаментальной медицины и биологии КФУ Альберт Ризванов. — Генно-терапевтические вакцины по скорости разработки самые быстрые, потому что достаточно создать генетическую конструкцию». Вакцина, над которой работают в Центре, должна выстрелить по нескольким мишеням разом: в клетки вводят нить ДНК с несколькими вирусными генами одновременно. В результате клетки будут производить не один вирусный белок, а сразу несколько.
Кроме того, по словам Ризванова, ДНК-вакцины могут оказаться дешевле прочих в производстве. «Мы, по сути своей, как Space X, — шутит ученый. — У нас разработка прототипа стоит всего несколько миллионов рублей. Правда, создание прототипа — это только верхушка айсберга, а тестирование с живым вирусом — это совсем другой порядок».
Превратности и хитрости
Кроме того, потребуются специальные животные. Дело в том, что обычные лабораторные мыши болеют далеко не всеми человеческими вирусами, и картина болезни тоже может сильно отличаться. Поэтому вакцины часто тестируют на хорьках. Если же ставить целью работу именно с мышами, то необходимы генетически модифицированные мыши, которые несут на своих клетках точь-в-точь те рецепторы, за которые «цепляется» коронавирус в организме пациента. Эти мыши стоят недешево (десяток или два тысяч долларов за линию). Правда, иногда можно сэкономить — закупить всего несколько особей и размножить их в лаборатории — но это удлиняет этап доклинических испытаний.
Существование вируса гриппа было доказано именно в экспериментах на хорьках, они же до сих пор служат моделью для многих вирусных болезней
NIMR London / flickr.com
Есть несколько этапов, на которых процесс можно ускорить. Самый очевидный — разработка. Американская компания Moderna вырвалась вперед, потому что давно занимается созданием мРНК-вакцин. И чтобы сделать еще одну, им оказалось достаточно расшифрованного генома нового вируса. Российские коллективы из Москвы и Казани тоже не первый год работают над своей технологией и опираются на результаты испытаний своих предыдущих вакцин от других болезней.
Идеальным вариантом была бы платформа, которая позволяет быстро создавать новую вакцину по шаблону. Подобные планы вынашивают, в том числе, исследователи из МГУ. «На поверхности своей частицы, — рассказывает Карпова, — мы можем разместить белки нескольких вирусов и защищать одновременно от Covid-19, SARS и MERS. Мы даже думаем о том, что можно предотвратить такие вспышки в дальнейшем. Существует 39 коронавирусов, часть из них близка к коронавирусам человека, и совершенно понятно, что такое преодоление видового барьера („перепрыгивание“ вируса от летучих мышей к человеку — N+1). Но если будет такая вакцина, как конструктор лего, мы можем поместить на нее белок какого-то вируса, который где-то возник. Мы это сделаем в течение двух месяцев — заменим или добавим эти белки. Если бы такая вакцина была в декабре 2019 года, и прошли бы вакцинации людей хотя бы в Китае, дальше это бы не распространилось».
Следующий этап — доклинические испытания, то есть работа с лабораторными животными. Это не самый долгий процесс, но за его счет можно выиграть, если совместить их с клиническими испытаниями на людях. Именно это сделала Moderna — они ограничились быстрой проверкой на безопасность и сразу перешли к исследованиям на людях. Однако стоит помнить, что препарат, который они пробуют, относится к самым безопасным. Поскольку они не используют ни вирусы, ни рекомбинантные белки, то очень невелик шанс, что у добровольцев возникнут побочные эффекты — иммунной системе просто не на что агрессивно реагировать. Худшее, что может произойти, — вакцина окажется неэффективной. Но это еще предстоит проверить.
А вот производство вакцин, судя по всему, ограничивающим этапом не является. «Это не сложнее, чем обычное биотехнологическое производство рекомбинантных белков», — объясняет Ризванов. Произвести миллион доз такой вакцины, по его словам, завод может за единицы месяцев. Ольга Карпова дает похожую оценку: три месяца для миллиона доз.
А нужна ли вакцина?
Стоит ли сокращать клинические испытания — вопрос спорный. Во-первых, это сам по себе процесс небыстрый. Во многих случаях вакцину нужно вводить в несколько этапов: если вирус не размножается сам по себе внутри организма, то он быстро выводится, и его концентрация оказывается недостаточной, чтобы вызвать серьезный иммунный ответ. Поэтому даже простая проверка эффективности займет не меньше нескольких месяцев, а за безопасностью вакцины для здоровья добровольцев врачи собираются следить целый год.
Во-вторых, COVID-19 — тот самый случай, когда ускорять испытания на людях многим кажется нецелесообразным. Смертность от болезни сегодня оценивают в единицы процентов, и это значение, вероятно, еще будет снижено, как только станет ясно, какое количество людей перенесло болезнь бессимптомно. Но вакцину, если она будет изобретена сейчас, придется ввести миллионам людей, и даже небольшие побочные эффекты могут вылиться в количество болезней и смертей, сопоставимое с самой инфекцией. А новый коронавирус далеко не настолько «зол», чтобы, по выражению Ризванова, «совсем уж откидывать в сторону все соображения безопасности». Ученый полагает, что в сложившейся сегодня ситуации наиболее эффективен карантин.
Впрочем, по словам Карповой, в ближайшее время в вакцине нет острой необходимости. «Вакцинировать людей во время пандемии не нужно, это не соответствует эпидемическим правилам», — объясняет она.
С ней согласна Галина Кожевникова, заведующая кафедрой инфекционных болезней РУДН. «В период эпидемии не рекомендуется вообще никакая вакцинация, даже плановая, которая входит в календарь прививок. Потому что нет никакой гарантии, что человек не находится в инкубационном периоде, а если в этот момент применить вакцину, возможны нежелательные явления и сниженная эффективность прививки», — сказала Кожевникова, отвечая на вопрос N+1.
Бывают случаи, добавила она, когда необходима экстренная вакцинация по жизненным показаниям, в ситуации, когда речь идет о жизни и смерти. Например, во время вспышки сибирской язвы в Свердловске в 1979 году вакцинировали всех подряд, тысячи людей экстренно прививали и в 1959 году в Москве во время вспышки натуральной оспы, привезенной из Индии художником Алексеем Кокорекиным.
«Но коронавирус — это абсолютно не такая история. По тому, что происходит, мы видим, что эта эпидемия развивается по классическим законам острого респираторного заболевания», — говорит Кожевникова.
Таким образом, разработчики вакцин всегда находятся в неудобной ситуации. Пока вируса нет, вакцину создать практически невозможно. Как только вирус появился, оказывается, что это необходимо было сделать позавчера. А когда он отступает, то производители теряют своих клиентов.
Тем не менее, вакцину необходимо сделать. Этого не произошло во время предыдущих вспышек коронавирусных инфекций — и MERS, и SARS слишком быстро закончились, и исследования лишились финансирования. Но если случаев SARS в мире не наблюдалось с 2004 года, то последний случай MERS датируют 2019 годом, и никто не может гарантировать, что вспышка не повторится. Кроме того, вакцина от предыдущих инфекций может стать стратегической платформой для разработки будущих вакцин.
Карпова отмечает, что даже после затухания этой вспышки COVID-19 возможна еще одна. И вот в таком случае государство должно иметь наготове вакцину. «Это не та вакцина, которой все люди будут прививаться, как от гриппа, — уточняет она. — Но в экстренной ситуации при новой вспышке такая вакцина у государства должна быть, так же как и тест-система».