Как спать при коронавирусе: как правильно спать при пневмонии? Лучше на животе или спине при ковиде?
Основными проявлениями коронавирусной инфекции являются кашель, одышка, давящие ощущения в груди. К ним может также добавляться повышенная температура тела, потеря обоняния, заложенность носа.
Другими словами, поражается в первую очередь дыхательная система, причем ее нижние отделы. Симптоматика особенно выражена ночью, поэтому на первый план выходит вопрос ночного сна.
Как правильно спать
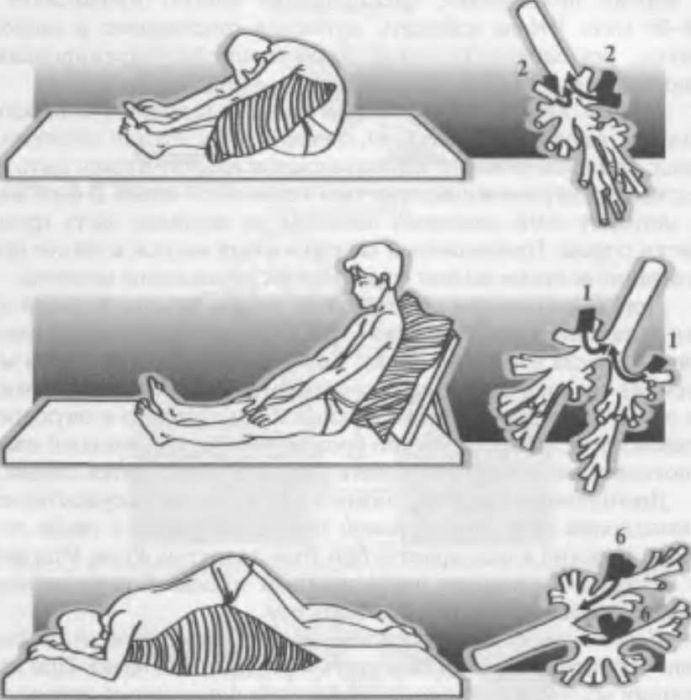
Спать при коронавирусе лучше на животе, менее приемлема позиция на боку. Наиболее вредна поза на спине, поскольку зажимаются задние отделы легких, преимущественно «оккупированные» вирусом. Если человек спит на спине, на задние части легких давит вес тела, замедляя газообмен.
По словам специалистов, правильное положение тела иногда может даже заменить аппарат ИВЛ.
«Лечение положением» – это, в данном случае, постуральный, или позиционный, дренаж. Речь идет об особых позициях, при которых улучшается газообмен в легких, облегчается отхождение мокроты.
При пневмонии
Если Covid-19 «дошел» до нижних дыхательных путей и вызвал воспаление легких, облегчить его течение и ускорить выздоровление можно, если чаще лежать на животе. Такой совет дают большинство пульмонологов, приводя серьезные аргументы.
В позе «на животе» человек дышит свободнее – в медицине это называется пронацией, или прон-позицией, прональной позицией. Данная методика практикуется не только в домашних условиях, но и в стационарах у больных инфекционными болезнями.
Вирусологи подтверждают, что в прон-позиции освобождаются, расправляясь, определенные отделы легких, прилегающие к спине. При коронавирусной инфекции Sars-CoV-2 страдают как раз эти области, и именно они считаются наиболее сильными с точки зрения снабжения организма кислородом.
Грудные мышцы не в состоянии дать возможность вдохнуть много воздуха, что неизбежно влечет за собой кислородную недостаточность. Но если перевернуться на живот или хотя бы на полубок, в работу включаются мышцы спины.
Вдох получается более полноценным, следовательно, вентиляция легких улучшается. Отечность спадает быстрее, и функция дыхательной системы восстанавливается.
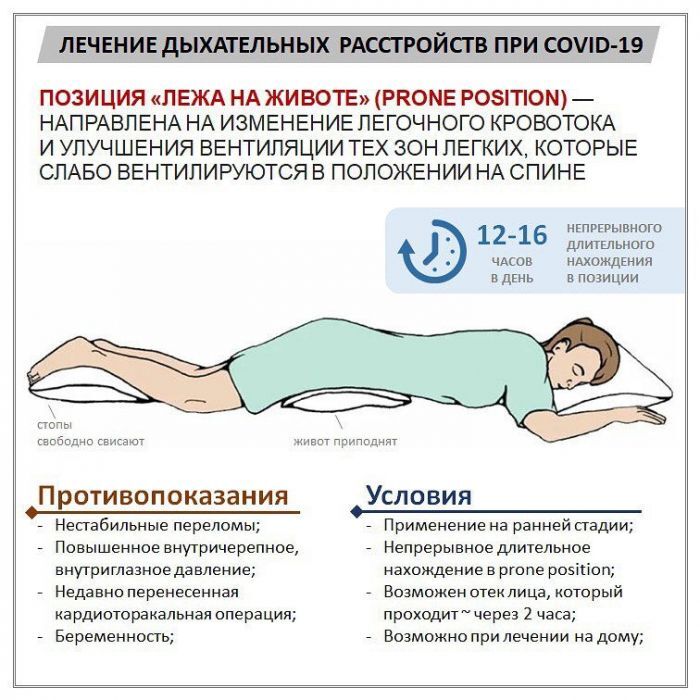
Для усиления эффекта врачи советуют подкладывать небольшой валик или подушку под живот, приподнимая область таза, а также под голеностопы.
Лежать и/или спать на животе при пневмонии рекомендуется 6-12, максимум – 16 часов в сутки. Если провести в такой позе меньше времени, эффект может снизиться. Однако больным следует считаться со своим состоянием здоровья, и особенно тем, кто имеет патологии спины и позвоночника.
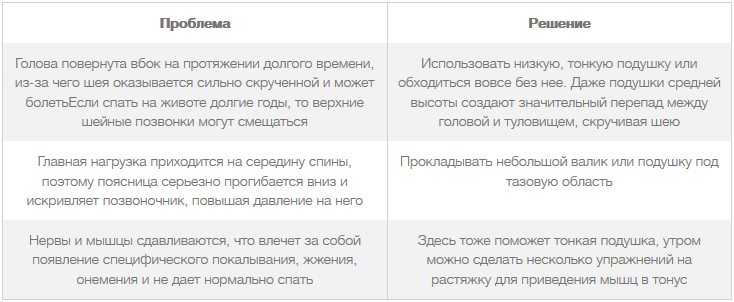
Например, могут усугубиться проблемы в шейном отделе, так как голова в течение продолжительного времени будет повернута вбок. Причем большинство людей поворачивают ее в одну и ту же сторону, когда спят.
Кроме того, у прон-позиции имеются противопоказания:
Что говорят врачи
В своем интервью главный внештатный врач-пульмонолог Минздрава по Центральному Федеральному Округу, генеральный секретарь научного медицинского сообщества терапевтов РФ, заместитель начальника управления науки МГМСУ Евдокимова, А. Малявин рассказал:
Да, такой метод применяют для скорейшего выведения мокроты из органов дыхания при воспалении легких и бронхов. Однако при вирусных пневмониях, к которым относится коронавирусное поражение, жидкость в дыхательных путях практически отсутствует. Потому и кашель при коронавирусе сухой.
А гипоксия – нехватка кислорода – вызвана другой причиной – отечностью интерстициальных тканей, то есть повреждением альвеол, мелких ответвлений бронхов и легочных капилляров. Воспалительная жидкость скапливается в стенках альвеол, снабженных сетью мельчайших капилляров, а ведь именно здесь происходит газообмен.
Из альвеолярных полостей кислород поступает в системный кровоток, а углекислый газ – из крови в воздух, к альвеолам. Однако из-за отечности газообмен ухудшается, поэтому стандартный метод постурального дренажа, подразумевающего дополнительный массаж грудной клетки и другие процедуры, здесь не сработает, – уверяет Малявин.
Тем не менее, поза на животе лицом вниз очень полезна для ковидных больных, и сегодня она нашла широкое применение. Обычно люди предпочитают лежать на спине, и в результате больше жидкости скапливается в задних отделах легких. Здесь же и концентрируются основные повреждения, вызванные инфекцией Sars-CoV-2.
В положении на животе кровь и жидкость в легких распределяется более равномерно, что предотвращает развитие и прогресс интерстициальной отечности при коронавирусной пневмонии.
Доктор Малявин также объяснил:
Если воспалено левое легкое, то лучше повернуться на правый бок: в такой позе мокрота перемещается в бронхи, оттуда – в трахею, и откашлять ее становится проще. Такой процесс обусловлен действием силы тяжести – вода всегда течет сверху вниз, и мокрота, хоть ее вязкость и выше, двигается так же.
При поражении задних нижних отделов обоих легких мокрота легче отойдет в позиции на животе, при приподнятой грудной клетке так, чтобы голова находилась ниже. Хочу отметить, что подобных поз для лечения разных отделов легких немало, – заключает врач.
Пульмонолога Малявина поддерживает доктор Комаровский. По его словам, сон на животе при Ковиде полезен в любом случае – независимо от тяжести течение инфекции. Он рекомендует при любой, даже незначительной одышке, больше лежать на животе.
Больше пользы при минимуме вреда
Сон на животе считается вредным, но есть способы снизить негативное воздействие:
Для здорового человека идеальной позой считается положение на боку, потому что в нем сводится к минимуму напряжение мышц и суставов. Однако у каждого человека есть своя позиция, в которой ему наиболее комфортно, а значит, в большинстве случаев она и будет правильной.
Полезные советы и вопросы
Врачи рекомендуют надувать шарики, мыльные пузыри, дуть через коктейльную трубочку в емкость с водой. Эти простые действия укрепляют дыхательные мышцы.
Что касается физических нагрузок, то начинать лучше всего с аэробных упражнений, которые повышают частоту дыхания и пульса. Это, в первую очередь, ходьба и тренировки на велотренажерах.
Можно ходить на беговой дорожке с постепенным увеличением скорости и времени занятий. Даже ходьба по лестнице будет однозначно полезной. Некоторым ослабленным пациентам достаточно просто походить по комнате.
Как лучше спать на животе? Есть ли особые рекомендации?
В такой позе сильно нагружаются шейный отдел, плечи, в пояснице образуется неестественный изгиб. Одним из немногих преимуществ данной позы является полная релаксация конечностей.
Практика прон-позиции позволяет значительно повысить сатурацию, улучшить механику дыхания и альвеолярную вентиляцию
Минимизировать вредные воздействия помогут правильные аксессуары для сна. Так, матрас не должен быть слишком мягким или жестким: на мягком ложе, опять-таки, могут появиться трудности с дыханием. Излишне жесткая кровать еще хуже: твердая поверхность создает сильное давление на внутренние органы.
Лучше всего спать на упругом матрасе средней жесткости, а подушку выбирать средней высоты, из воздухопроницаемого сыпучего материала.
Надо ли соблюдать какую-то диету после коронавируса?
Иногда врачи рекомендуют увеличить объем белка в рационе, что будет, несомненно, полезно после продолжительного лечения в стационаре и потери мышечной массы.
Потеря белка обусловлена в основном снижением физической активности, поэтому важно постепенно ее увеличивать. Питание после Ковида должно быть полноценным, сбалансированным, содержащим достаточно витаминов, микроэлементов.
Больным с легкой формой ковида надо ходить, а не лежать
Реаниматолог Сергей Царенко рассказал, как лечат легкую, среднюю и тяжелую форму болезни.
Многие осложнения от ковида вызваны чрезмерно бурной реакцией иммунной системы человека. Получается, что собственный организм атакует внутренние органы больного, пытаясь уничтожить вирус ковида. По словам реаниматолога, цель врачей – не допустить такой бурной активности иммунной системы. Иммунный ответ организма надо сделать дозированным.
При легкой форме ковида, больной остается дома. Его температура тела колеблется в пределах не выше 37,5 градуса, показатели С-реактивного белка (СРБ) — меньше 30.
Дома нужно соблюдать самоизоляцию, пить больше жидкости и ходить по комнате, а не лежать. Это нужно для того, чтобы не было застоя в венах ног. При коронавирусе кровь загустевает, могу образоваться тромбы.
Пациентам в возрасте 30-50 лет назначают еще и дополнительные лекарства — плаквенил (гидроксихлорохин) или другой противомалярийный препарат.
Среднетяжелая форма болезни характеризуется высокой температурой — 37,5-38 градусов в течение пяти дней или более 38,5 С в течение 24 часов, уровень СРБ выше 30. Тут уже необходимо контролировать состояние легких. Пульсоксометр и КТ не помешают. При незначительных изменениях прописываются препараты плаквенил и фавипиравир.
Если болезнь протекает в стадии средней тяжести, то 7 и 10-день – самый ответственный и решающий. В этот период больной либо идет на поправку, либо болезнь приобретает тяжелую форму. Эти дни – пик активности иммунитета.
Симптомы тяжелого течения болезни — гипертермия, рост СРБ, отрицательная динамика на КТ, снижение показателей пульсоксиметра. Необходима срочная госпитализация, подключение к ИВЛ. При необходимости назначают антибиотики.
Сколько стоит лечение ковидного больного в России и в разных странах? Все зависит еще и от тяжести заболевания. В любом случае это затратные мероприятия.
COVID-19 переходит в тяжелую форму уже через 3 дня
Стремительное ухудшение здоровья вызывает индийский дельта-штамм коронавируса. Уже через 3-5 дней болезнь может привести к тяжелому состоянию и даже гибели больного.
Как понять, что это именно «дельта»?
Доктор Валерий Вечорко говорит, что индийский штамм вызывает стремительное поражение легких. Забеспокоиться следует, если возникает одышка даже при легкой физической деятельности, температура тела выше 38 градусов, заторможенность сознания и апатия, головокружение и повышенное сердцебиение.
Врач-терапевт, пульманолог Алексей Никишенков рассказал, что от момента первых симптомов до развития тяжелой формы болезни может пройти всего 3-5 дней. Все зависит от самого вируса, который наиболее агрессивно влияет на организм, и от иммунной системы человека.
Худшее сочетание при коронавирусе – ожирение, пожилой возраст и диабет.
Реаниматолог Александр Попов рассказал, что сначала пациентов спасают с помощью кислородотерапии. Когда это не помогает, переводят на искусственную вентиляцию легких. И это плохой прогностический признак. Кто-то выживает, кто-то нет.
Все органы и системы организма перестают работать нормально. Пациент рискует умереть медленно от удушья — из-за падения уровня кислорода в легких. Сатурация падает до 70, 60, 40..где-то на этом уровне человек умирает. Либо умирает от инфаркта, тромбоза, фатального нарушения ритма сердца.
Он подчеркнул, что врачи делают все возможное и до последнего борются за жизнь пациента. Хотя количество реанимационных больных в некоторых клиниках превышает все разумные пределы, а врачи не железные. Лучше вакцинироваться и использовать защитные средства. Можно купить сертификат вакцинации. Но купить за деньги жизнь нельзя, сказал врач.
Какие дополнительные меры против распространения ковида ввели в других странах
В Европе снова наблюдается рост числа заражений коронавирусной инфекцией. Причем, некоторые называют это «пандемией непривитых». Действительно, большинство заразившихся – это граждане, не сделавшие прививки.
Австрия
С понедельника в Австрии людям без вакцинации против коронавируса больше не будет разрешено посещать рестораны, парикмахерские и даже туристические компании. Об этом правительство страны объявило в Вене в пятницу вечером после консультаций с главами девяти федеральных земель. В Австрии набирает обороты четвертая волна, число новых случаев инфицирования быстро растет.
Германия
Органы здравоохранения Германии сообщили о 34 002 новых коронавирусных инфекциях за сутки и 142 человека умерли. Накануне число новых случаев инфицирования достигло 37 120, что является рекордным уровнем с начала пандемии. При этом подчеркивается, что фактическое число заболевших гораздо больше, потому что не все случаи заражения учтены.
Страна стремится побудить непривитых граждан прививаться.
Исполнительный директор Немецкой ассоциации городов Хельмут Деди требует, к примеру, в борьбе с ростом числа больных, чтобы в домах престарелых был только привитые или выздоровевшие сотрудники. Он сказал, что люди работают с особой уязвимой категорией граждан, поэтому обязаны быть ответственными. Тестирование на работе не заменяет вакцинацию. Потому что тест не защищает от самой инфекции, подчеркнул он.
Заместитель главы Совета по этике Германии Юлиан Нида-Рюмелин (66 лет) высказался за введение обязательной вакцинации для определенных групп.
Председатель Федеральной ассоциации врачей службы общественного здравоохранения Уте Тайхерт призвал тестировать также и привитых граждан. «Те, кто привит, все равно могут переносить вирус в себе и передавать его дальше, даже если сами не заболевают», — сказал он.
Коста-Рика
Вакцинация от коронавируса становится обязательной для детей и подростков этой страны.
Израиль
В отличие от многих других стран здесь провели беспрецедентную компанию по вакцинации. Уже к концу марта предыдущего года здесь привили почти 60 процентов населения, и к маю смертность была сведена практически к нулю.
Официальная израильская статистика на 5 ноября такова: по тяжелым больным среди людей, которым за 60, непривитых — 54 на 100 тысяч, среди привитых более полугода назад — 10 на 100 тысяч, а среди привитых три раза — всего 2 на 100 тысяч.
Сейчас идет активная повторная вакцинация населения.
Что пить, как дышать и лежать: противокоронавирусные советы
Увеличить прием жидкости и чаще лежать на животе рекомендует больным COVID-19, находящимся на домашнем лечении, заведующая инфекционными отделениями столичной инфекционной клинической больницы номер 2 Мария Мясникова. При этом первое и самое важное – точное соблюдение рекомендаций и назначений врача.
Больные обязательно должны находиться дома и принимать назначенные врачом лекарства, рассказала врач-инфекционист Агентству городских новостей «Москва». Обильное питье необходимо по той причине, что организм должен испарить жидкость, чтобы снизить температуру.
Помимо увеличения количества потребляемой жидкости необходимо добавить витаминизированное питье. Также врач призывает не забывать про фрукты, богатые витамином C.
Идеальное положение для больного – лежа на животе, так как это повышает насыщение крови кислородом. Если же пациент лежит на спине, дыхательный объем легких у него уменьшается. При этом для удобного положения на животе можно подложить по подушке под грудную клетку и область таза, чтобы живот немного провисал.
Так человеку комфортнее лежать, а его легкие расправляются. Полным людям трудно лежать на животе – им рекомендовано лежать на боку. Прон-позиция – даже не профилактическая, а лечебная процедура, говорит врач: это повышает показатель насыщения крови кислородом на две-три единицы.
Также для ускорения выздоровления необходима дыхательная гимнастика – сначала минимальная, а затем, по мере стабилизации состояния и улучшения самочувствия, возможно и более сложная. Конкретные рекомендации по комплексу упражнений дает лечащий врач.
В ходе выздоровления нужно исключить серьезные физические нагрузки и больше отдыхать.
«Это тот самый минимальный набор приемов, которым человек дома может себе помочь», – говорит Мария Мясникова.
Почему ковид мешает спать? Врач-сомнолог — о бессоннице и бесполезных снотворных
Бессонница и ковид
— У перенесших ковид какие-то специфические нарушения сна?
— Нарушение здоровья неизбежно сопровождается проблемами со сном. Последствия коронавирусной инфекции могут быть очень серьезными и тяжелыми, многие симптомы сохраняются в течение длительного времени, и в медицине даже появился термин «постковидный синдром» — пока он изучен очень мало. Неудивительно, что одним из компонентов этого синдрома становятся нарушения сна, а именно — бессонница.
Каких-либо особых проявлений такая бессонница не имеет — это могут быть нарушения засыпания, частые пробуждения, нарушение качества сна, влекущие за собой нарушение дневной активности.
Причинами острой бессонницы после перенесенного ковида может быть сама коронавирусная инфекция в качестве тяжелого стресса, могут быть психические нарушения — те же тревога и депрессия. Сейчас появляется все больше данных о том, что при коронавирусной инфекции поражается центральная нервная система, в том числе в этот процесс могут вовлекаться и центры, регулирующие сон, засыпание, поддержание сна.
— Как наладить сон тем, кто переболел коронавирусом?
— Надо каждую ситуацию рассматривать индивидуально, поэтому способы реабилитации могут быть разные. У кого-то это может быть коррекция тревожного или депрессивного расстройства.
В ряде случаев при нарушениях сна после ковида мы рекомендуем препараты мелатонина — вещества, не только регулирующего циркадные ритмы сна, но и способствующего общей адаптации организма к стрессовым факторам. Препараты мелатонина чаще всего достаточно хорошо переносятся пациентами, не обладают большим набором каких-то опасных побочных эффектов, не формируют зависимости, их можно принимать длительное время. Мелатонин не всегда помогает, и его эффективность при бессоннице после ковида требует изучения.
Важнейшим фактором улучшения качества сна человека, перенесшего тяжелый ковид, является постепенное повышение физической активности и возвращение к нормальной жизни. Психотерапевтические методы коррекции бессонницы также играют свою роль.
Бессонница после ковида может исчезать и самостоятельно, без терапии.
— Может ли бессонница быть симптомом какой-то болезни?
— Да, конечно. Она может быть проявлением эндокринных нарушений — например, повышения функции щитовидной железы, поэтому мы обычно интересуемся уровнем тиреотропного гормона у пациента.
Бессонница может быть проявлением других эндокринных заболеваний, болезней нервной системы, сердечно-сосудистых расстройств, заболеваний желудочно-кишечного тракта. Нередко бессонница является побочным эффектом различных лекарственных препаратов.
Почему возникают нарушения сна
— Какие самые частые причины нарушения сна?
— Самая частая причина кратковременной бессонницы — это стресс. Все мы сталкиваемся с различными стрессовыми ситуациями, конфликтами, потерями, перегрузками, изменением привычных условий жизни. Все они могут приводить к нарушению сна, поскольку сон — очень чувствительная психическая функция. После прекращения стресса сон может вернуться к нормальному, но не исключен переход бессонницы в хроническую фазу, если для этого есть предрасполагающие и поддерживающие нарушение сна факторы.
Хроническая бессонница чаще всего развивается на фоне тревожных и/или депрессивных расстройств, но при этом нередко приобретает черты самостоятельного психического расстройства — не симптома, как многие считают, а заболевания.
Можно с помощью препаратов и психотерапевтического лечения устранить депрессию и тревогу, но бессонница, если на нее не обращать внимания, может остаться надолго.
Причиной бессонницы может быть нарушение гигиены сна, но это не относится к частым причинам и никак не связано с кратковременной бессонницей.
— Что такое гигиена сна?
— Гигиена сна и бодрствования — это ряд правил, регулирующих сон и обеспечивающих его здоровый характер. Сон должен быть достаточно продолжительным, глубоким и непрерывным — это необходимо для общего здоровья человека.
Одно из основных правил — ежедневно ложиться спать и вставать примерно в одно и то же время, не должно быть больших различий времени сна в рабочие и выходные дни. Нередко бывает, что люди в выходные ложатся спать очень поздно, отсыпаются чуть ли не до обеда, а потом не могут заснуть вечером — это нарушает циркадные (суточные) ритмы сна и бодрствования.
Другие группы правил гигиены сна — обеспечивающие релаксацию перед сном, условия для сна (гигиену спальни), регулирующие дневную активность (питание, физическую нагрузку).
Стоит ли принимать снотворное
— В каком случае стоит принимать снотворное?
— Если у человека кратковременная бессонница, он не может заснуть в результате какого-то острого стресса в течение нескольких ночей, то прием доступного снотворного препарата, к которому у него нет противопоказаний, — это вполне реальный и эффективный путь лечения.
Если это хроническая бессонница, продолжающаяся месяцами, то решать вопрос с помощью снотворных неправильно. Снотворные не влияют на механизм бессонницы, который чаще всего является психологическим, а всего лишь устраняют симптом — то есть это всего лишь симптоматическая терапия.
Основным методом лечения хронической бессонницы во всем мире сейчас является когнитивно-поведенческая терапия. Это самый эффективный метод с высоким уровнем доказательности, то есть подтверждения его результата исследованиями. Снотворные — вспомогательный метод, которым можно пользоваться либо эпизодически, либо когда недоступна психотерапия. Они не должны являться основой лечения.
— Многие боятся привыкания и оттягивают прием препаратов. Это оправданно?
— Длительное применение активных снотворных препаратов чревато возникновением зависимости, из которой человека порой вывести труднее, чем устранить нарушения сна. Многие успокаивающие и снимающие тревогу препараты, прежде всего бензодиазепиновые транквилизаторы, а также барбитураты, довольно быстро вызывают зависимость.
У более современных снотворных препаратов-гипнотиков зависимость формируется не так активно, но тоже может появиться при постоянном приеме. Это приводит к тому, что человек становится зависимым от этих снотворных, приходится увеличивать их дозу, чтобы обеспечить эффект. Это большая проблема.
Но при кратковременной бессоннице применение снотворных препаратов возможно. Подчеркиваю, что это касается короткого курса снотворных препаратов.
— Успокаивающие чаи, травяные сборы могут помочь в случае бессонницы?
— Эффективность растительных препаратов для лечения бессонницы не доказана. Некоторые врачи рекомендуют различные растительные препараты, понимая, что рассчитывать в этом случае можно только на плацебо-эффект. Это скорее вариант психотерапии, но не совсем правильной.
— Есть какие-то продукты, которые помогают лучше спать? Говорят, чай с медом нужно на ночь пить. Это правда?
— Это больше относится к релаксационной гигиене сна. Определенные ритуалы перед сном способствуют засыпанию. Человек расслабляется, принимает ванну, пьет чай — некрепкий, лучше травяной или фруктовый, — с медом, имбирем или еще с чем-то, неважно. Такой ритуал и релаксация способствуют наступлению сна.
Чем опасны нарушения сна
— Если человек плохо спит продолжительное время, к каким проблемам это может привести?
— Говорить о том, что любое нарушение сна приводит к каким-то катастрофическим последствиям для общего состояния здоровья, не стоит. К большей проблеме могут привести не нарушения сна, а тревога по этому поводу, усиливающая бессонницу.
Человек, который плохо спит, начинает тревожиться о том, что это негативно скажется на состоянии его здоровья. Чем больше он думает об этом, тем больше вероятность, что бессонница будет прогрессировать, и тем труднее вернуться в нормальное состояние. Мы должны учитывать эти моменты, когда говорим о важности качественного сна для здоровья человека.
В реальной жизни больше на глобальный уровень общественного здоровья влияют произвольные ограничения сна, дефицит сна в связи с образом жизни, с систематическим недосыпанием. В обществе пренебрежение продолжительностью сна распространено очень широко, и это самый вредный для здоровья фактор. Если же человек не может долго заснуть, но при этом общая продолжительность сна достаточна, влияние на здоровье не настолько выражено.
— Как понять, какие нарушения сна представляют опасность для здоровья?
— Те нарушения сна, которые сокращают его продолжительность и/или нарушают структуру — например, подавляют глубокий сон — представляют наибольшую опасность. Прежде всего опасны для здоровья и сокращают продолжительность жизни нарушения дыхания во сне — синдром ночного апноэ и близкие к нему состояния. Бессонница существенно сказывается на состоянии здоровья, если продолжительность сна сокращается, что бывает далеко не всегда.
Вообще о хронической бессоннице говорят в тех случаях, когда нарушения сна возникают более чем в половине ночей, то есть более чем три раза в неделю.
Если это бывает редко, то лучше не фиксировать на этом внимания и понимать, что если одну ночь человек не поспит, это не сильно скажется на самочувствии в течение последующего дня.
Если на следующий день предстоят важные дела, а сон не приходит, то лучше заняться релаксацией и постараться отдохнуть, не предпринимая никаких усилий, чтобы заснуть. Сон в этом случае наступит быстрее, времени на отдых до утра может хватить.
— Как быть, если бессонница долго не проходит?
— Есть такое правило — чем больше человек беспокоится по поводу бессонницы, тем она будет сильнее. Поэтому лучше не беспокоиться. Если есть серьезная и постоянная проблема со сном, лучше обращаться к врачу-сомнологу или к любому врачу, ориентирующемуся в современных подходах к бессоннице.
Что делать, если не можешь уснуть
— Если человек не может уснуть, как лучше сделать — встать и заняться чем-то или лежать, ожидая сна?
— Это зависит от ситуации. Если такое состояние возникло один раз, не обязательно сразу вставать с кровати, можно подождать и заснуть через 30–40 минут.
Но если это хронический процесс и такое повторяется каждую ночь, не нужно стараться заснуть и находиться в постели часами, предпринимая усилия для засыпания, это ни к чему хорошему не приведет.
В поведенческой терапии есть метод контроля стимула, его суть в том, что в постели человек должен спать, а не стараться заснуть. При применении этого метода, если не можешь заснуть за 15 минут, лучше уйти из спальни и заняться чем-то спокойным, желательно полезным, в течение 45 минут в другой комнате, и вернуться в постель в более сонном состоянии.
— Эффективно ли считать барашков, чтобы заснуть?
— Счет — не самый лучший метод. Когда человек считает, то он совершает определенные умственные усилия. Повторяющееся действие, даже такое монотонное, может приводить к тому, что человек не сможет расслабиться.
Есть другие методы, например, то, что называется имажинация: представление приятных абстрактных зрительных образов.
Самое главное — отключиться от усилий по засыпанию. Лучше переключиться на что-то другое.
Если человек начинает прокручивать в голове то, что было в течение дня, возвращаться к проблемам, эти мысли нередко приобретают картину умственной жвачки, или руминаций, как это называют психотерапевты. Это мешает заснуть очень сильно. Для избавления от руминаций есть специальные психотерапевтические подходы.
— Вредно ли перед сном пользоваться гаджетами?
— Да, безусловно, использование гаджетов с ярким экраном не способствует наступлению сна.
— За сколько до сна лучше отложить телефон?
— Желательно это сделать за час-полтора до сна.
— Почитать книгу перед сном вредно или полезно?
— Чтение не повредит засыпанию, но лучше, если это не электронная, а бумажная книга.
— Смотреть телевизор перед сном — это плохо?
— Телевизор не настолько вреден, как смартфон. У него не такое яркое свечение экрана, и человек обычно не так близко к нему находится.
Многое зависит от того, что смотреть. Если это какой-то спокойный фильм без стрельбы и погонь — почему бы нет, но просмотр новостей или политических передач в наше время вряд ли будет способствовать сну.