Катетеризация периферических вен
Просто о катетеризации вен.
Катетеризация вен является одной из самых необходимых и используемых в стационаре методик быстрого и постоянного доступа к кровеносной системе ребенка. Преимуществами катетеризации вен над другими методами доступа к кровеносной системе являются меньший риск занесения инфекции, повышенная безопасность, возможность быстрого введения лекарственных средств в различных комбинациях, питательная поддержка, инфузионная терапия, а также мониторинг венозного давления.
Катетеризация вен является процедурой, которая требует от медицинского персонала существенной подготовки. Врач и медицинская сестра должены полностью понимать суть и методику проведения, а также осложнения, которые могут возникнуть во время или после проведения процедуры.
В целом, частота осложнений колеблется в диапазоне до 15%, механические осложнения происходят у 5-19% пациентов, инфекционные осложнения у 5-26% и тромботические осложнения у 2-26% пациентов. Все эти осложнения являются потенциально опасными для жизни, поэтому, как уже было сказано выше, медицинский персонал должен иметь большой опыт работы в этой области.
В большинстве случаев и в первую очередь предпринимается периферическая венозная катетеризация, поскольку периферические вены наиболее доступны.
Катетеризация периферических вен.
Периферический внутривенный (венозный) катетер – это устройство, введенное в периферическую вену и обеспечивающее доступ в кровяное русло при следующих внутривенных манипуляциях:
Введение радиологических контрастных агентов для компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ).
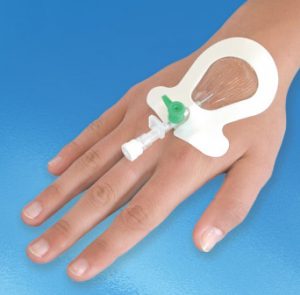
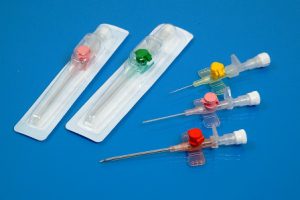
Периферические катетеры различаются по цветам в зависимости от диаметра просвета и длины.
Хорошо выбранный венозный доступ является существенным моментом успешной внутривенной терапии. При выборе места катетеризации необходимо учитывать предпочтения пациента, простоту доступа к месту пункции и пригодность сосуда для катетеризации.
КРИТЕРИИ ВЫБОРА ВЕНЫ:
Наиболее часто катетеризируются латеральные и медиальные подкожные вены руки, промежуточные вены локтя и промежуточные вены предплечья. Иногда используются пястные и пальцевые вены при невозможности катетеризации выше перечисленных вен.
При выборе катетера необходимо ориентироваться на следующие критерии:
Материал, из которого изготовлен катетер, имеет существенное значение при внутривенной терапии. При выборе оборудования для катетеризации вен предпочтение должно отдаваться современным тефлоновым и полиуретановым катетерам. Их применение существенно снижает частоту осложнений и при качественном уходе срок эксплуатации катетера значительно выше.
ЕЖЕДНЕВНЫЙ УХОД ЗА КАТЕТЕРОМ.
Необходимо помнить, что максимум внимания к выбору оборудования, процессу постановки катетера и качественный уход за ним являются главными условиями успешности проводимого лечения и профилактики осложнений. Необходимо четко соблюдать правила эксплуатации катетера.
Несмотря на то, что катетеризация периферических вен значительно менее опасная процедура по сравнению с катетеризацией центральных вен, она несет в себе потенциал осложнений, как и любая процедура, нарушающая целостность кожного покрова. Однако большинства осложнений можно избежать, благодаря хорошей манипуляционной технике медсестры, строгому соблюдению правил асептики и антисептики и правильному уходу за катетером.
Важно помнить, что все вышеперечисленные обязанности по уходу за катетером ложатся как на медицинский персонал, так и на взрослых, с которыми ребенок пребывает в стационаре!
«Информация для пациентов. Что необходимо знать больному с искусственным сосудом» Ответы на ваши вопросы
Мы надеемся, что эта брошюра поможет Вам понять больше о Вашей сосудистой системе и Вашей болезни.
Болезнями артерий страдают сотни тысяч мужчин и женщин всех возрастов и стилей жизни, таких же как Вы. Пока мы не в силах победить болезнь, необходимо научиться с ней жить полноценной и продуктивной жизнью.
Брошюра задумана в качестве дополнительной информации для пациента и не заменяет реальных консультаций с врачами. В случае возникновения дополнительных вопросов, пожалуйста, проконсультируйтесь с Вашим врачом терапевтом или хирургом.
1. Что такое сосудистая система?
Для начала давайте взглянем на сосудистую систему и на то, как она работает.
В норме Ваше сердце сокращается (бьется) более 100 000 раз в день (в среднем 70 ударов в минуту), перекачивает около 7 000 литров, на суммарном пути в 19 000 километров через всю сосудистую систему, артерии и вены. Эта невероятная система производит в среднем 2,6 миллиардов циклов за всю Вашу жизнь.
В нашей сосудистой системе находится около 4,5 литров крови, которая регулярно пополняется новыми клетками.
2. Как проявляются заболевания сосудов?
3. Что такое атеросклероз и эндартериит?
При облитерирующем эндартериите возникает спазм сосудов. Длительный спазм ведет к изменению внутренней стенки артерии, ее огрубению, утолщению. В результате страдают ткани конечностей. Эндартериит характерен для мужчин в возрасте 20-30 лет.
Коварство атеросклероза заключается в том, что поражаются не только артерии ног, но и сосуды других органов. При поражении артерий сердца возникает ишемическая болезнь сердца (стенокардия, аритмия, инфаркт миокарда), при поражении почечных артерий – гипертония, при вовлечении в процесс артерий головного мозга – хроническая цереброваскулярная недостаточность и инсульт. Поэтому к обследованию привлекаются врачи смежных специальностей – терапевты, кардиологи, невропатологи.
4. В чем причина?
Говоря о возникновении атеросклероза и других сердечно-сосудистых заболеваний, специалисты обычно не употребляют слова «причина». Вместо этого они пользуются понятием «фактор риска», то есть фактор, существенно увеличивающий возможность развития заболевания. В понятие «фактор риска» входят привычки, условия жизни, возраст и пол. Учет всех факторов риска позволяет выработать оптимальные рекомендации по профилактике и лечению сердечно-сосудистых заболеваний. К факторам риска развития атеросклероза относятся:
Эти факторы риска, как вы понимаете, необратимы. Именно поэтому, если вы мужчина старше среднего возраста вам следует обратить особое внимание на исключение других факторов риска, которые являются полностью или частично обратимыми:
5. Что изменить в питании?
Основные принципы диетотерапии при атеросклерозе можно сформулировать следующим образом:
6. ГИПОХОЛЕСТЕРИНОВАЯ (ГИПОЛИПИДЕМИЧЕСКАЯ) ДИЕТА
Данная диета носит общий характер; при наличии различных вариантов нарушений липидного обмена лечащий врач вносит соответствующие поправки. Очень важным является отказ от приема пищи позднее 19 часов, при этом ужин должен полностью состоять из продуктов, содержащих большое количество клетчатки и совершенно не содержащих холестерин (овощи, фрукты).
I.Н Е Л Ь З Я
Употреблять продукты, содержащие большое количество насыщенных жиров. К ним относятся следующие:
II. М О Ж Н О
Употреблять в умеренном количестве (не чаще 2х раз в неделю, либо чаще, но в ограниченных количествах, оговоренных врачом) следующие продукты:
III. Н У Ж Н О
Ежедневно, в большом количестве употреблять следующие продукты:
7. Когда нужна хирургия?
Обычно, когда вопрос ставиться об оперативном вмешательстве, очень важным этапом является ангиография. Это рентгенографическое исследование, которое сопровождается введением контрастного раствора (красителя) в сосудистую систему через шприц в области паха или руки. Ангиограмма показывает «карту» Ваших артерий и дает точное расположение сужений и закупорок, являющихся причиной вышеперечисленных симптомов. Некоторые из сужений и блоков могут быть ликвидированы при помощи баллонного катетера, введенного в сосуд через специальную иглу. Баллон располагается напротив сужения и затем раздувается, расширяя сосуд. Это так называемая ангиопластика. Другие сужения и закупорки, неподдающиеся ангиопластике, лечатся при помощи хирургической операции – шунтирования, т.е. формирования обхода места закупорки.
Выбор материала для шунтирования зависит от места расположения пораженного участка артерии. Чаще всего протез сосуда устанавливается вместо брюшной аорты и артерий конечностей. При данной локализации протез может безукоризненно работать в течение многих лет. Шунт в области бедра и голени очень часто изготавливается из Вашей собственной вены, которая может быть использована как «запасная деталь».
При некоторых шунтированиях хорошего результата можно достичь только с использованием искусственного протеза. В таком случае хирург должен решить, какой из них наиболее подходит в данном случае.
8. Что такое сосудистый протез?
Успешное развитие сосудистых протезов является выдающимся событием современности. За последнее время сформировался чрезвычайно высокий интерес к проблеме имплантации искусственных сосудов и к другим аспектам сосудистой хирургии. Первый сосудистый протез был разработан в 1960 году. С того времени произошли кардинальные изменения по улучшению качества используемого материала и современные протезы значительно превосходят своих прародителей.
Первоначально замена сосуда искусственным была всего лишь экспериментом, но со временем данная операция стала традиционной и сотни тысяч людей были успешно вылечены. Современные протезы широко признаны как надежные и заслуживающие доверия.
9. Как работает искусственный сосудистый протез?
Искусственные сосудистые протезы представляют из себя разработанный учеными заменитель кровеносных сосудов человеческого организма.
Сосудистый протез представляет трубку различной длины, формы и диаметра из сложного материала. Каждый отдельный компонент изготавливается из материала высочайшего качества и проходит тщательный контроль на каждом этапе производства с использованием новейших технологий. Технология производства гарантирует полную стерильность и отсутствие риска передачи инфекции при использовании протеза.
Сосудистый протез имеет большой запас прочности и устойчивости, значительно превосходящий прочность и устойчивость естественных артерий. Протез разработан как постоянная часть Вашей сосудистой системы. В то время как функционирование естественных сосудов постоянно подвергается воздействию множества факторов (таких как возраст и болезни), эти факторы не оказывают влияния на материал искусственных протезов.
10. Как долго может работать сосудистый протез?
На функционирование шунтов (протезов) может оказывать влияние множество факторов. Например, насколько сильно был развит атеросклероз до операции, как быстро он прогрессировал после операции, продолжили ли Вы курение и как обстоит дело с другими факторами, оказывающими влияние на развитие атеросклероза. Прием определенных медикаментов может помочь продлить работу шунта. При нарушении работы протеза причина скрывается скорее не протезе, а в изменениях происходящих в организме с возрастом и при заболеваниях.
11. Ответы на Ваши вопросы
Ответ: После имплантации протеза симптомы и признаки, которые предшествовали хирургическому лечению, станут значительно меньше, а во многих случаях полностью исчезнут. В случае если симптомы и признаки не возвращаются и не ухудшаются, можно безошибочно сказать, что протез работает нормально.
Ответ: Орган или ткань, снабжающаяся данным протезом, будет постепенно или внезапно получать меньше крови. При этом типичные симптомы и признаки (в зависимости от области расположения протеза) будут развиваться. Например, усиление боли при ходьбе или уменьшение дистанции ходьбы без боли, или похолодание стопы.
Ответ: Ваш протез был разработан так, что может работать неограниченное количество времени. Но как было сказано выше, в некоторых случаях работа протеза может нарушаться. Если это случится, Вам понадобится замена протеза, но решение принимается индивидуально в каждом конкретном случае. Существует небольшой риск, что протез может быть инфицирован. Мы гарантируем, что при имплантации протеза, он является абсолютно стерильным. Операция также проводится в условиях максимально возможной и строжайшей стерильности. В очень редких случаях инфекция все же может попасть на протез с Вашей кожи или из воздуха в операционной. Это может не оказать ни какого эффекта, но если происходит инфицирование протеза, он должен быть удален.
Ответ: Только Ваш лечащий врач может решить уровень индивидуальных ограничений. Он знает состояние Вашего здоровья и место расположения протеза. После имплантации сосудистого протеза, как правило, пациент может вернуться к полностью нормальной и активной жизни. Но все-таки, при имплантации протеза врач может ограничить Вас в определенных видах активности, таких как спорт, поднятие тяжестей или работа в саду до того момента, как протез полностью интегрируется в сосудистую систему.
Ответ: Дозированная ходьба не вредна, а даже полезна. Физическая нагрузка на ноги будет препятствовать атрофии (уменьшению объема) мышц, в толще которых проходят мелкие артерии. Чем больше мышечная масса – тем больше будет образовываться кровеносных сосудов. Установите для себя ритм ходьбы (например, 60 шагов в минуту) и ежедневно старайтесь проходить определенное расстояние. Идите до появления боли в мышцах ноги. Идти, пересиливая боль не надо – боль вызывает спазм артерий. Фиксируйте в таблице количество шагов, которые Вам удалось пройти без боли, и Вы увидите, что оно постепенно увеличивается.
Ответ: Вам не следует курить. Неопровержимо доказано, что курение оказывает отрицательное воздействие на отдаленные результаты работы сосудистого протеза, а также на состояние Ваших собственных артерий в целом.
Ответ: Некоторые препараты, применяемые при лечении атеросклероза, принимаются курсами по 2-3 месяца, другие – постоянно. Решить, в какой дозировке и по какой схеме их применять может только Ваш лечащий врач. В некоторых случая (например, при предстоящей хирургической операции), целесообразно прекратить на время прием определенных препаратов или заменить их другими. В любом случае поставьте Вашего лечащего врача в известность о своей болезни и о тех препаратах, которые Вы принимаете.
Ответ: Только в том случае, если врач рекомендует Вам уменьшения сексуальной активности. Во всех остальных случаях нет необходимости в каких-либо ограничениях.
Ответ: В большинстве случаев да. Но всегда необходимо советоваться с врачом.
Ответ: Доказано, что даже при таких обыденных манипуляциях, как лечение зубов может происходит временный выброс микробов в кровь. Если эти агенты попадут на протез, возможно его инфицирование. Поэтому, если у Вас возникает инфекционное заболевание, если Вам предстоит небольшая операция, например, лечение или удаление зуба, цистоскопия, фиброгастроскопия или исследование кишечника, Вам обязательно следует проконсультироваться у Вашего врача по поводу приема антибиотиков.
Периферические катетеры и риск инфекции: если вы видите что-то — так не молчите об этом!
Каждый, кто когда-либо заходил в больницу в качестве пациента или посетителя, несомненно, замечал пациентов с капельницами, которые сейчас выглядят как пластиковые трубки, прикрепленные к руке, воткнутые в бутылки, из которых капает какая-то жидкость. Это могут быть лекарства, растворы для восполнения дефицита жидкости — словом, все то, что бывает нужно ввести человеку, помимо как через его желудочно-кишечный тракт. В большинстве случаев в периферической вене у таких пациентов стоит тонкая трубочка — катетер, иногда его называют жаргонным словом «внутривенка».
Сейчас производится и продается великое множество венозных катетеров, и это — самое часто используемое устройство для обеспечения венозного доступа в США (только в больницах используют более 300 миллионов катетеров в год), практически, на одного жителя страны в год приходится один катетер. Примерно 70% пациентам в больнице на протяжении госпитализации требуется катетеризация периферической вены.
К сожалению, большинство людей не понаслышке знакомы и с такой проблемой, как госпитальная инфекция, которая уносит ежегодно жизни 100 000 человек, и на сегодня, в случае экстренной медицинской помощи, госпитальная инфекция развивается у одного из 20 пациентов. Эти инфекции могут возникать при любом нарушении целостности кожи, когда открываются входные ворота для патогенных микроорганизмов, они могут оказаться в кровотоке и вызвать, без преувеличения, катастрофу.
Когда проводится катетеризация вены, то и катетер, и игла проходят сквозь кожу; иглу, конечно, потом удаляют, но вот катетер остается, то есть 300 миллионов катетеризаций в год — это триста миллионов входных ворот для инфекции! И хотя большинство исследований говорят о том, что риск катетерной инфекции в данном случае ниже 0.1%, триста тысяч случаев — это ужасающая цифра!
Недавно было проведено исследование, которое показало, что примерно 10 000 случаев бактериальной (стафилококковой) инфекции в США в год — это результат применения периферических катетеров, и самое главное, что во многих случаях источник инфекции так и остается нераспознанным, так как такие катетеры используются в течение короткого времени, и пациент успевает забыть о факте применения такого катетера до того, как появятся клинические признаки инфекции.
Несмотря на достаточно разнородную информацию, которую можно получить по данным исследований катетер-ассоциированных инфекций, есть хорошо известные факторы риска таких осложнений, которые надо выявлять рано и которые должен знать каждый человек, чтобы в один далеко не прекрасный день вы или тот, кого вы любите, не оказался жертвой катетерных инфекций, проснувшись с катетером в вене. И неважно, что этот самый катетер стоит всего несколько часов. Многие проблемы возникают непосредственно во время установки катетера, а некоторые — во время нахождения катетера в вене.
Ниже приведено несколько факторов риска.
Место введения катетера и его установка
Если место введения катетера или наклейка на нем оказались загрязнены, надо сразу же сообщить об этом персоналу.
Взрослым катетеры обычно ставят в руку, если это не так — спросите, почему.
Уточните, насколько опытна медсестра, которая ставит катетер, так как именно введение катетера является критическим моментом, и до установки катетера обязательна тщательная дезинфекция кожи.
Уход за катетером
Катетеры должны регулярно промываться для поддержания проходимости, попросите об этом, если это не было сделано.
Очень важна надежная фиксация катетера: он должен быть плотно зафиксирован пластырем и быть неподвижным, если вы чувствуете, что он двигается, сразу сообщайте персоналу.
Персонал должен проверять состояние катетера по крайней мере 1 раз в сутки, чтобы убедиться, что у вас нет никаких осложнений. До сих пор нет единого мнения о том, на какой период времени можно оставлять периферический катетер в вене и когда переставлять катетер. В любом случае, будет нелишним узнать, как это принято в том учреждении, где вы лечитесь.
Хотя некоторое из вышеперечисленного кажется само собой разумеющимся, удивительно, как много пациентов и их близких людей считают, что задавать вопросы «неудобно», беспокоить персонал «нехорошо» даже в том случае, когда они чувствуют, что что-то пошло не так.
К сожалению, до сих пор нагрузка на медсестре остается очень большой и все только осложняется, если кто-то из пациентов начинает настойчиво интересоваться сестринским процессом. Но всем — и медработникам, и пациентам — надо понимать, что своевременное выявление проблем с периферическими катетерами спасает жизни, экономит огромные деньги, снижает продолжительность госпитализации, а открытые взаимоотношения с пациентами повышают безопасность медицинской помощи.
Медсестра реанимации: катетеризация вен
Поделиться:
Одна из основных обязанностей медсестры реанимации — это организация венозного доступа у пациента или, проще говоря, катетеризация вены. Катетер ставят в разных случаях: чтобы брать кровь на анализ (иногда анализы берут несколько раз в сутки, и колоть каждый раз заново — болезненно и травматично для пациента) или чтобы вводить больному препараты и питательные растворы. От обычного укола постановка катетера почти не отличается — нужно только, чтобы вена была прямая на определенном участке.
Куда можно колоть, а куда нельзя
Для выбора вены нужно примерно оценить, для чего вообще ставится катетер. Экстренным пациентам с тяжелыми травмами, кровотечениями или тем, кого готовят к полостной операции, ставят катетер большого диаметра, соответственно выбирают крупную вену. Бабушке сильно элегантного возраста, диагноз которой не так уж и серьезен, подбирают катетер поменьше — вены в этом возрасте чаще всего уже не те.
Как выбирают место для укола? Медсестры начинают с дистальных вен, т. е. тех, что находятся «на периферии»: вены кисти, предплечья. Также работает принцип восхождения от кисти выше (плохие вены на кисти — переходим на предплечье).

Хорошо видны вены на локтевом сгибе, но это место для катетеризации не очень подходит. Человек сгибает и разгибает руку, иногда ненамеренно, и катетер может перегнуться или надломиться. Хотя если катетер ставить не надо, а ожидается всего один-два укола — локтевой сгиб это то, что нужно. Вена на нем достаточно толстая и всё это выдержит.
В другом месте вена может быть и не видна, но при наложенном жгуте хорошо ощущаться пальцами (пальпироваться). В этом случае опытная медсестра сможет сделать укол, даже не видя вены. У некоторых больных не видно срединной локтевой вены, но можно нащупать другую, которая чуть ближе к наружной стороне руки, — подкожную латеральную (глазами ее тоже не видно). У меня были случаи, когда я попадала в такие вены практически вслепую — такая особенность есть и у моих вен, поэтому я о ней хорошо знаю.
Читайте также:
Профессия: врач-лаборант
Не стоит использовать для катетеризации мелкие вены — в них сложнее попасть и проблем с ними потом может быть больше (например, может начаться воспаление). Также не колют в вены ног (за исключением центральных бедренных) из-за высокого риска осложнений в виде флебитов (воспаления стенок сосудов). Подколенная вена неудобна из-за ее расположения, а остальные вены ног слишком тонкие.
Как понять, все ли правильно идет
Если что-то идет не так — обычно это видно сразу. Если под кожей вырастает припухлость или наливается синяк — иглу убираем, заменяем ее сухой стерильной повязкой (тугой), переходим к другой вене. Жечь и щипать в месте укола не должно, если вы чувствуете жжение и, опять же, видите припухлость, значит, игла все-таки прошла мимо. Снова повязка, можно еще наложить компресс из водки или разбавленного водой спирта.

Перед тем как вводить вам какие-либо препараты, врач должен расспросить вас об аллергии и медикаментах, которые вы принимаете. Позже медсестра может задать такие же вопросы — не потому, что ей нечего делать, это подстраховка ради вашего же здоровья. Например, если вы принимаете антикоагулянты — вещества, разжижающие кровь, — простой ваткой на место укола дело не обойдется, нужна будет повязка, холод на место укола, а руку (если кололи в руку) нужно будет подержать повыше.
Что такое «вен нет»
Иногда с уколом могут возникать проблемы из-за состояния вен пациента. Вена может лопнуть — это чаще происходит у пожилых людей с нарушениями обмена веществ. Колоть в такую вену уже нельзя — нужно наложить сухую стерильную повязку, а при гематоме — сделать компресс. После этого можно перейти к катетеризации вен на другой руке.
У онкологических пациентов, у тех, кто проходил длительные курсы лечения с внутривенными вливаниями, или у внутривенных наркоманов бывает так, что «вен нет». Руки покрыты так называемыми «дорожками», похожими на ожоги, и катетеризировать «сожженную» вену очень тяжело. Часто такие пациенты предлагают поставить катетер самостоятельно в подколенную вену, например, но это не вариант. Врач ставит им катетер в одну из центральных вен.
Как ставят катетер в центральную вену
Центральные вены — это «вены последней надежды». Постановка такого катетера — практически малая операция. Риск осложнений при катетеризации центральных вен довольно высок (сепсис, флебиты, кровь или воздух там, где их быть не должно), но сейчас катетер ставят в яремную вену под УЗИ-контролем — это безопаснее. Все это, конечно, делает только и исключительно врач, самим колоть в центральные вены категорически нельзя — это опасно для жизни.
 Читайте также:
Читайте также: 


