Препараты против молочницы
Эта болезнь доставляет массу проблем, негативно влияет на образ жизни и отрицательно сказывается на сексуальной сфере. В данном материале вы узнаете, какие препараты существуют для лечения молочницы у женщин. В медицине она носит название вагинальный кандидоз.
Молочница у женщин
В течении жизни 3 из 4 женщин переносят хотя бы один случай вагинального кандидоза. Кроме этого, широкий спектр препаратов, существующих в свободной продаже, подталкивает к самолечению этой деликатной проблемы. Результатом этого стало учащение рецидивов и развитие устойчивости возбудителей к лекарственным препаратам.
Возбудитель молочницы условно-патогенный для организма, так как обитает в норме во влагалище, в ротовой полости, кишечнике. Когда баланс нарушается, происходит активный рост грибковой флоры и развитие воспалительной реакции на слизистых оболочках, так организм защищается от дальнейшего проникновения инфекции.
Факторы, нарушающие баланс :
У беременных также часто возникает эта проблема, так как меняется гормональный фон, снижается реактивность организма. Наличие молочницы может быть косвенным признаком инфекции передающейся половым путем.

Так как патоген может жить и размножаться внутри эпителиальных клеток слизистой оболочки, он имеет дополнительную защиту в виде мембраны самой клетки от действия лекарственных препаратов.
Виды болезни
Говорить о кандидоносительстве как об одном из видов болезни некоторые специалисты считают некорректным, так как данный род грибов присутствует и в нормальной флоре.
Симптомы
Симптомы при кандидозе достаточно характерные:
Проявления усиливаются после полового акта, водных процедур, согревания, во время сна, перед менструациями. При хроническом кандидозе проявления могут быть меньше, без большого количества выделений.
Лечение
Прежде чем бросаться в аптеку покупать препараты, нужно задуматься, что из факторов риска могло способствовать развитию молочницы и по возможности устранить их. Если это связано с лечением, назначенным доктором, не отменяйте его самостоятельно, обратитесь за консультацией к специалисту.
Препараты можно разделить на:
Местного действия – они практически не всасываются в общий кровоток, обладают минимальным количеством побочных эффектов, создают высокую концентрацию в зоне поражения. Эти особенности важны для беременных.
Но не всем комфортен путь введения препаратов. Также это может вызывать более быструю выработку резистентности к препарату и рецидиву симптомов. Возможны контактные дерматиты из-за состава средств.
Системного действия – в таблетированных формах. Эти средства часто имеют более короткий курс применения, воздействуют на очаги грибковой инфекции в других местах.
Несмотря на различия, механизм действия большинства препаратов заключается в нарушении процессов синтеза элементов клеточной стенки гриба.
Виды противокандидных препаратов
Полиеновые антибиотики
Нистатин, достаточно «древний» препарат и эффективность его сейчас не так велика. Леворин обладает общим токсическим действиям и противопоказан у беременных.
Группа имидазола
Это второе поколение антибиотиков обладает высокой эффективностью и низкой токсичностью. Выпускаются как для местного применения, так и в виде таблеток. Клотримазол для местного нанесения хорошо проникает в кожу и создает достаточные терапевтические концентрации. Низорал в виде таблеток хорошо всасывается в пищеварительном тракте и в достаточном количестве достигает очага инфекции. Но возможны реакции со стороны желудочно кишечного тракта, головокружения, может быть аллергическая реакция. Таблетированные формы противопоказаны при беременности, нарушении функции печени и почек. Ливарол (кетоконазол) в виде свечей. Курс длится 3-5 дней. Применение разрешено в период беременности и лактации, так как кетоконазол вводится местно.
Производные триазола
В основном используются для системного приема при лечении молочницы. Препараты флуконазола выводятся почками, в то время как итраконазол перерабатывается в печени и поэтому может оказывать влияние на обмен других лекарственных веществ.
Пиридоны
Батрафен, Дафнеджин (Циклопирокс Оламин). Наносятся в виде мази или 1% раствора не только во влагалище, но и обрабатываются пораженные участки кожи. В основном местное использование.
Комбинированные препараты
Благодаря комбинации антибиотиков между собой и с другими лекарственными веществами оказывают комплексный эффект при борьбе с грибком.
Другие
Нитрофунгин, декамин, препараты йода используются не так часто, так как имеют более низкую эффективность, по сравнению с представленными средствами.
Для выбора правильного препарата и устранения причин, приведших к молочнице, лучше обратиться к врачу. Это поможет снизить риск рецидивов и перехода в хроническую форму.
Кандидоз гладкой кожи
Кандидоз — часто встречающееся заболевание, относящееся к разряду микозов, обусловленных условно-патогенными грибами. В нашей стране еще в конце XVIII века было известно об этом грибковом заболевании, однако многочисленные сообщения о кандидозе
Кандидоз — часто встречающееся заболевание, относящееся к разряду микозов, обусловленных условно-патогенными грибами. В нашей стране еще в конце XVIII века было известно об этом грибковом заболевании, однако многочисленные сообщения о кандидозе, развившемся как осложнение после проведения антибактериальной терапии, стали появляться после внедрения в практику антибиотиков широкого спектра действия.
По данным Г. А. Самсыгиной (1997), имеет место нарастание различных клинических форм кандидоза у новорожденных, в том числе у детей, инфицированных в раннем неонатальном периоде. При применении антибактериальных препаратов у детей соматических отделений поражение слизистой оболочки полости рта, обусловленное дрожжевыми грибами рода Candida, наблюдается у 6,6%, слизистой рта и кожи — у 15%, слизистой кишечника — у 2,5%, кандидоносительство в кишечнике — у 9,2% пациентов (Ж. В. Степанова, Л. Л. Смольякова, 1999).
Рост заболеваемости кандидозом связан с применением современных средств терапии (антибиотики, гормональные препараты, цитостатики, иммунодепрессанты), а также с увеличением числа заболеваний, создающих благоприятный фон для его развития: иммунодефицитные состояния, дисфункции эндокринных желез, злокачественные новообразования, болезни крови и др., кроме того, на увеличение числа случаев кандидоза влияют повышенный радиационный фон и другие факторы, ослабляющие иммунитет. Участившееся выявление этого заболевания у больных после хирургического лечения, а также с гинекологическими, урологическими, гематологическими и другими нарушениями в последние годы повышает интерес к проблеме кандидоза у врачей разных специальностей.
Кандидоз вызывается дрожжевыми грибами рода Candida, широко распространенными в природе и относящимися к условно-патогенным возбудителям. Их насчитывается более 130 видов, но патогенными для человека могут быть немногим более 10 видов, таких, как C. albicans, C. tropicalis, C. krusei и др.
Возбудители кандидоза выделяются в среднем от каждого третьего человека из кишечника, гениталий, бронхиального секрета. Первичная колонизация организма происходит в родовых путях матери, а после рождения — контактным и алиментарным путем. Инфицирование ребенка может произойти при кандидозе сосков матери, при контакте с обслуживающим персоналом, через предметы обихода и т. д.
Ведущими факторами в развитии кандидоза являются фоновое состояние или заболевания организма, при которых условно-патогенные возбудители приобретают патогенные свойства. В последние годы многие исследователи пришли к заключению, что основным предрасполагающим фактором для возникновения поверхностных форм кандидоза, в том числе при ВИЧ-инфекции и СПИДе, является нарушение клеточного иммунитета. Определенную роль в развитии кандидоза играет частое и не всегда оправданное назначение антибиотиков широкого спектра действия, в том числе и с профилактической целью, а также широкое использование препаратов, обладающих иммуносупрессивным действием — глюкокортикоидные гормоны и цитостатики.
Кандидозная паронихия и онихия на пальцах кистей, как правило, развивается у женщин, имеющих частый контакт с водой, при этом наблюдается отделение ногтевой кожицы (эпонихиона) от ногтевой пластины, создаются благоприятные условия для поражения грибковой инфекцией в области матрикса. Заболевание может возникать у лиц, страдающих сахарным диабетом. В последние годы женщины стали пользоваться накладными ногтями, в связи с чем появился еще один фактор риска для развития грибковой и бактериальной инфекции.
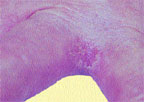 |
| Риcунок 1. Межпальцевая кандидозная эрозия |
На гладкой коже поражаются крупные (пахово-бедренные, межъягодичная, под молочными железами, подкрыльцовые впадины) и мелкие (межпальцевые) складки, но высыпания могут возникать также вне складок на гладкой коже туловища и конечностей, в том числе ладоней и подошв. Вне складок очаги кандидоза развиваются преимущественно у грудных детей либо у взрослых, страдающих сахарным диабетом или тяжелым соматическим заболеванием. В крупных складках появляются мелкие с просяное зерно пузырьки, иногда и пустулы, которые быстро вскрываются с образованием эрозий. Вследствие периферического роста эрозии быстро увеличиваются в размере, сливаются между собой, образуя обширные участки поражения. Очаги —темно-красного цвета с бордовым оттенком, блестящие, с влажной поверхностью, неправильных очертаний, с полоской отслаивающегося эпидермиса по периферии. Вокруг крупных очагов образуются свежие мелкие эрозии (очаги отсева). У детей, особенно ослабленных, из складок поражение распространяется на кожу бедер, ягодиц, живота, иногда и на весь кожный покров. В глубине складок могут быть болезненные трещины. Кандидоз гладкой кожи вне складок (грудь, живот, плечи, предплечья, голени и др.) у детей имеет клиническую картину себорейного дерматита в виде очагов эритематозно-сквамозного характера или гиперемии. У взрослых заболевание может проявляться в виде эритематозных пятен с шелушением в центре и мелкими пузырьками по периферии. В мелких складках кожи поражение, как правило, возникает между 3-м и 4-м, 4-м и 5-м пальцами кистей, реже стоп и характеризуется образованием эрозированных очагов насыщенно-красного цвета с гладкой, блестящей, как бы лакированной поверхностью, четкими границами, с отслаиванием рогового слоя эпидермиса по периферии (рис. 1). Заболевание может начинаться с появления мелких пузырьков на боковых соприкасающихся гиперемированных поверхностях кожи. Затем оно распространяется на область межпальцевой складки, появляется отечность, мацерация, шелушение.
Межпальцевая кандидозная эрозия наблюдается преимущественно у лиц, имеющих длительный контакт с водой, который способствует развитию мацерации кожи, и, как следствие, создаются благоприятные условия для развития кандидозной инфекции. Кроме складок между 3-м и 4-м, 4-м и 5-м пальцами могут поражаться и другие, не только на одной, но и на обеих кистях. Больных беспокоит зуд, чувство жжения, а при наличии трещин — болезненность. Течение заболевания хроническое, с частыми рецидивами. У кормящих женщин может развиваться кандидоз гладкой кожи сосков. Клинические проявления могут быть разными: в виде небольшой гиперемии в области околососкового кружка; в виде очага около соска с мацерацией, четкими границами; в виде трещины с мацерацией по периферии и мелкими пузырьками между соском и околососковым кружком.
Редко встречается кандидоз ладоней и подошв. На ладонях заболевание может протекать по типу сухого пластинчатого дисгидроза (поверхностное пластинчатое, кольцевидное или гирляндообразное шелушение); может иметь везикулезно-пустулезную форму (пузырьки и пустулы на фоне гиперемированной и отечной кожи); способно протекать по типу гиперкератотической экземы (на фоне диффузного гиперкератоза или отдельных участков ороговевшей кожи наблюдаются резко ограниченные широкие кожные борозды, имеющие грязно-коричневую окраску). Кандидоз кожи подошв наблюдается преимущественно у детей и характеризуется наличием мелких пузырьков и пустул, гиперемированных пятен с шелушением и отслаивающимся мацерированным эпидермисом по периферии.
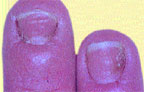 |
| Риcунок 2. Кандидозная паронихия и онихия |
При кандидозе ногтевых валиков (кандидозной паронихии) заболевание начинается с заднего валика, чаще в области перехода его в боковой валик, с появления гиперемии, припухлости и отечности кожи. Затем воспалительные явления распространяются на весь валик, который становится утолщенным и как бы нависает над ногтем, по краю валика наблюдается шелушение. Кожа валика становится тонкой, блестящей, исчезает эпонихион. При надавливании на валик может выделяться сукровица, комочек белой крошковатой массы или капелька гноя (вследствие присоединения вторичной инфекции). Позже изменяется ногтевая пластина: становится тусклой, в области луночки отделяется от ложа, разрушается по типу онихолизиса или появляются поперечные борозды и возвышения. Эти изменения связаны с нарушением кровоснабжения в области матрикса, т. е. носят трофический характер и вызваны воспалением в области валика. Поражение ногтя, обусловленное дрожжевым грибом рода Candida, начинается с латеральных краев, ногти истончаются, отделяются от ложа, приобретают желто-бурую окраску и выглядят как бы подстриженными с боков (рис. 2). У детей младшего возраста воспалительные явления в области валика бывают более выраженными, а ногтевая пластина изменяется с дистального края. Встречается кандидозное поражение ногтей без воспаления валика. В этом случае изменение пластины начинается с дистального края и развивается по типу онихолизиса: пластина истончается, не прирастает к ложу, может иметь место множественное поражение ногтей.
При особой разновидности заболевания — хроническом генерализованном (гранулематозном) кандидозе — клинические проявления на коже могут носить разнообразный характер.
Довольно часто встречается кандидозный баланопостит. Заболевание может протекать в легкой форме с незначительным пластинчатым кольцевидным шелушением или иметь более выраженный характер. В этом случае появляются гиперемия, мацерация, эрозии на коже головки полового члена и внутреннем листке препуциального мешка, а также в коронарной борозде на соприкасающихся поверхностях. Кожа выглядит влажной. Эрозии могут сливаться, и образуются очаги с четкими границами, полициклических очертаний, с блестящей, лакированной поверхностью, по периферии наблюдается бахромка отслаивающегося эпидермиса. Субъективно пациентов беспокоит зуд и ощущение жжения. Заболевание может осложниться изъязвлением и развитием фимоза.
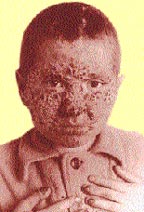 |
| Риcунок 3. Поражение кожи головы, лица и ногтей у больного хроническим генерализованным гранулематозным кандидозом |
При поверхностных формах кандидоза диагноз основывается на наличии у больного характерной клинической картины и обнаружении гриба в патологическом материале (чешуйки кожи, соскоб с ногтей) при микроскопическом исследовании. Диагноз можно считать достоверным, если обнаруживаются псевдомицелий или истинный мицелий и почкующиеся клетки. Посев на питательную среду проводится для идентификации вида дрожжевого гриба рода Candida и с целью определения чувствительности его к антимикотическим препаратам. Выделение только культуры гриба не имеет диагностического значения, так как ее можно получить при посеве соскобов с кожи и ногтей у здоровых людей.
При кандидозе гладкой кожи крупных складок и вне складок заболевание следует дифференцировать от себорейной экземы, псориаза, других микозов — паховой эпидермофитии, поверхностной трихофитии, псевдомикоза — эритразмы (осложненной формы); при межпальцевой кандидозной эрозии на кистях — от дисгидротической экземы, на стопах — от микоза, обусловленного Trichophyton interdigitale и Trichophyton rubrum; при поражении ногтей и валиков — от онихии и паронихии бактериальной этиологии, экземы и псориаза; при баланопостите — от подобного заболевания бактериальной этиологии.
Ограниченные, иногда и распространенные формы поражения гладкой кожи, особенно развившиеся в процессе лечения антибактериальными препаратами, как правило, легко поддаются лечению местными антимикотическими средствами и могут разрешаться без лечения после отмены антибиотиков. В качестве этиотропной терапии назначают антимикотики местного и системного действия. В последние годы при лечении кандидоза широко применяются препараты азолового ряда, обладающие широким спектром действия, а также полиеновые антибиотики.
При кандидозе гладкой кожи крупных складок с острыми воспалительными явлениями лечение необходимо начинать с применения водного раствора бриллиантового зеленого (1–2%) в сочетании с присыпкой и проводить в течение 2–3 дней, затем назначаются антимикотические препараты — до разрешения клинических проявлений.
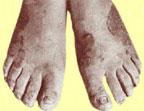 |
| Риcунок 4. Поражение кожи стоп и ногтей у больного генерализованным гранулематозным кандидозом |
При кандидозе гладкой кожи крупных, мелких складок и других участков кожи используют противогрибковые средства в виде крема, мази и раствора: кетоконазол (кетоконазол, микозорал, низорал), клотримазол (клотримазол, канизон, канестен, кандид), оксиконазол (мифунгар), бифоназол (микоспор, бифосин), сертаконазол (залаин), натамицин (пимафуцин). Крем или мазь наносят тонким слоем на очаги поражения и втирают 1–2 раза в день. Продолжительность лечения — до разрешения клинических проявлений, затем продолжают применять крем еще в течение 7–10 дней для профилактики рецидива. При распространенных процессах на коже и неэффективности местной терапии назначают антимикотики системного действия: флуконазол (дифлюкан, флюмикон, микосист, флюкостат и др.) взрослым в дозе 100–200 мг 1 раз в сутки, детям из расчета 5 мг/кг массы тела 1 раз в сутки; итраконазол (орунгал, ирунин, румикоз) взрослым по 100–200 мг 1–2 раза в сутки; кетоконазол (низорал, микозорал) взрослым по 200 мг 1 раз в сутки ежедневно, а также антибиотик полиенового ряда натамицин (пимафуцин) взрослым по 100 мг 4 раза в сутки, детям по 50 мг 2–4 раза в сутки. Продолжительность терапии составляет 2–4 нед.
При кандидозе кожи ногтевых валиков сначала проводят противовоспалительное лечение валика с помощью аппликаций с чистым ихтиолом, которые назначают 1 раз в сутки, до снятия воспалительных явлений. Затем используют антимикотические средства (кетоконазол, мифунгар, травоген, клотримазол, залаин и др.) для местного применения, втирая их под валик и вокруг него. Процедуры проводят 2 раза в сутки, вечером можно применять под окклюзионную повязку. Эффективно назначать сочетание мази (крема) с раствором, чередуя их. В случае неэффективности местной терапии и при поражении ногтевых пластин показаны антимикотики системного действия: флуконазол (дифлюкан, флюмикон, микосист, флюкостат и др.) по интермиттирующей схеме (взрослым по 150 мг 1 раз в неделю, детям из расчета 5–7 мг/кг массы тела); итраконазол (орунгал, ирунин, румикоз) взрослым по методу пульс-терапии (по 200 мг 2 раза в сутки в течение 7 дней, затем 3 нед — перерыв) в течение 2–3 мес; кетоконазол (низорал, микозорал) взрослым по 200 мг в сутки ежедневно в течение 2–4 мес.
Учитывая тот факт, что кандидоз относится к оппортунистическому микозу, в первую очередь необходимо выявить и по возможности устранить патогенетические факторы заболевания (показаны исследование иммунного и эндокринного статуса, желудочно-кишечного тракта и проведение корригирующей терапии).
Профилактика кандидоза включает следующие мероприятия.
Литература
Ж. В. Степанова, доктор медицинских наук, профессор
ЦНИКВИ, Москва
Противогрибковые БАД Santegra в лечении вагинального кандидоза.
Терапия кандидоза должна быть комплексной, включать не только этиотропное лечение, но и ликвидацию предрасполагающих факторов, лечение сопутствующих заболеваний.
Л.А. Ецко д.м.н., заведующая научным акушерским отделом Института Охраны Здоровья Матери и Ребенка, профессор департамента акушерства и гинекологии Государственного Университета Медицины и Фармации им. «Николае Тестемицану».
Н.К. Зарбаилова, ассистент департамента семейной медицины Государственного Университета Медицины и Фармации им. «Николае Тестемицану», Кишинев, Молдова.
Распространенность кандидоза среди населения в современном мире достигает 24-36%. При этом на первом месте находится вагинальный кандидоз (ВК), занимающий в общей структуре более 70%. Вагинальный кандидоз наиболее часто поражает женщин репродуктивного возраста, но может встречаться также в менопаузе и в детском возрасте. Особую тревогу вызывает то, что повсеместно увеличивающееся число больных вагинальным кандидозом представляет большую опасность как для здоровья женщины, так и для плода и новорожденного, реально увеличивая угрозу здоровью будущего поколения (2,4,12).
По данным многих авторов (1,10,13) выделение дрожжеподобных грибов из влагалища колеблется в широких пределах (от 10% до 79,3%) и зависит от контингента женщин и от метода выявления дрожжеподобных грибов.
Исследования последних лет показали, что кожа, слизистые оболочки пищевода и желудка, кишечника и влагалища, а также почки имеют общие антигены с С.Albicans, что может привести к аутоиммунной патологии при хронических формах кандидозной инфекции. Кандидоз можно ошибочно принять за колит, цистит, гастрит и даже за рассеянный склероз.
Чрезмерный рост бактерий Candida является следствием ослабления иммунной системы. Применяемые антибактериальные препараты наряду с противовоспалительным эффектом, вызывают нарушение иммунологического статуса организма, подавляют чувствительную сапрофитную микрофлору и нарушают антагонистические взаимоотношения внутримикробных ассоциаций, населяющих влагалище, в результате чего создаются благоприятные условия для развития инфекции.
Возрастание рецидивирующих форм вагинального кандидоза связано с широким и не всегда обоснованным применением современных средств терапии ― антибиотиков, кортикостероидов, цитостатиков, иммунодепресантов, гормональных контрацептивов, а также с нарушениями иммунной системы, дисфункцией эндокринных желез, злокачественными новообразованиями, воздействием неблагоприятных факторов окружающей среды и нарушениями экологического равновесия, стрессом, злоупотреблением рафинированной пищей в ущерб овощам и фруктам. Установлено, что росту кандида способствует применение как оральных контрацептивов, так и пребывание ВМС в полости матки более 2-х лет (1,7,13).
Вагинальный кандидоз отличается хроническим, длительным, на протяжении многих лет рецидивирующим течением. Кандидозная инфекция выявляется либо в чистом виде, либо в сочетании с другой инфекционной патологией. У больных с рецидивирующим кандидозом выявлена более высокая частота желудочно-кишечных заболеваний, особенно дисбактериоза кишечника, что указывает на единый патологический процесс в организме с доминирующим проявлением либо в репродуктивной, либо в пищеварительной системе.
Рецидивирующие формы вагинального кандидоза можно считать маркерами дисбактериоза кишечника и наоборот. Следует отметить, что рецидивирующий кандидоз чаще всего является вторичной инфекцией. Существенными признаками урогенитального кандидоза являются многоочаговость поражения мочеполовых органов грибами, иногда с вовлечением в патологический процесс и внутренних половых органов, а также упорное, хроническое и рецидивирующее течение, резистентное к проводимой терапии.
Это объясняется глубоким проникновением гриба в клетки многослойного эпителия и образованием фагосом, в которых морфологически неизмененные кандида могут существовать длительное время, и даже размножаться будучи защищенными от действия лекарственных веществ. Генерализованный кандидоз отличается торпидностью течения.
Клиническая картина вагинального кандидоза является типичной, диагностировать субъективно бессимптомные формы возможно при кольпоскопическом исследовании по характерным мелкоточечным вкраплениям в виде «манной» крупы.
Учитывая патогенез вагинального кандидоза, способность грибков в течение длительного периода времени находиться на поверхности большой площади слизистых оболочек и кожи в организме женщины, вызывая поражение самых различных органов, больным необходима не только местная, но и системная терапия, различные методики которой обсуждаются в литературе в последние годы (1,6,12).
Терапия вагинального кандидоза должна быть комплексной, поэтапной, включать не только этиотропное лечение, но и ликвидацию предрасполагающих факторов и лечение сопутствующих заболеваний. Под термином «комплексное лечение» нами подразумевается применение следующих видов лечения:
При таком комплексном подходе достигается не только излечение эпизода вагинального кандидоза, но и снижение числа рецидивов заболевания.
Нами для лечения вагинального кандидоза разработана и предложена комплексная программа, включающая, биологически активные добавки фирмы «Santegra», без применения фармакологических препаратов. Мы исходили из того, что натуральные биологические добавки являются многокомпонентными соединениями, обеспечивающими многостороннее воздействие на течение патологического процесса (8,9,11).
Одним из первых условий успешного лечения вагинального кандидоза является устранение предрасполагающих факторов ― антибиотиков, кортикостероидов, гормональных эстрогенгестагенных препаратов и выбор индивидуальной схемы лечения в зависимости от сопутствующей экстра- и генитальной инфекции, а также индивидуальных особенностей организма больной, строго соблюдая следующий алгоритм лечения:
I Подготовительный этап:
II Восстановительный этап:
Восстановление микрофлоры влагалища и кишечника
Лечение скрытых инфекций
Предлагаемый нами комплекс включает следующие компоненты:
Природные противогрибковые антибиотики (по одной капсуле три раза в день):
Refungin Рефунгин (комплексный противогрибковый препарат),
Pau d’Arco GP Пау Дарко (экстракт коры муравьиного дерева),
Echinacea GP Эхинацея (стандартизованный экстракт),
VAG Forte Ваг Форте (вагинальный очиститель),
FluGone Флюгон (комплексный препарат с вит.С и цинком).
Мы отдаем предпочтение использованию препарата Refungin Рефунгин.
Являясь очень эффективным средством, Refungin Рефунгин способствует выработке интерферона и факторов клеточного иммунитета, то есть обладает противовирусными свойствами, нормализует флору организма. Refungin способствует распространению дружественных бактерий в желудочно-кишечном тракте, дыхательной и половой системах. Наряду с этим он препятствует полностью чрезмерному росту дрожжей и предупреждает рецидив кандидоза. Каждая капсула содержит:
каприловую кислоту, добываемую из кокосовых орехов, которая способствует разрушению дрожжевых клеток
эхинацею, укрепляющую иммунную систему организма, что необходимо для борьбы с дрожжами
экстракт скорлупы ореха черного, используемый для борьбы с дрожжами
витамин А в форме бета каротина (провитамин А), укрепляющий защитные силы организма
витамин Е, обладающий антиоксидантными свойствами, а также защищающий клетки путем усиления притока к ним кислорода
селен ― минерал укрепляющий иммунную систему организма.
Следует обратить внимание, что иногда в начале приема Refungin Рефунгин может возникать тошнота и головокружение. Это связано с процессом уничтожения и выведения из организма дрожжевых культур.
Противовоспалительные препараты:
VAG Forte Ваг Форте является очень эффективным противовоспалительным и одновременно противогрибковым средством. При лечении вагинального кандидоза мы получили наиболее выраженный результат при приеме его по 1 таблетке 3 раза в день на протяжении 30 дней с одновременным его использованием местно ― лучше всего на тампонах, после предварительного спринцевания раствором, Chlorophyll Forte GP.
Exclzyme EN Экселзайм (по 2-3 таблетки 3 раза в день) ― обладает противовоспалительными и антитоксическими свойствами. И что немаловажно данный препарат снимает или значительно облегчает болевые ощущения, которые нередко сопровождают вагинальный кандидоз.
Red Clover Forte Ред Кловер Форте (по обычной схеме) ― предпочитается ввиду того, что специально подобранный набор трав обладает свойствами детоксикации организма за счет повышения барьерной функции печени. Кроме того он содержит эстрогенподобные вещества, что является немаловажным при лечении вагинального кандидоза (особенно в период менопаузы). Обладает также противогрибковым действием.
Burdock Корень лопуха (по 1 капсуле 3 раза в день) который помимо антигрибкового и обезболивающего действия выводит токсины из лимфатической системы.
Hydrangea EX Гортензия (по 1 капсуле 2 раза в день в первой половине дня) применяется нами при поражении наряду с половой системой органов мочеотделения, ввиду противоаллергического, мочегонного и особенно дезинфицирующего действия на мочевыводящие пути.
Препараты для восстановления микрофлоры влагалища и кишечника:
L.Acidophilus Ацидофилус (по 1 капсуле один раз в день) ― содержит 2.5 биллиона живых ацидофильных лактобактерий. Стабильная ремиссия обуславливается тем, что L.Acidophilus не просто транзиторно проходит через кишечник, но и позволяет микрофлоре надолго закрепиться в организме.
Иммуномодуляторы
Express Essentials Экспресс Эссеншиалс (по 1 капсуле в день, до или во время еды). Являясь мощным антиоксидантом природного происхождения, данный препарат позволяет стабилизировать клеточные мембраны и препятствует дальнейшему распространению воспалительного процесса в тканях, препятствуя переходу воспалительных и инфекционных процессов в хроническую форму. Обладая иммунномодулирующим эффектом данный препарат кроме того усиливает фактор клеточного иммунитета.
Una de Gato GP Кошачий коготь (по 1-2 капсулы в день) ― повышает иммунитет, активизируя производство организмом лейкоцитов, предотвращая таким образом, наслоения многих вирусных заболеваний.
Препараты улучшающие микроциркуляцию и антиоксиданты
Essential C-curity Эссеншиал Си-Кьюрити (по одной таблетке два раза в день) ― является одним из самых сильных антиоксидантов растительного происхождения. Организм человека не вырабатывает вит.С и не может запасать, поэтому он должен постоянно поступать в организм извне.
Препараты, регулирующие минеральный и витаминный баланс
Препарат Alfalfa является поливитаминно-полиминеральным комплексом. Содержит восемь незаменимых ферментов и все аминокислоты. Alfalfa повышает дезинтоксикационную функцию печени и способствует выведению почками, связанных токсинов из кровотока, и что особенно ценно, обладает гипосенсибилизирующими свойствами.
Отличием препарата Bee Royal от других витаминно-минеральных лекарственных средств является то, что содержащиеся в нем вещества накапливаются в клетках цианобактерий естественным путем в процессе фотосинтеза, полностью усваиваются организмом, обеспечивают обменные процессы на клеточном уровне.
Десенсибилизирующие средства
Bee Royal Би Роял, оказывая противоаллергический эффект, является единственным видом пищи, содержащей все 22 основных питательных элемента человеческого организма, сбалансированных на 100%.
ShieldsUp TR ШилдсАп – мощный антиоксидантный комплекс нового поколения с эффектом восстановления ДНК, содержащий ресвератрол – эликсир молодости, аналогично низкокалорийной диете активизирует «ген долгожительства» сиртуин.
ShieldsUp TR защищает мембраны клеток, содержимое клеток и кровь от разрушительного действия свободных радикалов, способствуя быстрому восстановлению поврежденных тканей.
Очень важно подчеркнуть, что применение растительных десенсибилизирующих средств позволяет избежать такого побочного эффекта как сонливость, свойственного синтетическим фармакологическим препаратам, что небезразлично для нашего эмансипированного общества.
Особое внимание при вагинальном кандидозе должно уделяться местной терапии
Chlorophyll Forte GP Хлорофилл Форте (в разведении 1 капсула на 1 стакан кипяченной воды) использовался в виде ванночек. L.Acidophilus Ацидофилус вносится во влагалище на тампонах, после предварительного разведения 1-2 капсул препарата в 5 мл кипяченной воды.
Клинический эффект этих препаратов обусловлен системным иммуномодулирующим действием, а также местным положительным воздействием на слизистую (бактерицидное действие, улучшение микроциркуляции и трофики тканей).
Местное лечение необходимо проводить 2-3-мя курсами по 7-10 дней с перерывом 14 дней.
Таким образом, препараты фирмы Santegra Сантегра позволяют уменьшить воспалительные явления, болевой синдром, устраняют зуд, чувство жжения, явления дисбактериоза и улучшают функцию смежных органов (кишечника и мочевыводящих путей), отрегулировать обмен веществ, восполнить недостаток витаминов, повысить иммунитет. Однако для полного избавления организма от кандид, в среднем, требуется от 3 до 9 месяцев, в зависимости от того, насколько запущен процесс.
В таблице 1 приводим сравнительную характеристику эффективности лечения рецидивирующего кандидоза при использовании различных методов медикаментозного и немедикаментозного лечения по данным ряда авторов (5,6,10) и собственного наблюдения.
На наш взгляд, вопрос лечения вагинального кандидоза выходит за рамки лишь одной специальности «Акушерство и гинекология», так как в настоящее время к группе риска по возникновению кандидоза многие авторы (3,10) относят:
женщин в период беременности;
детей с первичными иммунодефицитами и/или родившихся у больных кандидозом матерей и/или отцов;
женщин, длительно использующих гормональные контрацептивы;
пациентов, получающих длительную терапию антибиотиками, иммунодепрессантами, гормонами;
больных с патологией крови, диабетом, новообразованиями, туберкулезом, хроническими рецидивирующими гнойными заболеваниями;
лиц, подвергающихся облучению;
работников отрасли по производству антибиотиков, белково-витаминных концентратов и других биологически активных веществ.
Таблица 1. Сравнительная характеристика эффективности лечения рецидивирующего кандидоза (%)
+ санация влагалища антисептиками
+ бифидумбактерин + антибиотик
по предложенным авторами схемам
Мы убедились, что лечение рецидивирующих форм вагинального кандидоза представляет значительные трудности в виду крайнего упорства процесса. Кроме того, в последние годы отмечается снижение чувствительности условно-патогенных микробов к антибиотикам.
Все чаще стали встречаться микробные ассоциации, обусловливающие более тяжелое течение заболеваний и неэффективность их лечения.
В связи с этим большой практический и научный интерес представляет изыскание новых, патогенетически обоснованных, методов лечения рецидивирующих форм вагинального кандидоза, которые предусматривали бы разумное ограничение антибактериальной нагрузки на организм больных, коррекцию иммунитета и восстановление биоценоза влагалища и кишечника.
На наш взгляд, таковыми могут стать разработанные комплексные методы лечения с использованием фитопрепаратов фирмы Santegra, расширяющих возможности терапии в амбулаторных условиях.
1. Абрамченко В.В., Орлова О.О. Профилактика и лечение гинекологических заболеваний пищевыми добавками фирмы «Инрич» С.-Петербург, 1999, с.31.
2. Акопян Т.Э. Бактериальный вагиноз и беременность //Акуш.и гинек.1996, 6, с.1-5.
3. Анкирская А.С. Бактериальный вагиноз и состояние микроэкологии влагалища //Журнал акушерства и женских болезней. Специальный выпуск. 1998, с.77-78.
4. Воол Л., Шмелева И. «Enrich» ― детям » С.-Петербург, 1997, 158 с.
5. Глазкова Л.К., Терешина Л.П., Карепина А.А. Урогенитальный кандидоз //Журнал акушерства и женских болезней.Специальный выпуск. 1998. с.98
6. Картвелишвили К.З. Эффективность применения сорбции в комплексном лечении рецидивирующих форм бактериального вагиноза, вагинального кандидоза и неспецифического вагинита //Вестн. Росс. ассоц. акуш.-гинек. 2000. 1. с.100-103.
7. Никонов А.П., Асцатурова О.Р. Лечение бактериального вагиноза у беременных //Акуш.и гинек. 1999, 4, с.41-43.
9. Орлова С.В. Энциклопедия биологически активных добавок к пище. В 2-х томах. Том 2. М. БИ, 1998, 280с.
10. Прилепская В.Н., Анкирская А.С.. Байрамова Г.Р., Муравьева В.В. Вагинальный кандидоз. Москва, 1997, 40с.
11. Enrich International- каталог продукции. Москва, 2000, 118 с.
12. EНco L. Aspecte actuale ale infecНiilor sexual transmisibilen perinatologie // Buletin de perinatologie. 2000, p.58-64.
13. Perry C. Whittinton R., Mc Tavish D. Fluconasole. Au upelate of its antimicrobial activity, pharmacokinetic properties and therapeuttic use in vaginal candidiasis. Drugs. 1995. Vol. №6 p 484-1006.




