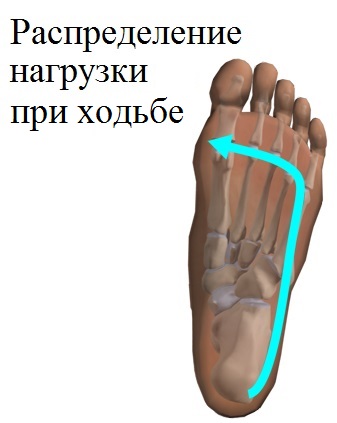
Деформация стопы, не являющаяся самостоятельным заболеванием опорно-двигательного аппарата, называется плоскостопием. Оно развивается в качестве осложнения при следующих состояниях и нарушениях здоровья:
По типу деформации стопы выделяется три типа плоскостопия:
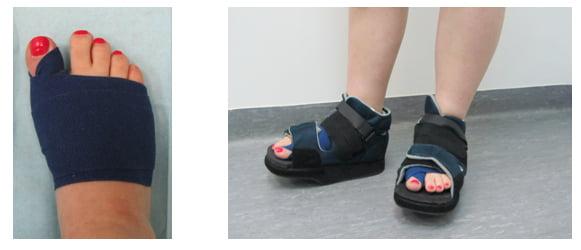
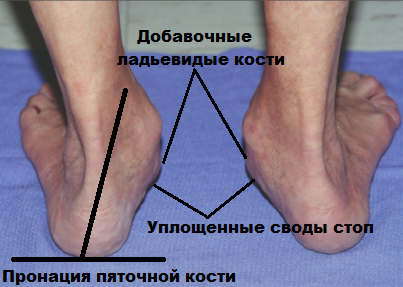
Одним из видов деформации стопы, который относят к осложнению заболевания, являются плосковальгусные стопы. При этом состоянии стопы «заваливаются» внутрь – это лучше всего заметно при виде сзади: пятка при ходьбе принимает положение под наклоном к земле. У пациентов с плосковальгусными стопами также наблюдается сильная и неравномерная изношенность обуви: каблук истирается только с внутренней стороны.
Методы лечения плоскостопия
Без лечения плоскостопие чревато серьезными осложнениями, которые с течением времени значительно ухудшают качество жизни пациента и снижают его двигательную активность. Нарушения рессорных функций стопы – потеря способности амортизировать при ходьбе, прыжках и беге – приводит к нарушениям общего состояния здоровья. Боли в мышцах и суставах, затруднения при ходьбе – лишь первые симптомы того, что плоскостопие неблагоприятно воздействует на весь организм. По мере усиления деформации свода стопы в позвоночнике начинаются компенсационные изменения: изгибы кифозов и лордозов увеличиваются, компенсируя неравномерное распределение нагрузки на спину.
Любой метод лечения, при котором устраняется плоскостопие – операция, физиотерапия, лечебная физкультура – это не только избавление от текущих проблем со здоровьем, но и предупреждение осложнений.
На сегодняшний день существует несколько методов лечения:
Первые три метода лечения, как правило, назначаются комплексно. При этом большое значение имеют причины плоскостопия: операция может быть показана в качестве основного лечения деформации стопы, если плоскостопие развилось в связи с травмой или неправильно сросшимися переломами костей ступни.
Первоначально пациенту необходимо пройти диагностику, в ходе которой устанавливаются индивидуальные особенности заболевания и на основании этого подбирается оптимальный метод лечения.
Клиника «Скандинавия» оснащена современным диагностическим оборудованием и физиотерапевтическим комплексом, позволяющим проводить широкий спектр лечебных процедур, а также операцию по устрарению плоскостопия. Это обеспечивает Вам максимально комфортное лечение, которое в короткие сроки избавит вас от этого недуга.
Хирургия стопы: эстетика или необходимость?
Интервью с Михаилом Ивановичем Алексеевым, оперирующим травматологом, ортопедом о мерах профилактики и борьбы с плоскостопием.

Плоскостопие относится к числу патологий, которые не представляют угрозы для жизни. Между тем, по мнению врачей, любое нарушение статики стопы приводит к массе проблем, серьезно осложняющих жизнь пациента – вальгусная деформация суставов большого пальца («косточки»), гиперкератозы, пяточная шпора, вросший ноготь, боли в ахилловом сухожилии… Справиться с этим комплексом проблем поможет современная хирургия стопы.
Михаил Иванович, почему возникает плоскостопие?
Плоскостопие может развиться как в результате наследственной слабости связочного аппарата стопы, так и вследствие неправильного образа жизни. Эта патология – постоянный спутник многих профессий: официант, учитель, спортсмен, танцор… Женщины-любительницы высоких каблуков также находятся в группе риска.
Гендерное соотношение пациентов с деформацией переднего отдела стоп: на одного пациента-мужчину приходится сотня женщин.
С какой проблемой к вам обращаются чаще всего?
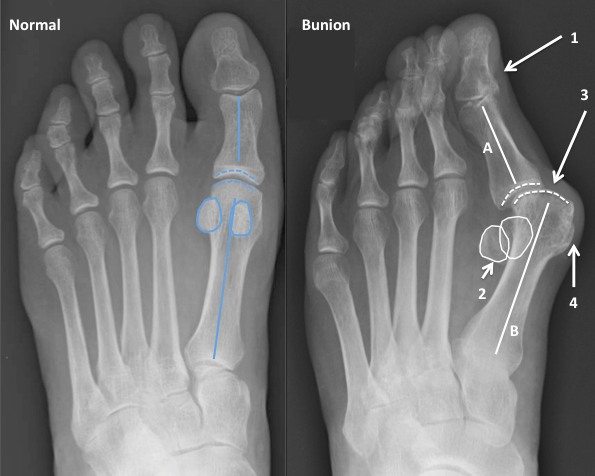
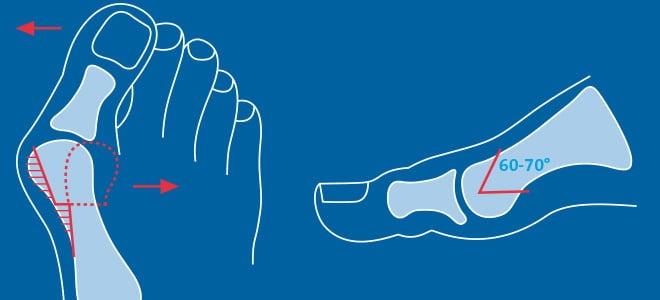
Главная проблема, с которой чаще всего обращаются к хирургу-травматологу – это одно из основных проявлений поперечного плоскостопия, отклонение и деформация сустава большого пальца. Такое поражение первого плюснефалангового сустава, так называемой «косточки», возникает в результате сглаживания поперечного свода стопы с последующим сложным механизмом развития деформации.
Центр хирургии стопы
Эффективные методики лечения
Как избавиться от этой проблемы?
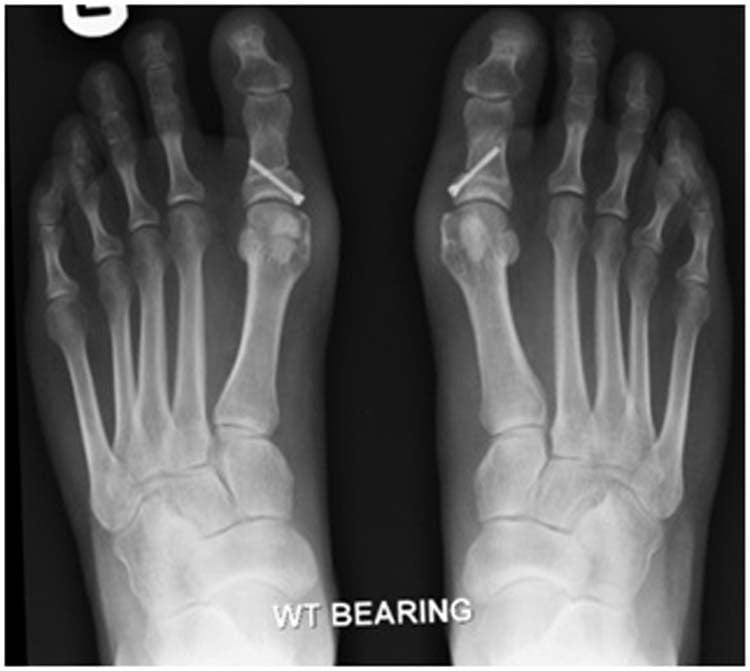
Если не скорректировать само плоскостопие, стойкого положительного результата мы не добьемся. Задача хирурга – создать правильный поперечный свод и убрать распластанность стопы. В случае деформации «косточки» мы не удаляем её, а проводим оперативное вмешательство на первой плюсневой кости: исправляем деформацию кости, выводим сустав в правильное положение и фиксируем его специальными титановыми винтами (с ними можно делать МРТ, физиотерапию), которые полностью погружаются в кость и удерживают ее до полного сращения.
В какой последовательности производится восстановительное лечение после операции?
На следующий день после операции или даже вечером того же дня пациент может вставать – гипсовая повязка не накладывается. В специальной ортопедической обуви на второй-третий день уже можно ходить по улице. В течение 2 недель будут необходимы перевязки, затем следует снятие швов. Потом на протяжении 5-6 недель необходимо будет носить ортопедические ботинки до полного сращения кости. Мы обычно предлагаем пациентам прооперировать сразу обе стопы, потому что односторонняя проблема встречается очень редко. Кроме того, это более целесообразно для пациента со всех точек зрения, в том числе и экономически: наркоз дается единожды, необходимо одно предоперационное обследование, пациент проводит в клинике один послеоперационный день.
А стоит ли вообще делать такую сложную операцию, когда нет прямой угрозы жизни?
Если проблему не решать, то очень скоро вы просто не сможете переносить обычную нагрузку при ходьбе из-за сильного болевого синдрома. Кроме того, вам будет очень сложно подобрать себе обувь – придется носить туфли и ботинки на 3-4 размера больше. С течением времени могут начаться атрофические изменения стопы. Проблема состоит еще и в том, что чем старше вы становитесь, тем сложнее вам будет решиться на эту операцию. С возрастом появляются ограничения, которые могут воспрепятствовать проведению оперативного вмешательства, например, хронические заболевания.

Существует ли риск рецидива?
Если правильно выполнить операцию и после нее соблюдать рекомендации ортопеда как минимум 3 месяца, риск рецидива минимален. Он возможен при сложных комбинированных плосковальгусных деформациях стоп. Здесь мы имеем дело и с продольным, и с поперечным плоскостопием, когда отклонение сустава первого пальца является следствием изменений в заднем отделе стопы. Если прооперировать передний отдел, оставив без внимания задний, мы получим рецидив. Поэтому при первичном обследовании мы обращаем внимание на изменения всех отделов стопы. Для заднего отдела стопы также существует целый набор операций – от исправления деформации пяточной кости, когда мы моделируем новую точку опоры, до пересадки сухожилий и артроэреза – установки имплантата в полость между таранной и пяточной костью стопы. Последняя операция выполняется даже подросткам с выраженным продольным плоскостопием.
Какие еще проявления плоскостопия Вы можете назвать, которые можно вылечить хирургическим методом?
Любительниц каблуков часто беспокоят натоптыши в переднем отделе подошвы, под головками плюсневых костей, от которых не избавит никакой педикюр. Это опять же следствие поперечного плоскостопия, когда вся нагрузка при ходьбе идет на головки вторых, третьих плюсневых костей, при этом часто происходит деформация малых пальцев стопы в виде «молоточков». Это состояние требует своего хирургического лечения. Еще одно проявление продольного плоскостопия – подошвенный фасциит, который называют еще пяточной шпорой и ошибочно принимают за результат «отложения солей». Распластанность стопы вызывает натяжение подошвенного апоневроза, в результате чего образуются микротрещины и надрывы в месте крепления его к пяточной кости. Постоянные перегрузки и надрывы приводят к образованию рубцов, а в дальнейшем костного нароста на пяточной кости. Эти рубцы уплотняются, появляется отек, сдавливающий нервные окончания, что вызывает острую боль при ходьбе в пяточной области. Сама пяточная шпора боли от давления на кожу не вызывает, и применение различных прокладок, мягких колечек, как правило, не эффективны.
И получается, что операция – единственный выход?
Конечно, нет. В нашем арсенале множество методов консервативного лечения. Проблема состоит в том, что когда у пациента возникают проблемы со стопой, он занимается самолечением, обращается к разным врачам, которые не занимаются этой проблемой углубленно, зачастую назначают только симптоматическое лечение – новокаиновые блокады, гормональные противовоспалительные препараты… К примеру, когда обращаются к хирургу с такой распространенной проблемой, как вросший ноготь, обычно проводят резекцию ногтевой пластины, не вдаваясь в причины появления этой патологии, не выполняя пластику ногтевого валика. Но не нужно забывать, что вросший ноготь является частым спутником плоской стопы. Поэтому нужно искать и устранять причину подобных состояний, а сделать это может только опытный специалист.
Как только возникают неприятные ощущения в стопе, обязательно нужно показываться подологу – специалисту в патологии стопы.
Увеличивается ли число обращений пациентов с проблемой плоскостопия?
Да, и в основном за счет того, что сегодня гораздо большее количество людей следят за состоянием своего здоровья. Ранее люди предпочитали жить с изуродованными пальцами, болями в стопах, и не обращаться к врачу. Сегодня пациенты хотят улучшить качество своей жизни, не дожидаясь усугубления проблем. Современная хирургия стопы решает практически все проблемы, связанные и с поперечным, и с продольным плоскостопием.
Как долго можно ждать после появления первых признаков дискомфорта?
Дата публикации: 05.02.16
Форма содержит следующий набор полей:
Хирургическое лечение вальгусной деформации стопы: операция по удалению шишки
В литературе можно найти описание более чем 400 методик оперативного лечения халлюс-вальгуса. В прошлом ортопеды боролись с вальгусной деформацией путем хирургического удаления суставных головок, что приводило к серьезному нарушению функций стопы. Поэтому сегодня врачи предпочитают делать менее травматичные операции.
Что такое вальгусная деформация? Вначале Hallux Valgus вызывает искривление только большого пальца стопы. В результате у человека увеличивается нагрузка на головки 2-4 плюсневых костей, что ведет к молоткообразной деформации II-V пальцев. Своевременное хирургическое лечение помогает избежать этого неприятного явления.
Виды операций на стопе
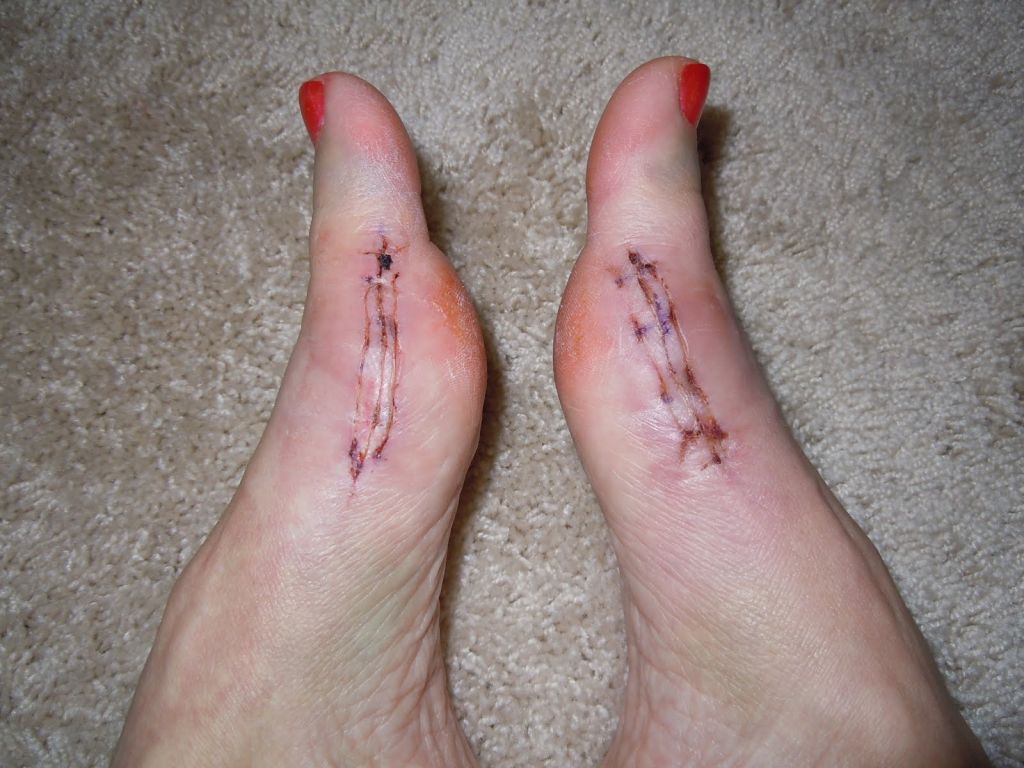
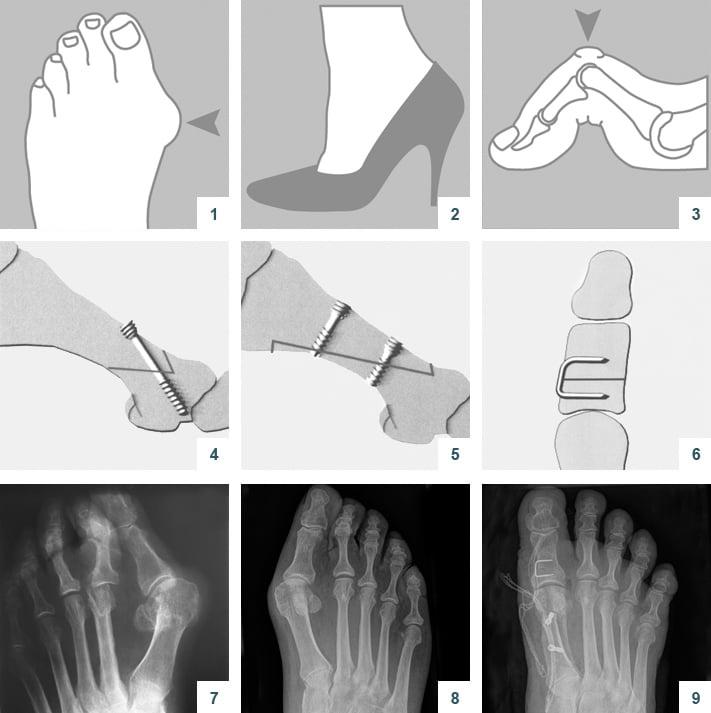
Операции, которые делают при вальгусной деформации, можно условно разделить на малоинвазивные и реконструктивные. Первые менее травматичны, однако эффективны только при экзостозах и начальной деформации. Малоинвазивные хирургические вмешательства выполняют через два-три прокола размером 3-4 мм.
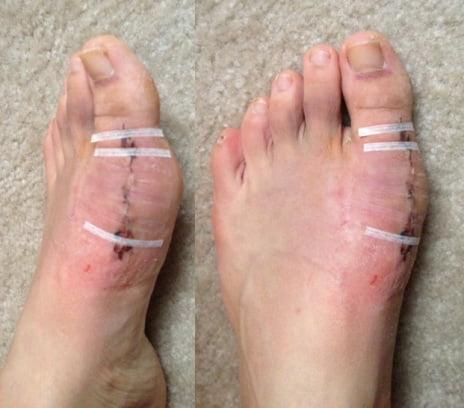
Шрам после вмешательства.
Реконструктивные вмешательства помогают справиться с выраженной вальгусной деформацией, сопровождающейся изменением положения костей стопы. Такие операции более инвазивны и сопряжены с большей травматизацией. Их выполняют через разрез длиной 2-4 см на медиальной поверхности стопы. В ходе хирургического вмешательства врач восстанавливает нормальной положение костей плюсны и фиксирует I плюсне-клиновидный сустав в правильной позиции.
Таблица 1. Виды операций.
| Особенности проведения | Показания | |
| На мягких тканях | Во время операции врач работает только с мышцами, сухожилиями и суставной сумкой. | Hallux Valgus I степени без деформации головки плюсневой кости. |
| На костях | Суть таких хирургических вмешательств заключается в подпиливании костей и/или выполнении остеотомии. | Вальгусная деформация II-III степени. |
| Комбинированные | Подразумевают одновременное удаление костных наростов и пластику связок. | Выраженный Hallux Valgus с нарушением функций стопы. |
Во время малоинвазивных операций хирург использует микроинструменты, позволяющие выполнять сложные манипуляции со связками и суставной капсулой. При необходимости он подпиливает кости с помощью микрофрез, которые отдаленно напоминают стоматологический инструментарий.
Название хирургических техник
На начальных стадиях болезни врачи стараются делать малоинвазивные операции. После них пациент быстро восстанавливается и уже через 3-4 недели возвращается к привычному образу жизни. При запущенной вальгусной деформации возникает необходимость в более сложных хирургических вмешательствах.
Давайте посмотрим, какие из них чаще всего используют в современной ортопедии.
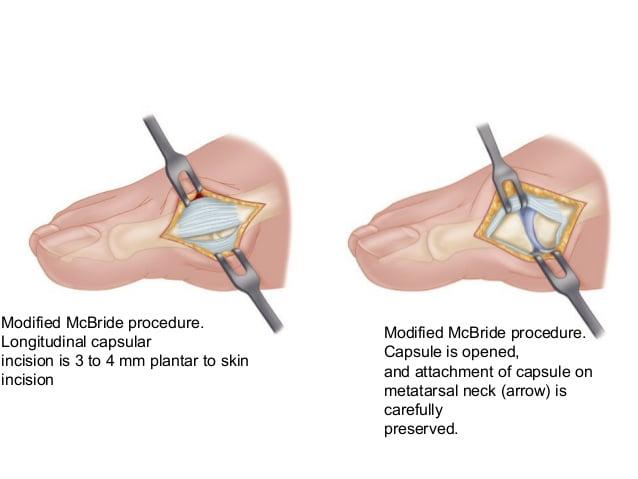
Операция McBride
Наиболее популярна среди всех хирургических вмешательств на мягких тканях стопы. Ее суть заключается в перемещении сухожилия m. adductor halluces на головку I плюсневой кости. Это позволяет сблизить между собой кости плюсны и восстановить нормальный мышечно-сухожильный баланс стопы.
К сожалению, отводящая мышца первого пальца неспособна противодействовать постоянной нагрузке. Именно поэтому частота рецидивов после операции McBride довольно высока. Если человек не устраняет действие провоцирующих факторов – у него вскоре снова развивается Hallux Valgus. Избежать этого помогает ношение ортопедической обуви, отказ от каблуков и тяжелой физической работы.
При ярко выраженных деформациях операцию McBride дополняют остеотомией I плюсневой кости SCARF.
Относится к миниинвазивным операциям. Во время хирургического вмешательства больным выполняют поперечную остеотомию через кожный разрез длиной 1 см. После этого дистальный костный фрагмент смещают в латеральном направлении и фиксируют с помощью специальной спицы.
CHEVRON
В ходе операции хирург выполняет V-образую остеотомию. Он перепиливает первую плюсневую кость в области головки, а костные фрагменты соединяет с помощью специальных титановых винтов. Поскольку фиксация очень прочная, в послеоперационном периоде пациент не нуждается в гипсовой иммобилизации.
Отметим, что Chevron-остеотомия эффективна только при незначительной деформации первого пальца стопы. В наше время в ортопедии ее используют все реже. Вместо нее большинство врачей делает Scarf-остеотомию.
SCARF
Z-образная остеотомия Scarf – это золотой стандарт лечения вальгусной деформации. Она позволяет установить головку плюсневой кости под нужным углом. В ходе хирургического вмешательства врачи также убирают деформацию суставной капсулы и меняют направление некоторых сухожилий.
Когда операции Scarf недостаточно – хирурги делают проксимальную клиновидную остеотомию или артродез.
Важно! У большинства пациентов с вальгусной деформацией врачи выявляют костную мозоль (экзостоз). Нарост локализуется на медиальной поверхности головки I плюсневой кости. Как правило, его удаляют во время всех операций, в том числе и малоинвазивных.
Не путайте спиливание костного нароста с остеотомией. Это две совершенно разные манипуляции. Цель первой – убрать косметический дефект, второй – восстановить нормальное функциональное состояние стопы. Помните, что удаление костной мозоли (операция Шеде) не в состоянии излечить вас от Hallux Valgus.
Артродез при вальгусной деформации
Артродезирование – это полное обездвиживание плюсне-клиновидного сустава путем соединения формирующих его костей. Операцию делают лицам с поперечно-распластанной деформацией и Hallux Valgus с гипермобильностью I плюсне-клиновидного сустава.
Тест для выявления патологической подвижности:
Артродез – это наиболее травматичная операция, подразумевающая полное удаление плюсне-клиновидного сустава. Ее делают только в крайнем случае, когда другие методы оказываются неэффективными.
Операция молоткообразной деформация пальцев ног
Как известно, на поздних стадиях Hallux Valgus сочетается с молоткообразной деформацией II-V пальцев. Она выглядит непривлекательно и негативно сказывается на функциях стопы. Для ее исправления используют целый ряд хирургических вмешательств.
В лечении молоткообразной деформации наиболее эффективна остеотомия. Именно ее выполняют в самых тяжелых и запущенных случаях.
Восстановительный период
Вставать с постели пациентам разрешают уже на следующий день после операции. Первое время ходить им разрешают только в туфлях Барука.
В первые дни после хирургического вмешательства больные находятся под наблюдением лечащего врача. Из стационара их выписывают на 2-3 сутки. Если во время операции человеку накладывали нерассасывающиеся швы – их снимают на 10-14 день.
Что касается обуви, пациентам требуется как минимум 3 месяца носить ортопедические стельки. Надевать каблуки можно лишь спустя полгода после хирургического вмешательства. При этом их высота не должна превышать 6 см.
Цена операции на стопе
Стоимость хирургического лечения зависит от степени деформации, вида и сложности операции, уровня медицинского учреждения и квалификации работающих там специалистов. Удаление экзостоза в Москве стоит от 40 000 до 50 000 рублей. Цены на реконструктивные операции начинаются с 70 000 рублей. Отметим, что в стоимость не входит предоперационное обследование, консультации специалистов, расходные материалы и реабилитация.
Если вы хотите прооперироваться за границей – обратите внимание на Чехию. Лечение там обойдется вам в евро включая реабилитацию. В Германии и Израиле такая же операция будет стоить гораздо дороже.
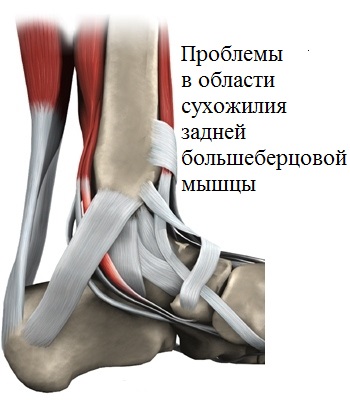
Продольное плоскостопие, плоско-вальгусная стопа. Дисфункция сухожилия задней большеберцовой мышцы
Продольное плоскостопие, именуемое в научно-медицинской среде, как плоско-вальгусная деформация стоп, считается весьма распространенным недугов имеющим, как врожденный (наследственный), так и приобретаемый характер.
Проявляясь преимущественно в зрелом возрасте, данное заболевание характеризуется формированием серьезных деформационных изменений ступней, сопровождаемых повышенной утомляемостью ног при движении (например, пешей прогулке), повышенным болевым синдромом и т.д.
Согласно наблюдениям и выводам ученых, главным источником возникновения плоско-вальгусной деформации считается ухудшение работы сухожилия задней большеберцовой мышцы, вызываемая, как уже было сказано, врожденными факторами, и/или регулярными физическими упражнениями.
В данном материале вы узнаете основную информацию о плоско-вальгусной стопе, причинах появления и прогрессирования заболевания, а также современных и наиболее результативных методиках диагностирования и устранения этого недуга.
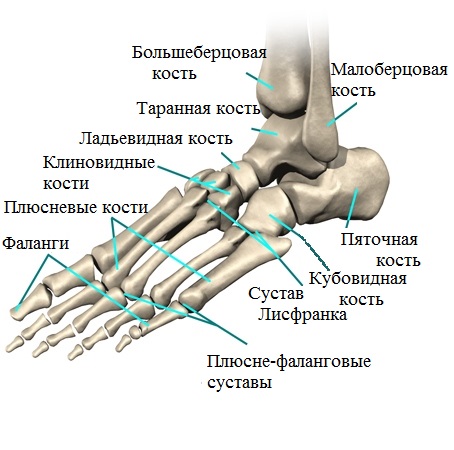
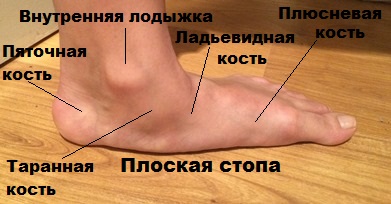
Анатомические особенности стопы
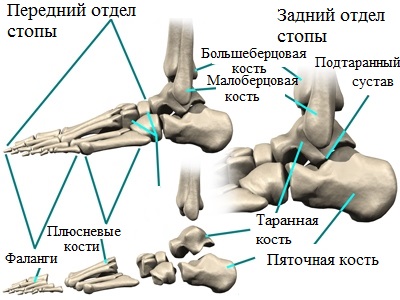
Ознакомление с анатомическими особенностями стопы следовало бы начать с голеностопного сустава, образованного таранной костью и 2-мя берцовыми. Данные кости соединяются в единую систему при помощи большого количества связок, обеспечивающих голеностопному суставу столь важную стабильность и эластичную подвижность при совершении самых различных движений во время бега, прыжков, приседаний и, разумеется, ходьбы.
Стопа, в свою очередь, делится на передний, задний, а также средний отделы. При этом, в заднем отделе имеется так называемый подтаранный сустав, нарушения которого и представляют собой одну из значимых причин формирования плоскостопия.
Средний отдел состоит из 3-х клиновидных, а также кубовидной и ладьевидной костей, обладающих особыми свойствами. Под воздействием связок и мышц стопы и голени, в некоторых случаях, происходит своего рода блокировка суставов, расположенных между вышеупомянутыми костями. В итоге это приводит к образованию весьма жесткого продольного свода. Патологические изменения нормального положения костей среднего отдела ступней, в купе с нарушением работы ряда сухожилий и мышц голени, негативно влияют на положение всего продольного свода в процессе совершения каких-либо движений. Именно это условие и является причиной формирования плоскостопия.
Передний отдел стопы сформирован фалангами пальцев, а также плюсневыми костями.
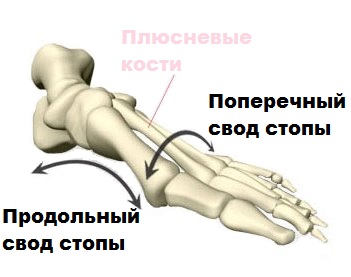
Благодаря физиологическим особенностям строения, а именно арочному типу сложения, ступня, в процессе движения, может менять свою жесткость.
Плюсневые кости поперечного свода образуют своего рода арку (дугу). При совершении движений, головки 1-й и 5-й плюсневых костей становятся опорными элементами поперечного свода.
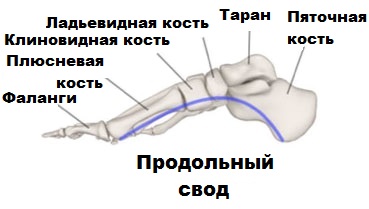
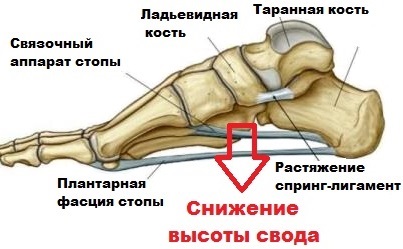
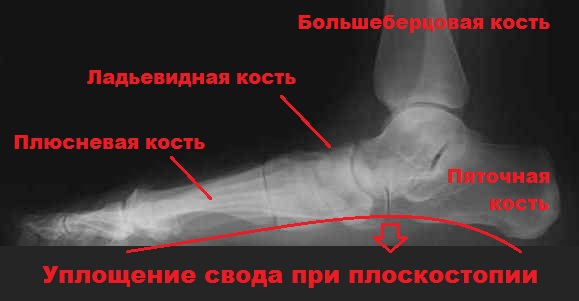
Продольный свод, имеющий аналогично поперечному арочную или дугообразную структуру, состоит из 1-й плюсневой, пяточной, ладьевидной, таранной и клиновидной костей. В этом случае роль точек опоры выполняют головки 1-й плюсневой кости и пяточный бугор.
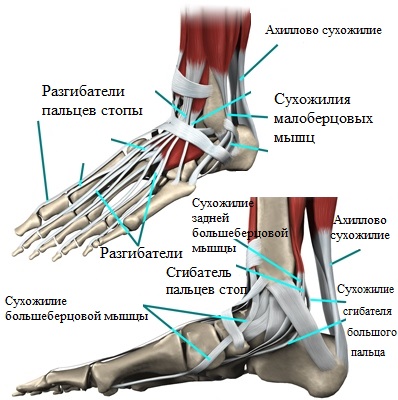
Мышцы, связки и сухожилия стопы
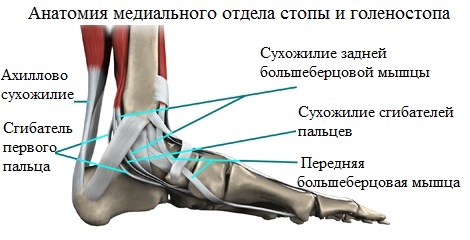
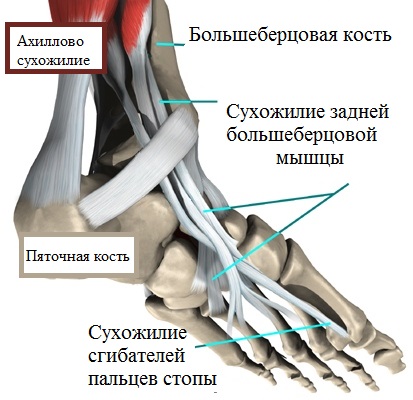
Ахилл, как одно из важнейших образований, обеспечивает соединение пяточной кости и икроножной мышцы и позволяет плавно идти (не хромая), а также стоять на носочках.
В этой ситуации, ладьевидная кость принимает положение, обеспечивающее стопе формирование необходимого для выполнения рессорной функции жесткого свода. Дегенеративные изменения сухожилия задней большеберцовой мысли, а также повреждения различного характера ведут, в конечном итоге, к прогрессированию плоскостопия.
Поддерживать продольный свод, помимо сухожилий и мышц, помогают окружающие таранно-ладьевидный сустав связки.
Таранно-пяточная связка, работающая в группе с плантарной фасцией и сухожилием большеберцовой мышцы, обеспечивает поддержку и фиксацию продольного свода в процессе движения. Растяжения и разрывы любого характера этой связочной группы стопы ведут к сильному напряжению мышц, болевому синдрому, патологическому смещению костей и, в итоге, деформационным изменениям и уплощению.
Мышцы, связки, сухожилия и кости стопы, объединенные и работающие в единой системе, обеспечивают плавность и легкость движения.
Особенности продольного плоскостопия и причины прогрессирования недуга
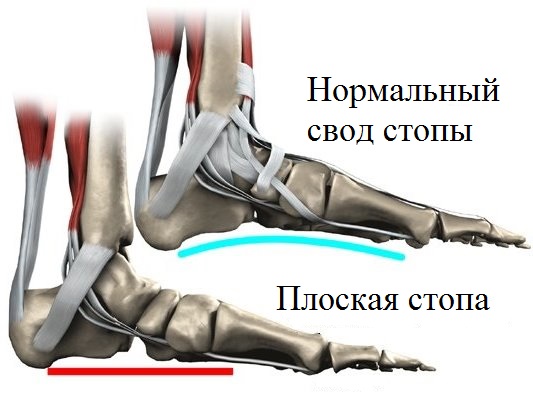
Продольное плоскостопие выражается в уменьшении внутреннего продольного свода и, как следствие, появлении патологических деформационных изменений, сопряженных с нарушением двигательных функций.
Уплощение стопы, наряду с деформационными изменениями ее задних отделов, проявляется не сразу. Изначально, уменьшение продольного свода, в том числе и распластанность стопы, определяются исключительно в вертикальном положении пациента. В случае же отсутствия нагрузки, стопа принимает нормальную форму.
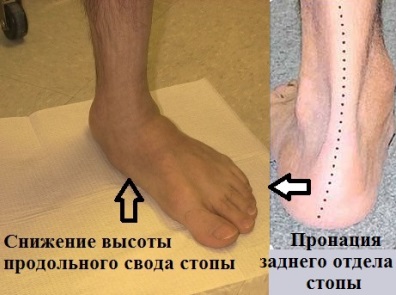
По мере прогрессирования патологии, уплощение продольного свода наблюдается у пациента даже в положении лежа, т.е. без какой-либо нагрузки. Кроме того, данная стадия заболевания сопровождается видимой деформацией задней части ступни.
С развитием патологии определение продольного свода «на глаз» становится невозможным, а деформационные изменения задних отделов ступни, включая вальгус пяточной кости – все более очевидными.
Постепенно, количество и качество движений в ступне значительно уменьшаются, а голеностопный сустав испытывает существенные нагрузки. При этом, состояние пациента отягощается серьезными деформационными изменениями, болью, трудностями и дискомфортом при ходьбе и т.д. Без хирургического вмешательства, устранить заболевание становится невозможным.
Причины формирования заболевания
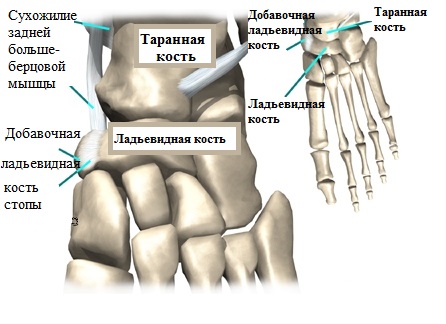
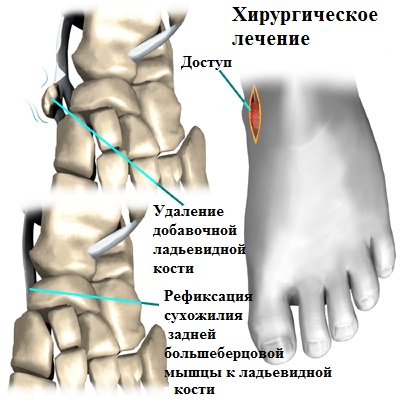
Одним из главных источников возникновения и последующего прогрессирования продольного плоскостопия считается добавочная ладьевидная кость.
Формирование добавочной ладьевидной кости происходит еще в младенчестве ввиду не сращения так называемых ядер окостенения, несущих ответственность за формирование непосредственно ладьевидной кости. При этом, наличие первой ни коим образом не отражается на состоянии человека.
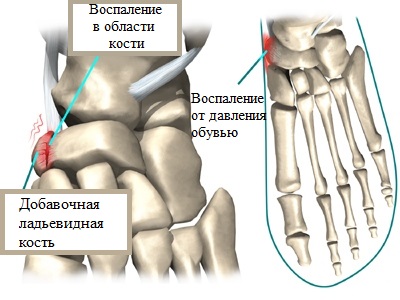
Проблемы возникают при травмировании, когда фиброзная межкостная связь нарушается и основная ладьевидная кость смещается относительно добавочной.
В случае повреждения фиброзной ткани при ходьбе, зачастую наблюдается повышенная межкостная подвижность, вызывающая дискомфорт и болевые ощущения. При этом тесная обувь (особенно модельная), сдавливая стопу и, в частности, добавочную ладьевидную кость, провоцирует возникновение отечностей и дополнительных дискомфортных ощущений.
Важно отметить, что точка присоединения сухожилия большеберцовой мышцы располагается в районе добавочной ладьевидной кости.
При совершении движений (например, ходьбы) сухожилие как бы отводит от основной ладьевидной кости добавочную. Поскольку кости значительно расходятся друг от друга, вызывая дискомфортные ощущения, сухожилие большеберцовой мышцы более не поддерживает продольный свод, провоцируя образование плоскостопия.
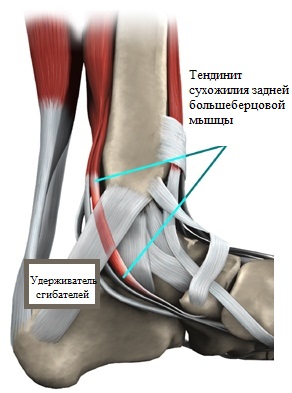
Дисфункция сухожилия задней большеберцовой мышцы
Любой характер травмирования сухожилия большеберцовой мышцы в большинстве случаев ведет к возникновению и прогрессированию плоскостопия.
Как уже было сказано выше, сухожилие большеберцовой мышцы соединяется с бугристостью ладьевидной кости, принимая непосредственное участие в поддержании свода при совершении движений.
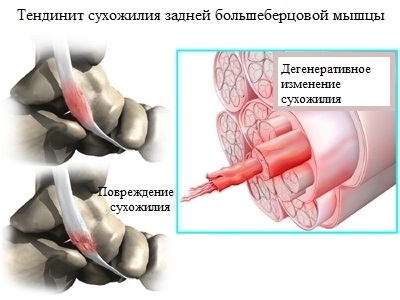
Сухожилие, состоящее из огромного числа переплетенных между собой коллагеновых волокон, при наличии ряда заболеваний (например, диабета или ревматоидного артрита) проходит стадию дегенеративного перерождения.
Благодаря переплетенной структуре волокон, сухожилие обладает высокой прочностью на разрыв. Однако, при наличии микротравм, а также с возрастом, положение волокон изменяется, замещаясь рубцовой тканью.
Итогом таких дегенеративных изменений становится снижение прочности и эластичности сухожилия задней большеберцовой мышцы, что негативно сказывается на его работе и является причиной разрыва, а также неспособности полноценного поддержания продольного свода.
Проблемы травмирования связок стопы
Важно заметить, что травмирование связок суставов заднего и среднего отделов в значительной мере способствует возникновению плоскостопия. Кроме того, слабость связочного аппарата негативно влияет на работу суставов приводя к появлению вывихов и растяжений. Это может быть смещение ладьевидной кости, подвывих расположенной в подтаранном суставе пяточной кости, растяжение связок и т.д.
Симптомы недуга
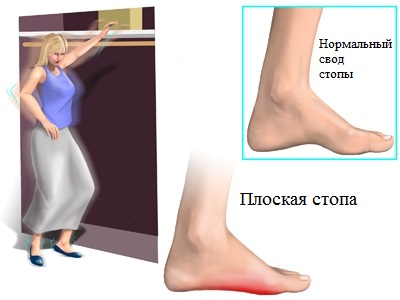
Изначально при плоскостопии наблюдается некоторая припухлость, а также дискомфортные ощущения в области внутренней или медиальной поверхности стопы. Некоторые пациенты отмечают серьезные трудности при совершении повседневных движений в течении дня, выполнении даже несложных физических упражнений и т.д.
Диагностика плоскостопия
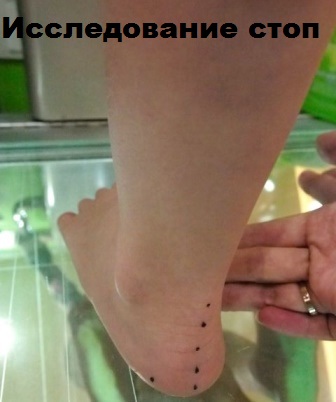
Диагностирование плоскостопия включает, изначально, клинический осмотр, сбор анамнеза, проверку состояния голеностопных связок и сухожилий, а также тестирование мышечной силы. Кроме того, сделать те или иные выводы о степени плоскостопия специалист может по степени уплощения продольного внутреннего свода.
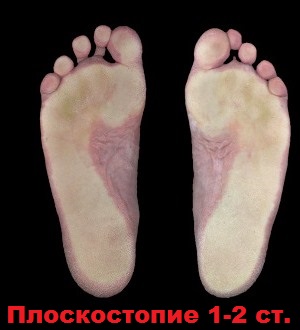
С целью оптимально точного диагностирования продольного плоскостопия врач назначает плантограмму, позволяющую по полученному отпечатку стопы определить стадию недуга и подобрать наиболее эффективные методики его лечения.
Также, для получения точной информации о положении костей стопы, как в покое, так и под нагрузкой, специалист использует данные рентгенограммы в различных проекциях.
МРТ-визуализация – еще один способ диагностики состояния связок, мышц и сухожилий. Так, к примеру, тенидинит сухожилия задней большеберцовой мышцы можно выявить исключительно при помощи МРТ, поскольку на рентгеновских снимках такое воспаление не определяется.
Только после изучения клинической картины, а также данных плантографии и рентгенографии, специалист может установить степень плоскостопия и, учитывая все нюансы состояния здоровья пациента, назначить соответствующее и наиболее эффективное лечение недуга.
На первых стадиях плоско-вальгусной деформации определенную результативность могут принести консервативные методики лечения. При наличии сложной степени заболевания врач назначает оперативное вмешательство.
Методика и масштабы хирургических манипуляций устанавливаются в индивидуальном порядке с учетом степени деформационных изменений, а также возрастных особенностей и уровня активности пациента.
Методики устранения продольного плоскостопия
Консервативные методики
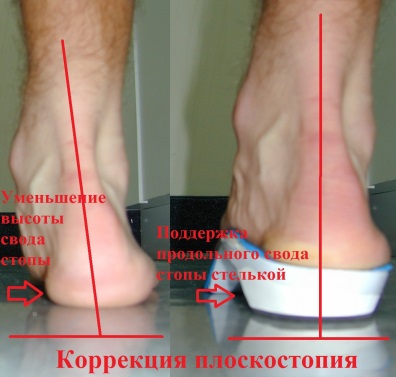
Как было сказано выше, лечение плоско-вальгусной деформации при помощи консервативных методик является целесообразным исключительно на начальных этапах заболевания. Пока стопа обладает определенной эластичностью, корректировать те или иные ее деформационные изменения вполне возможно путем подбора специальной ортопедической обуви, а также индивидуально изготовленных стелек-супинаторов.
Супинаторы, период использования которых составляет 6-12 мес, изготавливаются с учетом индивидуальных анатомических особенностей стопы пациента из становящихся пластичными при разогреве материалов. Охлаждаясь, супинатор фиксирует необходимую форму и применяется с целью профилактики, а также предотвращения прогрессирования плоскостопия.
Хирургические методики
На последних стадиях заболевания, а также ввиду отсутствия каких-либо положительных результатов при консервативных методиках воздействия, специалист принимает решение о хирургическом вмешательстве.
В современных условиях развития медицины было разработано внушительное количество операционных методик устранения плоскостопия, многие из которых прекрасным образом зарекомендовали себя, как наиболее результативные и безболезненные.
Важно заметить, что в своей практике доктор Якушев использует методы лечения, неоднократно подтвердившие свою эффективность и применяемые в ведущих клиниках не только в России, но и за рубежом.
Операции при 1-2 степени плоскостопия
Нарушение работы сухожилия задней большеберцовой мышцы ведет к формированию продольного плоскостопия.
Благодаря своим анатомическим особенностям, задняя большеберцовая мышца отвечает за подъем продольного свода, а также фиксацию такого его положения в процессе движения.
Дисфункция сухожилия данной мышцы и провоцирует в большинстве случаев продольное плоскостопие.
На начальных этапах недуга, а также в силу молодого возраста, пациенту назначаются преимущественно малоинвазивные (малотравматичные) хирургические операции.
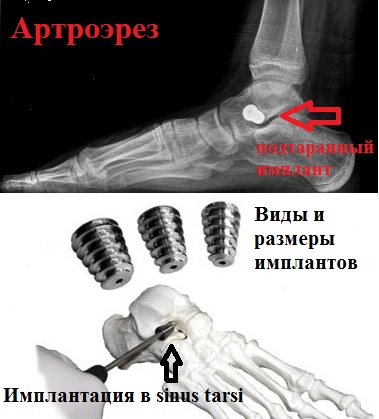
К таким операциям, дающим при определенных условиях превосходный результат, относится подтаранный артроэрез, основанный на введении в район сустава, расположенного между таранной и пяточной костями, специального имплантата.
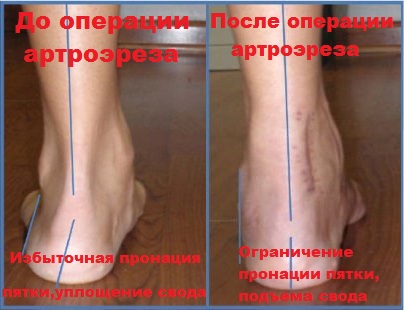
При наличии у пациента плоско-вальгусной деформации или плоскостопия, может наблюдаться пяточная гиперпронация, выражающаяся в нарушении стабильности связок подтаранного сустава. В этом случае, устанавливаемый имплантат позволяет эффективным образом и в нужную сторону изменить высоту продольного свода путем блокировки пронации пятки.
Итогом данного вида операции становится нормализация походки, а также снижение, либо полное исчезновение болевых ощущений и усталости при ходьбе. Кроме того, после прохождения послеоперационной реабилитации, пациент может не ограничивать себя при подборе обуви.
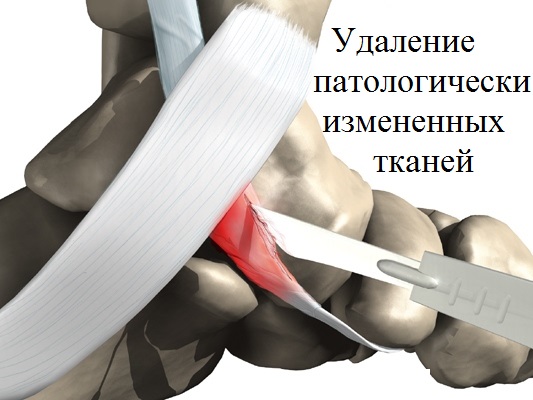
В большинстве случаев артрорез выполняется в комбинации с операциями на сухожилии задней большеберцовой мышцы. При наличии воспалений и/или дистрофии тканей сухожилия (тендинита), проводится очищение поврежденной и воспаленной области от хрящевых обломков (малоинвазивный дебридмент).
Как было сказано выше, хирургическое вмешательство выполняется малоинвазивно с использованием артроскопического прибора и особого инструментария, вводимых через маленькие проколы.
Такая операционная методика существенно снижает риск повреждения сухожилий и расположенных вблизи нее тканей, отличается незначительным болевым порогом, а также требует минимум времени на восстановление.
В случае травмирования сухожилия требуется его восстановление. При незначительных повреждениях (в том числе и разрывах), врач может ограничиться наложением швов. При наличии серьезных травм поврежденные ткани заменяются (протезируются) трансплантатом.
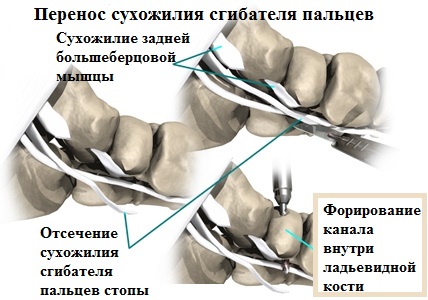
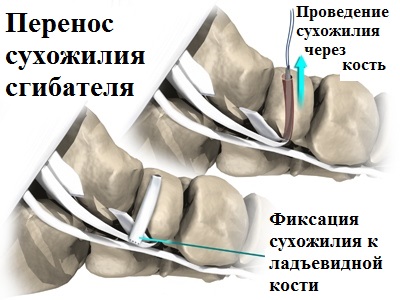
В некоторых случаях, когда дегенерация тканей сухожилия задней большеберцовой мышцы слишком велика и восстановление не имеет смысла, специалист пересаживает на ладьевидную кость сухожилие другой мышцы.
Для этого врач применяет сухожилие сгибателя пальцев ступни, прикрепляя его к ладьевидной кости. Оказавшись на новом месте, сухожилие берет на себя все функции по поддержке продольного свода.
При устранении продольного плоскостопия, наиболее распространенной операционной процедурой является подтаранный артроэрез выполняемый в сочетании с рефиксацией сухожилия большеберцовой мышцы. В этом случае, воспаленные ткани, окружающие добавочную кость, а также сама кость удаляются, а сухожилие задней большеберцовой мышцы, присоединенное к добавочной кости, отделяется и перемещается на основную ладьевидную кость.
Закрепление переносимого сухожилия, в этом случае, осуществляется при помощи интерферентных винтов, обеспечивающих его надежное прикрепление к ладьевидной кости до полного сращения.
После таких хирургических манипуляций наблюдается быстрое восстановление походки, устранение болевых ощущений, а также, что наиболее важно, нормализация высоты свода стопы.
Операции при 2-3 степени плоскостопия
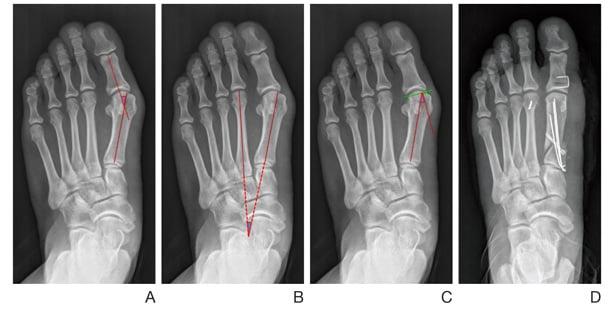
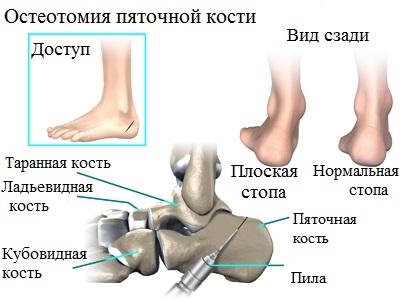
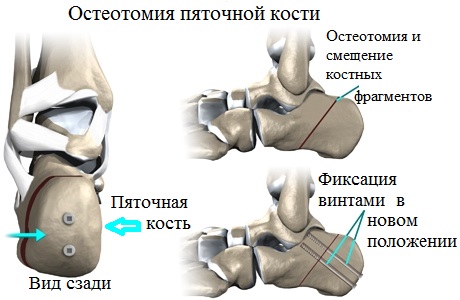
Корригирующая остеотомия (операция) – еще одна хирургическая методика, успешно применяемая для эффективного устранения продольного плоскостопия преимущественно у лиц молодого возраста.
Суть остеотомии заключается в пересечении инструментарием кости, части которой, затем, фиксируются в требуемом (нормальном) положении.
Целью такого хирургического вмешательства является устранение тех или иных деформационных изменений. При этом, именно эта операция считается более предпочтительной альтернативой артродезу, особенно если речь идет о пациентах молодого возраста, чьи суставы обладают природной эластичностью и не имеют значительных разрушений.
Артродез, заключающийся, по сути, в иссечении сустава и дальнейшем его сращении – процедура вынужденная и показанная исключительно в тяжелых случаях, когда иные хирургические методики не эффективны.
При подборе вида операции, оптимально соответствующей конкретной клинической картине, специалист учитывает внушительный спектр различных факторов и индивидуальных особенностей состояния здоровья пациента. Поскольку в медицинской практике весьма часто наблюдается наличие одновременно поперечного и продольного плоскостопия, важно устранить обе разновидности деформационных изменений.
Операции при 4 степени плоскостопия
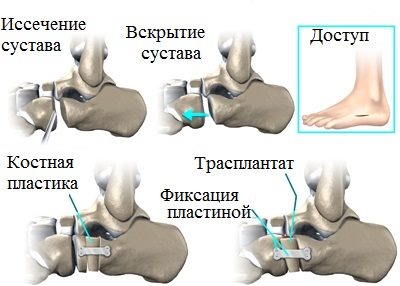
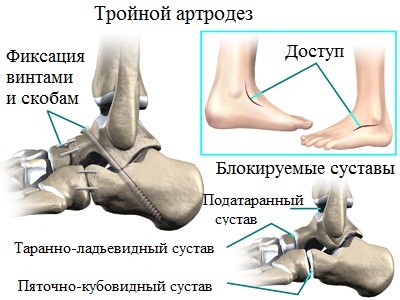
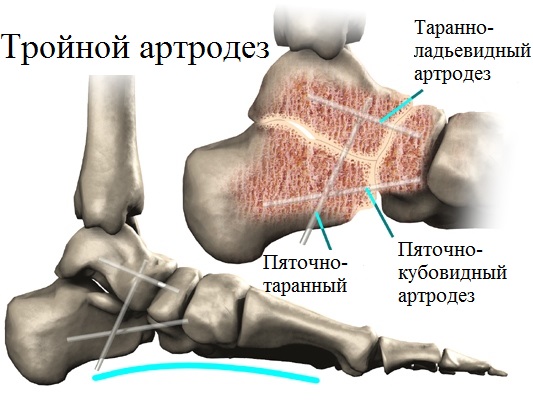
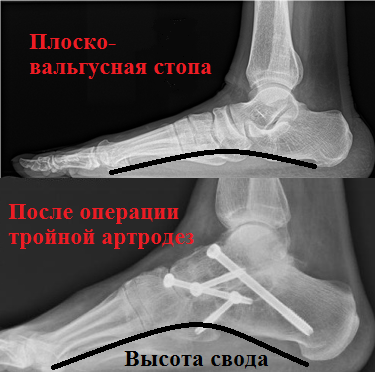
При выявлении у пациента фиксированного ригидного продольного плоскостопия, сопровождаемого значительными деформационными изменениями, специалистами назначается и проводится тройной артродез. Данная операционная методика является оптимальным решением для лиц с плоскостопием 4 степени.
Путем замыкания пяточно-кубовидного, таранно-ладьевидного, а также пяточно-таранного суставов, врачам удается практически полностью устранить вызванные артрозом дискомфортные и болевые ощущения.
Благодаря иссечению изношенных суставов, представляется возможным устранить тяжелую деформацию стоп, восстановить продольный свод, а также избавить пациента от боли. Основным залогом успеха данной хирургической методики является качество применяемых металлических фиксаторов (скоб, винтов, пластины, спиц).
В своей медицинской практике доктор Якушев применяет исключительно новейшие зарубежные металлофиксаторы с высокими показателями биоинертности. Это обеспечивает превосходное соединение и удержание иссекаемых костей до полного их сращения.
В заключение очень важно сказать, что выбор той или иной операционной методики по устранению плоскостопия определяется специалистом в процессе предварительной беседы с пациентом. Это обусловлено тем, что наибольшая эффективность результата напрямую зависит от взаимодействия обеих сторон.
Стоимость услуг
Первичная консультация травматолога-ортопеда
Повторная консультация специалиста
Реконструкция стоп при продольном плоскостопии 1-2 степени.
Реконструкция стоп при продольном плоскостопии 2-3 степени
Реконструкция стоп при продольном плоскостопии 3-4 степени
Изготовление супинаторов по индивидуальному шаблону
Послеоперационный прием травматолога — ортопеда