Беременность внематочная
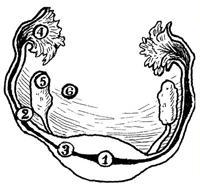
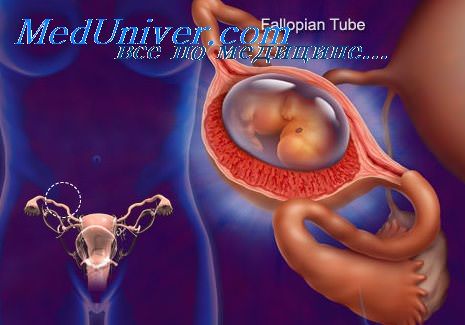
Беременность называют внематочной или эктопической, если имплантация эмбриона происходит не в полости матки. Наиболее частое место имплантации — маточные трубы (98%), редко: яичник, брюшная полость, кишечник, печень, желудок, селезенка. Внематочная беременность приходится на 1 из 200 беременностей.
Возникновение внематочной беременности вызвано нарушением прохождения оплодотворенной яйцеклетки по половым путям женщины, поэтому достигнув соответствующей стадии развития, она прикрепляется до попадания в полость матки. Как правило эти нарушения обусловлены воспалительными изменениями в маточных трубах (хронический сальпингит обнаруживается в случаев эктопической беременности). Сужение маточной трубы, образование сращений и нарушение перистальтики может быть не только исходом воспаления, но и врожденных дефектов, доброкачественных опухолей и кист трубы, эндометриоза труб, околотрубных спаек ( возникающих вторично после перенесенного аппендицита и хирургических операций на органах малого таза и брюшной полости). Прохождение оплодотворенной яйцеклетки нарушается также при недоразвитии маточных труб, гормональном дисбалансе, длительной лактации, психогенном спазме мускулатуры маточных труб.
Брюшная беременность формируется в ограниченном пространстве брюшной полости и чаще всего бывает вторичной, когда происходит выталкивание плодного яйца из трубы в брюшную полость или при повторной имплантации живого эмбриона после трубного аборта. В очень редких случаях происходит донашивание брюшной беременности до срока родов. Трубная беременность прерывается обычно через а при прикреплении плодного яйца в интерстициальном (маточном) отделе трубы может произойти и раньше, даже при задержке менструации на несколько дней. Плодное яйцо обычно погибает, иногда погибший плод мумифицируется, превращаясь в последующем в литопедион (окаменелый плод), который может длительно находится в организме женщины, не нарушая ее самочувствия.
Варианты расположения внематочной беременности:
Внематочная беременность обычно сопровождается теми же изменениями в организме женщины, что и нормальная беременность. Однако матка увеличивается лишь до срока Исходом трубной беременности являются трубный аборт и разрыв трубы. Клинические признаки отличаются чрезвычайным разнообразием в зависимости от локализации плодного яйца и срока беременности, характера прерывания беременности и величины кровопотери. При трубном аборте симптоматика нарастает постепенно. Через несколько недель после задержки менструации у женщины появляются темные кровянистые выделения из влагалища, возникают ноющие или схваткообразные боли внизу живота, отдающие в подложечную и лопаточную области. Периодически появляются чувство слабости, головокружения, кратковременная потеря сознания. Из-за развития анемии появляется бледность кожи и легкая желтушность склер.
При разрыве трубы симптоматика выражена сильнее: внезапно возникают резкие боли внизу живота и в паху, отдающие в плечо, лопатку, прямую кишку. Вследствие массивного внутрибрюшного кровотечения появляются признаки геморрагического шока: холодный пот, резкая бледность кожи, частый малый пульс, падение артериального давления, учащение дыхания, потеря сознания. Иногда острым явлениям предшествуют ноющая боль внизу живота и кровянистые выделения из влагалища.
При других видах эктопической беременности признаки могут быть стертыми, а затем при нарушении беременности быстро развивается экстремальное состояние и острая массивная кровопотеря.
Диагностика: определение скорости нарастания ХГТ в крови (при нормальной беременности он удваивается каждые 2 дня); УЗИ с вагинальным датчиком и органов малого таза; лапароскопия.
Лечение: при любом подозрении на внематочную беременность пациентка должна быть госпитализирована. Хирургическое лечение производится с помощью лапароскопии, в ходе которого производится частичное или полное удаление маточной трубы. С дня послеоперационного периода назначают общеукрепляющие, стимулирующие кроветворение, физиотерапию.
В клинике круглосуточно оказывается неотложная гинекологическая помощь. Созданы комфортабельные условия для пребывания пациенток.
Психотерапевт «СМ-Клиника» рассказала, как беременность влияет на мозг женщины
Рассеянность, забывчивость, плаксивость… Оказывается, эти «прелести» интересного положения контролировать практически невозможно.
«У женщин организм больше зависит от гормонов, чем у мужчин. Именно с изменениями гормонального фона связана цикличность настроения и поведения — так называемые гормональные качели. В первую фазу цикла растет уровень эстрогенов, как следствие, — нормализуется эмоциональный фон. В середине цикла их количество резко снижается, а уровень прогестерона, так же, как при беременности, растет. В конце цикла падает уровень прогестерона — настроение снижается, жизнь теряет краски».
Мышление
Организм во время вынашивания младенца переносит огромный стресс, именно поэтому меняются характер и привычки женщины. Но не только! Для многих становится открытием, что сонливость, токсикоз и перепады настроения — это далеко не все, что их ждет. Неожиданно дают о себе знать хроническая усталость, неспособность сконцентрироваться, провалы в памяти.
С момента зачатия уровень прогестерона растет. И главная причина этого — появление нового гормона — гормона беременности (хорионический гонадотропин), который вырабатывается плацентой плода. Уже на 6-8 день он сообщает всем органам и системам о новом состоянии. Именно прогестерон, концентрация которого повышается в десятки раз, формирует в головном мозге доминанту — установку на выполнение женщиной главной функции в этот период — продолжения жизни. И первыми в процесс перестройки включаются эндокринная и нервная системы. Благодаря прогестерону, беременные женщины сконцентрированы исключительно на том, что происходит с ними здесь и сейчас.
Появление ребенка — это двойное рождение. Женщина превращается в мать, и ее образ мыслей кардинально меняется. На первое место выходят инстинкты самосохранения, продолжения рода, альтруизма и гармонии, исследовательский, доминирования, свободы и сохранения достоинства. Однако не каждая способна принять новую для себя роль. Причины такой ситуации разные: от завышенных требований к будущей маме со стороны близких до ее эмоциональной незрелости. Так возникают невротические расстройства, сопровождающиеся и после родов скачками давления, бессоницей, мигренями.
Психика
В первой половине беременности процессы возбуждения в нервной системе преобладают над процессами торможения. Будущей маме сложно угодить: желания меняются по пять раз на день, впрочем, как и настроение. Мужья списывают все на капризы (ну конечно, ей больше хочется внимания) и запасаются терпением в надежде, что скоро это закончится.
Но не так все однозначно! За девять месяцев в организме женщины вырабатывается больше эстрогенов, чем за всю жизнь, и пика достигают в третьем триместре. Они стимулируют рост матки, нормализуют сосудистый тонус и артериальное давление, способствуют родам. Кроме того, повышается функция щитовидной железы, как следствие, ускоряется обмен веществ, улучшается состояние кожи и волос. Также активизируется функция надпочечников как реакция на стресс, из-за чего может возникнуть пигментация.
Во вторую половину беременности процессы торможения в нервной системе доминируют над процессами возбуждения. В этот период эмоции перестают зашкаливать, женщина становится уравновешенной и спокойной, даже голос становится ниже и монотоннее. При этом появляется сонливость, ослабевают мыслительные функции, начинает подводить память.
Ученые-нейрофизиологи установили, что объем серого вещества у женщины во время беременности снижается на 6%. Таким образом решается задача «отсечения лишнего», что может сделать работу других отделов мозга более эффективной в плане освоения необходимых для материнства навыков. Возможно, этот процесс повышает продуктивность и специализированность отдельных участков мозга. Это помогает матери распознавать потребности младенца и опасности, грозящие ему.
Память
Под влиянием гормона окситоцина начинается родовая деятельность. После родов окситоцин запускает материнский инстинкт и позволяет женщине испытывать невероятную нежность к малышу. Прогестерон же после родов снижается до минимума, и молодые мамы сходят с ума от тревог и беспокойства. А еще от упреков супруга, недовольного забывчивостью любимой. Да, новая роль отодвигает на второй план выполнение задач, не связанных с ребенком. Но это проблема психологическая.
А есть и другая — перестройка гормонального фона и возвращение его к «добеременной» норме. Плюс вечное недосыпание. Отсюда — рассеянность, невозможность сконцентрироваться. Но не стоит паниковать! Во-первых, это временное явление. После родов размер мозга достигает прежнего состояния в течение двух лет, нормализуется и эмоциональный фон.
А во-вторых, изменения в головном мозге происходят на участках, отвечающих за кратковременную память. Так что волноваться о том, что после родов забудется имя суженого, не стоит. Кроме того, далеко не все женщины испытывают такие трудности. Считается, что чем меньше ребенок доставляет волнений маме (у него все в порядке со здоровьем, не плачет по ночам), тем лучше работает ее мозг. К тому же некоторые исследования доказывают, что роды после 35 лет (а это не такая уж и редкость) благотворно влияют на клетки мозга.
Можно ли убрать внематочную беременность таблетками
Медикаментозное лечение стало обычным методом лечения у определенного контингента пациенток с внематочной беременностью. Было установлено, что однократная внутримышечная инъекция 50 мг метотрексата оказывает положительный эффект в отношении прекращения дальнейшего развития эктопической беременности, если размеры плодного яйца не превышают 3 см, у эмбриона отсутствует сердцебиение и в полости малого таза обнаруживается не более 50 мл свободной жидкости.
Амбулаторное динамическое наблюдение за пациентками путем ультразвукового исследования и определения уровня ХГ в крови при консервативном лечении внематочной беременности проводится каждые 2-3 дня до тех пор, пока концентрация ХГ не снизится до 10 мМЕ/мл.
P. Ylostalo et al. опубликовали результаты консервативного лечения метотексатом 83 больных, что составило 26% от общего количества, поступивших в клинику с эктопической беременностью. В 69% была зарегистрирована полная инволюция плодного яйца, и в 18% случаев потребовалось хирургическое вмешательство в связи с ухудшением клинической ситуации и/или выявлением роста уровня ХГ в динамике.
Для оценки эффективности ответа на проводимое лечение может оказаться полезным применение ЦДК. При положительном эффекте консервативной терапии внематочной беременности будет регистрироваться уменьшение размеров плодного яйца и его васкуляризации на фоне снижения уровня ХГ в крови. По данным литературы, аналогичные результаты были получены при введении метотрексата под ультразвуковым контролем непосредственно в ткань эктопически локализованного плодного яйца.
Специалисты ультразвуковой диагностики, проводящие обследование пациенток с внематочной беременностью, должны быть информированы, что в 20% наблюдений хирургически подтвержденной впоследствии внематочной беременности матка и придатки при трансабдоминальной эхографии могут не иметь видимых патологических изменений. Даже при использовании трансвагинального сканирования, в том числе и с ЦДК, может не выявляться убедительных данных, свидетельствующих о наличии эктопической беременности.
На основании приведенных выше данных можно считать, что применение трансабдоминальной или трансвагинальной эхографии в сочетании с цветовым допплеровским картированием и проведением высокочувствительных биохимических тестов на беременность может обеспечивать высокую степень диагностической точности в отношении выявления или исключения у пациенток внематочной беременности.
Важное значение при этом будет иметь сопоставление данных, полученных при ультразвуковом и гормональном (определение ХГ в крови) обследовании. При трансвагинальном сканировании в большинстве наблюдений при маточной беременности плодное яйцо начинает выявляться, когда уровень ХГ в крови пациентки достигает 800-1000 мМЕ/мл (по критериям Второго международного стандарта). Таким образом, вероятность наличия у пациентки эктопической беременности значительно возрастает, если выявляется концентрация ХГ выше указанных пороговых значений, а плодное яйцо в полости матки не обнаруживается.
Следует ожидать, что более ранняя диагностика данной гинекологической патологии будет способствовать улучшению клинических исходов, поскольку позволит повысить частоту успешного лечения пациенток с помощью методов медикаментозной терапии и органосохраняющей хирургии. Последующее наблюдение с использованием цветовой допплерографии на фоне проведения этих методов лечения также будет повышать их эффективность, поскольку оно позволяет следить за изменениями васкуляризации хориона и сердечной деятельности эмбриона.
Признаки внематочной беременности на раннем сроке
При подозрении на внематочную беременность важно незамедлительно обратится к врачу при первых же ее признаках. Для этого каждая женщина должна знать, как определить внематочную беременность.
Иногда плодное яйцо прикрепляется и начинает развиваться вне матки. Такое развитие беременности может угрожать здоровью и жизни женщины. Ведь единственный орган, способный увеличиваться вместе с ростом ребенка, это матка. Все остальные органы, в которых возможна патологическая беременность, во время роста и развития плода просто разорвутся, что приведет к внутреннему кровотечению.
Опасность заключается в том, что симптомы внематочной беременности на ранних сроках можно не заметить сразу. Лишь когда возникает реальная угроза жизни женщины, начинают проявляться специфические признаки внематочной беременности:
При появлении одного или нескольких из выше перечисленных симптомов, необходимо срочно обратиться к гинекологу, который назначит ультразвуковую диагностику и анализ на ХГЧ. Внематочная беременность подтверждается на УЗИ, если по результатам исследования плодное яйцо обнаруживается вне полости матки. ХГЧ при внематочной беременности значительно ниже нормы. Именно этот анализ может помочь гинекологу поставить правильный диагноз, ведь признаки внематочной беременности часто схожи с другими аномалиями и воспалительными процессами в брюшной полости.
Показывает ли тест внематочную беременность? Результаты теста при внематочной беременности будут такими же, как и при ее нормальном развитии, ведь независимо от места положения плодного яйца, организм беременной женщины начинает вырабатывать гормон ХГЧ, а реагент, содержащийся в тесте, реагирует именно на его наличие в организме.
Причины внематочной беременности довольно-таки разнообразны. Это могут быть и воспалительные процессы в полости матки или придатков, и аборты и другие перенесенные хирургические вмешательства в половую систему женщины, и заболевания, передающиеся половым путем, и наличие внутриматочной спирали. Курение и возраст ближе к 40 годам также являются факторами риска развития внематочной беременности.
Чтобы предупредить проблему, необходимо заботиться о своем здоровье, вовремя лечить воспалительные заболевания, а перед планированием беременности сдать все необходимые анализы и соблюдать рекомендации врача. Если не удалось избежать внематочной беременности, перед следующей попыткой зачатия следует пройти обследования для того, чтобы выявить и устранить причину проблемы.
Рекомендации пациентам после хирургической операции
Вы проснетесь в палате реанимационного отделения. Анестезиолог и медсестра/медбрат будут следить за температурой вашего тела, пульсом, артериальным давлением и другими показателями. Во время операции Вам могут ввести катетер в мочевой пузырь для отслеживания количества выделяемой мочи. Вам также установят плевральную дренажную трубку, подсоединенную к дренажному устройству. После операции в течение первых часов/суток ваш голос может слегка отличаться от обычного, это нормально. Вы можете остаться в реанимационной палате в течение одних или нескольких суток, в зависимости от вашего состояния после операции. Затем вас переведут в палату на хирургическом отделении, где Вы лежали изначально.
Часто задаваемые вопросы
Буду ли я испытывать боль после операции?
Вы будете испытывать болевые ощущения после операции, это нормально. Ваш лечащий врач и медсестра/медбрат будут часто спрашивать вас о болевых ощущениях и давать обезболивающие лекарства по мере необходимости. Если боль не утихает, сообщите об этом врачу или медсестре/медбрату. Обезболивание крайне необходимо для того, чтобы вы могли откашливаться, глубоко дышать, а также вставать с постели и ходить. Помните, что прием обезболивающих препаратов может привести к возникновению запоров (задержка стула в сроке более 2-3 дней). В случае возникновения запора обратитесь к лечащему врачу. При выписке ваш лечащий врач даст рекомендации о приеме обезболивающих препаратов.
Что такое плевральный дренаж и зачем он мне?
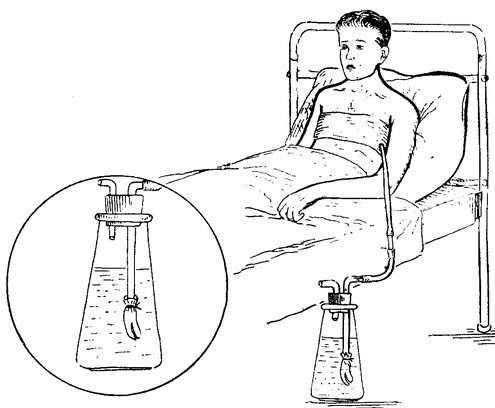
Плевральная дренажная трубка представляет собой гибкую трубку для отвода крови, жидкости и воздуха, скапливающихся в плевральной полости после операции. Эта трубка устанавливается между ребрами в пространство между грудной клеткой и легкими (см. рисунок 1).
Плевральный дренаж и плевральная банка.
Сроки дренирования плевральной полости индивидуальны для каждого пациента. Удаление плеврального дренажа производится лечащим врачом при соблюдении 2х условий: 1) количество выделяемой жидкости не превышает 200мл/сутки 2) отсутствие поступления воздуха по дренажу
Почему важно ходить после операции?
Ходьба помогает предотвратить образование сгустков крови в ногах. Она также снижает риск возникновения других осложнений, например, пневмонии. Во время пребывания в больнице в послеоперационном периоде постарайтесь поставить себе задачу ежедневно проходить по 1,5-2км.
Смогу ли я принимать пищу после операции?
Вы постепенно вернетесь к привычному рациону питания, когда будете к этому готовы. Ваш лечащий врач предоставит вам дополнительную информацию.
Могу ли я принимать душ?
Вы можете принять душ через 48 часов после удаления плевральной дренажной трубки. Теплый душ расслабляет и помогает уменьшить мышечную боль. Старайтесь избегать контакта раны с водой, до момента ее полного заживления. В случае если вы все же намочили повязку – обратитесь к своему лечащему врачу для смены повязки.
Когда ко мне смогут прийти посетители?
Посетители могут навещать вас, как только вас переведут из реанимационной палаты на хирургическое отделение. Часы, в которые разрешено посещение вы можете узнать у вашего лечащего врача на отделении.
Когда меня выпишут из больницы?
Продолжительность вашего пребывания в больнице зависит от многих факторов, например, от вида перенесенной операции и успешности восстановления. Вы будете оставаться в больнице до тех пор, пока ваш лечащий врач не посчитает, что вы готовы вернуться домой. Ваш врач сообщит вам, в какой день и в какое время вы можете ожидать выписки. Ваш врач скажем вам, если вам будет необходимо остаться в больнице дольше запланированного времени. Ниже приводятся примеры причин, по которым вам может понадобиться остаться в больнице на более длительное время:
Длительность присутствия болевых ощущений и дискомфорта в области операционного доступа у каждого человека разная и зависит от большого количества факторов. Так, болезненные ощущения после открытых операций будут более сильными и длительными нежели чем после видеоторакоскопических и роботических операций. У некоторых людей боли в области послеоперационной раны, ощущение стянутости или ломота в мышцах могут продолжаться в течение 6 месяцев или дольше. Это не означает, что с вами что-то не так. Следуйте приведенным ниже рекомендациям. Принимайте обезболивающие лекарства в соответствии с указаниями врача и по мере необходимости. Позвоните вашему врачу, если назначенное лекарство не снимает боль. Не садитесь за руль и не употребляйте спиртные напитки, если вы принимаете рецептурное обезболивающее лекарство. По мере заживления послеоперационных ран боль будет становиться слабее, и вам будет требоваться все меньше обезболивающего лекарства. Для облегчения боли и дискомфорта подойдут легкие обезболивающие средства, нестероидные противовоспалительные препараты: кетанов, ибупрофен (нурофен-экспресс), найз (нимисулид), ксефокам (лорнаксикам), диклофенак, а также другие препараты этой группы. Обезболивающие лекарства должны помочь вам по мере возврата к привычному образу жизни. Принимайте достаточное количество лекарства, чтобы вы могли спокойно выполнять упражнения. Помните, что небольшое усиление боли при повышении уровня активности является нормальным. Следите за временем приема обезболивающих лекарств. Обезболивающие лекарства наиболее эффективны через 30–45 минут после их приема. Лучше принимать лекарство при первом появлении боли и не ждать ее усиления.
Как мне ухаживать за послеоперационными ранами?
После операции у вас останется несколько разрезов. Расположение разрезов будет зависеть от типа выполненной операции. Они будут выполнены в месте проведения операции и в месте стояния плевральной дренажной трубки. У вас может возникнуть некоторое онемение под и над разрезом, а также по ходу межреберья, где выполнен разрез. Вы также можете ощущать покалывание и повышенную чувствительность в зоне вокруг разрезов в процессе их заживления. Ко времени выписки из больницы послеоперационные раны начнут заживать.
Ежедневно меняйте повязку на ране и обрабатывайте рану с использованием кожных антисептиков/бриллиантового зеленого/бетадина (обратитесь к своему лечащему врачу для разъяснения принципов ухода за послеоперационными ранами).
При выписке вашим лечащим врачом будут даны рекомендации о сроках снятии швов с послеоперационных ран. Для этого вам необходимо будет обратиться к хирургу в поликлинику по месту жительства.
В случае если после выписки из стационара в ваших послеоперационных ранах появились выделения – свяжитесь с вашим лечащим врачом.
Чем мне следует питаться дома?
Соблюдение сбалансированной диеты с высоким содержанием белка поможет вам быстрее восстановиться после операции. Ваш рацион должен включать источник здорового белка при каждом приеме пищи, а также фрукты, овощи и цельные злаки.
Как я могу предотвратить возникновение запоров?
После операции ваш стул изменится. Возможны проблемы с опорожнением кишечника (отделением кала). Если можете, пейте по 8 стаканов (250-300 мл каждый, всего 2 л) жидкости ежедневно. Пейте воду, соки, супы, молочные коктейли и другие напитки без кофеина. Напитки с кофеином, такие как кофе и сладкая газированная вода, выводят жидкость из организма. Для лечения запоров применяются как рецептурные, так и безрецептурные лекарственные средства. В случае возникновения запоров начните с 1 из следующих безрецептурных препаратов: Докузат натрия (Норгалакс) 100 мг. Принимайте по 3 капсулы один раз в сутки. Это средство размягчает стул и вызывает лишь незначительные побочные эффекты. Сенна 2 таблетки перед сном. Это стимулирующее слабительное средство, которое может вызывать спазмы.
Как я могу ускорить процесс восстановления?
Выполняйте физические упражнения не менее 30 минут в день. Это позволит вам окрепнуть, улучшит ваше самочувствие и будет способствовать выздоровлению. Включите в расписание вашего дня ежедневную прогулку. Подойдут просто прогулки по улице, ходьба на тренажерной дорожке. Если погода не очень подходит для пеших прогулок, можно провести время в торговом центре. В качестве тренировки подойдет также подъем по лестнице. Вернувшись домой продолжайте делать глубокую дыхательную гимнастику и упражнения, стимулирующие откашливание. Пейте жидкости, чтобы мокрота не была густой и легко отхаркивалась. Спросите у своего врача, сколько жидкости вам следует выпивать ежедневно. Для большинства людей это будет не менее 8–10 стаканов (объемом 250-300 мл) воды или других жидкостей (например, соков) в день. В зимние месяцы включайте в спальне увлажнитель воздуха. Соблюдайте инструкции по очистке этого устройства. Часто меняйте в нем воду. Избегайте контактов с людьми, у которых болит горло или наблюдаются симптомы простудных заболеваний или гриппа. Все это может стать причиной развития инфекции.
Не употребляйте спиртные напитки, особенно если вы принимаете обезболивающее лекарство.
Не курите. Курение сигарет всегда будет вредно для вашего здоровья. В период восстановления после операции оно особенно опасно. Курение приводит к сужению кровеносных сосудов. Это уменьшает количество кислорода, поступающего к ранам в процессе их заживления, что заметно замедляет процесс регенерации. Помните, если вы не в состоянии отказаться от курения самостоятельно, вы можете обратиться в «Центр помощи в отказе от табакокурения», расположенный на территории СПб НИИФ, связавшись с ними по горячей линии (+7 (812) 775-75-55).
Могу ли я вернуться к обычным делам?
Очень важно, чтобы после операции вы вернулись к своим обычным делам. Распределите их выполнение на весь день. Пешие прогулки и подъемы по лестнице являются превосходной физической нагрузкой. Постепенно увеличивайте расстояние, которое вы проходите пешком. Поднимайтесь по лестнице медленно, отдыхая и останавливаясь по мере необходимости. Выполняйте легкую работу по дому. По мере сил старайтесь вытирать пыль, мыть посуду, готовить простые блюда и выполнять другие дела. Занимаясь делами, задействуйте ту руку и плечо, со стороны которых проводилась операция. Например, мойтесь, расчесывайте волосы, доставайте вещи с полки шкафа именно этой рукой. Это поможет восстановить функции руки и плеча в полном объеме.
Вы можете вернуться к привычной сексуальной жизни, как только заживут послеоперационные раны, и вы не будете испытывать при этом боль или слабость.
Ваш организм сам подскажет вам, когда вы переутомляетесь. Увеличивая интенсивность нагрузок, следите за реакцией организма. Вы можете заметить, что у вас больше сил по утрам или во второй половине дня. Планируйте свои дела на то время дня, когда вы чувствуете себя энергичнее.
Нормально ли чувствовать усталость после операции?
Обычно у человека после операции меньше сил, чем обычно. Продолжительность восстановления у всех разная. Повышайте активность с каждым днем по мере ваших возможностей. Всегда соблюдайте баланс между периодами активности и периодами отдыха. Отдых — это важный фактор вашего выздоровления. Возможно, вам потребуется некоторое время, чтобы вернуться к обычному режиму сна. Старайтесь не спать в течение дня. Вам также поможет душ перед сном и прием назначенных обезболивающих лекарств.
Когда я смогу водить машину?
Могу ли я лететь на самолете?
Не летайте на самолете, пока это не разрешит ваш лечащий врач, в первые месяцы после операции старайтесь воспользоваться другими видами транспорта или вовсе откажитесь от поездок на дальние расстояния.
Когда я смогу вернуться на работу?
Сроки возвращения на работу зависят от того, какая у вас работа, какую операцию вы перенесли, и как быстро восстанавливается ваш организм. Если для возвращения на работу вам необходима справка, обратитесь к вашему врачу.
Когда я смогу поднимать тяжести?
Прежде чем поднимать тяжести, проконсультируйтесь со своим врачом. Обычно не рекомендуется поднимать ничего тяжелее обычного пакета с продуктами (5 кг) в течение как минимум 1 месяца после операции. Спросите у своего врача, как долго вам следует воздерживаться от поднятия тяжестей. Это зависит от типа перенесенной операции.
К каким врачам мне нужно обратиться после операции?
Во время выписки из стационара ваш лечащий врач отдаст вам на руки выписной эпикриз с дальнейшими рекомендациями. В случае необходимости консультации каких-либо специалистов, в эпикризе будет это указано.
По каким вопросам стоит связываться с лечащим врачом?
Иногда в послеоперационном периоде пациента могут беспокоить следующие состояния:
А также если у вас возникли любые вопросы или опасения, касательно вашего здоровья – свяжитесь со своим лечащим врачом.