Круропластика (увеличение голени)
Круропластика (увеличение голени) – операция, которая производится хирургическим путем, и направленная на изменение объема и формы голеней. Операция осуществляется с помощью установки силиконовых имплантатов.
Смотреть все фото ДО и ПОСЛЕ круропластики
Первые хирургические операции по улучшению формы голени выполнялись пациентам, которые в результате травм или заболеваний получили ее деформацию. Операции не могли исправить функциональные повреждения нижних конечностей, но при этом улучшение внешнего вида пациенты воспринимали позитивно.
Первые хирургические вмешательства делались с использованием имплантатов из единого блока силикона, который обрабатывался до требуемого размера перед самой операцией. Первую операцию по исправлению голеней выполнил хирург из Канады L.N Carsen в 1972 году. Операция по увеличению голеней прошла успешно. Через некоторое время после этого Dow Corning с другими компаниями запустили в производство имплантаты для увеличения голеней. Французский хирург J. Glitzenstein в 1979 году обнародовал первые результаты по употреблению имплантатов из силикона для исправления атрофии мышц у пациентов, которые перенесли полиомиелит. Немного погодя L.N.Carsen известил о таких же исследованиях. В настоящее время эта операция практикуется не только для исправления формы голеней у пациентов, которые перенесли травму и заболевание, а также у тех, которые жалуются на неполный объем икроножных мышц.
Показания к операции по коррекции голеней
Показания делятся на две группы: эстетические или медицинские.
| Эстетические показания: | Медицинские показания: |
| определяет сама пациентка, свидетельство которой основываются на ее же представлениях о том, как должны выглядеть ее ноги. Как показывает практика, не все пациентки могут объективно оценивать свои представлении о ноге. В таком случае нужно с осторожностью рекомендовать операцию по пластике голени. | в результате определенных травм или заболеваний вторичная атрофия мышц, которая может быть, как врожденной, так и приобретенной. |
Чтобы разобраться, кому более подходит увеличение голеней, нужно понять, что для вас значит термин “идеальные ноги”, кроме этого нужно выяснить, какие бывают деформации нижних конечностей.
Форма ног и возможные искривления
У формы ног есть такие особенности: половые, возрастные, национальные, кроме этого, представление о красивых ногах у разных этнических коллективов может существенно различаться. Для России, к примеру, это стройные, прямые ноги.
А. А. Артемьев дал точное определение термина “идеальные ноги”, он сказал, что совершенная форма ног обозначается наличием трех веретенообразных дефектов внутреннего контура, которые ограничиваются промежностью, мягкими тканями в икроножных мышцах и лодыжками, а также сомкнутыми суставами коленей.

При помощи рентгенологического исследования можно определить механическую ось нижней конечности. Снимок делается в положении стоя, при этом захватывает три сустава тазобедренный, коленный, голеностопный. Линия проведенная через все три сустава поможет определить не только наличие искривления, но и его тип.
На рисунке B показана О-образная деформация нижних конечностей. В данном центр коленного сустава находится кнаружи от механической оси. Внешне это проявляется наличием веретенообразного дефекта внутреннего контура от промежности до сомкнутых лодыжек. Причиной на это служит анатомические особенности строения костей нижней конечности.
На рисунке С показана Х-образная деформация нижних конечностей. В данном случае коленный сустав смещен кнутри от механической оси. При осмотре это проявляется отсутствием смыкания лодыжек, когда бедра сомкнутые. Причина кроется в анатомических особенностях костей нижней конечности.
В случае D основная проблема заключается в том, что есть недостаток объема внутренней части голеней. В данном варианте проблема решается с помощью контурной пластики голени. Контурная пластика голени – хирургическая операция, цель которой заключается в увеличении внутреннего объема голени. Это происходит с помощью установки имплантатов, которые состоят из мощной оболочки эллипсовидной формы, которая заполнена когезивным силиконовым гелем.
Имплантаты для круропластики
Ассиметричные имплантаты отличаются от симметричных максимальным профилем в верхней трети имплантата. Ассиметричных и симметричных моделей существует несколько. На рисунке выше есть модельный ряд имплантатов для контурной пластики голеней, производителем которого является Евросиликон.
 |  |
Модельный ряд имплантатов для голеней Политех состоит ассиметричных и симметричных моделей.
Техника операции по увеличению голеней
Круропластика делается под спинальной анестезией. Специальный имплантат устанавливается через разрез в подколенной ямке длинной 3-4см. Его размер и форма заранее подбирается на консультации.
Имплантат должен быть установлен таким образом, чтобы быть продолжением мышцы, и моделировать ее естественную форму. После установки имплантата рана ушивается, накладывается стерильная повязка, одеваются специальные компрессионные чулки.
Схема расстановки имплантата в тканях голени после окончания операции.
Ход операции
Данная хирургическая операции не относится к категории сложных. По времени она занимает, в среднем, 40 минут, после чего пациента переводят в послеоперационную палату.
Круропластика выполняется под региональной анестезией. Анестезиолог для обезболивания использует спинальную анестезию. Во время операции ноги пациента ничего не чувствуют, а сам пациент по желанию может или спать или находиться в сознании. Через 2-3 часа после операции чувствительность восстанавливается.
Ход операции включает в себя несколько частей:
1. В палате, непосредственно перед операцией, выполняется разметка, которая определяет границы установки имплантата и место разреза. Операция выполняется в положении лежа на животе.
2. С помощью антисептиков обрабатываются ноги. Операционное поле изолируется стерильными простынями.
3. Через разрез 3-4см в подколенной складке рассекается кожа, подкожная клетчатка и фасция голени. Под фасцией медиальной головки икроножных мышц согласно предоперационной разметки создается имплантационный карман. По размеру имплантационный карман должен соответствовать выбранной модели имплантата.
| Момент установки симметричного имплантата Евросиликон 110см.куб. |
4. Установка эндопротеза и корректировка, при необходимости, его месторасположения. Имплантат размещается под фасцией медиальной головки икроножных мышц.
5. Ушивание операционной раны. Хирург зашивает фасцию, подкожную клетчатку, после чего накладывает косметический шов кожу.
6. С помощью медицинской повязки рану закрывают и одевают компрессионные чулки.
Реабилитационный период после операции
Период после операции на круропластику совмещает в себя умеренные боли в подколенных областях, это связано с натяжением ушитой подколенной фасции. Мгновенно после операции пациенту нужно ходить в туфлях на каблуке, длина которого составляет 5см, это уменьшит боль. В стационаре пациент проводит 24 часа. Снятие швов будет на 7-10 день после операции, рекомендуется носить компрессионные чулки. Первую неделю-две лучшим решением будет взять заслуженный отпуск, для того, чтобы восстановиться после операции.
Возможные осложнения после круропластики
Как и любая хирургическая операция круропластика может сопровождаться осложнениями. Осложнения есть как и общие, так и специфические для этой операции. В целом, круропластика редко приводит с серьезным осложнениям, но знать о них надо.
Кровотечение – это ограниченное скопление крови в имплантационном кармане, что приводит в послеоперационном периоде к болезненности, невозможности наступать на ногу с полной нагрузкой. Встречается очень редко с вероятностью 0,5%-2% от всех выполненных операций. Наилучшее решение как можно быстрее удалить гематому и промыть имплантационный карман.
Нагноение операционной раны. Исключительно редкое осложнение с которым я никогда не сталкивался. Возможно скорее теоритически нежели практически. Если такое все-таки произошло, то придется имплантат удалять, а после того как закончится лечение снова возвращаться к операции, но не ранее чем через год после заживления раны. В данной ситуации лечение нагноения происходит по общим принципам лечения гнойных ран.
Капсулярная контрактура – специфическое осложнение для этой операции. Это осложнение можно рассматривать как реакцию непереносимости на материал из которого изготовлен имплантат.
В области вокруг имплантата образуется плотная ткань, которая со временем сдавливает имплантат, что, в свою очередь, приводит к деформации контура голени. Встречается крайне редко. За свою практику видел только 2 случая. Причина – гиперчувствительность к материалу имплантата.
Лечение капсулярной контрактуры хирургическое в два этапа. Первый этап это удаление имплантата. Второй этап установка нового имплантата через 6-12 месяцев после удаления.
Дистопия имплантата – смещение имплантата в сторону от места установки. Проявляется асимметрией контура голеней, в особенно запущенных случаях неестественной формой голеней. Решение данной проблемы – переустановка имплантата в правильное положение.
 |
| Неправильная установка больших имплантатов и как следствие контурирование. |
Довольно распространенное осложнение связанное с выбором слишком большого имплантата. Многие пациенты настаивают на имплантатах большего размера полагая, что так будет лучше. При выборе имплантата надо учитывать, что через год после операции объем голени будет больше чем сразу после операции.
Лечение контурирования имплантатов хирургическое и очень часто в два этапа, сначала удаление, а затем через 6-12 месяцев установка более подходящего имплантата.
Асиметрия – различие в форме голеней. При этом имплантаты установлены правильно. В большей степени, это есть не результат операции, а анатомо-физиологическая особенность пациента. Чаще всего это связано с природной асимметрией мышц голени. После операции некоторая асимметрия может сохраняться или даже усильтся.
Серома – скопление серозной жидкости вокруг имплантата. Причина – реакция тканей на инородное тело. В большинство случаях проходит без лечения. Редкое осложнение котрого я лично не встречал ни разу.
 |
| Умеренная гипертрофия рубцов после операции. Рубец незначительно выпирает над поверхностью кожи. Специального лечения не требуется. |
Грубые рубцы – образование грубых, гипертрофированных, келоидных рубцов процесс связанный с особенностями образования соединительной ткани. Есть две основных причины образования грубых рубцов:
Частота такого осложнения 1-3% от всех выполненных операций. Поскольку круропластика не сопровождается сильным натяжением на края раны, то вероятность такого осложнения невелика. Лечение заключается в применении специальных мазей и ношении фиксирующих пластырей.
Повреждение сосудов и нервов – крайне редкое осложнение, которое связанно с грубой техникой операции. Чаще всего, это может быть повреждение малого или большого кожного нерва, которые находятся в близости от кожного разреза. В данном случае пропадает чувствительность кожи по наружной или внутренней поверхности голеней.
Можно ли удлинить кости
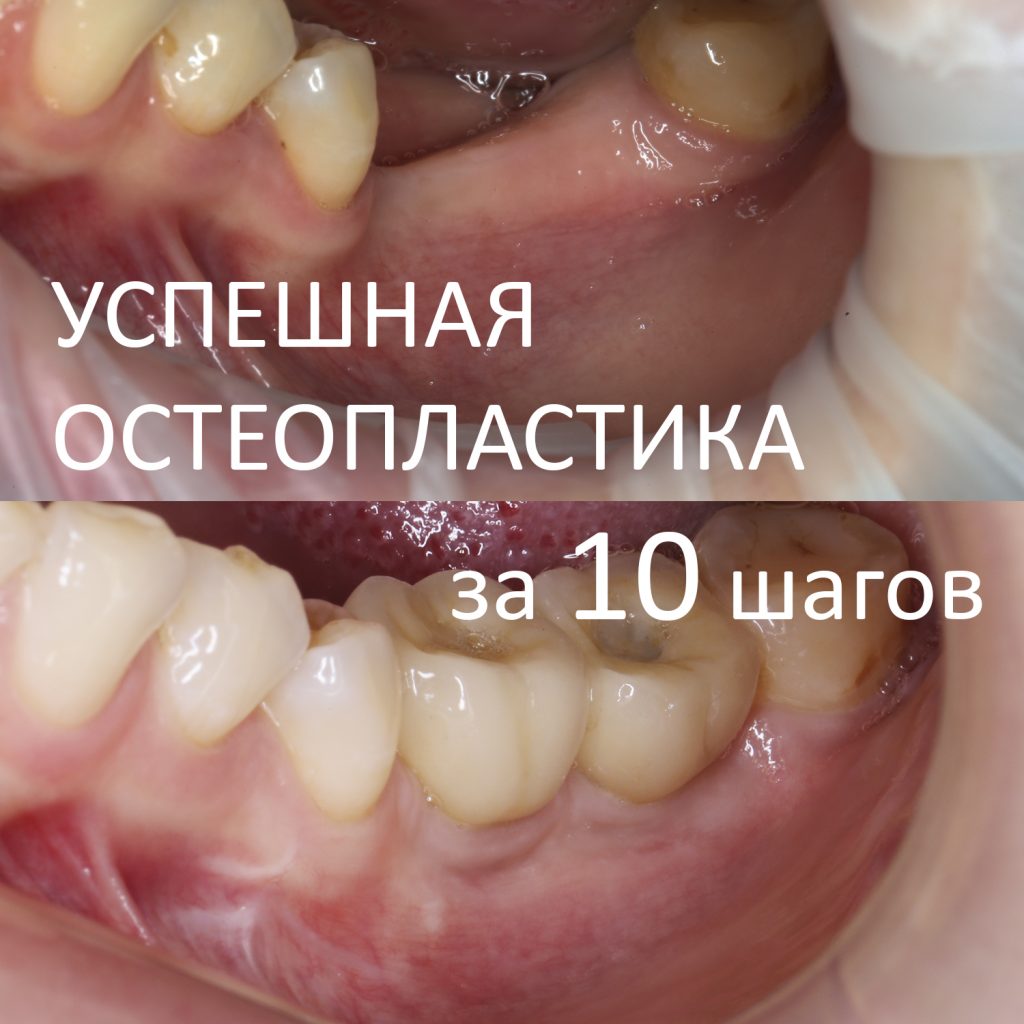
Успешное наращивание костной ткани за 10 шагов
Дабы быстро въехать в тему, я рекомендую почитать статьи с хэштегом остеопластика и имплантация на этом сайте. Ты найдёшь здесь много всего про наращивание костной ткани, хватит на несколько дней чтения. Для того, чтобы подготовить все эти материалы к публикации, мне пришлось затратить много сил, средств, нервов и времени, а также сделать достаточное количество ошибок. Надеюсь, информация не пропадёт зря.
К сожалению, я столкнулся с тем, что многие доктора вовсе не хотят вникать в детали и нюансы, им достаточно простого алгоритма действий. Они всерьёз считают, что от точности повторения методики зависит качество проведённого хирургического лечения. Такое бездумное подражательство – одна из главных причин неудачных результатов не только в остеопластической хирургии, но и в медицине вообще. Нельзя работать только руками, пока мозг остаётся в режиме гибернации.
Поэтому сегодня я постараюсь свести воедино столь любимые тобой алгоритмы (или то, что все называют словом “протоколы”) с известными теоретическими знаниями и опытом. Прошу простить мне менторский тон и обращение на “ты” – как и всё вокруг, я учусь быть проще и обходиться без высокопарных эпитетов.
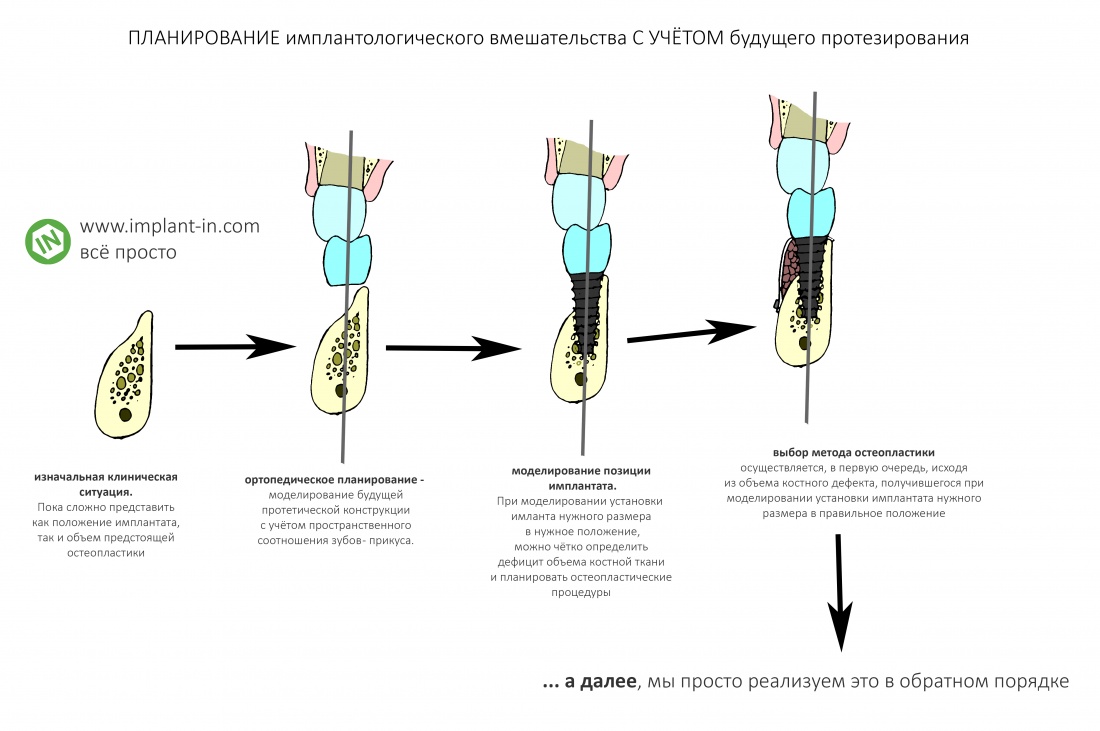
Итак, у тебя есть пациент, которому для правильной установки имплантатов нужно сделать остеопластику. Я подчеркну: у тебя есть ПАЦИЕНТ, а не кейс, не клинический случай, не история болезни. К тебе, блин, обратился ЖИВОЙ ЧЕЛОВЕК с проблемой, решение которой он ДОВЕРИЛ тебе.
В ближайшие несколько месяцев его самочувствие, здоровье и мироощущение, не говоря уже о надеждах и качестве жизни, будут зависеть от тебя. Не нужно обращаться с ним как с бараньей башкой, которую ты “успешно прооперировал” на недавнем мастер-классе.
Пациент – это не объект, на котором ты будешь “оттачивать свои мануальные навыки” или “тренироваться” или “пробовать новую методику” или что-то там еще, нужное исключительно тебе.
Если ты видишь возможность обойтись без остеопластики – откажись от неё.
Если ты видишь возможность реализации простых решений – используй их.
Если сомневаешься и не знаешь, что делать – просто передай пациента другому, более компетентному доктору, взывания к коллективному интернет-разуму во всяких мирах стоматологов и на других недопрофессиональных форумах – это, как минимум, попахивает идиотизмом.
Вернёмся к пациенту, которому ДЕЙСТВИТЕЛЬНО НУЖНА остеопластическая операция, без неё в его клиническом случае невозможно следовать имплантологическому правилу #2, то есть установить имплантаты правильного размера в правильное положение.
ШАГ 1. Избавься от стереотипов.
Конечно, я могу приводить в пример не личный опыт, а погрузить тебя в статистические данные и т. д…. Но всё это хрень, всего лишь способ манипуляции мнениями – правильной статистической выборкой можно доказать всё, что угодно.
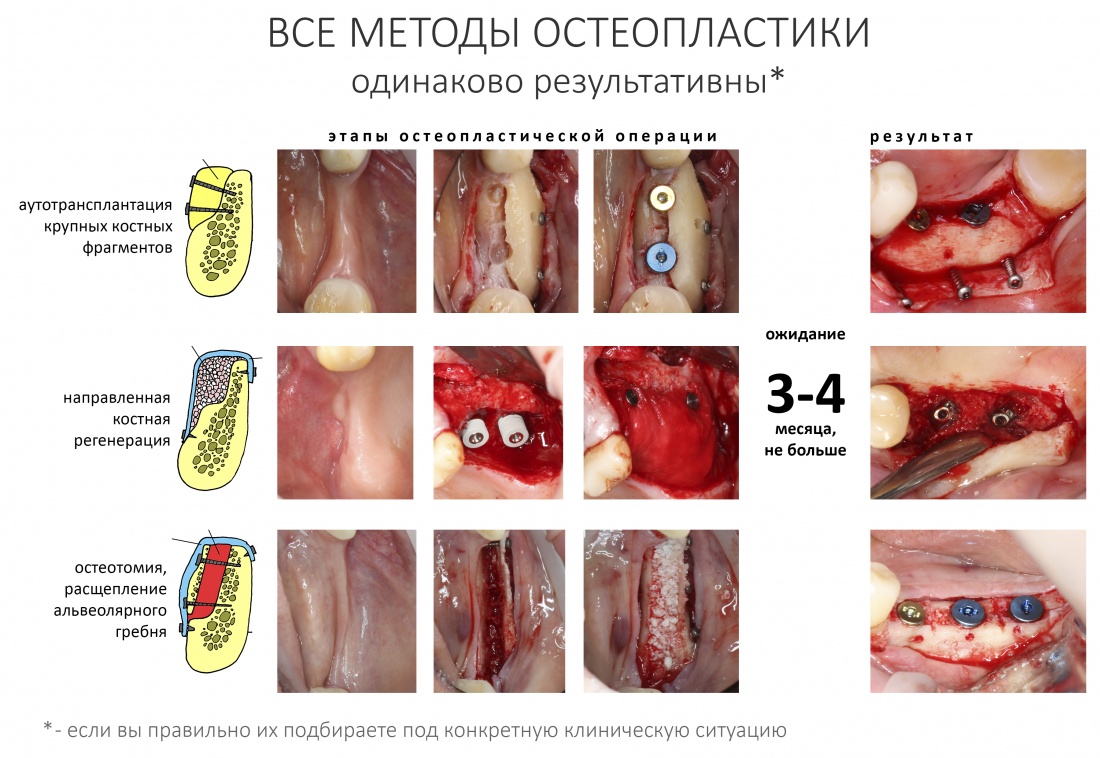
Давай лучше вспомним о том, что все методы остеопластики имею одинаковую биологическую сущность, в основе которой лежит регенерация (нормальный физиологический процесс), а “наращивая кость”, мы лишь создаём условия для регенерации кости, по сути, никак на неё не влияя.
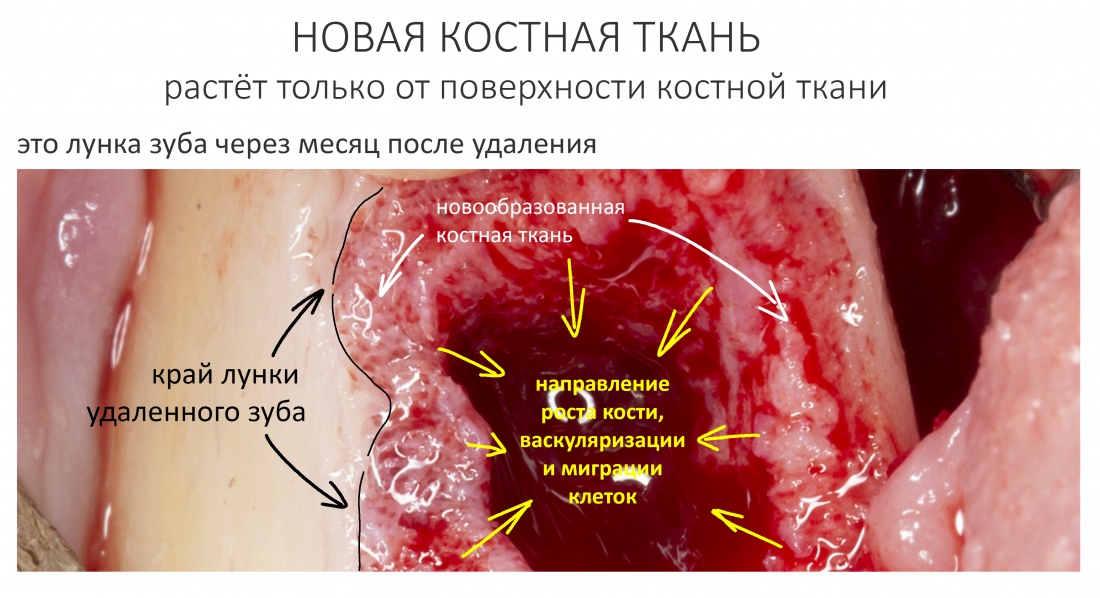
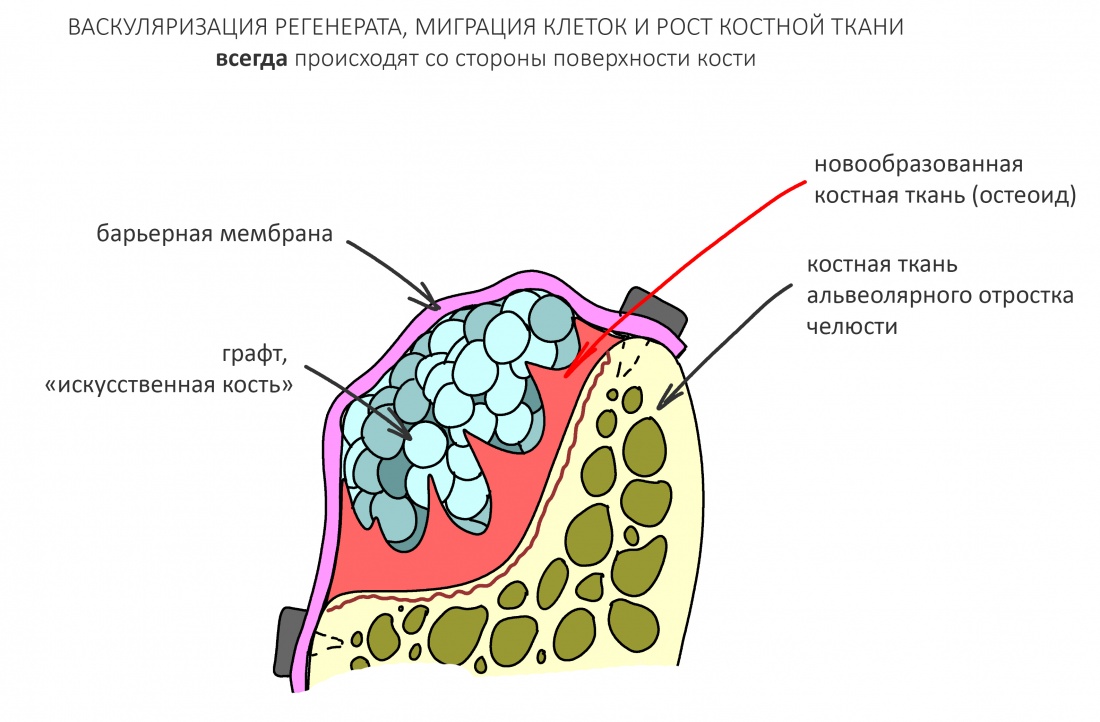
– костная ткань образуется только из костной ткани. Если мы с тобой не говорим об избыточной фарме и клеточной инженерии (а мы щас об этом не говорим), то лучше не рассчитывать на иные источники костеобразования. В качестве наглядного примера покажу тебе костную лунку через месяц после удаления зуба:
обрати внимание, что рост кости идёт от периметра к центру костного дефекта, и никак иначе. Таким же образом происходит васкуляризация регенерата, миграция остеобластов (делящихся клеток кости) в графт и т. д. – от поверхности кости и далее.
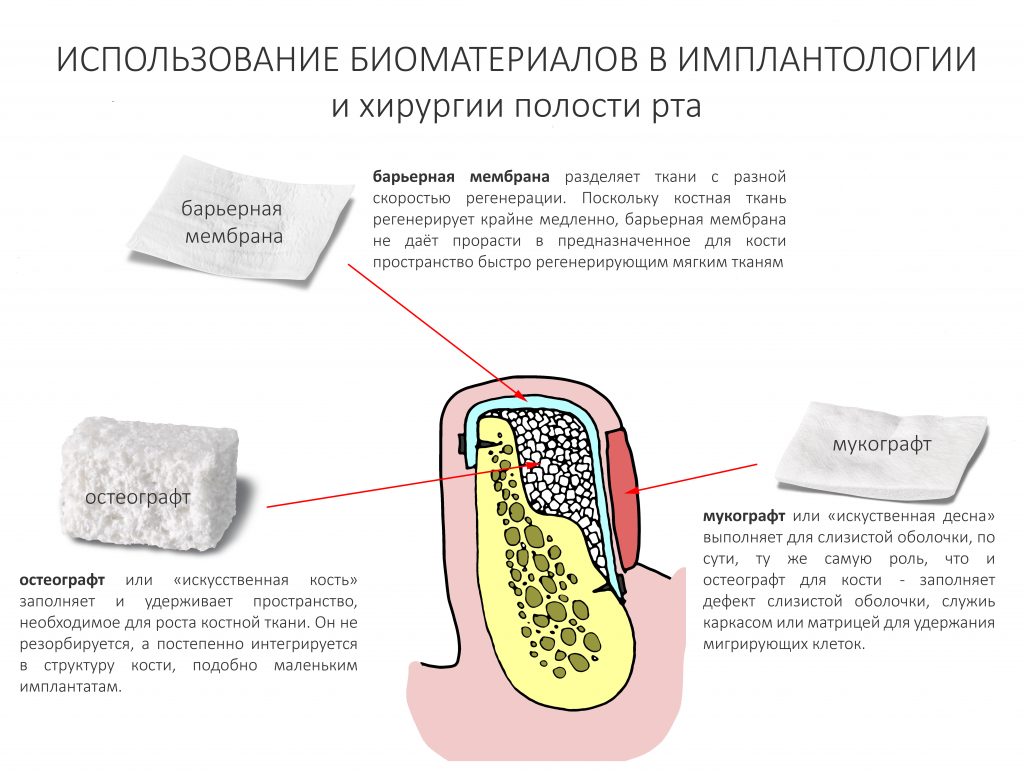
– биоматериалы никак не влияют на регенерацию. Даже если некоторые доктора и производители графтов утверждают обратное – любые биоматериалы ухудшают качество костной ткани. То, что получается после их применения – сложно назвать костью в гистологическом смысле слова. А потом не нужно толкать их везде и в большом количестве. Использование биоматериалов в остеопластической хирургии – это компромисс, на который мы вынуждены идти, чтобы снизить сложность и травматичность хирургической операции.
ШАГ 2. Правильно интерпретируй данные клинических исследований
Есть диагностические данные, которые важны при планировании лечения и выборе метода остеопластики. А есть те, на которые можно забить. Например, ты можешь забить на анализ мочи и крови, поскольку в организме нет ничего более непостоянного, чем показатели крови и мочи. Выбирая метод наращивания костной ткани, ты не будешь смотреть на количество сегментоядерных нейтрофилов в крови и уровень креатинина в моче.
Тебе нужны немного другие данные:
Да, друг мой, это два главных пункта, на которых строится выбор метода остеопластики. Всё остальное влияет на него значительно меньше.
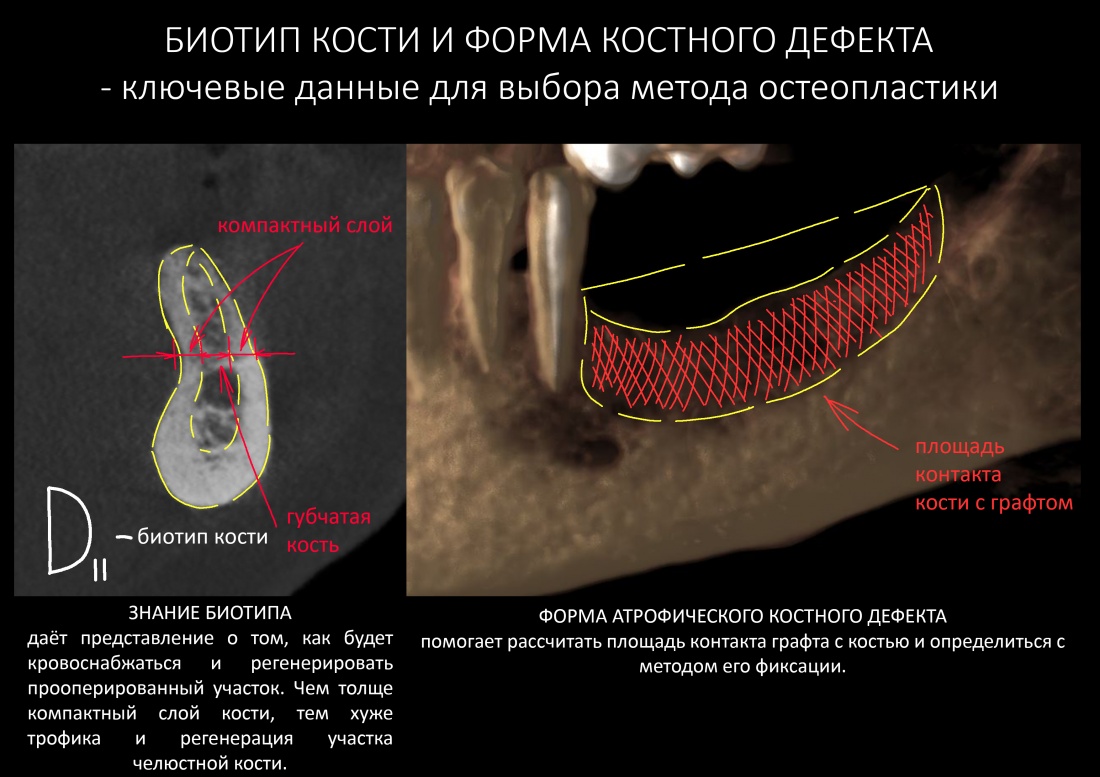
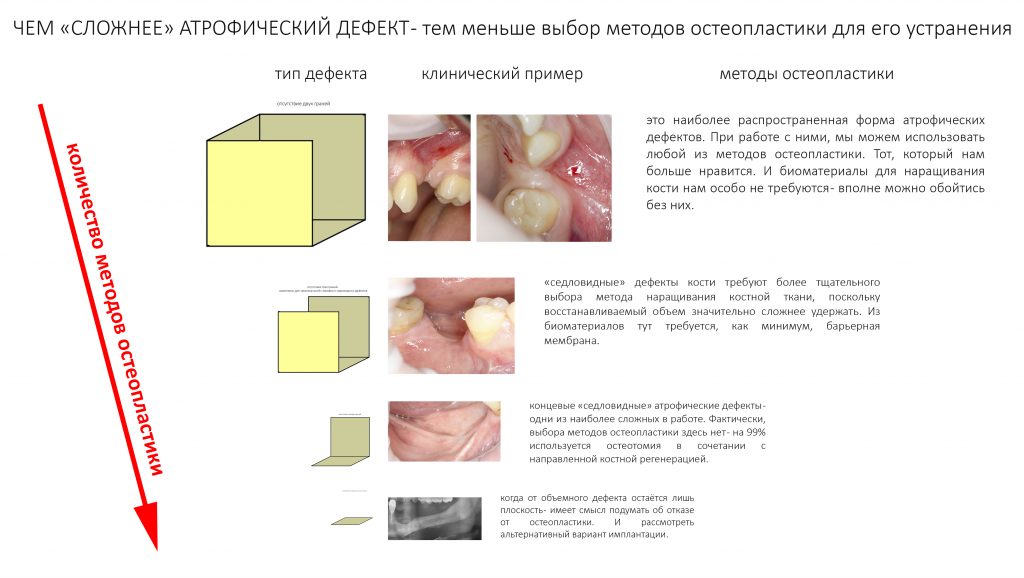
Зная форму костного дефекта, мы правильно построим каркас для будущего регенерата, используя либо барьерные мембраны, либо всякие металлоконструкции. Кроме того, форма дефекта даёт представление о площади контакта графта с поверхностью костной ткани. Понятливый Ёж требует уточнить, что чем больше площадь поверхности – тем больше клеток будет попадать в графт из костной ткани, тем более предсказуемой будет регенерация.
Понимая, что такое относительная толщина компактного слоя кости и как она васкуляризирована (спойлер – никак), мы получим представление о том, как наш регенерат будет кровоснабжаются и регенерировать, не говоря уже о физических свойствах костной ткани в области операции. Последнее нужно учитывать, планируя, например, остеотомию или аутотрансплантацию.
Еще о выборе метода наращивания костной ткани можно почитать здесь>>
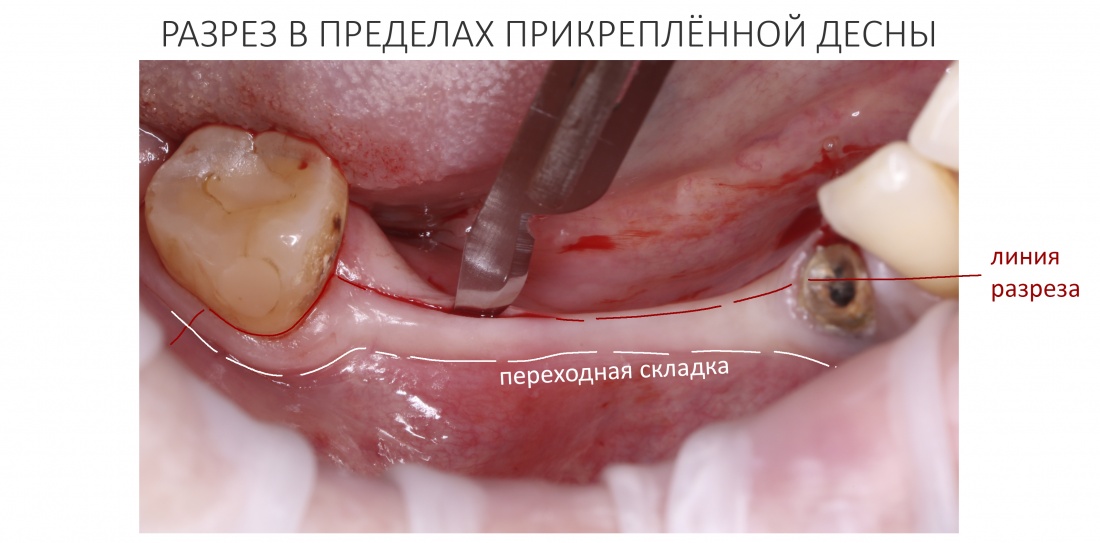
ШАГ 3. Правильно спланируй и сделай разрез в пределах кератинизированной десны.
Некоторое время назад были популярны всякие тоннельные методики остеопластики, поскольку некоторые считали, что это поможет избежать расхождения швов и прочих послеоперационных осложнений. И то, что такие разрезы сейчас ушли в небытие, говорит об их эффективности для решения указанных проблем.
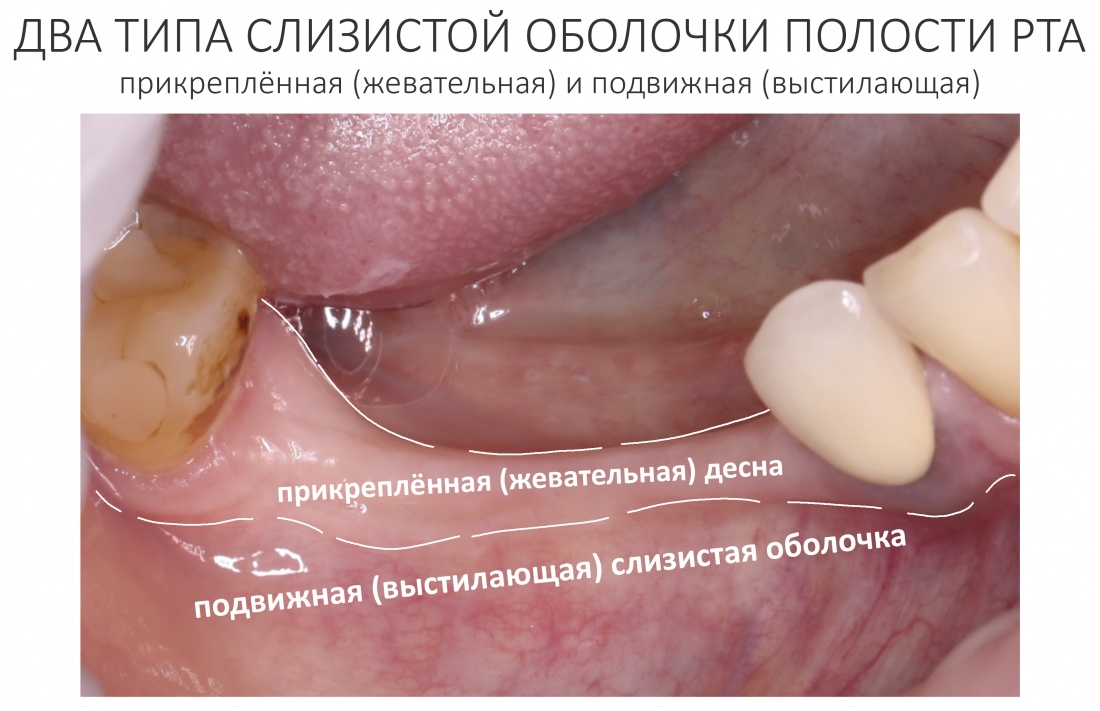
Слизистую оболочку в полости рта делят на два типа – кератинизированную (или жевательную) и подвижную (выстилающую).
Эти типы слизистой отличаются между собой, помимо всего прочего, физическими свойствами: так, кератинизированная десна значительно меньше растягивается, обладает упругостью и меньшей эластичностью, а потому намного лучше держит швы. Сделав разрез в пределах кератинизированной десны, можно быть уверенным в его герметичном у надёжном ушивании без существенных рубцовых деформаций.
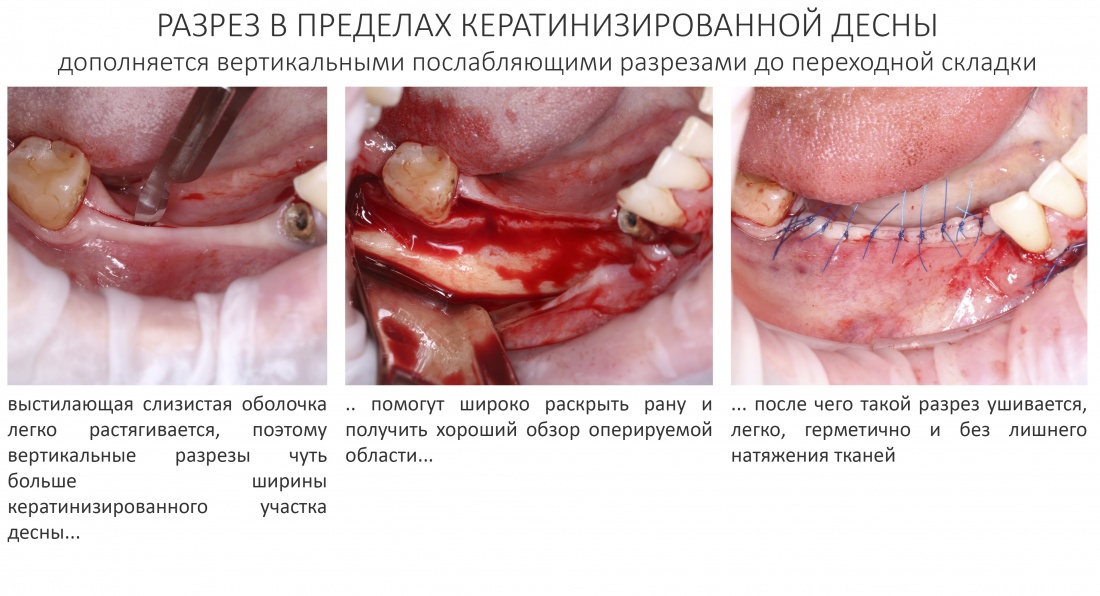
Другой нюанс состоит в правильном планировании линий разреза – и здесь также важно учитывать свойства слизистой оболочки. Широко резать подвижную слизистую оболочку нет никакого смысла, достаточно ослабить вертикальными разрезами чуть больше кератинизированного участка десны – и рана раскроется сама по себе, вы получите великолепный обзор.
Недостаточный разрез – это плохой обзор. Плохой обзор – это путь к интраоперационным ошибкам. Интраоперационные ошибки – это одна из главных причин послеоперационных осложнений.
Избыточная по площади рана – это избыточная травматичность и инфицированность области операции. Избыточная травматичность и инфицированность также являются главными причинами послеоперационных осложнений.
Короче, будь рационален.
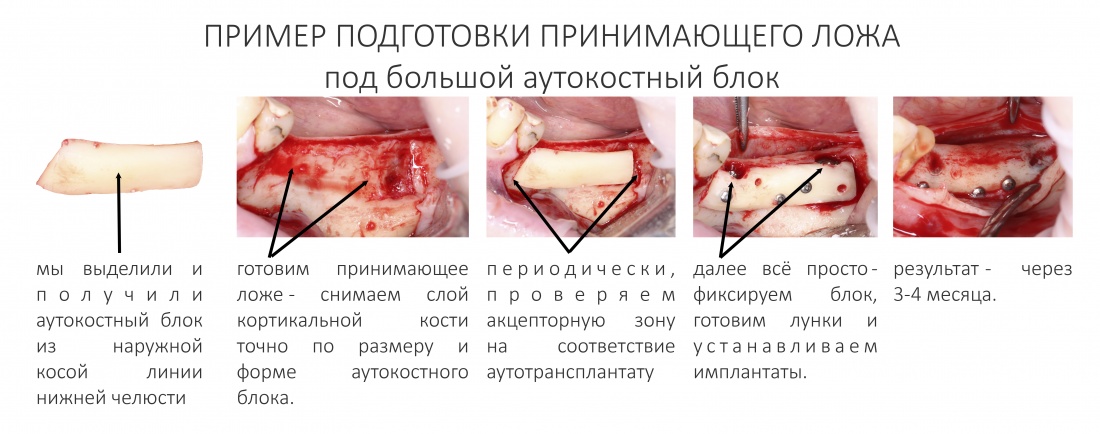
ШАГ 4. Сними кортикальный слой с атрофического дефекта, насколько это возможно
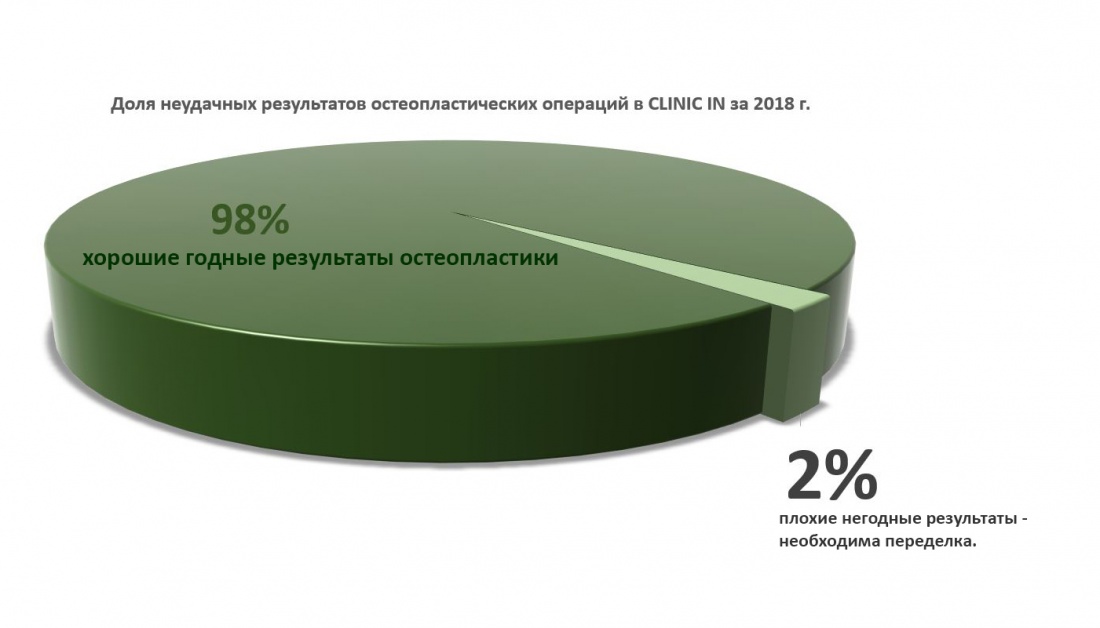
До того, как мы додумались до этого, нам приходилось использовать аутокостную стружку чуть ли не в каждой второй операции, в пятилетнем наблюдении мы получали резорбцию регенерата на 50 и более процентов, а количество послеоперационных осложнений было таким же, как и во многих других клиниках. Сейчас подобных проблем у нас в принципе нет. Мы почти не используем аутокостную стружку, резорбция пересаженных костных блоков, фактически, исчезла, а результативность остеопластических операций, проводимых разными (я подчеркну) методами сравнилась с результативностью имплантации.
В общем, это один из ключевых шагов успешного наращивания костной ткани.
И вот, как это работает. Ранее мы с тобой решили, что костная ткань растёт только от костной ткани – во многом, за счёт миграции, дифференцировки и деления клеток костной ткани, остеобластов. Следовательно, чем больше остеобластов, чем они ближе к регенерату – тем лучше будет идти регенерация. И наоборот.
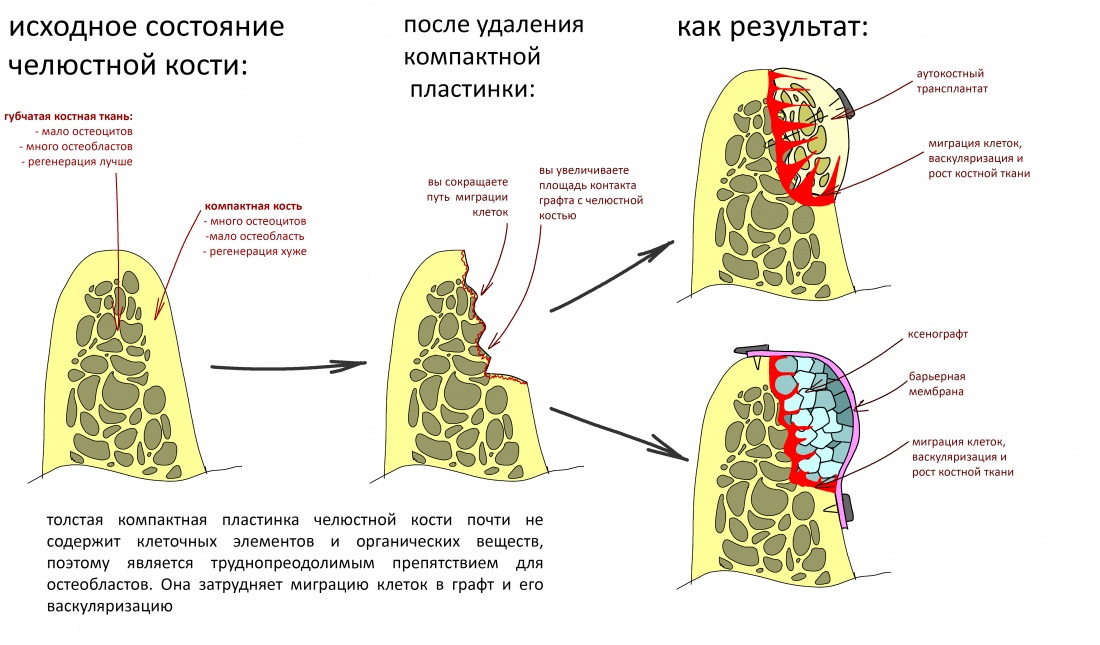
Компактная пластинка кости практически лишена не только клеток, но и органики вообще. Фактически, она представляет из себя неорганический матрикс, что что-то вроде бетонной стены, придающей кости необходимую прочность, но препятствующей движению клеток и росту сосудов в область остеопластики.
Поэтому, удаляя компактную кость, мы устраняем препятствие для миграции клеток и роста сосудов.
Другая, не менее важная причина необходимости этой процедуры состоит в увеличении площади контакта графта с костью. Никогда не задумывались, почему вертикальная остеопластика даётся сложнее горизонтальной? Ключевая причина – это разница в площади контакта:
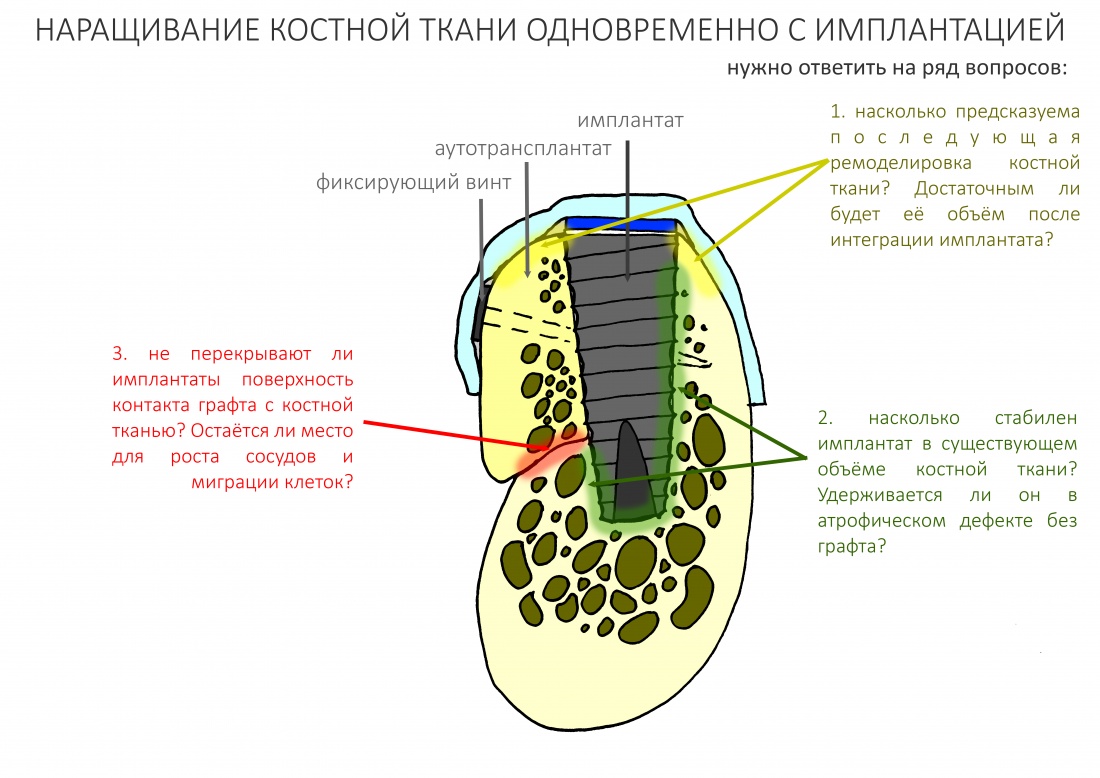
Вот почему при любом методе остеопластики, будь то вертикальная или горизонтальная, аутотрансплантация или НКР, важно создать как можно большую площадь контакта между костью челюсти и графтом. Особенно это касается ситуаций, когда вы сочетаете остеопластику с установкой имплантатов – они существенно уменьшают площадь контакта графта с костной тканью:
Кроме того, создавая костную рану, мы стимулируем стимулируем остеокластическую активность, столь необходимую для запуска регенерации. И получаем хороший результат наращивания костной ткани:
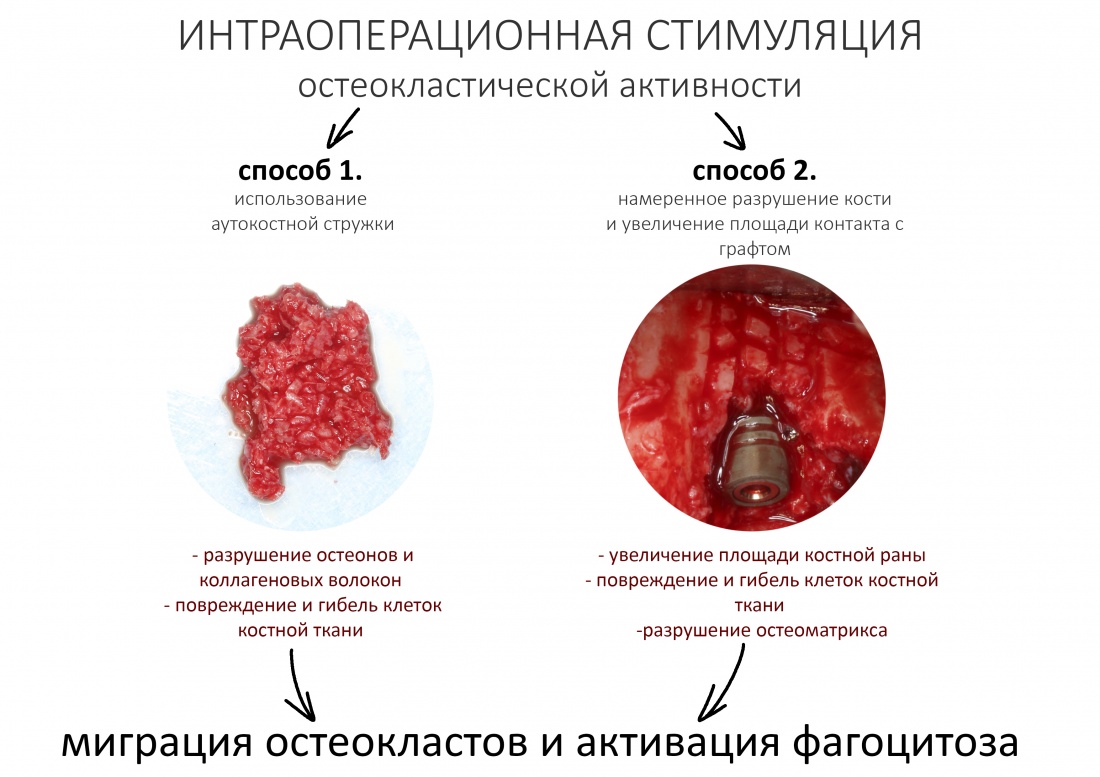
ШАГ 5. Стимулируй остеокластическую активность
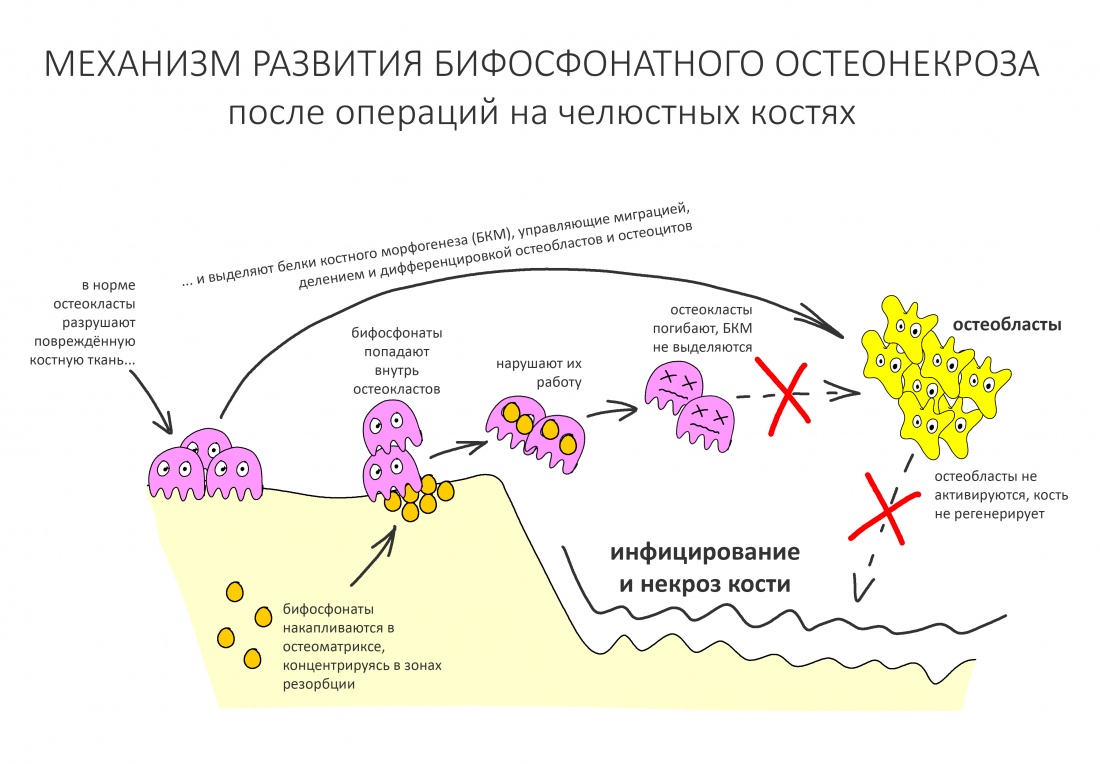
Остеокласты – это макрофаги костной ткани. Их основное назначение – уничтожать и перерабатывать разрушенную и повреждённую кость, в этом плане они не очень-то отличаются от других фагоцитирующих клеток. Их противоречивая роль в регенерации костной ткани не всем понятна, но её лучше всего демонстрируют ситуации, связанные с приёмом подавляющих остеокласты препаратов, например, бифосфонатов. Последние, часто бездумно, назначают некоторые доктора для “лечения остеопороза”, в итоге серьёзно осложняют стоматологическое здоровье пациента.
Как работают остеокласты? Всё довольно просто. Вот, что происходит после завершения остеопластической операции:
– погибая, клетки выделяют особые вещества, инициирующие воспалительную реакцию
– эти вещества служат маркерами для антител, которые приклеиваются к повреждённым клеткам и разрушенным белковым молекулам.
– в ходе альтеративной фазы воспаления, межклеточное вещество разбухает, повышается проницаемость сосудистой стенки – за счёт этого облегчается передвижение фагоцитирующих клеток, в т. ч. остеокластов.
– остеокласты начинают пожирать разрушенную костную ткань, ранее помеченную антителами.
– от обжорства, как известно, дохнут. И остеокласты – не исключение.
– погибшие остеокласты выделяют т. н. “белки костного морфогенеза” (БКМ или BMP, bone morphogenetic proteins в популярном буржуйском звучании).
– БКМ являются медиаторами деления, дифференцировки и миграции остеобластов, клеток, отвечающих за регенерацию кости.
– часть остеобластов превращается в остеоциты, последние вырабатывают минеральный матрикс кости и формируют остеон – структурную единицу костной ткани.
если бы не было воспаления и остеокластов – не было бы и регенерации и роста кости.
Вот почему необходимо стимулировать остеокласты, если мы хотим получить успешный результат остеопластической операции. Сделать это можно двумя способами:
Способ 1. Создать раневую поверхность на кости прежде, чем ты уложишь на неё графт. Желательно, чтобы у поверхности была большая площадь контакта с графтом. Если ранее ты снял кортикальный слой кости, как я рекомендовал в предыдущем шаге, то нет проблем, ты всё необходимое уже сделал. Сразу переходи к следующему шагу.
Способ 2. Однако, бывают ситуации, когда весь альвеолярный гребень – сплошная компактная пластинка. В этом случае, остеокласты, даже самые крутые, будут голодать и, следовательно, не будут дохнуть и выделять нужные нам БКМ. Поэтому для их стимуляции мы добавляем в графт аутокостную стружку. В отличие от биоинертных материалов, в процессе посттравматического воспаления, вызванного операцией, она потенцирует фагоцитоз со всеми вытекающими – остеолиз-выделение БКМ-размножение, дифференцировка и миграция остеобластов-рост кости.
Ты можешь выбрать любой из способов стимуляции остеокластической активности, либо сочетать их в границах здравого смысла.
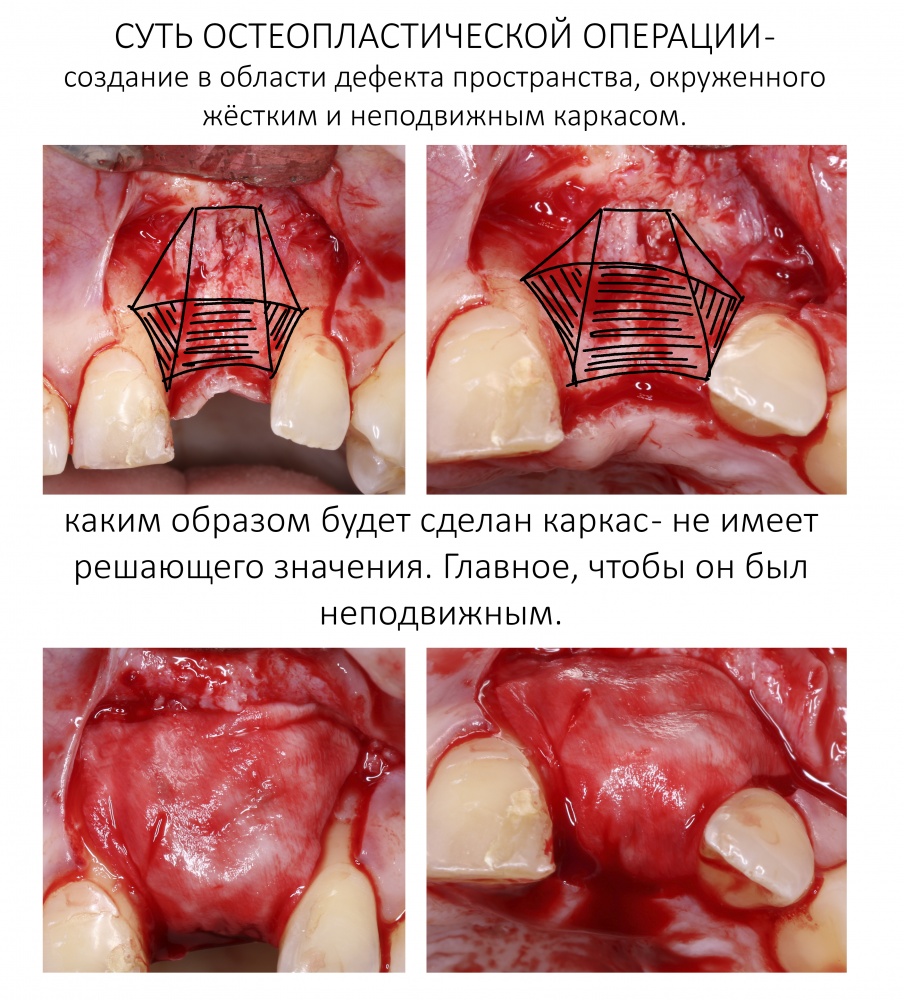
ШАГ 6. Создай и зафиксируй каркас.
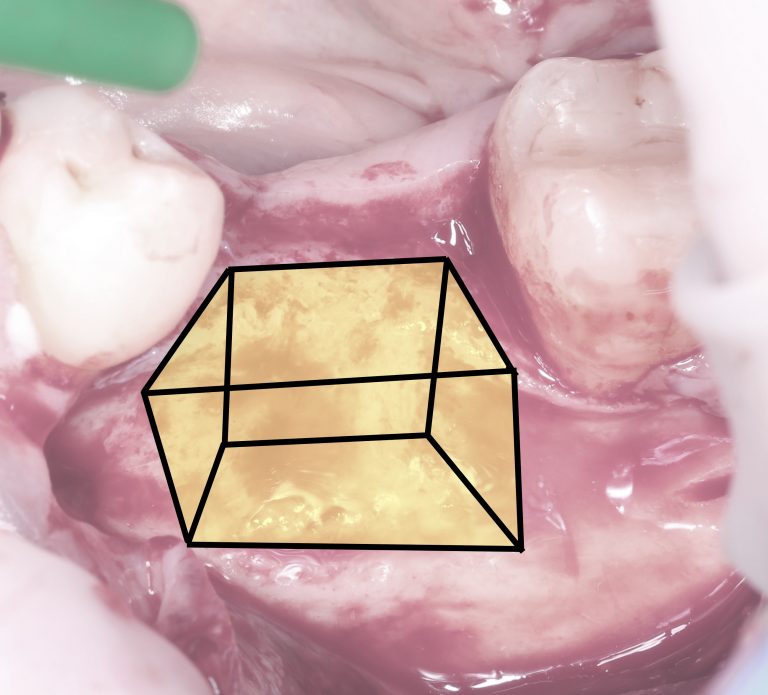
Смысл остеопластической операции состоит в воссоздании отсутствующих граней гексаэдра.
Как ни удивительно, больше ничего полезного для организма ты не сделаешь. Ты не можешь ускорить/усилить/увеличить регенерацию, но правильно созданным и зафиксированным каркасом ты создаёшь пространство, куда впоследствии будет расти костная ткань.
Организму, по сути, наплевать, из чего ты сделаешь каркас. Исходя из поставленной задачи, ты можешь использовать как аутокостные блоки и пластины, так и сетки, винты, титановые минипластины, резорбируемые и нерезорбируемые мембраны. При выборе отталкивайся от клинической ситуации и ваших с пациентом возможностей.
Запомни – зафиксированный тобой каркас, как и графт под ним, должны быть абсолютно неподвижными. Любая мобильность пересаженного блока, любое движение графта (даже за счёт давления слизистой оболочки) – это путь к неудаче.
ШАГ 7. Герметично зашей рану.
Если ты правильно сделал разрез в Шаге 3, у тебя не будет проблем с герметичным ушиванием операционной раны. Если ты правильно выбрал форму и не переборщил с объёмами – ты легко зашьешь рану без дополнительных рассечений периоста.
Не забывай, что качество и герметичность хирургического шва зависят не от количества наложенных лигатур, а от того, как они сопоставляют и удерживают слизистую оболочку. Потому старайся не частить. но более тщательно сопоставляй слизистую, стараясь сохранить естественную форму кератинизированного участка десны
Качество наложения швов и внешний вид зашитой послеоперационной раны – это то, по чему будет оценивать твою работу пациент. Хаотично торчащие во все стороны сантиметровые хвосты лигатур не делают тебе чести и причиняют пациенту довольно много неудобств в послеоперационном периоде.
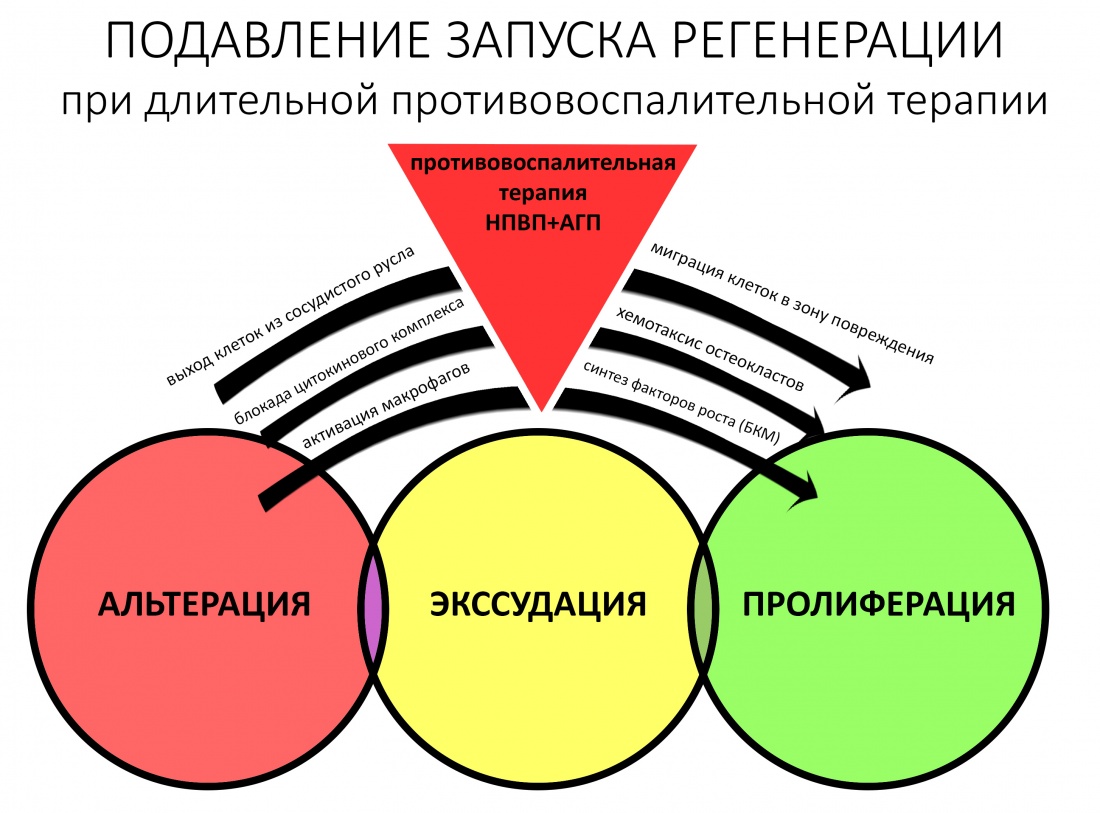
ШАГ 8. Будь аккуратнее с противовоспалительной терапией
Кстати, о послеоперационном периоде.
Нам с тобой, дорогой друг, стоит вспомнить фармакологию. Или, как минимум, перечитать инструкции к назначаемым тобой лекарственным препаратам.
В процессе чтения ты с удивлением узнаешь, что:
Глюкокортикостероиды подавляют воспалительный процесс за счёт:
– подавления синтеза и освобождения арахидоновой кислоты, предшественника ЦОГ-2 (циклоксигеназы), которая является одним из медиаторов воспаления
– угнетения пролиферации лимфоцитов и макрофагов
– торможения синтеза цитокинов
А я напомню, что остеокласты – это макрофаги, цитокины необходимы для их активации, а группа ЦОГ вообще является инициирующей для пролиферативной фазы воспаления и последующей регенерации.
Иными словами, нужно быть совсем дебилом, чтобы колоть препараты дексаметазона в область остеопластики в надежде уменьшить последующий отёк. Кстати, отёк и размягчение межклеточного вещества задумала природа, чтобы облегчить миграцию клеток в тканях.
Не нужно бороться с природой. Нужно её понимать.
С нестероидными противовоспалительными препаратами НПВС – похожая ситуация:
И, как ни странно, они также подавляют регенерацию, пусть и в меньшей степени:
Поэтому не нужно злоупотреблять противовоспалительной терапией. Не нужно назначать пациенту лекарства так, будто он только что перенёс пересадку спинного мозга.
ШАГ 9. Подожди 3-4 месяца
Есть ли смысл ждать дольше? Спроси у знакомых травматологов – почему при переломе трубчатой кости, гораздо хуже кровоснабжающейся и регенерирующей, они ждут меньше месяца прежде, чем снять гипс. Если нет знакомых травматологов, поинтересуйся у челюстно-лицевых хирургов, почему пациент с переломом челюсти ходит с иммобилизацией шинами, максимум, месяц, а ты, работая с той же самой костью и таким же физиологическим процессом (остеопластика, со сути – имитация перелома, управляемый перелом) ждёшь по полгода и больше. Нет ли здесь каких-то противоречий?
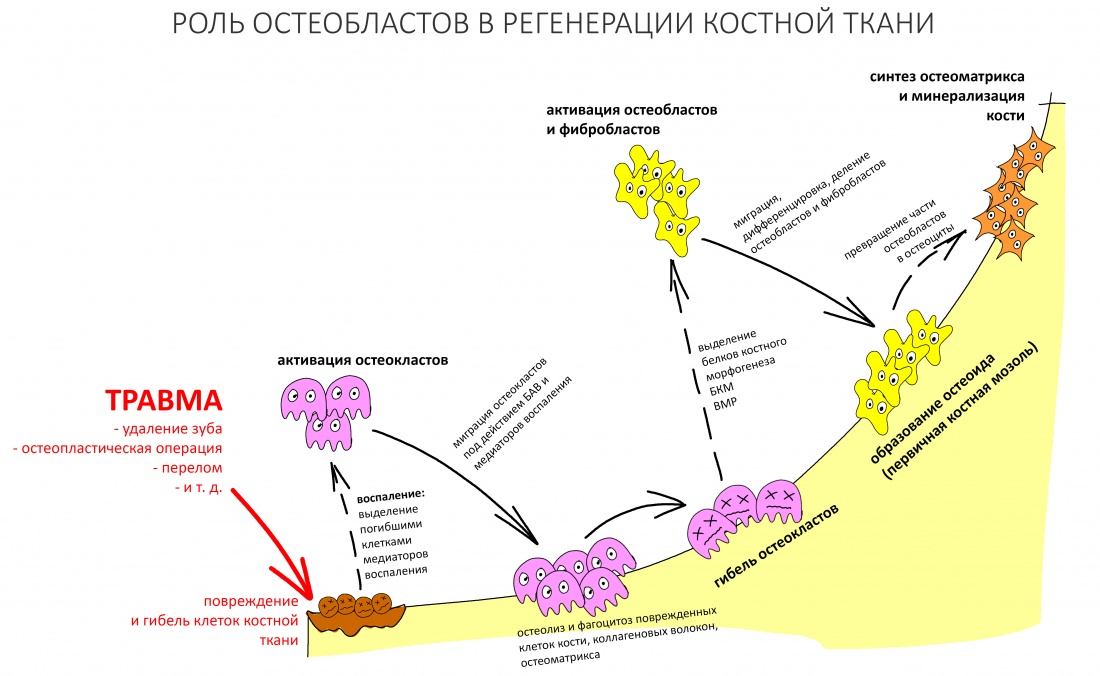
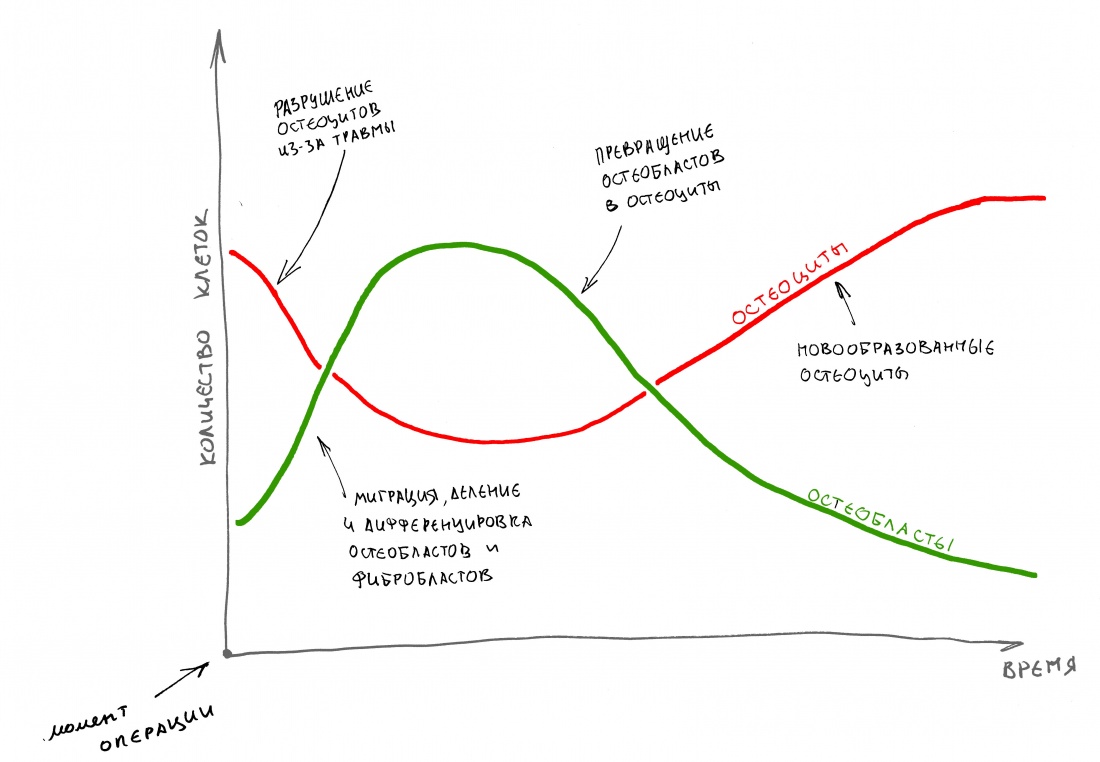
Процесс регенерации костной ткани более-менее хорошо изучен. В общих чертах, сначала образуется первичная костная мозоль (плохо видна на снимках), затем, по мере её минерализации, формируется вторичная костная мозоль (на снимках уже внятно видна за счёт ионов кальция). Но… откуда берётся минеральный матрикс в кости? Правильно, его вырабатывают остеоциты. Как раз те остеоциты, которые когда-то были остеобластами.
В процессе заживления костной раны (при остеопластике, переломе и т. д.) количество остеобластов сначала увеличивается за счёт дифференцировки из протофибробластов, миграции и деления (образование первичной костной мозоли), затем начинает уменьшаться, поскольку часть из них превращается в остеоциты. Последние обрастают вырабатываемым минеральным матриксом и формируют остеоны.
Следовательно, чем больше ты ждёшь, тем меньше остеобластов и тем больше остеоцитов будет в регенерате. А ранее мы с тобой выяснили, что основная роль в росте кости принадлежит именно остеобластам, чем их больше – тем лучше регенерирует костная ткань. Прождав 6-9 месяцев, ты получишь очень твёрдый и красивый на снимке регенерат, которым обязательно похвастаешься друзьям в фейсбуке, но… его регенеративные возможности будут ниже, чем если бы ты прождал 3-4 месяца.
Тезис: не нужно ждать по полгода и дольше. Достаточно 3-4 месяцев. Если твой графт за это время не заполнился костной тканью и “не превратился в кость”, то этого не произойдёт и за большее время. Почему? Читай здесь>>
ШАГ 10. Учитывай, что далее ты работаешь с регенератом, а не нормальной костной тканью.
Я неспроста взял в кавычки “превратился в кость”. То, что мы получаем в результате остеопластики, вряд ли можно считать костной тканью в привычном понимании, даже если мы не использовали ксенографты. Регенерат хуже кровоснабжается, он, как правило, более плотный и минерализованный – эдакий аналог рубца на коже. Поэтому обращаться с ним нужно отнюдь не так, как с обычной костной тканью.
Для начала, не нужно раскрывать его целиком. Определись для себя, что важнее – красивая фоточка на фейсбук, эдакое дентал-порно или сохранение созданного с таким трудом и страданиями объёма костной ткани. Если первое – топай обратно в свой мир стоматологов, продолжай виртуально удлинять себе пенис. Я всё же надеюсь, что ты – настоящий врач-хирург, поэтому для тебя важно сохранение результата и здоровья пациента, а не повышение самооценки путём публикации даже незавершённого клинического случая.
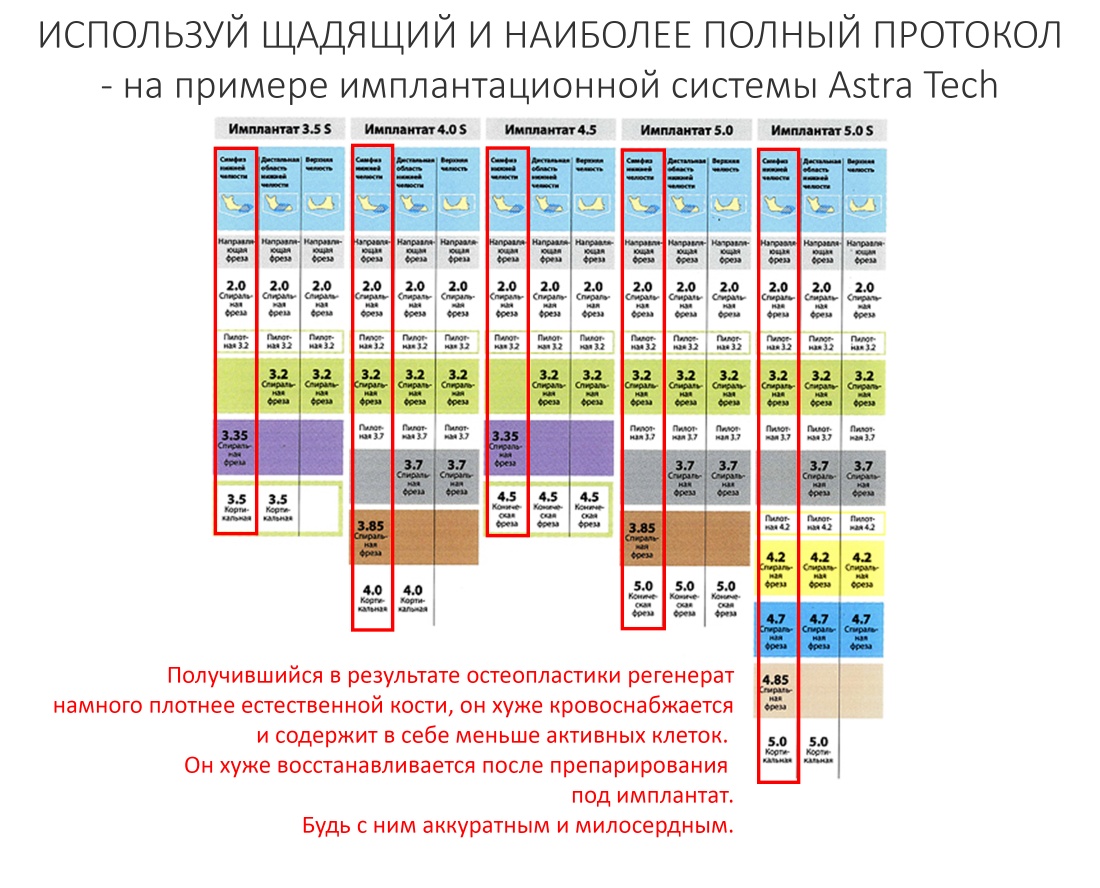
Далее, препарируя кость, работай по хирургическому протоколу, предназначенному для самой-самой плотной кости. Например, если ты используешь имплантационную систему Аstra Tech выбери самый милосердный и полный протокол:
При установке имплантата старайся обойтись минимальным крутящим моментом. Скажем, не более 10-15 Нсм. А лучше – еще меньше.
Таким образом, ты спасёшь установленные имплантаты от периимплантита и отторжения. Потому что все проблемы, связанные с утратой регенерата и последующими периимплантитами связаны именно неправильно проведённой операцией имплантации после наращивания костной ткани.
А далее… подожди еще несколько месяцев, протезируй, наблюдай. И когда установленные тобой имплантаты простоят, как минимум, 5 лет – вот тогда ты можешь заявить о том, что у тебя всё получилось, никак не раньше:
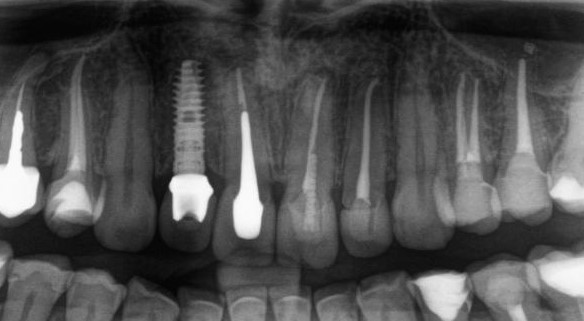
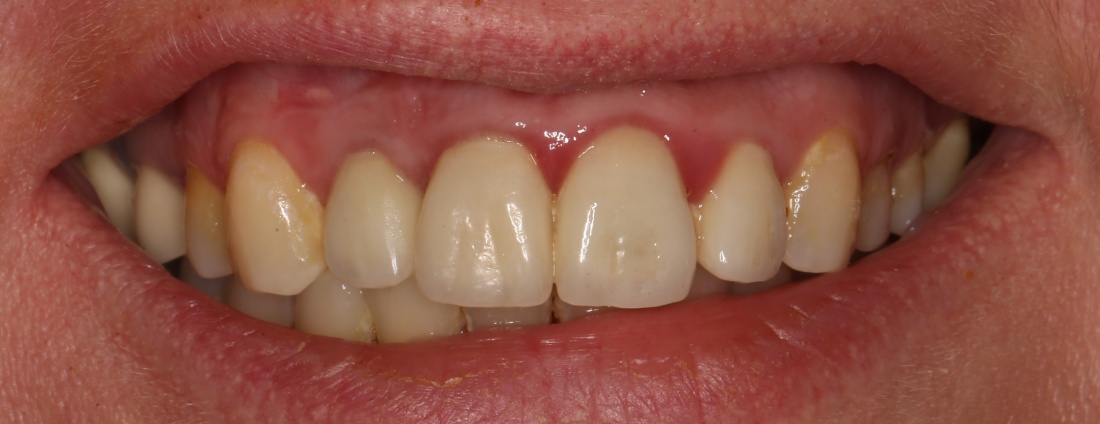
Эти фотография и снимок сделаны через шесть лет после проведённых операций наращивания костной ткани и имплантации. Подробности здесь>>
Спасибо, что дочитал до конца. Я с удовольствием отвечу на все твои вопросы прямо в комментариях под этой статьёй.