Спиртное и астма: в чем связь?
Какие алкогольные напитки чаще всего провоцируют приступы астмы? Разбирались австралийские медики.
Триггеры астмы очень индивидуальны, но чаще всего приступ провоцируют сигаретный дым, домашние животные, клещи домашней пыли, тараканы, плесень, некоторые лекарства, стресс и алкоголь. Таких «провокаторов» у одного человека может быть много или всего один.
Врачи рекомендуют астматикам вести дневник и записывать туда все, что связано с проявлениями болезни: какие симптомы вы почувствовали и что при этом происходило, что вы ели, что пили. Так можно установить триггеры, которые провоцирует приступ именно у вас. Вылечить астму пока невозможно, можно только купировать симптомы, поэтому больным важно знать свои триггеры и старательно их избегать.
Алкоголь и аллергены
Алкоголь всегда считался триггером астмы, однако связь между ними пока изучена слабо. Одно из крупнейших исследований проводилось в конце 1990-х в Австралии (отчет опубликован в 2000 году в научном издании The Journal of Allergy and Clinical Immunology). В сущности, это был опрос, призванный выяснить, какое влияние алкоголь оказывает на течение болезни. На вопросы анкеты отвечали 350 человек. Выяснилось, что у 33% опрошенных спиртное спровоцировало минимум два приступа астмы, причем в большинстве случаев симптомы, от легких до умеренных, проявлялись в течение часа после выпивки.
Исследователи выделили два наиболее аллергенных компонента алкогольных напитков, способных спровоцировать приступ астмы: оксид серы и гистамин.
Оксид серы, или сернистый ангидрид (вещество часто называют сульфитами, однако с научной точки зрения это неправильно, потому что сульфиты – это соли сернистой кислоты), используется в качестве консерванта (пищевая добавка Е220) при производстве вина и пива. Астматики особенно чувствительны именно к этому веществу.
Гистамин присутствует во всех спиртных напитках: крепком алкоголе, пиве и вине, а появляется он там в процессе ферментации. Гистамин – главный виновник аллергических и псевдоаллергических реакций.
Алкоголь и стресс
Стресс – известный триггер аллергии, и бронхиальная астма не исключение. Чтобы снять стресс, люди прикладываются к бутылке. Но парадокс в том, что алкоголь только усиливает стресс! В результате действует уже не один, а сразу три триггера: стресс, помноженный на два, и алкоголь.
Не все вина одинаково опасны
Согласно упомянутому исследованию, самый аллергенный алкогольный напиток – это все-таки вино. Наиболее «безопасные» – так называемые органические вина (производятся из винограда, выращенного без использования минеральных удобрений, гербицидов, пестицидов и фунгицидов): они не содержат консервантов, поэтому уровень оксида серы в них ниже, чем в обычном вине.
Чтобы определить, какое вино для вас наименее аллергенно, пробуйте не больше одного сорта за вечер. Если симптомы проявятся, вы будете знать, что от него лучше отказаться. Если нет – значит, можно пить!
Количество выпитого тоже имеет значение. Один бокал может не вызвать симптомов, а в трех будет содержаться столько оксида серы и гистамина, что приступ не заставит себя ждать.
У некоторых приступ случается от любого алкоголя. Ну уж тут нужно решить, что важнее: здоровье или желание выпить.
Золотые правила для больных бронхиальной астмой
Бронхиальная астма является хроническим заболеванием, для которого характерна повышенная чувствительность бронхов к раздражителям извне. При этой патологии отмечаются периодически возникающие приступы удушья.
Развитие бронхиальной астмы связано с влиянием аллергических факторов (пыль, грибные споры, некоторые виды пищи, медикаменты и т.д.) и прочих компонентов внешней среды. Речь идет о физической нагрузке, химических веществах, дыме сигарет, неблагоприятных погодных условиях и пр. Здоровые люди на такие воздействия не реагируют. Это связано с отсутствием у них генетической предрасположенности к заболеванию, а также расстройств иммунитета и высокой чувствительности бронхов.
Наличие данного заболевания проявляется нетипичным воспалением бронхов, для которого отлична очень высокая чувствительность не только к конкретному аллергену, но и к другим влиянием. Каждое такое воздействие приводит к стремительному сокращению гладких мышц бронхов. Это проявляется их спазмом и обструкцией. Кроме того, бронхиальная астма характеризуется избыточным выделением слизи и отеком слизистой оболочки дыхательной системы.
Клиническая картина бронхиальной астмы.
Для данного заболевания характерны приступы удушья. Предшественниками приступа являются насморк водянистого характера, кашель, появление одышки и утомляемости, боль в голове, повышение мочеотделения и расстройства эмоциональной сферы. В большинстве случаев, больные сталкиваются с удушьем в ночное и утреннее время. Жалобы при бронхиальной астме заключаются в ощущении нехватки воздуха, затрудненном выдохе и тяжести в груди. Отмечается появление кашля с густой мокротой. На расстоянии от больного слышны хрипы свистящего характера. Стоит отметить, что во время приступа болезни в дыхании участвуют дополнительные мышцы. Для облегчения своего состояния больные осуществляют принятие особого положения (ортопное).
Важную роль в постановке диагноза занимает анамнез заболевания.
Целью лечения бронхиальной астмы является повышение качества жизни и возможность осуществлять трудовую деятельность.
Необходимо обучать больного проводить контроль течения заболевания.
Рекомендуется исключение действия факторов, являющихся причиной приступов.
При невозможности предотвращения приступа больным назначается прием противовоспалительных средств и препаратов, которые расширяют бронхи.
Противовоспалительным эффектом обладают глюкокортикоидные гормоны, стабилизаторы мембранных структур тучных клеток, НПВС и т.д. Также в лечении бронхиальной астмы пользуются моноклональными антителами.
Больным астмой очень важно придерживаться определенных правил, которые заметно облегчат их состояние и не приведут к очередному приступу.
Как самостоятельно оценить, контролируете ли вы астму?
В соответствии с современными рекомендациями, целью терапии астмы является достижение и длительное поддержание контроля над заболеванием. При правильном лечении многие астматики могут не просто улучшить свое состояние, а полностью освободиться от симптомов и проявлений астмы. Разумеется, это возможно, если проводится регулярная базисная терапия. Достижение и поддержание контроля над астмой в течение длительного времени — реально; более того, почти каждый астматик может улучшить свой контроль над заболеванием.
Для того чтобы оценить, достигли ли вы контроля над астмой, можно использовать Тест по контролю над астмой (ACT). Тест разработан для регулярной оценки состояния и поможет вам понять, есть ли необходимость обратиться за консультацией к специалисту и изменить терапию.
Проверить, как контролируется астма, может каждый: достаточно ответить на пять простых вопросов теста и подсчитать итоговый балл. Максимальный результат (25 баллов) означает, что вы достигли своей цели и ваша астма под контролем. Сообщите об этом результате своему врачу и он, вероятнее всего, порекомендует продолжать назначенное лечение, чтобы сохранить достигнутый результат и регулярно проходить тест по контролю над астмой (АСТ). Если результат теста низкий (менее 20 баллов), это указывает на отсутствие контроля над заболеванием. В таком случае следует, не откладывая, обратиться к врачу и обсудить с ним, как можно улучшить лечение. При результате от 20 до 24 баллов поговорить с врачом также не помешает, ведь теперь вы знаете, что можете добиться еще лучшего контроля над астмой!
Несмотря на простоту, этот тест зарекомендовал себя как достоверный метод, результаты которого согласуются с результатами оценки состояния специалистами-пульмонологами и данными спирометрии. Важным достоинством теста является то, что с его помощью можно оценить, как изменяется ваше состояние под действием проводимой терапии.
Тест по контролю над астмой (АСТ) доступен каждому. Проверьте себя, позаботьтесь о собственном отличном самочувствии и здоровье тех, кто вам дорог. Не оставляйте астме шанса ограничивать вашу жизнь!
Заведующая медицинский реабилитацией Л.Н.Майорова
Алкоголь и астма: влияние спиртного на организм астматика
О влиянии алкоголя знают все. Когда в организме есть хронические заболевания, его действие бывает еще более выраженным, и человек ощущает негативные последствия. Важно понять, насколько совместимы алкоголь и астма.
Влияние спиртного на организм астматика переоценить сложно. Важно разобраться, когда можно пить, могут ли крепкие напитки провоцировать приступы, каковы последствия.
Какие виды астмы существуют
Можно ли употреблять спиртное при бронхиальной астме, знают далеко не все. По этому поводу существует немало противоречивых мнений, но важно понять с медицинской точки зрения, как употребление алкоголя воспринимается организмом.
Астма — это приступы удушья, вызванные различного рода раздражителями
При бронхиальной астме в дыхательных путях постоянно возникают различные воспалительные процессы. Они могут провоцироваться аллергенами, вирусами, грибками, бактериями.
Под воздействием кашля стенки бронхов постоянно ослабевают, из-за чего становятся менее способными к беспрепятственному расширению и сужению. Развивается отечность, что приводит к сужению просвета дыхательных путей.
При инфекционно-зависимой форме болезни приступ возникает на фоне проникновения в организм человека бактерий, вирусов или других патологических возбудителей. Ослабленный иммунитет не успевает справиться и развивается воспалительный процесс.
Атопическая форма бронхиальной астмы развивается из-за воздействия внешних раздражителей – аллергенов.
Спровоцировать приступ может пыльца растений, шерсть животных, пыль. Остановить спазм такого характера можно только с помощью применения специальных антигистаминных препаратов.
Комбинированный тип патологии – наиболее тяжелый, так как организм больного человека может отреагировать на любой раздражитель – инфекцию, пыльцу и неприятный запах. Постепенно у астматика на фоне этого заболевания нарушается работа нервной системы и может возникнуть паническая атака.
Учитывая особенности каждой формы заболевания, необходимо разобраться, насколько совместимы астма и алкоголь, и какие последствия может вызывать применение спиртных напитков.
Допустимо ли пить алкогольные напитки при разных формах патологии
Часто пациенты спрашивают, можно ли употреблять алкоголь при бронхиальной астме.
Такой диагноз свидетельствует о том, что человеку постоянно требуется контроль над собственным самочувствием, регулярное применение лекарственных препаратов, периодический медицинский осмотр. Помимо лечения человек должен следить за своим образом жизни, привычками в питании и возможными контактами с аллергенами.
Врачи не рекомендуют злоупотреблять спиртными напитками при бронхиальной астме
Астма и алкоголь не считаются понятиями, друг друга исключающими. Но важно следить за качеством и количеством напитка, и за собственным состоянием здоровья.
Если один бокал вина не спровоцировал негативной реакции, после второго или третьего могут возникнуть неблагоприятные симптомы.
Могут ли спиртные напитки вызывать болезнь
Совместимость астмы и алкоголя очень сомнительна. Организм болеющего человека восприимчив ко многим веществам, которые могут оказывать раздражающее воздействие.
Как показали исследования, любой алкогольный напиток является триггером.
В результате прием спиртного способен стать пусковым механизмом, вызывающим очередной приступ. Это подтвердил эксперимент, в котором участвовали 350 человек с диагнозом бронхиальная астма.
Стало очевидно, что наиболее аллергенными алкогольными напитками оказалось пиво и вино. Именно в них чаще всего добавляют консерванты, которые становятся для человека, страдающего бронхиальной астмой, пусковым механизмом для развития приступа.
Возможные последствия от злоупотребления алкогольными напитками
Если человек не принимает рекомендации врача и продолжает вести образ жизни, который ему нравится, последствия бронхиальной астмы и алкоголя могут быть самыми неприятными.
Употребление спиртного может негативно сказаться на течении заболевания и приступах астмы
На фоне приема алкоголя могут проявляться все новые и новые реакции иммунитета.
Употребление алкогольных напитков на фоне инфекционного типа заболевания может изменить процесс интоксикации.
При инфицировании иммунитет сосредотачивается на утилизации патогенных микроорганизмов. Попадание в этот момент алкоголя в организм ведет к снижению иммунной защиты, воспаление становится более выраженным, а симптомы астмы обостряются.
Осложнения при атопической форме болезни может вызвать обычный насморк. Длительность болезни увеличивается, состояние более тяжелое.
Комбинированная форма астмы наиболее опасна. Она способна спровоцировать приступ паники, удушье, боль в груди и гортани. Спасти жизнь помогут правильные и слаженные меры.
Думая, можно ли принимать алкоголь при астме, стоит учесть все эти факторы. Всегда важно адекватно оценивать возможные последствия.
Заключение
Принимать алкоголь при диагнозе астма может быть опасным. Важно учитывать собственное состояние, тип патологии и качество спиртного напитка.
«Ловушки», в которые можно угодить при лечении бронхиальной астмы
Рисунок 1. Зачастую у больных астмой снижены виды на будущее, хотя некоторые склонны недооценивать тяжесть симптомов своего заболевания Какова дифференциальная диагностика между бронхиальной астмой и ХОЗЛ? С чем связаны возможны
 |
| Рисунок 1. Зачастую у больных астмой снижены виды на будущее, хотя некоторые склонны недооценивать тяжесть симптомов своего заболевания |
Какова дифференциальная диагностика между бронхиальной астмой и ХОЗЛ?
С чем связаны возможные ошибки в диагностике?
Какова основная роль b-агонистов в терапии бронхиальной астмы?
Как назначаются кортикостероиды?
Несмотря на возросшую компетентность врачей и доступность эффективных методов лечения, смертность от бронхиальной астмы остается высокой. Предотвратить многие смертельные исходы и даже избежать большинства случаев госпитализации можно было бы при проведении правильного лечения.
Необходимо помнить, что ведение больных астмой — процесс сложный и длительный.
Недооценка степени несостоятельности дыхания. Тяжесть состояния пациента и степень несостоятельности его дыхательной системы можно не распознать, если пренебречь тщательным выяснением всех проявлений болезни и построением диаграммы измерений максимальной скорости потока (МСП) выдыхаемого воздуха.
Зачастую у больных астмой снижены виды на будущее, хотя некоторые и склонны недооценивать серьезность симптомов своего заболевания. Чтобы выявить такую недооценку, нужно подробно расспросить пациента, бывает ли у него кашель или хриплое дыхание ночью или при физической нагрузке.
Если пациентам не удается достичь наилучшей возможной функции легких, то для коррекции этого состояния необходимо для начала вычислить нормальную МСП выдыхаемого воздуха для данного пациента, пользуясь диаграммой, прилагаемой к пикфлуометру.
Если измеренная МСП более чем на 20% меньше вычисленной, стоит провести исследование обратимости этого состояния, что делается путем сопоставления МСП или жизненной емкости легких (ЖЕЛ) до и после лечения.
Необходимая терапия может состоять всего лишь в однократном приеме бронходилятатора, но если это не увеличивает МСП на 20%, то есть до вычисленного уровня, могут понадобиться более серьезные меры, например трехнедельный курс системных кортикостероидов (30 мг преднизолона в день для взрослых). Таким образом выясняется наилучший достижимый уровень МСП, на который ориентируются в последующем лечении.
Иногда пациенты сообщают об уменьшении одышки, но при этом значения МСП не изменяются. В таких случаях необходимо провести измерение ЖЕЛ с помощью спирометра, которое может подтвердить улучшение, не определяемое по МСП (рис. 2). Спирометрами в настоящее время укомплектованы все врачебные приемные.
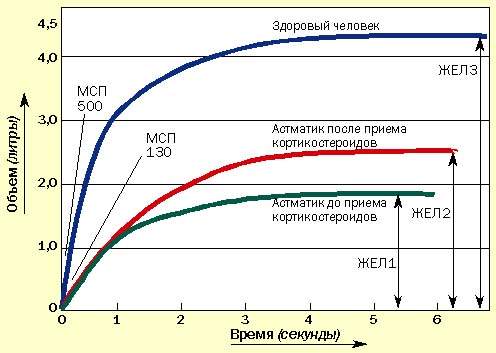 |
| Рисунок 2. Изменение ЖЕЛ под влиянием курса кортикостероидов. МСП может не измениться, но увеличение ЖЕЛ свидетельствует об улучшении состояния |
Бронхиальная астма, замаскированная под хроническое обструктивное заболевание легких (ХОЗЛ). Страдающие одышкой пациенты, которым поставлен диагноз ХОЗЛ или эмфизема, могут иметь скрытый бронхоспастический элемент, обусловленный бронхиальной астмой.
Таким пациентам необходимо провести исследование обратимости процесса, как описано выше. Любое улучшение функции легких можно поддержать, проводя адекватное лечение бронхиальной астмы. При отсутствии улучшения легочной функции назначение кортикостероидов ничем не оправдано, а только приводит к нежелательным побочным эффектам, таким как остеопороз.
Что должен помнить врач, наблюдающий больных с бронхиальной астмой
Постоянный прием b-агонистов короткого действия. Показано, что лечение астмы постоянным приемом b-агонистов увеличивает гиперреактивность легких и утяжеляет бронхиальную астму [1]. Если пациент использует b-агонисты скорее регулярно, чем случайно, их применение должно сопровождаться назначением ингаляционных кортикостероидов или, если кортикостероиды уже применяются, увеличением их дозы до достаточной, чтобы контролировать астму. Таким образом, b-агонисты оставляют на случаи одышки и хрипов.
Последние методические указания по лечению бронхиальной астмы в Британии рекомендуют начинать с высокой дозы ингаляционных или системных кортикостероидов для достижения быстрого контроля, затем постепенно снижать дозу до минимальной, обеспечивающей нормальное самочувствие пациента и оптимальные значения МСП или ЖЕЛ на фоне минимального применения бронходилятатора (рис. 3). Быстрое облегчение состояния, достигаемое при применении кортикостероидов, улучшает настроение пациента и увеличивает его доверие к лечению.
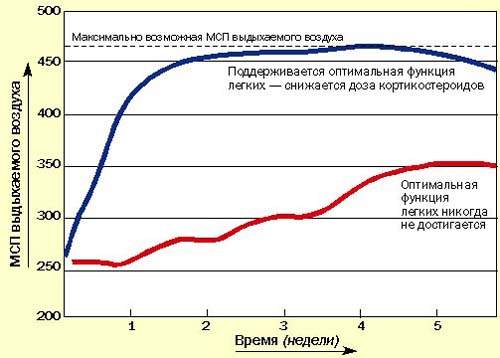 |
| Рисунок 3. Рекомендуется начинать с высоких доз кортикостероидов, а затем постепенно снижать дозу до минимальной (оптимальные значения МСП или ЖЕЛ) |
Последние данные свидетельствуют о том, что назначать кортикостероиды нужно как можно раньше всем астматикам, и не только для контролирования симптомов, но и для предотвращения прогрессирующих структурных повреждений легких, обусловленных хроническим воспалением [2,3]. Это означает, что кортикостероиды следует предпочесть b-агонистам, как только диагноз подтверждается МСП-диаграммой. b-агонисты остаются препаратами резерва на крайний случай.
Возможность альтернативного лечения. Хотя ингалируемые кортикостероиды должны быть краеугольным камнем в лечении астмы, в случаях, трудно поддающихся лечению, можно использовать и некоторые другие препараты. Доказано, что противовоспалительным эффектом обладают теофиллины в достаточно небольших дозах, но надо учитывать в каждом индивидуальном случае их возможное взаимодействие с другими препаратами.
Пожилым пациентам целесообразно назначать ипратропиум. Иногда оказываются эффективными недокромил и кромогликат.
Бронходилятаторы длительного действия, такие как сальметерол, могут облегчать состояние, особенно ночью, блокируя бронхоконстрикторные механизмы. Однако необходимо, чтобы все вышеперечисленные препараты сопровождались применением адекватных доз кортикостероидов.
Техника ингаляции. Нужно добиться, чтобы у пациентов выработались правильные навыки обращения с ингалятором. Врач должен помочь подобрать тот тип ингалятора, который наиболее удобен пациенту, и проверить его работоспособность. Для этого в кабинете врача должен быть полный набор ингаляторов.
Спейсеры. Применяемые вместе с аэрозольными ингаляторами, спейсеры облегчают проникновение препарата в легкие и снижают как накопление его в глотке, так и системное всасывание за счет проглатывания.
Спейсеры помогают координировать выброс препарата со вдохом. Это особенно важно при ингалировании кортикостероидов. Так как кортикостероиды применяются только дважды в день, громоздкий спейсер можно хранить дома.
Спейсеры обеспечивают лучшее накопление препарата в легких, чем распылители. Необходимо правильно их применять: встряхнуть ингалятор, чтобы лекарство смешалось с носителем, и однократно впрыснуть смесь с последующим скорейшим вдохом [4].
Триггерные факторы. Нераспознанные триггерные факторы могут быть и дома, и на работе, и на отдыхе, то есть практически в любом месте. Выявить источник поможет анамнез. Например, при профессиональной бронхиальной астме состояние улучшается во время отпуска и в выходные дни. Отсутствие раздражителя уменьшает или устраняет проявления болезни и снижает необходимость в лекарствах.
Проблемой, которую часто не принимают во внимание, может быть пассивное курение. Такие препараты, как b-блокаторы и нестероидные противовоспалительные средства (НПВС), также могут вызывать астму.
Использование распылителей (небулайзеров) без фоновой кортикостероидной терапии. При лечении острого астматического приступа без назначения пероральных кортикостероидов все еще используют распылители, которые обеспечивают проникновение более высокой дозы b-агонистов. Это действительно снимает бронхоспазм, но поскольку высокая доза b-агонистов не воздействует на сопутствующий воспалительный процесс, необходимо сразу же дать больному кортикостероиды внутрь, чтобы предотвратить нарастание приступа; эффект бронходилятаторов снижается по мере увеличения отека слизистой.
Если тяжесть приступа такова, что требуется небулайзер, необходимо назначить системные кортикостероиды. Даже при умеренном приступе бронходилятаторы сами по себе приносят лишь временное облегчение и есть опасность повторения приступа — возможно, глубокой ночью!
Несвоевременное назначение оральных кортикостероидов. Если не проводить противовоспалительной терапии, у больных нарастает отек слизистой, что приводит к повторению приступов. Такие пациенты часто нуждаются в госпитализации и назначении высоких доз кортикостероидов в течение нескольких дней, прежде чем у них наступит стабилизация состояния.
Пациенты, подверженные быстроразвивающимся приступам, нуждаются в как можно более раннем назначении кортикостероидов и бронходилятаторов. Они должны уметь распознавать ухудшение состояния, всегда иметь под рукой кортикостероиды и знать, как их использовать. Не следует заставлять этих пациентов дожидаться прихода к ним врача (рис. 4).
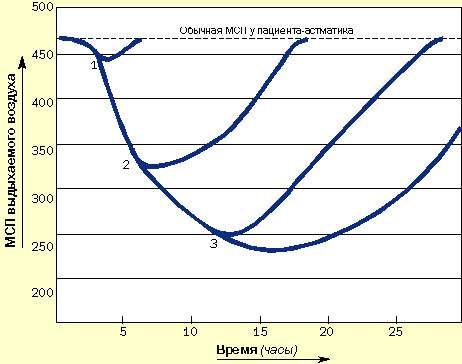 |
| Рисунок 4. Зависимость развития острых приступов от времени назначения кортикостероидов и как результат применения длительных курсов системной кортикостероидной терапии. (1) Кортикостероиды назначены сразу после возникновения приступа: выздоровление наступает быстро. (2) Кортикостероиды назначены через 6 часов: выздоровление замедлено. (3) Кортикостероиды назначены позже чем через 12 часов: приступ тяжелый и длительный, выздоровление наступает медленно |
Пациенты с постепенным развитием приступов могут подождать и посмотреть, помогает ли увеличенная доза ингаляционных кортикостероидов в сочетании с бронходилятаторами.
Неадекватный курс системных кортикостероидов. Иногда назначенные кортикостероиды отменяют до полного купирования приступа, что ведет к сохранению гиперреактивности бронхов и очередному приступу.
Подобная цепь событий может привести пациента к ложному заключению, что у него бронхиальная астма, трудно поддающаяся лечению.
Ситуацию можно исправить длительным курсом кортикостероидов, продолжающимся в течение нескольких дней после стабилизации состояния, и снижением их дозы постепенно до достижения минимальной поддерживающей.
Прекращение наблюдения за пациентом после острого приступа или госпитализации. Трудности возникают при отмене системного кортикостероида и назначении ингаляционного. В этот переходный период необходимо тщательное наблюдение; по достижении стабилизации состояния дозу ингалируемого кортикостероида постепенно снижают до минимально необходимой, чтобы заболевание никак себя не проявляло и функция легких была оптимальной.
Целью последующего лечения становится поддержание наивысшей МСП, достигнутой в больнице после курса системных кортикостероидов.
Консультация, проведенная через некоторое время после выписки, дает хорошую возможность проверить план ведения пациента, выяснить, что не так, и внести соответствующие поправки.
Кашель и хрипы с гнойной мокротой иногда принимают за легочную инфекцию. Однако мокрота больных астмой содержит гораздо больше эозинофилов, чем полиморфных клеток и бактерий. В пожилом возрасте левожелудочковая недостаточность и сердечная астма должны наводить на мысль о предшествующей бронхиальной астме. Будьте осторожны с b-блокаторами!
Внезапная одышка может быть обусловлена пневмотораксом или легочной эмболией. Хрипы встречаются при туберкулезе легких, бронхиальной карциноме или инородном теле и могут быть четко локализованы. Следовательно, у любого пациента с астмой, развившейся во взрослом возрасте, необходимо провести рентгенологическое исследование органов грудной клетки.
После установления диагноза основная цель врача — освободить пациента от проявлений болезни и оптимизировать функцию легких, а также установить контроль за болезнью. Для этого специально обученный медперсонал должен обучать больных и проверять правильность выполнения ими всех назначений.
Конечно, в некоторых случаях это может оказаться затруднительным, однако план предписанных действий способно усвоить абсолютное большинство больных.
Все пациенты должны:
Литература
1. Sears M. R., Taylor D. R. et al. Regular inhaled b-agonist treatment in bronchial asthma. Lancet 1990;336:1491–1396.
2. Tari Haahtela et al. Comparinson of terbutaline with budesonide in newly detected asthma. N Engl J Med 1991;325:388–392.
3. Redingon A. K., Howarth P. H. Airway remodelling in asthma. Thorax 1997;52:310–312.
4. O’Callaghan C., Barry P. Spacer devices in the treatment of asthma. BMJ 1997;314:1061–1062.
Спирометрия при хронической бронхиальной астме
Бочкообразная грудная клетка при хронической бронхиальной астме возникает из-за задержки воздуха в периферических отделах легких, что приводит к постоянному поддержанию грудной клетки в состоянии вдоха. Задержанный воздух не выдыхается и бесполезно занимает большую часть легких (остаточный объем). Это снижает объем воздуха (жизненную емкость легких), входящего в легкое.
Воздух задерживается из-за хронического воспаления, вызывающего отек слизистой периферических бронхиол. При лечении кортикостероидами отек спадает и воздух высвобождается. Это доказывается увеличением ЖЕЛ, определенной спирометрически. МСП может не изменяться (см. рис. 2.)
Обратите внимание!
Приступ астмы
Хроническая астма/ХОЗЛ











