Аспирин – пить или не пить, чтобы хорошо и долго жить?
Не один раз на приеме сталкивалась с ситуацией, когда пациент без явной патологии сам себе назначил кардиомагнил (или тромбоАСС, аспирин кардио и пр.), будучи уверенным, что абсолютно всем в его возрасте (то есть «после 45–50 лет») нужна именно такая профилактика заболеваний. Ведь сосед тоже пьет, по телевизору говорят, что нужно, и прочее…
Нужна ли на самом деле?
Дело в том, что современные рекомендации по лечению заболеваний(ССЗ) говорят о необходимости пожизненного приема аспирина теми людьми, которые уже перенесли события. К ним относятся инфаркт, инсульт, транзиторные ишемические атаки. Что же касается применения аспирина людьми, у которых в анамнезе вообще нет никаких заболеваний, в том числе и вышеперечисленных, то на сегодняшний день рутинное назначение аспирина (или других антитромботических препаратов) таким пациентам не рекомендовано отсутствия доказательной базы, подтверждающей прежде всего безопасность такой профилактики у данной категории пациентов.
Наиболее частым побочным эффектом при приеме аспирина является негативное влияние на слизистую оболочку желудка. Также при его длительном приеме увеличивается риск кровотечений различной локализации (, геморроидальных, носовых и пр.), и этим фактом никак нельзя пренебрегать, потому что в определенных ситуациях такие кровотечения могут стать жизнеугрожающими.
В связи с этим перед тем, как назначить пациенту аспирин, врач должен оценить пользу и риск от его приема. Доказано, что у пациентов, перенесших инфаркт или инсульт, польза профилактического приема аспирина перевешивает возможный риск кровотечений, следовательно, его прием рекомендован. И не до конца изучена роль аспиринау лиц, не имеющих в анамнезе ни того, ни другого. Те научные данные, которые мы имеем на сегодняшний день, говорят об отсутствии явной пользы от такой профилактики и при этом о повышении риска возникновения кровотечений различной локализации. Тем не менее, вопрос пока остается малоизученным, продолжаются крупные исследования, и мы ждем их результатов.
Что касается пациентов старших возрастных групп, имеющих факторы риска развития заболеваний (артериальная гипертензия, повышенный уровень холестерина крови и пр.), пациентов с сахарным диабетом, то ситуация примерно та же: до сих пор не было выявлено, что польза от приема аспирина превышает риск возникновения кровотечений у таких пациентов, в связи с чем его прием также не может быть рекомендован рутинно.
Когда еще не нужно принимать аспирин?
— При высоком артериальном давлении.
Потому что его прием может увеличить в данном случае риск возникновения геморрагического инсульта. При наличии гипертонии принимать аспирин нужно только тогда, когдадостигнут адекватный контроль артериального давления.
— При подозрении на инсульт.
Если мы имеем дело с подозрением на инсульт (у человека внезапно развились сильная слабость в руке или ноге, речевые, двигательные нарушения, опущен уголок рта, он не может улыбнуться и пр.), ни в коем случае в данной ситуации нельзя давать аспирин. Не существует объективных признаков, позволяющих однозначно отдифференцировать геморрагический (связанный с кровоизлиянием в мозг) и ишемический (связанный с закупоркой церебральной артерии атеросклеротической бляшкой) тип инсульта. А если инсульт геморрагический, и мы дадим такому человеку аспирин, то страшно представить, чем это может закончиться…
Все, что нужно сделать, если Вы подозреваете у человека инсульт — это уложить его в горизонтальное положение, постараться успокоить и как можно скорее вызвать скорую помощь.
Когда нужно принимать аспирин?
Только тогда, когда его назначил врач, оценивший пользу и риск от его приема и знающий показания к его назначению. Уровень тромбоцитов крови, прием других лекарств из группы нестероидных противовоспалительных препаратов, функция почек также всегда должны учитываться перед назначением данного препарата.
Как правило, всегда показан прием аспирина при ишемической болезни сердца, перенесенном инфаркте, некардиоэмболическом ишемическом инсульте или транзиторной ишемической атаке, при атеросклерозе артерий, стентировании артерий.
Если Вы решили всерьез заняться своим здоровьем, узнать, какие меры по профилактике заболеваний Вам необходимо предпринять, лучше обратиться к терапевту или кардиологу. Доктор назначит Вам необходимые анализы, электрокардиограмму и другие нужные обследования, измерит артериальное давление, выявит, есть ли у Вас факторы риска возникновения заболеваний, рассчитает Ваш риск и на основании этого даст необходимые рекомендации по профилактическим мероприятиям. И, поверьте, самое главное, о чем приходится говорить чаще всего — это об изменении образа жизни. Отказ от курения, нормализация массы тела, регулярные аэробные физические нагрузки (ходьба минимум 30 минут в день), диета с ограничением животных жиров — это основные мероприятия, без которых профилактика ССЗ будет считаться как минимум неполноценной, как максимум — неэффективной. А прием медикаментов может и вообще не понадобится, если все эти меры будут соблюдаться!
Что такое тромбоз геморроидального узла? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богданов Д. В., проктолога со стажем в 20 лет.
Определение болезни. Причины заболевания
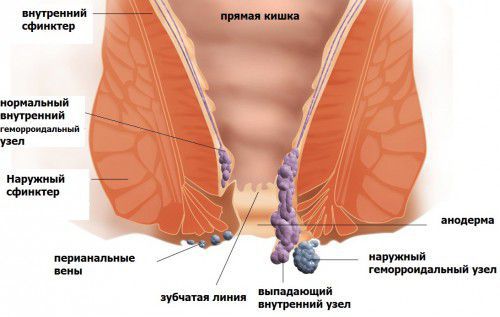
Тромбоз геморроидальных узлов — остро возникшее состояние или на фоне хронического геморроя, или же впервые возникшее на фоне полного благополучия. Это всегда болезненное состояние, проявляющееся:
Тромбоз геморроидальных узлов, он же острый геморрой, он же острый геморроидальный тромбофлебит, является острой стадией, фазой геморроидальной болезни (ГБ). [12]
Причинами появления тромботических изменений в кавернозных сплетениях анального канала могут служить:
Быстрому образованию тромбов кавернозных сплетений, нарастанию отека способствуют особенности их строения. Геморроидальные узлы — это многочисленные полости с мышечно-соединительнотканными стенками, обильно снабженные внутристеночными артериями. Интенсивный приток артериальной крови, в том числе через артериовенозные шунты, при склонности к рефлекторному сужению венул и последующему уменьшению оттока, приводит к образованию сгустков крови в полостях внутри сплетений. [5] [7] Одними из «виновников» таких изменений в синусах называют патологическое повышение уровня ацетилхолина, катехоламинов. Во многих исследованиях отмечалась ярко выраженная активность продуктивно-клеточного процесса [8] в кавернозных синусах дистального отдела кишечника. Именно в них при исследованиях обнаруживали реканализованные тромбы, тромбы с разной давностью образования, чего практически не встречается в обычных варикозно измененных венах. [6] [7]
Симптомы тромбоза геморроидального узла
Боль. Она находится на первом месте среди проявлений острого геморроя (по субъективным оценкам пациентов). Выраженность болевого синдрома носит индивидуальный характер, обычно она описывается как давящая, распирающая. Боль усиливается при сидении на жестком, при ходьбе. Из-за боязни острых болей пациенты могут воздерживаться от дефекации.
Появление болезненного образования в области ануса. Округлое образование в месте расположения геморроидальных узлов, плотное, синюшного цвета, появляется сравнительно быстро (за несколько часов).
Выпадение геморроидальных узлов.
Кровотечение. Появляется при нарушении целостности слизистой или кожи. Иногда может носить профузный характер, может трудно поддаваться консервативным методам гемостаза (применение свечей, мазей, флеботоников, холода местно и пр. мало помогает). [2]
Повышение температуры тела. Возникает как общая реакция организма в ответ на воспаление тканей в перианальной зоне. Гипертермия сопровождает такие осложнения острого тромбоза, как воспаление параректальной клетчатки.
Рефлекторный спазм анального сфинктера (отмечается в большинстве случаев).
Патогенез тромбоза геморроидального узла
Основными звеньями в образовании геморроя являются: механический и сосудистый факторы.
Последовательность появления предрасполагающих факторов может быть любая, однако в каждом случае присутствует их комбинация с той или иной степенью выраженности.
Наличие факторов риска (предрасполагающих факторов) не обязательно приводит к появлению острого геморроя, но при воздействии провоцирующих обстоятельств на «подготовленной почве» патологический механизм запускается, возникает тромбоз геморроидальных узлов. Провоцирующие факторы уже были перечислены выше – это и стрессовые ситуации, и физические нагрузки, беременность, роды, нарушение диеты (употребление острой, горькой пищи), «перебор» с алкоголем, крепкими чаем и кофе, обострение гипертонической болезни, хронические запоры, длительное пребывание в вынужденном положении (сидячая работа), опухоли брюшной полости и мочеполовой системы (миомы, аденомы), резкие скачки веса, частое применение клизм, цирроз печени и т.д.).
Наличие предрасполагающих факторов + триггерные ситуации (провоцирующие события) — и в патологически расширенных кавернозных сплетениях прямой кишки происходит образование тромба, с последующим воспалением стенок вен и подлежащих тканей. Как следствие — выраженный отек и болевой синдром. Иногда сила провоцирующих факторов достаточна для появления острого тромбоза и у абсолютно здоровых людей, у которых ранее не было изменений в сосудистых стенках и гемодинамических нарушений.
В 4 из 5 случаев тромбофлебит узлов случается на фоне существующей геморроидальной болезни как ее обострение. Оставшиеся 20% — это впервые диагностированный, внезапно начавшийся процесс.
Доказанным считается генетическая предрасположенность к развитию геморроидальной болезни, особенности строения — размеры и форма кавернозных сплетений, варианты фиксации узлов в подслизистом слое. Характер кровотока в пещеристых телах и своеобразие нервной регуляции в тканях — все это может с рождения присутствовать у индивида и приводить к частым тромбофлебитам геморроидальных вен при воздействии неблагоприятных условий, которые для других людей проходят совершенно безнаказанно. У предрасположенных лиц еще на этапе эмбриогенеза закладывается патология кавернозных сплетений, приводящая впоследствии к появлению аномального количества vasa vasorum в стенках вен и замещению мышечного компонента стенок соединительной тканью. [3]
Ненаследственной причиной дегенеративно-дистрофических изменений в тканях перианальной зоны является хронический геморрой.
Классификация и стадии развития тромбоза геморроидального узла
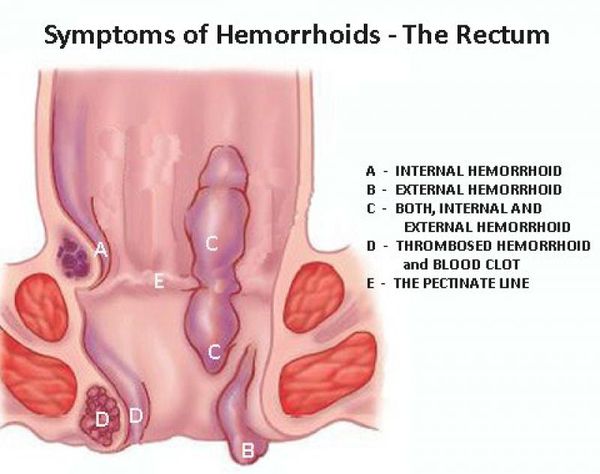
Исходя из локализации патологического процесса выделяют:
Градация клинических проявлений, выраженности патологических изменений традиционно имеет 3 степени:
I степень — если затронуты наружные узлы, они визуализируются как плотноэластичные, синюшные, небольшие узлы на границе слизистой анального канала и кожи перианальной зоны. Внутренние узлы могут быть не видны, но их тромбоз постепенно приводит к распространению перианального отека, наружные интактные узлы умеренно болезненны и уплотнены.
Геморроидальные комплексы, как правило, группируются в традиционной локализации на 3,7,11 часах по условному циферблату в положении лежа на спине.
Кожа вблизи ануса гиперемирована. Пальпаторно (после надавливания) определяется кратковременная бледность в месте вдавления. Субъективные ощущения больных включают умеренные зуд, жжение, боли в области кавернозных сплетений. Проявления усиливаются при дефекации, на жестком сидении, после острой, пряной пищи, приема алкоголя. [1]
Тромбоз наружного геморроидального узла без воспаления (1 степень)
II степень — симптомы значительно усиливаются, зачастую из-за болевого синдрома и нарастающего спазма анального сфинктера пальцевое исследование провести невозможно. Пациенты жалуются на сильные боли во время движения, вынуждены выбирать позу при сидении, произвольно задерживают дефекацию. Локальная гиперемия, болезненность и отек кожи могут дать повод заподозрить острый парапроктит. Но при последнем, как правило, болезненность ассиметрична, не столь выражена. Иногда при парапроктите можно определить вовлеченную стенку прямой кишки на стороне поражения, флюктуацию. Для парапроктита характерно отграничение гиперемии. [5]
III степень. Симптомы крайне выражены, нарушают нормальную жизнедеятельность пациента. Возможно расстройство мочеиспускания, вплоть до анурии. Воспалительные изменения крайне выражены, резкий отек и гиперемия всей перианальной зоны — циркулярная инфильтрация сфинктера, отдельные группы геморроидальных узлов сливаются в единый конгломерат. Пальцевое исследование провести невозможно, даже пальпация приносит массу болезненных ощущений. Порой отек и инфильтрация схожи с клиникой ущемления внутренних узлов. При действительном выпадении узлов вправление их невозможно. Постепенно синюшные узлы начинают некротизироваться.
В ГНЦК разработана классификация острого геморроя, учитывающая степень воспалительных изменений, где 1-я степень — это тромбоз без каких-либо реактивных изменений тканей. 2-я степень — определяются воспалительные реакции вовлеченных узлов. 3-я степень — реакция тканей не только в кавернозных сплетениях, воспалением затронуты подкожная клетчатка, определяется отек кожи перианальной зоны, некроз слизистой оболочки.
Осложнения тромбоза геморроидального узла
На фоне нелеченного или неадекватно леченного обострения ГБ могут возникнуть: [14]
Диагностика тромбоза геморроидального узла
Острое состояние тромбофлебита геморроидальных узлов не нуждается в сложных методах диагностики. Как правило, достаточно визуального осмотра, пальцевого исследования (если болевой синдром, спазм сфинктера позволяют его провести) и тщательно проведенного расспроса плюс обязательное проведение ОАК, ОАМ, исследования биохимических показателей крови. Анамнез с внезапным началом после воздействия провоцирующих факторов, молниеносным прогрессированием поможет в правильной диагностике острого геморроя.
Патологические состояния со сходными проявлениями, с которыми следует проводить дифференциальную диагностику:
Острый парапроктит. Его отличие — в ассиметричности вовлеченных в воспаление стенок кишки и заднего прохода, нередко в наличии флюктуации и отграниченности гиперемии. Гнойный парапроктит чаще сопровождается общей реакцией в виде повышения температуры тела до 38-39 ° С, боли пульсирующие, выделения больше гнойного, чем геморрагического характера.
Рак анального канала. Клиника с постепенным и длительным развитием симптомов, слизисто-гнойные выделения с кровью, выраженность некроза характерна для злокачественных новообразований. Биопсия с гистологическим исследованием поможет выявить атипичные клетки.
Сифилитическая язва перианальной зоны. Первичный комплекс при этом инфекционном заболевании при пальпации практически безболезнен, он очень высокой плотности. Дополнительно потребуется исследование крови на RW.
Выпадение невоспаленных узлов при геморрое (что бывает крайне редко). Простое выпадение узлов, как правило, не сопровождается болевым синдромом, а выпавшие геморроидальные узлы легко и безболезненно вправляются. [1]
В сложных случаях, при сочетанных поражениях, после стихания острого воспалительного процесса понадобится проведение расширенного исследования: аноскопии, ректороманоскопии, колоноскопии, сфинктерометрии и др.
Лечение тромбоза геморроидального узла
Как отечественные эксперты, так и зарубежные источники дают однозначные рекомендации: при геморроидальной болезни острые состояния лечатся консервативно, комплексом медикаментозного системного и локального воздействия. В ряде случаев очень эффективно подключение физиотерапии (ультразвуковой и магнитно-лазерной терапии).
Системные препараты призваны нормализовать кровоток в кавернозных сплетениях, улучшить микроциркуляцию в тканях, снизить воспалительные проявления, болевой синдром, и способствовать активизации лимфодренажного эффекта. Наиболее хорошо зарекомендовали себя:
Местная фармакотерапия направлена на уменьшение отека, аналгезию и противовоспалительное действие непосредственно в геморроидальных сплетениях, а также противосвертывающий эффект. Мазевые, гелевые формы наносятся несколько раз в день до купирования основных проявлений (в среднем 7-10 дней). Оптимальным препаратом с комбинированным составом является Гепатромбин Г. Другой мазью с сочетанным действием является Проктозан. В их составе есть глюкокортикоиды, анальгетики, висмута субгаллат, НПВС, титана диоксид.
Содержание активного вещества в монокомпонентных гепаринсодержащих мазях следует выбирать не менее 1000 МЕ.
Применение хирургических методов максимально быстро облегчает состояние пациента и предотвращает возникновение рецидивов, но операция наиболее эффективна в раннем периоде (до 3-х суток с момента начала тромбофлебита кавернозных сплетений дистальных отделов толстого кишечника). [2]
Наиболее востребованными методами при оперативном лечении обострения ГБ являются малоинвазивные методы:
Энуклеация, равно как и тромбэктомия при остром тромбофлебите наружных геморроидальных узлов применяется:
Разрыв эпителия над тромбированным геморроидаьным узлом. Позднее обращение
Метод энуклеации дает хороший клинический эффект в плане улучшения самочувствия, купирования болей, отека и пр. Из недостатков можно назвать возможные рецидивы острого тромбоза в том же узле (т. к. сосуды, питающие кавернозное сплетение, остаются).
При множественных гематомах перианальной зоны (тромбозе) выполняется геморроидэктомия.
Вмешательство проводится в условиях стационара, если есть выраженная распространенная воспалительная реакция в перианальной зоне, в прямой кишке. Применение современных технологий UltraCision и LigaSure при удалении узлов дает снижение болевого синдрома в раннем послеоперационном периоде, уменьшение срока нетрудоспособности после операции, снижение частоты дизурических послеоперационных расстройств. [9] [10]
Прогноз. Профилактика
Острый геморрой — это заболевание, при адекватном лечении которого в 98 – 100% случаев возможно полное избавление от проявлений тромбофлебита. * При консервативном ведении обострения после стихания признаков воспаления, исчезновении отека показано дальнейшее лечение геморроидальной болезни при помощи многочисленных методов (миниинвазивных: латексное лигирование, склеротерапия, лазерная вапоризация или классическая геморроидэктомия). Корректировать изменения при хронической геморроидальной болезни необходимо в том числе для исключения рецидивов тромбофлебита узлов, улучшения качества жизни.
Выбор способа удаления патологически измененных кавернозных сплетений при хронической ГБ зависит от их локализации, размеров, степени дистрофических изменений подлежащих тканей (стадии болезни), наличия современной медицинской аппаратуры в лечебном учреждении и предпочтений хирурга.
Профилактика заболевания состоит в исключении факторов, провоцирующих обострение геморроидальной болезни:
*если в комплексной терапии применялись оперативные пособия с коагуляцией питающих узел сосудов.
**дозированные физические нагрузки способствуют нормализации веса, обмена веществ, укреплению мышц тазового дна. Однако они должны исключать занятия, приводящие к резкому подъему внутрибрюшного давления (становая тяга, приседания с грузами, тяжелую атлетику, пауэрлифтинг).
***если коррекции диеты недостаточно, при упорных запорах уместно регулярное применение пробиотиков и пребиотиков, слабительных средств — лактулозы (Лактусан, Дюфалак), семян подорожника овального (Мукофалька, Фитомуцила). Обычно побочное действие лактулозы — вздутие, метеоризм — устраняется снижением потребляемых углеводов, что препятствует избыточному росту кишечной микрофлоры.
Профилактика острого геморроя у беременных
Еще на этапе планирования беременности девушкам необходимо пройти консультацию проктолога, т. к. при наличии геморроидальной болезни 1 ст. проявления могут быть минимальными, незаметными для молодой женщины. Однако при вынашивании ребенка все мизерные проблемы могут стать довольно мучительными для будущей мамы, и их эффективное лечение во время беременности будет крайне затруднительно.
Повторное обследование беременных показано во 2–3 триместре. Еще до наступления родов у части беременных отмечено в той или иной мере обострение ГБ, что связано с нарушением венозного оттока из малого таза, увеличением внутрибрюшного давления и изменением показателей свертывающей системы крови. А во время естественных родов тромбофлебит случается практически у половины рожениц из-за непосредственного сдавления узлов головкой плода, проходящей по родовым путям. [13]
Для естественного родоразрешения диагноз геморрой не является противопоказанием, но состояние требует динамического наблюдения специалиста и выполнения определенных рекомендаций.
Тромбо асс таблетки : инструкция по применению
Состав
1 таблетка содержит 50 мг ацетилсалициловой кислоты (АСК) и лактозы моногидрат 65 мг.
1 таблетка содержит 75 мг ацетилсалициловой кислоты (АСК) и лактозы моногидрат 45 мг.
1 таблетка содержит 100 мг ацетилсалициловой кислоты (АСК) и лактозы моногидрат 60 мг. Полный перечень прочих компонентов см. в разделе «Состав вспомогательных веществ».
Описание
Круглые, двояковыпуклые таблетки, белого цвета, покрытые пленочной кишечнорастворимой оболочкой. Поверхность таблетки гладкая или слегка шероховатая, блестящая.
Показания для применения
Для снижения риска инфаркта миокарда у пациентов, страдающих стенокардией.
Для вторичной профилактики инфаркта миокарда.
Для профилактики тромбоза после оперативного вмешательства на сосудах, например, после аорто-коронарного шунтирования.
Для вторичной профилактики после транзиторных ишемических атак и инсульта.
Для вторичной профилактики сердечно-сосудистых заболеваний у пациентов с высоким уровнем риска (сахарный диабет и др.)
Для снижения риска инфаркта миокарда у пациентов, страдающих стенокардией.
Для вторичной профилактики инфаркта миокарда.
Для профилактики тромбоза после оперативного вмешательства на сосудах, например, после аорто-коронарного шунтирования.
Для вторичной профилактики после транзиторных ишемических атак и инсульта.
При остром инфаркте миокарда.
Для интервальной терапии мигрени.
Для вторичной профилактики сердечно-сосудистых заболеваний у пациентов с высоким уровнем риска (сахарный диабет и др.)
Для снижения риска инфаркта миокарда у пациентов, страдающих стенокардией:
от 75 мг до 300 мг АСК в день.
Для профилактики рецидивов после инфаркта миокарда:
от 75 мг до 300 мг АСК в день.
Для вторичной профилактики после транзиторных ишемических атак и инсульта:
от 50 до 300 мг АСК в день, в отдельных случаях 30 мг.
Для профилактики тромбоза после оперативного вмешательства на сосудах, например, после коронарного шунтирования:
от 75 мг до 300 мг АСК в день.
При остром инфаркте миокарда:
от 150 мг до 300 мг АСК в день.
Для интервальной терапии мигрени:
от 100 мг до 300 мг АСК каждый второй день.
Для предупреждения сердечно-сосудистых заболеваний у пациентов, страдающих сахарным диабетом, и у пациентов с высоким риском сердечно-сосудистых заболеваний:
100 мг АСК в день, в отдельных случаях 75 мг.
Указания по применению препарата Тромбо АСС у детей отсутствуют.
Лекарственные средства, содержащие АСК, можно давать детям до 12 лет только по назначению врача.
Таблетки, покрытые плёночной оболочкой, необходимо принимать, не разжёвывая, запивая небольшим количеством жидкости, независимо от приёма пищи, в одно и то же время.
За счёт того, что таблетки покрыты кишечнорастворимой плёнкой, уменьшаются побочные действия АСК на желудок. Для того чтобы не разрушить плёночное покрытие, таблетки нельзя дробить.
При остром инфаркте миокарда таблетки необходимо разжевать, чтобы обеспечитьмгновенное действие препарата!
Длительное медикаментозное лечение допустимо наиболее низкими дозами.
Примечание: Для применения АСК при болях и/или температуре используются препараты с более высокими дозами АСК.
Противопоказания
Повышенная чувствительность к действующему веществу, к другим салицилатам или к одному из прочих компонентов, указанных в разделе «Состав».
Астма в анамнезе, вызванная применением салицилатов или веществ с подобным механизмом действия, нестероидных противовоспалительных препаратов (НПВП).
Острые язвы желудка и кишечника.
Желудочно-кишечные кровотечения или перфорация (прободение желудка или перфорация кишечника) в анамнезе, которые были обусловлены прежней терапией нестероидными противовоспалительными препаратами (НПВП).
Активные или известные в анамнезе язвы желудка и двенадцатиперстной кишки/геморрагия, по меньшей мере, с двумя несомненными эпизодами доказанных изъязвлений или кровотечений.
Геморрагический диатез, тромбоцитопения, гемофилия.
Тяжёлая печёночная недостаточность.
Тяжёлая почечная недостаточность.
Тяжёлая сердечная недостаточность.
Комбинация с препаратом метотрексат в дозах от 15 мг в неделю или более.
В комбинации с оральными антикоагулянтами, если салицилаты принимаются в высокой дозе.
Последний триместр беременности.
Особые предостережения и меры предосторожности при применении
Особенно тщательное врачебное наблюдение требуется в следующих случаях:
Сверхчувствительность к анальгетикам/противовоспалительным или противоревматическим препаратам, или к другим аллергизирующим веществам.
Гипертония и/или сердечная недостаточность в анамнезе: в связи с лечением препаратом АСК в противоревматической дозировке были сообщения о развитии отёков.
Одновременная терапия антикоагулянтами.
Язвы желудочно-кишечного тракта в анамнезе, включая хронические или рецидивирующие язвы или желудочно-кишечные кровотечения в анамнезе.
Сниженная функция печени.
Предстоящие операции (включая незначительные, например, экстракция зуба): может иметь место склонность к усилению кровотечения.
Ибупрофен может тормозить препятствующее действие АСК на агрегацию тромбоцитов. Перед приёмом препарата пациенты должны проконсультироваться с врачом.
Пациенты с ограниченной функцией почек или с ограниченным сердечно-сосудистым кровообращением (заболевания почечных сосудов, декомпенсированная сердечная недостаточность, потеря объёма, крупные операции, сепсис или серьёзные геморрагические состояния), так как АСК может повысить риск нарушения функции почек или риск острой почечной недостаточности.
АСК может провоцировать бронхоспазм и вызывать приступы бронхиальной астмы и другие реакции повышенной чувствительности. Факторами риска являются наличие бронхиальной а стмы в анамнезе, сенной лихорадки, полипов носа или хронических заболеваний дыхательной системы, а также аллергических реакций пациентов на другие вещества (сопровождающихся, например, кожными реакциями, зудом или крапивницей).
Побочные реакции со стороны пищеварительной системы
Следует избегать одновременного приёма АСК и других нестероидных противовоспалительных препаратов (НПВП), включая селективные ингибиторы ЦОГ-2 (циклооксигеназы).
Во время лечения всеми нестероидными противовоспалительными препаратами (НПВП) сообщалось о серьёзных желудочно-кишечных кровотечениях, язвах или прободениях, также с летальным исходом, возникавших в любой момент терапии, с предупредительными сигналами или без них, или сообщалось о ранних серьёзных побочных реакциях со стороны пищеварительной системы.
У пожилых пациентов терапия нестероидными противовоспалительными препаратами (НПВП) чаще всего приводит к нежелательным побочным действиям, в частности, кровотечениям и перфорации желудочно-кишечного тракта, угрожающим жизни.
Пациенты с желудочно-кишечным токсикозом в анамнезе, особенно в пожилом возрасте, должны сообщать о каждом необычном симптоме в области желудочно-кишечного тракта (прежде всего о желудочно-кишечных кровотечениях), в особенности, если речь идёт о начальном периоде лечения.
Предлагается соблюдать осторожность пациентам, принимающим одновременно лекарства, которые могут повысить риск образования язв или спровоцировать кровотечения, например, такие лекарства как оральные кортикоиды, антикоагулянты, например, варфарин, селективные ингибиторы обратного захвата серотонина (СИОЗС) или другие препараты антиагрегантной терапии.
При возникновении желудочно-кишечных кровотечений или язв лечение препаратом Тромбо АСС необходимо прекратить.
Риск желудочно-кишечного кровотечения, изъязвления или перфорации повышается при увеличении дозы АСК у пациентов с язвами в анамнезе, особенно в сочетании с осложнениями в виде кровотечения или перфорации, а также у пожилых пациентов. Эти группы пациентов должны начинать лечение с приёма самых возможно низких доз. Необходима осторожность в тех случаях, когда лечение АСК осуществляется в комбинации с протективными лекарственными средствами (например, такими как мизопростол или ингибиторы протонного насоса). Это касается также тех пациентов, которые одновременно принимают другие препараты, повышающие риск возникновения побочных действий на желудочно-кишечный тракт.
При одновременном применении АСК и напитков, содержащих алкоголь, возможны побочные действия, в частности те, которые касаются желудочно-кишечного тракта или центральной нервной системы.
Склонность к кровотечениям
Редко и очень редко сообщалось также о серьёзных кровотечениях, таких как церебральные кровотечения, особенно у пациентов с не откорректированной гипертензией и/или при одновременном лечении антикоагулянтами, которые в отдельных случаях могут угрожать жизни.
АСК в низкой дозировке уменьшает выведение мочевой кислоты. Это может вызвать у пациентов, склонных к низкому выделению мочевой кислоты, приступ подагры.
Очень редко у детей и подростков при приёме АСК (в частности, во время лечения гриппа или ветряной оспы, когда ацетилсалициловую кислоту дают для снижения температуры) наблюдается тяжёлое, угрожающее жизни заболевание головного мозга и печени (так называемый синдром Рея), которое, возможно, связано с приёмом АСК. Это заболевание может возникнуть и у молодых взрослых.
Препараты, содержащие АСК, можно давать детям до 12 лет и подросткам с заболеваниями, сопровождающимися лихорадкой, только по предписанию врача и только тогда, когда другие меры не действуют. Если вследствие терапии имеют место постоянная рвота, помрачение сознания и/или патологическое поведение (сохраняющиеся также после ослабления острых симптомов заболевания, сопровождающегося лихорадкой), то лечение ацетилсалициловой кислотой необходимо тотчас прекратить и начать интенсивное лечение.
Также после прививки от ветряной оспы рекомендуется в целях безопасности в течение 6 недель воздержаться от приёма лекарственных средств, содержащих АСК.
Привычный приём анальгезирующих и противоревматических дозировок, содержащих АСК (в частности, комбинация нескольких болеутоляющих действующих веществ) может привести к длительному повреждению почек с риском почечной недостаточности (нефропатия). Пациентов необходимо информировать об этих рисках.
При длительном приёме препарата необходимо проведение контроля (например, функции печени, почек, анализа крови, свёртывание крови).
У определённых лиц с дефицитом глюкозо-6-фосфатдегидрогеназы высокие дозы АСК могут вызвать гемолиз. Поэтому применение АСК при дефиците глюкозо-6-фосфатдегидрогеназы должно осуществляться под наблюдением врача.
АСК посредством действия на овуляцию может ухудшить репродуктивную способность у женщин.
Указание на содержание лактозы
Данный препарат содержит лактозу. Пациентам с редкой наследственной непереносимостью галактозы, с врождённой недостаточностью лактазы или мальабсорбцией глюкозы-галактозы этот препарат принимать нельзя.
Взаимодействие с другими лекарственными средствами и прочие взаимодействия
Метотрексат в дозах от 15 мг в неделю или выше: усиленная гематологическая токсичность метотрексата (в основном, противовоспалительные действующие вещества уменьшают выделение метотрексата, а салицилаты вытесняют метотрексат из мест его связывания с белками плазмы.
Оральные антикоагулянты, комбинированные с салицилатами в высоких дозировках: риск кровотечения повышается посредством торможения функции тромбоцитов, кроме того, происходит повреждение гастродуоденальной слизистой оболочки и вытеснение оральных антикоагулянтов из их связи с белками плазмы.
Комбинации, требующие особой осторожности:
Метотрексат в дозах до 15 мг в неделю или выше: усиленная гематологическая токсичность метотрексата (в основном, противовоспалительные действующие вещества уменьшают выделение метотрексата, а салицилаты вытесняют метотрексат из мест его связывания с белками плазмы.
Оральные антикоагулянты, тромболитики, другие ингибиторы агрегации тромбоцитов/ингибиторы гемостаза, например, кумарин, с салицилатами в низких дозировках: повышение риска кровотечения посредством торможения функции тромбоцитов, повреждение гастродуоденальной слизистой оболочки и вытеснение оральных антикоагулянтов из их связи с белками плазмы; особенно требуется контроль времени кровотечения.
Парентеральный гепарин: повышен риск кровотечения (торможение функции тромбоцитов и повреждение гастродуоденальной слизистой оболочки салицилатами).
Другие нестероидные противовоспалительные средства/антиревматические средства с салицилатами в высоких дозах (> 3 г/день): из-за синергических эффектов усиление риска язв и желудочно-кишечных кровотечений; это приводит также к альтернирующему уменьшению концентраций в сыворотке крови.
Селективные ингибиторы обратного захвата серотонина (СИОЗС): повышенный риск кровотечений из верхних отделов желудочно-кишечного тракта из-за возможных синергических эффектов.
Дигоксин: усиление действия вплоть до повышения риска побочного действия посредством повышения концентрации плазмы на основании уменьшенной почечной экскреции; рекомендуется соответствующий контроль и подбор дозы.
Урикозурические лекарства (средства, способствующие выведению мочевой кислоты), например, бензбромарон, пробенецид: сниженный эффект выведения мочевой кислоты (торможение тубулярного выведения мочевой кислоты); рекомендуется применение другого анальгетического средства.
Антидиабетические средства, например, инсулин, сульфонилмочевина: возможны колебания сахара в крови, рекомендуется усиленный контроль сахара в крови; усиленный гипогликемический эффект из-за высоких доз АСК и вытеснение сульфонилмочевины из мест её связи с белками плазмы: пациенты должны быть об этом информированы соответствующим образом и им необходимо рекомендовать чаще контролировать сахар в крови.
Диуретики в комбинации с АСК в дозах 3 г/день или выше: уменьшенная гломерулярная фильтрация из-за сниженного почечного синтеза простагландина (острая почечная недостаточность у обезвоженных пациентов); пациенты должны пройти регидрационную терапию и у них необходимо контролировать функцию почек.
Фуросемид и другие петлевые диуретики: ослабление их гипотензивного действия; рекомендуется постоянный контроль кровяного давления.
Системные глюкокортикоиды, кроме гидрокортизона для заместительной терапии болезни Аддисона: сниженный уровень салицилатов во время лечения кортизоном и риск передозировки салицилатов после завершения лечения, так как кортикостероиды ведут к повышенному выделению салицилатов. Дозы салицилатов при этой комбинации и после окончания лечения глюкокортикоидами должны подбираться соответствующим образом. Повышен риск желудочно-кишечного кровотечения или образования язв.
Ингибиторы ангиотензинпревращающего фермента (ингибиторы АПФ) в соединении с АСК в более высоких дозах: сниженная клубочковая фильтрация из-за торможения простагландинов, расширяющих кровеносные сосуды, в дозах от 3 г в день и выше, возможна острая почечная недостаточность у обезвоженных пациентов (следует обращать внимание на проведение достаточной регидрационной терапии), кроме того, сниженный противогипертонический эффект; пациенты должны пройти регидрационную терапию и контролировать функцию почек.
Вальпроевая кислота: повышенная токсичность вальпроевой кислоты из-за вытеснения из мест её связывания с белками плазмы; при необходимости следует контролировать сывороточный уровень.
Алкоголь: повышенная опасность повреждения слизистой оболочки желудочно-кишечного тракта и удлинение времени кровотечения из-за аддитивных эффектов АСК и алкоголя; следует избегать данной комбинации.
Препараты, локально действующие в желудочно-кишечном тракте: соли магния, алюминия и кальция, оксиды магния, алюминия и кальция, гидроксиды магния, алюминия и кальция: повышенное выделение почками салицилатов вследствие ощелачивания мочи.
Тиклопидин: повышен риск кровотечения (синергическое антиагрегантное действие). Если этой комбинации избежать невозможно, то требуется регулярное и частое клиническое наблюдение и контроль лабораторных параметров (с контролем времени кровотечения).
Стрептокиназа, тромболитики: АСК может усилить действие. Повышен риск кровотечения (в частности, после ишемического инсульта).
Ослабляется действие следующих препаратов:
Антагонисты альдостерона (спиронолактон и канренон), гипотензивные препараты, в частности, ингибиторы АПФ (при комбинационной терапии ингибиторами АПФ дозировки АСК должны составлять ≤ 100 мг).
Ибупрофен противодействует действию низких дозировок АСК на агрегацию тромбоцитов, если ибупрофен и АСК применяются одновременно. Лечение ибупрофеном может ограничивать кардиопротекторный эффект АСК.
Взаимодействия в ходе лабораторных исследований:
АСК в высоких дозировках может оказывать влияние на различные методы клинического и химического исследования или на их результаты.
В общем и целом, химические методы обнаружения, основывающиеся на цветной реакции, могут искажать результаты. Так, например, могут быть искажены результаты проверки функций печени (равным образом возможно получение ошибочно отрицательных результатов исследования).
Репродуктивная способность, беременность и кормление грудью
Во время первого и второго триместра беременности нельзя принимать АСК, кроме тех случаев, когда приём АСК однозначно необходим. Женщины, желающие забеременеть, или женщины в первом и втором триместре беременности при приёме лекарственных средств, содержащих АСК, должны принимать низкие дозы и по возможности сократить до минимума длительность приёма этих средств.
АСК во время третьего триместра беременности противопоказана.
При применении препарата в течение короткого времени и в низких дозах прерывание кормления грудью не требуется. При длительном применении препарата или при его применении в высоких дозах кормление грудью следует прервать или отменить.
Существует определённая статистика, указывающая на то, что лекарственные вещества, задерживающие синтез глюкооксигеназы/простагландина, ухудшают репродуктивную способность у женщин вследствие их действия на овуляцию. Это действие обратимо после отмены лечения.
Влияние препарата на способность к вождению автотранспорта и управлению механизмами
Нет никаких данных об ухудшении способности к вождению автотранспорта или к управлению механизмами.
При оценке побочных действий в основу положены следующие данные о частоте возникновения побочных действий:
Передозировка
Может существовать опасность отравления препаратом у пожилых пациентов и прежде всего у маленьких детей (терапевтическая передозировка или случайные отравления могут быть смертельными).
Симптомы среднего отравления
Шум в ушах, снижение слуха, нарушение зрения, тошнота, рвота, головные боли, головокружение, повышенное потоотделение, тремор, наблюдались дезориентировка и спутанность сознания. Данные состояния могут контролироваться посредством сокращения дозы.
Симптомы тяжёлого отравления
Температура, гипертермия, гипервентиляция, одышка, судороги, респираторный алкалоз, метаболический ацитоз, дегидратация, отёк лёгких, рабдомиолиз, аритмия, бред, кома, кардиоваскулярный шок, дыхательная недостаточность, тяжёлая гипогликемия/гипергликемия, гипокалиемия. После приёма избыточной дозы может несколько часов длиться латентный период, прежде чем появятся симптомы передозировки.
Лечение в экстренном случае
промывание желудка, приём активированного угля, контроль кислотно-щелочного баланса;
гемодиализ при тяжёлом отравлении;
возмещение потери жидкости;
Специфический антидот отсутствует.
Фармакотерапевтическая группа
Ингибиторы агрегации тромбоцитов, исключая гепарин. Код АТС: В01АС06.
Антитромботическое действие ацетилсалициловой кислоты (АСК) основывается на необратимом торможении синтеза тромбоксана А2 в тромбоцитах. Это действие достигается посредством ацетилирования циклооксигеназы, что влечёт за собой блокирование синтеза тромбоксана А2 (простагландина, способствующего агрегации тромбоцитов и оказывающего сосудорасширяющее действие) в тромбоцитах. Этот эффект длительный и сохраняется обычно на протяжении всей восьмидневной продолжительности жизни тромбоцита.
При приёме в кишечнорастворимой форме АСК всасывается в тонком кишечнике. Максимальный уровень в плазме наблюдается в течение 3 часов после приёма препарата.
Ацетилсалициловая кислота в слизистой оболочке стенки кишечника, но прежде всего в печени, под влиянием ферментов гидролизуется в салициловую кислоту. Далее салициловая кислота метаболизируется в печени с образованием такого метаболита как глюкуронид.
Выделение осуществляется преимущественно через почки в виде свободной салициловой кислоты (85% при щелочной реакции мочи и 10% при кислой реакции мочи), а также в виде её конъюгатов и дериватов.
Состав вспомогательных веществ
Лактозы моногидрат, микрокристаллическая целлюлоза, кремния диоксид коллоидный безводный, картофельный крахмал, тальк, триацетин, 30% дисперсия сополимера метакриловой кислоты и этилакрилата (1:1).
Срок годности
Хранить при температуре не выше 25°С.
Хранить в оригинальной упаковке для защиты содержимого от воздействия света и влажности.
Тип и содержимое коробки
Блистерные упаковки ПВХ/алюминиевая фольга по 10 таблеток. В картонной коробке 3 блистера вместе с инструкцией по применению.
Блистерные упаковки ПВХ/алюминиевая фольга по 20 таблеток. В картонной коробке 5 блистеров вместе с инструкцией по применению.
В продажу могут поступать не все размеры упаковок.
Владелец разрешения на продажу
ООО ВАЛЕАНТ, ул. Шаболовка, 31 строение 5, Москва, Россия.
Г.Л. Фарма Гмбх, Шлоссплац 1, 8502 Ланнах, Австрия.