Какой йогурт можно употреблять при панкреатите?
При воспалении поджелудочной железы рекомендовано полностью исключить из рациона некоторые блюда, но к большинству кисломолочных продуктов это не относится. Так, йогурт при панкреатите употреблять допускается, но далеко не любой и не в каких угодно количествах.
Польза йогурта для больного панкреатитом
Йогурт производится из молока методом заквашивания в результате взаимодействия с определенными микроорганизмами (термофильный стрептококк, пробиотическая лактобацилла – болгарская палочка). Этот продукт обладает рядом свойств, благоприятно влияющих на состояние поджелудочной железы при ее воспалении:
Целебность йогуртового изделия
Эффективное и аппетитное творение кулинаров линейки молочнокислых изделий – йогурт. В своем применении не обладает почти никакими противопоказаниями, вводится в подбор блюд пациентов при многих видах болезней. При панкреатите можно и даже нужно иметь на своем столе йогурт.
На его употребление накладываются особые требования. Главное из них – это натуральность продукта. Если он выбирается из прилавка магазина, то необходимо смотреть срок годности и состав. Если в перечне содержатся химические добавки, то такому продукту на диетическом столе говорится: «Нет».
Польза натурального продукта:
Йогурт в острую стадию панкреатита
На этапе обострения, при выраженном воспалительном процессе с интенсивными абдоминальными опоясывающими болями, явлениями диспепсии и лихорадкой, диета должна быть очень строгой. Несколько первых дней кушать вообще ничего не рекомендуется, даже молочные и кисломолочные продукты, для того, чтобы «разгрузить» пищеварительный тракт. В результате голодания снижается секреторная и моторная активность всех желез ЖКТ.
Обезжиренный йогурт разрешено начинать пить только через 2–3 недели от начала острого процесса. Продукт обязательно должен быть свежим, натуральным, без ароматизаторов, консервантов, красителей.
Йогурт при ремиссии
После стихания обострения можно постепенно разнообразить меню, добавив к нему большее количество молочных продуктов. Йогурт разрешается пить любой, но содержание жиров не должно превышать 3%. На этапе стойкой ремиссии к йогуртному продукту добавляют соки и мякоть свежих фруктов. При нормальном содержании глюкозы крови, отсутствии сахарного диабета, разрешается добавлять немного меда.
В магазинах продается большое количество питьевых йогуртов промышленного производства. При покупке следует внимательно изучать состав, потому что он не у всех продуктов полезен одинаково. Йогурт Активия при панкреатите поддерживается многими специалистами, потому что это натуральный биопродукт, который эффективно восстанавливает микрофлору кишечника, не ухудшает состояние поджелудочной железы.
Натуральный йогурт рекомендуется применять, как заправку для салатов вместо жирной сметаны или майонеза, который категорически исключается при хроническом заболевании.
Правила употребления йогурта во время заболевания
Ускорить выздоровление и не усугубить состояние железы при панкреатите, поможет соблюдение нескольких правил при введении в рацион любого нового продукта, в том числе и йогурта:


Йогурт своими руками
Создание собственного продукта в настоящее время процесс несложный. В аптеках и магазинах появились йогуртовые заправки на любой вкус и объем. Поскольку используется молоко, то ему можно задать определенную жирность. Но самое главное, что вы на 100% гарантированы, что получаете натуральный продукт.
Рекомендации по изготовлению продукта:
У йогурта есть свои рецепты и хитрости приготовления. Выше описан общий принцип. Но готовить можно различными способами:
Часто можно слышать советы от «подруг», что в качестве заправки берется магазинный йогурт. Это в корне неправильно. От домашнего йогурта будет такая же польза, как и магазинного. Оптимальный вариант — специальные сухие закваски. Можно найти в супермаркетах или аптеках.
Как приготовить полезный йогурт в домашних условиях
Для изготовления качественного, вкусного йогурта потребуется молоко с закваской. Рецепт приготовления простой:
Проще всего готовить йогурт с использованием йогуртницы или мультиварки: нужно залить подготовленное молоко и закваску в емкость от прибора и поставить на режим «йогурт». Время приготовления обычно 5–6 часов.
При введении любого нового продукта или напитка в рацион во время панкреатита необходимо посоветоваться с терапевтом или гастроэнтерологом. Врач подскажет, когда следует добавить кисломолочные продукты и какие вообще можно йогурты при панкреатите.
Как приготовить дома
У йогурта домашнего приготовления намного больше полезных свойств, чем у магазинного, поэтому при панкреатите рекомендуется употреблять продукт, сделанный своими руками.
Чтобы получить вкусное натуральное лакомство, понадобится жидкая закваска «,Наринэ», (200 мл), молоко (1,15 л) и йогуртница. 150 мл молока нужно подогреть до 40°С, смешать с закваской и поместить в йогуртницу на 12 часов, после чего поставить заготовку в холодильник на 2 часа.
2 ст. л. получившейся закваски нужно смешать с 1 л подогретого молока, разлить в формы и снова выдержать в йогуртнице 6 часов. Затем следует закрыть баночки крышкой и убрать в холодильник на 2 часа.
Те, у кого нет специального прибора для приготовления кисломолочных продуктов, могут воспользоваться термосом. Для этого рецепта понадобится 1 бутылка сухой закваски и 1 л пастеризованного молока. Молоко нужно вскипятить, подержать на слабом огне 2-4 минуты, охладить до 40°С, затем постепенно влить в бутылочку с закваской, не забывая размешивать.
Термос нужно несколько раз обдать кипятком и перелить в него подготовленную массу, после чего закрыть крышкой и оставить на 6 часов. По истечении этого времени йогурт нужно переложить в другую емкость и убрать в холодильник на 2-3 часа.
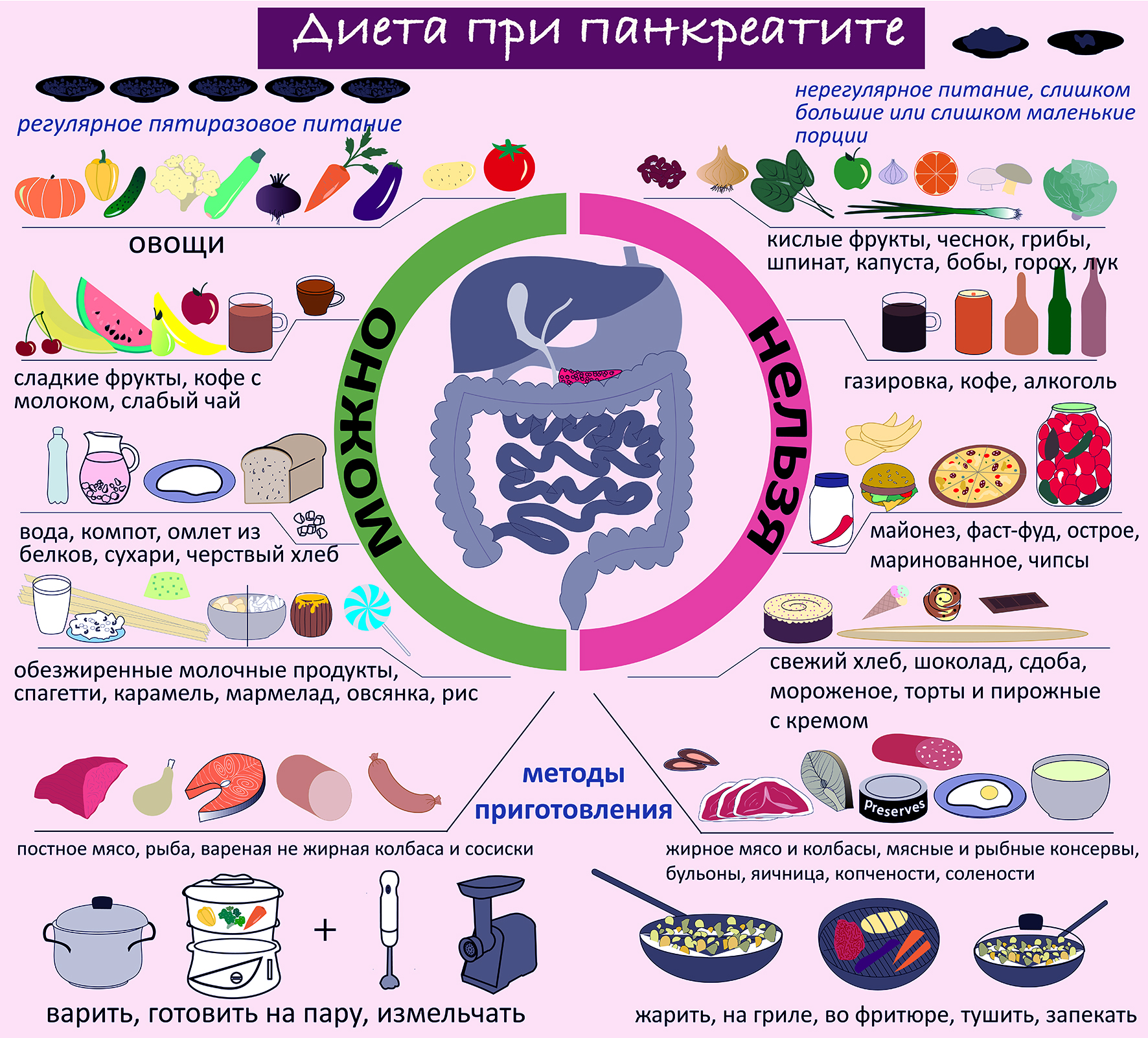
Диета при панкреатите
Поджелудочная железа
Если человек здоров и счастлив, нет повода вспоминать, что в его организме функционирует очень важный орган – поджелудочная железа. Она расположена позади желудка, тесно примыкая к двенадцатиперстной кишке, между ними и позвоночником, поперечно на уровне тел I—II поясничных позвонков. Поджелудочная железа взрослого человека имеет длину 14—22 см, ширину 3—9 см, толщину 2—3 см, при массе около 70—80 г. Почему же эта железа так запрятана в организме?!
Уже в Талмуде встречается описание поджелудочной железы, где она названа «пальцем бога». Везалий в 1543г. так пишет о поджелудочной железе: «в центре брыжейки, расположено большое железистое образование, надежно поддерживающее самые первые и значительные разветвления сосудов».
Поджелудочная железа — важнейший участник пищеварительного процесса, она секретирует основные ферменты для переваривания жиров, белков и углеводов: панкреатическую липазу, амилазу, трипсин и химотрипсин. Основной панкреатический секрет — протоковых клеток – содержит ионы бикарбоната, участвующие в нейтрализации кислого желудочного содержимого. В главный выводной проток, открывающийся в двенадцатиперстную кишку, поступает секрет поджелудочной железы, накапливающийся в междольковых протоках. Ферменты выделяются в неактивной форме, это препятствует энзимному повреждению поджелудочной железы, что может наблюдаться при панкреатите. В ответ на секрецию панкреатического сока, клетками желудка и двенадцатиперстной кишки, продуцируются активные вещества – гормональной природы — гастрин, холецистокинин и секретин, что обеспечивает гормональную регуляцию экзокринной функции поджелудочной железы.
Островковые клетки – островки Лангерганса, расположенные между дольками, функционируют, как железы внутренней секреции, секретируя непосредственно в кровоток глюкагон и инсулин — гормоны, регулирующие углеводный обмен веществ. Глюкагон повышает, а инсулин понижает уровень глюкозы в крови.
Причины развития панкреатита: частое употребление острой, жареной, жирной пищи, переедание, злоупотребление спиртных напитков, нервно-психические перевозбуждения, перенесенные вирусные инфекции и интоксикации.
Самым главным симптомом панкреатита являются жгучие боли в верхних отделах живота, в левом подреберье, иногда с иррадиацией в область сердца, в позвоночник, которые могут продолжаться от нескольких часов до нескольких суток.
Приступы, характеризуются сильными болями, потерей аппетита, слабостью, отрыжкой, метеоризмом, урчанием в животе. Часто присоединяются тошнота, рвота, может быть снижение температуры, дрожь в теле. Длительно сохраняется диарея, даже при соблюдении правильного питания. Кашицеобразный стул с непереваренными частичками пищи, может иметь пенистую консистенцию с неприятным запахом. Больной может очень резко потерять в весе. Данный вид панкреатита в ряде случаев приводит к развитию сахарного диабета.
Лечение чаще всего острого панкреатита в стационаре, т.к. при выраженном болевом синдроме может развиться потеря сознания или шоковое состояние. Хронический панкреатит требует длительного комплексного лечения и наблюдения врача.
Диета при панкреатите
После острого приступа или обострения хронического панкреатита, первые 3-4 дня — необходимо строгое соблюдение полного голода, можно употреблять только минеральную воду без газа. Диетическое питание начинается не раньше, чем с четвертого дня. В лечебных учреждениях назначают, по общей, принятой методике диетическое питание при панкреатите – диету № 5.
В основе диеты:
Масло добавляют в холодном виде, не допуская его термической обработки, обжарки, т.к., образуются вещества, вредные для поджелудочной железы и желчного пузыря. Необходимо исключить потребление продуктов после обжаривания, приготовления на гриле, копчения, смоления;
Разрешено употреблять в питание:
Продукты, запрещенные к потреблению:
После обострения заболевания рекомендуется соблюдать диету не менее 8 — 9 месяцев. А далее правильное питание всю жизнь. Диета при хроническом панкреатите – это определенная культура питания, которая надолго входит в жизнь человека. Потому что даже небольшие отступления от привычного питания могут дать дополнительную нагрузку на функцию поджелудочной железы и вызвать приступы панкреатита.
Помочь и улучшить процессы пищеварения могут продукты жизнедеятельности полезных бактерий, их бактериальные ферменты. Длительно можно принимать, для улучшения усвоения питательных веществ и уменьшения нагрузки на поджелудочную железу, функциональное питание – Гармонию жизни. Продукт содержит живые лакто— бифидобактерии, продукты их жизнедеятельности с питательными, защитными механизмами действия на слизистые, пектин, уменьшающий бродильные процессы, газообразование, а главное нет белков коровьего молока и молочного сахара, что противопоказано при нарушении функции поджелудочной железы.
Соблюдение диетических рекомендаций – это важнейшее лечебное мероприятие, доступное и полностью зависящее от желания и воли каждого, в том нуждающегося.
ДИЕТА при заболеваниях поджелудочной железы
РЕКОМЕНДУЮТСЯ
. ЗАПРЕЩАЮТСЯ.
Хлеб и хлебобулочные изделия
Вчерашний пшеничный хлеб, пшеничные сухари, малосладкое галетное печенье.
Свежий хлеб, ржаной хлеб, сдобное тесто, жареные и свежие печёные пирожки, блины, вареники, пицца, песочное сладкое печенье.
Крупяные и макаронные изделия
Гречневая, геркулесовая, овсяная, манная, рисовая каши, протертые, полувязкие, сваренные на воде или пополам с молоком низкой жирности, суфле, пудинги, запеканки.
Пшено, перловая, ячневая, кукурузная крупы, рассыпчатые каши, макаронные изделия, бобовые.
Нежирное нежилистое мясо: говядина, кролик, курица, телятина протёртые или рубленые; в отварном или паровом виде (котлеты, кнели, бефстроганов из отварного мяса)
Жирные сорта мяса: баранина, свинина, гусь, утка, печень, почки, мозги; жареное, тушеное, копчёное мясо, колбасы, консервы.
Нежирная отварная, в виде суфле, кнелей, котлет, кусков — судак, треска, окунь, щука, серебристый хек
Жирная, жареная, тушеная, копчёная, запеченная, солёная, консервированная; икра, морепродукты.
Овощные, вегетарианские, слизистые из круп (овсяный, перловый, рисовый, манный), суп-крем из выварённого нежирного мяса, вегетарианские борщи, протёртые супы с картофелем, морковью.
Супы на мясном и рыбном бульоне, отваре грибов, окрошка, молочные супы, щи, невегетарианский и зелёный борщ, свекольник.
СОУСЫ И ПРЯНОСТИ
Фруктово-ягодные подливки, несладкие или сладкие
Томатные подливки и соусы, поджарки, острые соусы, пряности.
Омлет белковый паровой из 1—2 яиц в день, ½ желтка в день в блюдах
МОЛОКО И МОЛОЧНЫЕ ПРОДУКТЫ
Нежирное молоко в блюдах, творог некислый свежеприготовленный, паровые пудинги; свежий кефир и цельное молоко в ограниченном количестве при хорошей переносимости, нежирный неострый сыр, нежирные йогурты
Молочные продукты высокой жирности, кумыс, сладкие, сливки, мороженое, сметана, майонез, жирный и солёный сыр.
Сливочное масло несоленое и растительное рафинированное масло в готовых блюдах в ограниченном количестве.
Маргарин, куриный, гусиный, бараний, свиной жир, сало.
ОВОЩИ
Картофель, морковь, кабачки, цветная капуста в виде пюре и паровых пудингов, в отварном, протёртом или печёном виде.
ФРУКТЫ И ЯГОДЫ
На десерт: яблоки некислых сортов, печёные, бананы, клубника, черника, чёрная смородина в ограниченном количестве, протёртые компоты, кисели, мусс, желе на ксилите или сорбите
Цитрысовые, гранаты, кислые яблоки, виноград, финики, инжир.
СЛАСТИ
Мёд в ограниченном количестве, зефир, пастила на ксилите или сорбите.
Кексы, кондитерские изделия, шоколад, варенье, мороженое.
НАПИТКИ
Слабый чай, малосладкий или с ксилитом и сорбитом; соки: банановый, клубничный, морковный — в небольшом количестве.
Минеральные воды: Боржом, Поляна Купель, Поляна Квасова, Свалява через 1,5—2 часа после еды; Славяновская, Ессентуки № 4 и № 20, Лужанская — за 1 час до еды. Минеральные воды применяют по ¼-1/2 стакана, комнатной температуры без газа
Алкогольные напитки, крепкий чай, кофе, соки: апельсиновый, грейпфрутовый, яблочный, виноградный, гранатовый, абрикосовый, мультивитамин.
Диетические рекомендации при хроническом панкреатите от момента обострения заболевания до наступления стойкой клинической ремиссии.
(данные по количеству пищевых ингридиентов даны для взрослых!)
Сутки от начала приступа
Качественный состав рациона
Максимальное механически, химически и термически щадящая пища с физиологической нормой белка (30% животного белка). Температура блюд в диапазоне 25—45 О С. Режим питания дробный (5—6 раз в день).
Пероральное питание начинают со слизистых супов, жидких протёртых молочных каш, овощных пюре и киселей из фруктового сока. Разрешается некрепкий чай, минеральная вода, отвар шиповника
Бульоны, жирные сорта мяса и рыбы — баранина, свинина, гусь, утка, осетрина, севрюга, сом и т. п.; жареные блюда, сырые овощи и фрукты, копчёности, консервы (кроме детского питания), колбасные изделия, сыры, сдобные мучные и кондитерские изделия, чёрный хлеб, мороженое, алкоголь, пряности и специи, масло, сахар, соль, цельное молоко.
То же + сухари, мясо и рыба нежирных сортов, паровой белковый омлет, молоко в блюдах, творог свежий некислый, паровые пудинги. Несолёное сливочное масло в готовые блюда (10 г/сут), яблоки печёные. Протёртые компоты из свежих фруктов, желе, мусс на ксилите, сорбите.
Постепенное включение новых продуктов, расширение диеты, увеличение объёма и калорийности рациона
То же + сахар до 30 г/сутки, соль до 5 г/сутки, масло сливочное до 30 г/сутки в готовые блюда
То же + нежирные кисломолочные продукты — йогурты, кефир (до 200 г/сут), яйцо всмятку
Белок 120—14 г/сутки (60% — животного). Жиры — 60—80 г/сутки равномерно распределённого на все приёмы пищи в течение дня. Углеводы 350 г/сутки, главным образом за счёт простых легкоусвояемых. Режим питания дробный — 5—6 раз в сутки, равными по объёму порциями. Медленная еда и тщательное пережёвывание. Температура горячих блюд до 57—62 О С, хлодных — не ниже 15—17 О С. Пищу готовят в протёртом виде на пару или запекают в духовке.
Те же продукты, что и при обострении, только блюда могут быть менее щадящими: протёртые супы заменяют обычными вегетарианскими, каши могут быть более густыми, рассыпчатыми,включаются макаронные изделия, растительная клетчатки в сыром виде (овощи, фрукты), мягкие неострые сыры, докторская колбаса, отварное мясо кусками, печёная рыба. Сметана и сливки разрешаются в небольшом количестве только в блюдах, кефир — некислый. Соль — до 6 г в сутки.
Диетические рекомендации при хроническом панкреатите от момента обострения заболевания до наступления стойкой клинической ремиссии.
(данные по количеству пищевых ингридиентов даны для взрослых!)
Сутки от начала приступа
Качественный состав рациона
Максимальное механически, химически и термически щадящая пища с физиологической нормой белка (30% животного белка). Температура блюд в диапазоне 25—45 О С. Режим питания дробный (5—6 раз в день).
Пероральное питание начинают со слизистых супов, жидких протёртых молочных каш, овощных пюре и киселей из фруктового сока. Разрешается некрепкий чай, минеральная вода, отвар шиповника
Бульоны, жирные сорта мяса и рыбы — баранина, свинина, гусь, утка, осетрина, севрюга, сом и т. п.; жареные блюда, сырые овощи и фрукты, копчёности, консервы (кроме детского питания), колбасные изделия, сыры, сдобные мучные и кондитерские изделия, чёрный хлеб, мороженое, алкоголь, пряности и специи, масло, сахар, соль, цельное молоко.
То же + сухари, мясо и рыба нежирных сортов, паровой белковый омлет, молоко в блюдах, творог свежий некислый, паровые пудинги. Несолёное сливочное масло в готовые блюда (10 г/сут), яблоки печёные. Протёртые компоты из свежих фруктов, желе, мусс на ксилите, сорбите.
Постепенное включение новых продуктов, расширение диеты, увеличение объёма и калорийности рациона
То же + сахар до 30 г/сутки, соль до 5 г/сутки, масло сливочное до 30 г/сутки в готовые блюда
То же + нежирные кисломолочные продукты — йогурты, кефир (до 200 г/сут), яйцо всмятку
Белок 120—14 г/сутки (60% — животного). Жиры — 60—80 г/сутки равномерно распределённого на все приёмы пищи в течение дня. Углеводы 350 г/сутки, главным образом за счёт простых легкоусвояемых. Режим питания дробный — 5—6 раз в сутки, равными по объёму порциями. Медленная еда и тщательное пережёвывание. Температура горячих блюд до 57—62 О С, хлодных — не ниже 15—17 О С. Пищу готовят в протёртом виде на пару или запекают в духовке.
Те же продукты, что и при обострении, только блюда могут быть менее щадящими: протёртые супы заменяют обычными вегетарианскими, каши могут быть более густыми, рассыпчатыми,включаются макаронные изделия, растительная клетчатки в сыром виде (овощи, фрукты), мягкие неострые сыры, докторская колбаса, отварное мясо кусками, печёная рыба. Сметана и сливки разрешаются в небольшом количестве только в блюдах, кефир — некислый. Соль — до 6 г в сутки.
Йогурт при панкреатите — польза или вред?
При диагнозе панкреатит к составлению рациона надо относиться очень разборчиво. К примеру, некоторые кисломолочные продукты не относятся к разрешенным при от дельных формах заболевания, а вот йогурт при панкреатите врачами даже рекомендуется употреблять.
Можно ли употреблять йогурт при панкреатите
Воспаление ПЖ требует строгого соблюдения диеты — это один из пунктов необходимого лечебного процесса. Суть данного положения проста — орган относится к ряду пищеварительных, его главная роль выражается в двух основных задачах, к которым относится продуцирование гормонов (инсулина, соматостатина, глюкагона), а также выработка ферментов, необходимых для расщепления веществ, поступаемых в организм вместе с пищей.
Довольно интересен тот факт, что ПЖ в зависимости от содержимого пищевого комка каждый раз регулирует количество тех ферментов, которые ей нужно произвести. Это говорит о том, что при употреблении человеком разных блюд и продуктов орган претерпевает и разную нагрузку. Вот почему так важна диета при панкреатите, которая предполагает отказ от тяжёлой жирной и жареной пищи, от сладкого, свежей выпечки, а также цельного молока и кисломолочных продуктов с высоким процентом жирности.
Такая еда плохо переваривается кишечником и, кроме того, требует усиленной выработки секреции поджелудочной железой, что крайне нежелательно при наличии воспалительного процесса в ней. Что касается молочных и кисломолочных продуктов, то в данном вопросе гастроэнтерологи придерживаются единого мнения: включать в рацион больного творог или сметану, ряженку или кефир можно, но к их выбору следует относиться избирательно.
Так, запрещено употреблять в пищу кисломолочные продукты с высоким процентом жирности, предпочтение необходимо отдавать обезжиренной или нежирной продукции. Отдельное значение уделяется йогурту. Этот десерт не просто допускается к употреблению, но даже настоятельно рекомендуется. Частый приём в пищу данного продукта внесёт свою лепту в улучшение состояния вышедшей из строя поджелудочной.
Главное помнить, что включать в рацион и йогурт, и другие кисломолочные продукты в острую фазу или в период обострения заболевания категорически запрещено. Обезжиренный творог в протёртом виде вводится лишь на 4-5 сутки после приступа, а вот йогурт — лишь со второй недели затихания болезни.
Польза йогурта для больного панкреатитом
Йогурт производится из молока методом заквашивания в результате взаимодействия с определенными микроорганизмами (термофильный стрептококк, пробиотическая лактобацилла – болгарская палочка). Этот продукт обладает рядом свойств, благоприятно влияющих на состояние поджелудочной железы при ее воспалении:
Видео по теме:
В стадию ремиссии специалисты рекомендуют есть йогурт каждый день. Несомненно, этот свидетельствует о том, что данный продукт обладает множеством полезных свойств, которые могут оказать благоприятное воздействие на воспалённую поджелудочную железу. Обеспечение организма качественным животным белком, который выступает в роли строительного материала, необходимого для восстановления повреждённых железистых тканей ПЖ.
Такое вещество, как казеин перерабатывается достаточно легко, именно по этой причине его расщепление не оказывает чрезмерную нагрузку на поджелудочную. Нормализация микрофлоры кишечника, которая при панкреатите довольно часто нарушается, становясь причиной возникновения таких симптомов, как вздутие, диарея или запор, усиленная перистальтика, тошнота.
Благодаря употреблению данного продукта повышается уровень лакто- и бифидобактерий, которые препятствуют размножению патогенных микроорганизмов, являющихся источником многих заболеваний пищеварительной системы. Повышение иммунитета за счёт устранения дисбактериоза, а также содержания в продукте витаминов, полезных микро- и макроэлементов, что, в свою очередь, влияет на быстроту восстановления организма и активизацию регенерационных процессов в тканях органа.
Йогурт характеризуется лёгким усвоением, поскольку в его составе имеются пептиды и аминокислоты, образующиеся в ходе расщепления кисломолочными бактериями молочного белка. Восполнение недостатка лактозы благодаря частичному её расщеплению кисломолочными бактериями, содержащимися в йогурте. Ведь известно, что панкреатит протекает в сопровождении с лактозной недостаточностью, при которой наблюдается выработка в минимальном количестве фермента лактазы, по причине чего организм утрачивает способность переваривать молочный сахар.
Йогурт обладает обволакивающим свойством, за счёт чего продукт улучшает работу желудка и нейтрализует те химические вещества, которые поступают в организм с лекарствами, назначаемыми врачом при воспалении ПЖ.
Польза и вред
Употребление йогурта при воспалении поджелудочной железы приносит следующую пользу:
Кисломолочный продукт относится к диетической пище, практически не имеет противопоказаний и не наносит вреда организму человека. Негативный эффект от употребления йогурта при панкреатите может возникнуть в том случае, когда в состав продукта входят красители, консерванты и эмульгаторы. Эти вещества усиливают воспаление и могут привести к усугублению заболевания.
При панкреатите любой формы разрешено употреблять только натуральный йогурт высокого качества без искусственных добавок.
Химический состав продукта
Данное лакомство получают из молока путём его закваски. Йогурт становится результатом взаимодействия молочного продукта с некоторыми микроорганизмами (болгарская палочка — пробиотическая лактобацилла, термофильный стрептококк).
В 100 г йогурта содержится:
Кроме того, продукт представлен широким спектром полезных веществ, таких как натрий и магний, хлор, железо, калий, кобальт, молибден, селен и сера, фосфор, цинк, медь, йод.
Какой йогурт можно и каким он должен быть
Действительно, при воспалении ПЖ присутствие йогурта в рационе не только допустимо, но и рекомендовано и гастроэнтерологами, и диетологами. Однако это совершенно не означает, что с витрины можно взять тот продукт, который хочется, ну или вовсе — первый попавшийся. Здесь следует понимать, что во многих магазинных йогуртах нет и половины тех полезных веществ, речь о которых шла несколько выше. Кроме того, йогурты промышленного производства содержат в своём составе загустители и красители, консерванты и ароматизаторы.
Употребление таких продуктов нежелательно для всех людей в целом, а для больных панкреатитом — тем более. Регулярный приём йогуртов, «снабжённых» вредными ингредиентами, может ухудшить общее состояние и спровоцировать обострение заболевания. Именно поэтому предпочтительнее делать йогурт самостоятельно. Для многих эта идея может показаться не очень удачной, поскольку сразу же возникает масса вопросов: как именно можно получить этот продукт, из чего он делается и нужны ли какие-то специальные приборы для его приготовления. На деле всё гораздо проще.
Чтобы йогурт вышел не менее вкусным, чем магазинный, да и вообще получился, необходимо приобрести лишь молоко и бактериальную закваску, которую можно отыскать практически в каждом молочном отделе. Второе и, пожалуй, главное правило — это использование йогуртницы, которая выполнит настоящий йогурт даже без вашего участия — достаточно только задать нужную программу, как домашнее производство тут же начнётся.
Для тех, кто не желает экспериментировать в домашних условиях, имеется и другой вариант — натуральный греческий йогурт, который выпускается без добавления различных фруктовых примесей и ароматизаторов. Он представляет собой лёгкую сладковатую массу белоснежного оттенка, которую можно кушать как в чистом виде, так и в несколько измененном: достаточно ввести в него небольшое количество детского фруктового пюре, раздробленного сухого печенья или мёда, как продукт сразу же станет более привлекательным и вкусным.
Также греческий йогурт имеет ещё одно преимущество над теми, которые содержат кусочки фруктов: его можно использовать как заправку для салата или вместо сметаны для запеканки, подающейся на завтрак.
Видео по теме:
Как пить йогурт при панкреатите
Существует несколько общих правил, касающихся употребления йогурта при воспалении ПЖ. Каждый больной в обязательном порядке должен быть ознакомлен с ними, ведь их незнание способно повлечь за собой множество неприятных последствий, в том числе и рецидив заболевания. Вводить продукт нужно постепенно начиная с небольших порций. Сначала объём йогурта должен составить не более 2-3 столовых ложек, далее его количество можно понемногу увеличивать и, таким образом, плавно довести до 250-300 мл (в день).
Нельзя употреблять йогурт, взятый из холодильника: чрезмерно холодная пища, впрочем, как и слишком горячая, недопустима при заболеваниях пищеварительных органов, в том числе и поджелудочной железы. Такие продукты раздражают слизистую ЖКТ и к тому же усугубляют течение воспалительного процесса в поджелудочной. Именно поэтому желательно употреблять слегка «остывший» продукт: перед приёмом в пищу йогурт должен постоять 20-30 минут при комнатной температуре, и только после этого его можно выпить.
Использовать йогурт как дополнение к полноценному приёму пищи не рекомендуется, лучше всего, если данный продукт употребить отдельно: на второй завтрак, полдник или же второй ужин. Особое внимание стоит уделять сроку годности: чем свежее йогурт, тем лучше, но просроченным продукт быть не должен — это не только не принесёт пользы ослабленному организму, но и навредит ему.
Предпочтение необходимо отдавать обычному кисломолочному продукту, при производстве которого не использовались фрукты и ароматизаторы. При желании йогурт можно разнообразить самостоятельно: достаточно добавить к нему свежие фрукты или небольшое количество ягод, как вкус сразу же станет другим. Только в этом случае можно быть уверенным, что продукт, действительно, натуральный.
Следует немедленно исключить йогурт из рациона, если после его употребления возникают нежелательные реакции в виде болевых ощущений, тошноты, метеоризма, рвоты. Данную ситуацию желательно обсудить с лечащим врачом. При наличии специальной йогуртницы, продукт рекомендуется готовить самостоятельно. Пожалуй, это лучший вариант для людей, страдающих панкреатитом.
Правила употребления йогурта во время заболевания
Ускорить выздоровление и не усугубить состояние железы при панкреатите, поможет соблюдение нескольких правил при введении в рацион любого нового продукта, в том числе и йогурта:
Панкреатит имеет 2 основные формы: острую и хроническую. В зависимости от формы его протекания назначается разная диета:
Острая или форма обострения панкреатита. Можно ли есть йогурт? Продукт допускается в рацион, но начиная с 3 недели после старта недуга. Его жирность должна быть 1%. Прием порции начинается с 50 мл, понемногу увеличиваясь до 250 мл в день. Есть йогурт в этой фазе надо в отдельности как полдник или на ночь, как вариацию кефиру.
В стадии покоя панкреатита разрешается жирность йогурта вплоть до 3,2%. Для разнообразия используются различные добавки: фруктово-ягодные, свежие соки, мед, сиропы. Им заправляются различные салаты, поливаются запеканки. Не противопоказано совмещать продукт с сухарями, печеньем, фруктами. Работающие пациенты могут использовать йогурт прекрасным перекусом. Надо помнить, что продукт должен подогреться до температуры хотя бы комнаты.
Йогурт в острую стадию панкреатита
На этапе обострения, при выраженном воспалительном процессе с интенсивными абдоминальными опоясывающими болями, явлениями диспепсии и лихорадкой, диета должна быть очень строгой. Несколько первых дней кушать вообще ничего не рекомендуется, даже молочные и кисломолочные продукты, для того, чтобы «разгрузить» пищеварительный тракт. В результате голодания снижается секреторная и моторная активность всех желез ЖКТ.
Обезжиренный йогурт разрешено начинать пить только через 2–3 недели от начала острого процесса. Продукт обязательно должен быть свежим, натуральным, без ароматизаторов, консервантов, красителей.
В период обострения болезни в течение первых 2-3 суток любая пища категорически запрещена больному. Не исключением является и йогурт. На время такого вынужденного голодания разрешается употребление только питьевой воды, минеральной воды без газов или же отвара ромашки. По окончании кризиса в рацион постепенно и в небольших количествах вводятся допустимые продукты и блюда из них.
Однако с йогуртом спешить не стоит: включить его в меню можно только на 20-30 сутки после приступа и при сохранении стабильного положительного состояния больного. Это объясняется тем, что кисломолочный продукт провоцирует усиленную выработку панкреатических ферментов, что в момент обострения может причинить существенный вред организму. Целью лечебной диеты при панкреатите, наоборот, является снижение активности секреции ПЖ, что крайне необходимо для облегчения воспалительного процесса и дальнейшего восстановления органа.
Йогурт при ремиссии
После стихания обострения можно постепенно разнообразить меню, добавив к нему большее количество молочных продуктов. Йогурт разрешается пить любой, но содержание жиров не должно превышать 3%. На этапе стойкой ремиссии к йогуртному продукту добавляют соки и мякоть свежих фруктов. При нормальном содержании глюкозы крови, отсутствии сахарного диабета, разрешается добавлять немного меда.
В магазинах продается большое количество питьевых йогуртов промышленного производства. При покупке следует внимательно изучать состав, потому что он не у всех продуктов полезен одинаково. Йогурт Активия при панкреатите поддерживается многими специалистами, потому что это натуральный биопродукт, который эффективно восстанавливает микрофлору кишечника, не ухудшает состояние поджелудочной железы.
Натуральный йогурт рекомендуется применять, как заправку для салатов вместо жирной сметаны или майонеза, который категорически исключается при хроническом заболевании.
Как выбрать йогурт
В магазинном йогурте нет и доли полезных веществ для организма, особенно при заболевании поджелудочной железы. Кроме того, магазинные йогурты содержат:
Все эти вещества категорически запрещены при панкреатите, так как могут способствовать обострению заболевания, вызвать рецидив и привести к плохому самочувствию больного.
При выборе йогурта для человека, больного панкреатитом, нужно придерживаться следующих правил:
При выборе йогурта в магазине необходимо обращать внимание на срок годности.
Руководствуясь рекомендациями по выбору, можно найти полезный продукт, который улучшит состояние больного панкреатитом.
Йогурт прекрасно заменяет кефир, оказывая более сильное положительное воздействие на организм
Каким должен быть йогурт
Домашние йогурты же, напротив, обладают всеми необходимыми веществами. Для приготовления необходимо только молоко и бактериальная закваска, которую можно приобрести в аптеке. Для приготовления домашних йогуртов сегодня нередко используются йогуртницы, которые позволяют получить вкусный и полезный продукт в течение нескольких часов без участия человека в процессе приготовления.
Как приготовить полезный йогурт в домашних условиях
Для изготовления качественного, вкусного йогурта потребуется молоко с закваской. Рецепт приготовления простой:
Проще всего готовить йогурт с использованием йогуртницы или мультиварки: нужно залить подготовленное молоко и закваску в емкость от прибора и поставить на режим «йогурт». Время приготовления обычно 5–6 часов.
При введении любого нового продукта или напитка в рацион во время панкреатита необходимо посоветоваться с терапевтом или гастроэнтерологом. Врач подскажет, когда следует добавить кисломолочные продукты и какие вообще можно йогурты при панкреатите.
Выбираем молоко
В таком необычном деле, как приготовление йогурта, молоко выступает главной основой, поэтому к его выбору следует подойти с максимальной ответственностью. Есть несколько вещей, на которые при покупке следует обратить внимание. В первую очередь, это та информация, которая указывается на упаковке товара. Читать необходимо всё, что находится в описании. Очень часто производитель, указывая те или иные сведения, использует как стандартный шрифт, так и мелкий.
Невнимательные покупатели не придают особого значения тому, что прописано небольшими буквами, и совершенно зря, ведь самая важная информация зачастую подаётся именно таким образом. Срок годности — пожалуй, наиболее важный критерий, который характеризует продукт с точки зрения его свежести. Просроченное молоко не пригодно ни для употребления в чистом виде, ни для выполнения йогурта, тем более, если он планируется для человека, имеющего расстройство поджелудочной. Кроме того, срок годности не должен быть чрезмерно большим.
Обычно, если продукт обладает способностью долго храниться, это свидетельствует о том, что в его составе, наверняка, содержатся консерванты. Состав — ещё один пункт, который не стоит игнорировать. В содержании продукта не должно быть растительных жиров, искусственных красителей, крахмала, консервантов, стабилизаторов и других нежелательных добавок. Внешний вид упаковки: она не должна быть помятой или содержать капли продукта на поверхности, ведь, как правило, это признак неправильного хранения, в результате которого, молоко могло прокиснуть и испортится.
Конкретно для приготовлений йогурта необходимо выбирать только пастеризованное или ультрапастеризованное молоко. И, наконец, последнее, на что также следует обратить внимание, — это производитель. Предпочтение желательно отдать наиболее известному из них, поскольку крупные популярные компании дорожат своей репутацией и используют для изготовления своей продукции исключительно качественное сырьё.
Выбираем закваску
Таким же правилом необходимо руководствоваться и при выборе закваски. Среди наиболее известных на витринах магазинов можно встретить такие продукты, как «Vivo», «Наринэ», «Lactina», «Лактоферм», «Йогуртэль» и «Эвиталия» — их можно смело приобретать для выполнения йогурта в домашних условиях. В небольших населённых пунктах такие продукты имеются не всегда, однако не стоит отчаиваться: закваску без труда можно заказать в интернет-магазине или поискать в аптеке.
Данный продукт существует в двух своих видах: в жидком и сухом. Закваску сухой консистенции иначе называют «живой», у неё довольно большой срок годности. Жидкая, наоборот, хранится меньше, однако она придаёт домашнему йогурту особый вкус. После того как бактериальная закваска выбрана, необходимо внимательно изучить её срок годности, в противном случае вы рискуете приобрести просроченный, а потому некачественный товар.