Для врачей
Я.Б. Миркин, А.В. Карапетян, С.Ю. Шумов ММЦ «УРО-ПРО», г. Краснодар
Сведения об авторах:
Миркин Я.Б. – заведующий отделением урогинекологии и нейроурологии ММЦ «УРО-ПРО», г. Краснодар, mirkom@yandex.ru
Mirkin Ya.B. – the head of the department of urogynecology and neurourology MMC «URO-PRO», Krasnodar, mirkom@yandex.ru
Карапетян А.В. – генеральный директор ММЦ «УРО-ПРО», г.Краснодар, krasnodar1@upclinic.ru
Karapetyan A.V. – General Director of the MMC «URO-PRO», Krasnodar, krasnodar1@upclinic.ru
Мультимодальность патогенеза интерстициального цистита/синдрома болезненного мочевого пузыря (ИЦ/СБМП) предполагает, что патологический процесс ИЦ состоит из 6 основных факторов:
1. Повреждение или несостоятельность гликозаминогликанового (ГАГ) слоя уротелия;
2. Абактериальное воспаление в интерстиции с активизацией тучных клеток;
3. Сенсибилизация периферической нервной системы с увеличением количество ноцицепторов;
4. Взаимонаведение органов малого таза с развитием нейрогенного воспаления в кишечнике, матке и ее придатках;
5. Миофасциальные болевые синдромы (спастичность) поперечнополосатых мышц тазового дна и промежности;
6. Централизация боли со снижением болевого порога и развитием стойкого болевого синдрома даже в отсутствие импульсов от пораженого органа.
Диагностика интерстициального цистита/синдрома болезненного мочевого пузыря до сих пор вызывает определенные затруднения, поскольку такие симптомы ИЦ как поллакиурия и ургентность присущи также гиперактивному мочевому пузырю, а боль при наполнении мочевого пузыря – бактериальному циститу.
Аспекты диагностики интерстициального цистита
В большинстве зарубежных клиник, специализирующихся на нейроурологии, диагностика ИЦ начинается с заполнения опросников, таких как О’Лири, BPIC-SS (Bladder Pain/Interstitial Cystitis-Symptom Score), PUF ( Pelvic Pain and Urgency/ Frequence Patient Symptom Scale (PUF Scale) и многих других.
Абсолютно необходимым представляется заполнение дневника мочеиспускания, особенно в модификации J.J. Windale, с определением степени выраженности позыва на микцию и болевого синдрома.
Нельзя отрицать важность инструментальных методов исследования – комплексного уродинамического исследования (КУДИ) и цистоскопии. В соответствии с рекомендациями ESSIC (Европейского общества по изучению интерстициального цистита), базовой опцией для диагностики повреждения ГАГ-слоя уротелия при ИЦ является цистоскопия с гидробужированием мочевого пузыря, выполняемая под общей анестезией.
Методика цистоскопии с гидробужированием включает следующие этапы: пациент находится в литотомической позиции под спинальной анестезией, емкость с раствором для наполнения мочевого пузыря находится на высоте 80-100 см над уровнем лона пациента.
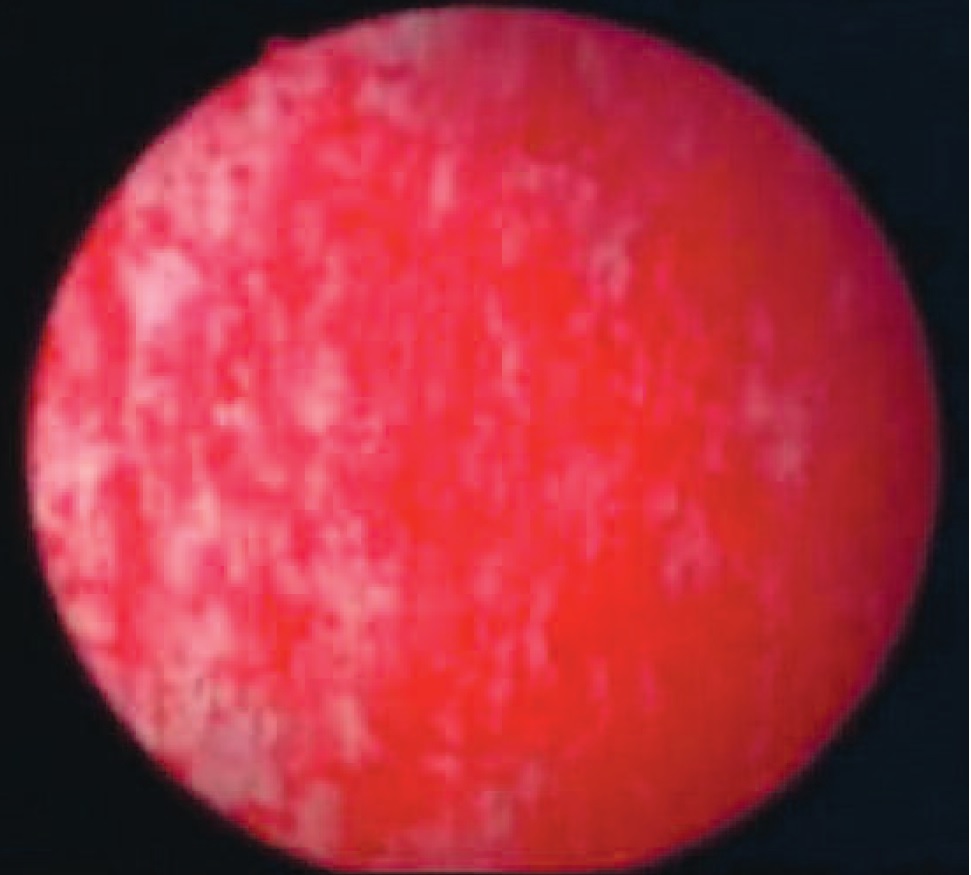
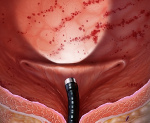
Наполнение мочевого пузыря производится дважды, первый раз до максимальной цистометрической емкости, т.е. до прекращения поступления раствора в мочевой пузырь и повторно, до 50% максимальной цистометрической емкости. Экспозиция составляет 1-3 минуты. Визуально определяется наличие гуннеровских поражений (рис. 1) и гломеруляций (рис. 2).
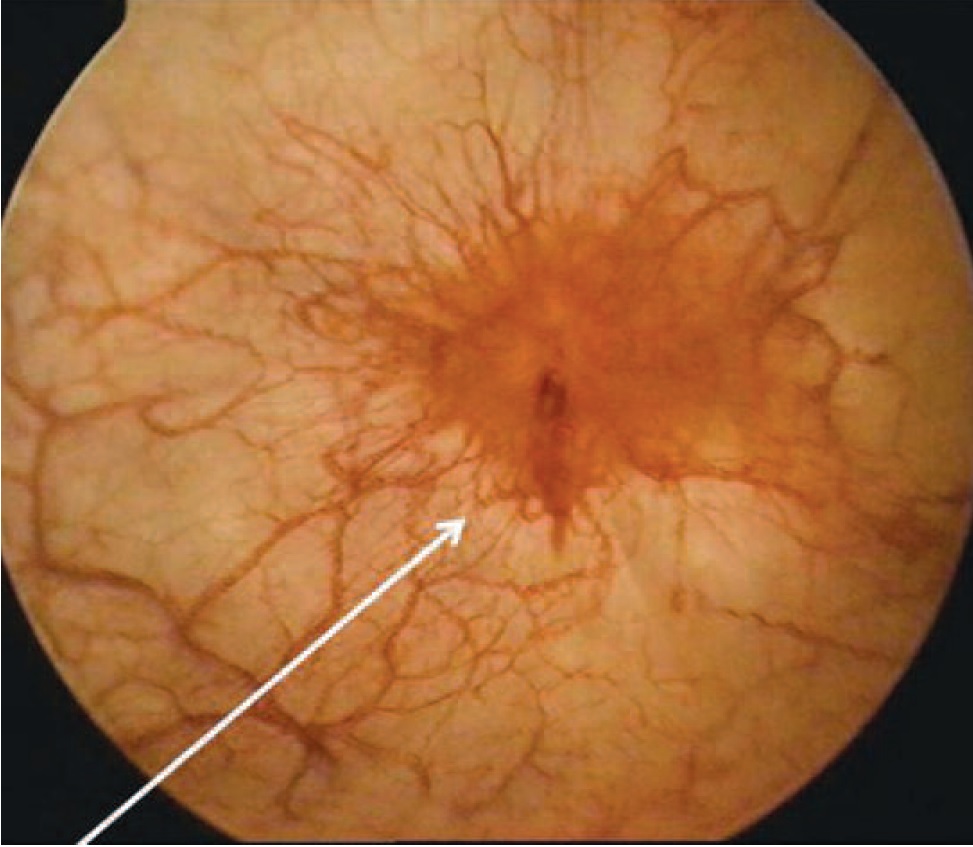
Рис. 1, 2. Гуннеровское поражение мочевого пузыря во время цистоскопии с гидробужированием. Гломеруляции мочевого пузыря во время цистоскопии с гидробужированием.
Важным представляется выполнение биопсии с последующим патогистологическим исследованием (ПГИ). По итогам цистоскопии и результатам ПГИ оценивается соответствие полученных данных критериям диагностики ИЦ (табл. 1).
Таблица 1. Результаты биопсии цистоскопии с гидробужированием.
| Не выполнялась | Норма | Гломурации (петехиальные кровоизлияния 1-2 степени) | Гуннеровское поражение (с гломеруляциями и без них) | |
| Не выполнялась | ХХ | 1х | 2Х | 3Х |
| Норма | ХА | 1А | 2А | 3А |
| Сомнительный результат | ХВ | 1В | 2В | 3В |
| Положительный результат (воспалительный инфильтрат, мастоцитоз, грануляционная ткань, фиброз) | ХС | 1С | 2С | 3С |
Таким образом, для диагностики первых двух факторов патогенеза ИЦ необходимо выполнение цистоскопии с гидробужированием и биопсии измененных участков уротелия. Роль КУДИ, тестов с ледяной водой и хлоридом калия (KCl) является темой для отдельной публикации, интересующимся этим вопросом мы рекомендуем тематическую статью ученых с Тайваня.
С целью диагностики сенсибилизации ноцицепторов мочевого пузыря для внедрения в клиническую практику, на наш взгляд, может быть рекомендовано определение уровня следующих цитокинов в моче: Фактор Некроза Опухолей(ФНО), Фактор Роста Нервов (ФРН), ИЛ-6, Инсулиноподобный Фактор Роста. Наиболее хорошо изученными являются ФНО, ФРН, ИЛ6 (табл. 2). В клинике «УРО-ПРО» мы сейчас проводим работу по внедрению этих биомаркеров в клиническую практику.
Таблица 2. Повышение уровня цитокинов в моче при интерстициальном цистите.
| Цитокин | Контрольная группа | Интерстициальный цистит |
| ИЛ-6 (пг/мл) | 0,79±0,21 (0,00-3,67) | 1,52±0,24 (0,00-6,14) |
| ФНО (пг/мл) | 0,91±0,17 (0,00-4,64) | 2,63±0,60 (0,62-13,17) |
| ФРН (пг/мл) | 0,46±0,35 | 50,1±11,8 |
В группе пациентов с ИЦ уровень цитокинов в моче достоверно выше, чем в контрольной группе. Это означает, что определение уровня цитокинов в моче можно использовать для:
2. Определения степени тяжести ИЦ.
3. Оценки результатов терапии ИЦ.
4. Предсказания рецидивов ИЦ.
Диагностика взаимонаведения органов малого таза реализуется путем создания команды, в которую входят врачи смежных специальностей: гинеколог, проктолог, гастроэнтеролог, невролог. Идеальной представляется модель, в которой все пациенты с интерстициальнымциститом/синдромом болезненного мочевого пузыря будут обследованы этими специалистами.
Важно, чтобы в команде применялись единые стандарты ведения пациентов. Диагностика миофасциальных синдромов поперечнополосатой мускулатуры малого таза основывается на пальпации этих мышц и определении их тонуса, болезненности и наличии участков миогелеза (триггерных точек).
Пальпация производится per vaginum или perrectum, тонус и болезненность определяются по шкале Ламонт (0-5 баллов). 0 баллов – отсутствие болезненности и напряжения, 5 баллов – пальпация мышц невозможна из-за выраженной болезненности. Диагностика централизации боли основывается на заполнении соответствующего опросника.
Лечение интерстициального цистита
Лечение интерстициального цистита/синдрома болезненного мочевого пузыря представляет собой непростую задачу вследствие не до конца ясного патогенеза данного заболевания, отсутствия достаточно эффективных диагностических и лечебных методов.
Учитывая мультимодальную концепцию патогенеза ИЦ, необходимо воздействовать на все его звенья. Поскольку заболевание не является угрожающим жизни терапевтическим, приоритетом должно быть качество жизни пациента. На первом этапе лечения логично сосредоточиться на терапии воспалительных изменений в уротелии и устраненииболевого синдрома. За рубежом активно применяются внутрипузырные инстилляции в виде т.н. «коктейлей». Ниже мы приводим рецепты таких коктейлей, разработаных R.Moldwin, C.Whitmore, P.Hanno, N.Mishra.
«Анестезирующий коктейль» (Роберт Молдвин):
1. 20 мл 0,5% маркаина.
2. 20 мл 2% лидокаина.
3. Триамцинолон 40 мг.
4. Гентамицин 80 мг или антибиотик per os.
«Маркаино-стероидный коктейль» (Н. Мишр):
1. 40 мл 0,5% маркаина.
2. Гепарин 10 000 ЕД.
3. Дексаметазон – 2 мл.
4. Бикарбонат натрия 20 мл.
«Коктейль с димексидом» (Ф. Ханно):
1. Димексид 5% – 50 мл.
3. Гепарин – 20 000 ЕД.
«Гепариновый коктейль» (К. Уитмор):
1. Гепарин – 20 000 ЕД.
2. Солу-кортеф – 125 мг.
3. Гентамицин – 160 мг.
4. Маркаин 0,5% – 50 мл.
5. Бикарбонат натрия 8,4% – 50 мл.
«Коктейль с гепарином и щелочным лидокаином» (К. Лоуэлл Парсонс):
1. Гепарин 10 000 ЕД.
2. Лидокаин 2% – 8 мл.
3. Бикарбонат натрия 8,4% – 3 мл.
Инстилляции выполняются один раз в неделю до стабилизации состояния, затем раз в две недели,раз в три недели и т.д. В последнее время, в связи с широким распространением любрицированных катетеров для самостоятельной катетеризации, получили распространение самостоятельные инстилляции.
То есть, при усилении негативной симптоматики пациент может самостоятельно ввести необходимую комбинацию препаратов «on-demand» («по требованию»). Иногда наши пациенты сообщают об успешных самостоятельных инстилляциях перед сном или поездкой.
Инстилляции анестетиков и стероидов также способны снизить уровень периферической сенсибилизации. По данным пилотного исследования, проводимого в клинике «УРО-ПРО», поддержание температурыраствора в мочевом пузыре на уровне 41-43 градусов, при экспозиции 60 минут, значительно усиливает терапевтический эффект процедуры. В настоящее время мы готовим к серийному производству аппарат для термоирригации мочевого пузыря.
Для восстановления ГАГ-слоя применяется гликозаминогликанзаместительная терапия. Введение гликозаминогликанов в мочевой пузырь производится как путем внутрипузырных инстилляций (гепарин, пентозанполисульфат, гиалуронат натрия, хондроитинсульфат), так ипероральным приемом гликозаминогликанов (пентозанполисульфат, хондроитинсульфат, глюкозамин, гиалуронат натрия).
Оптимальной стратегией ГАГ- заместительной терапии представляется комбинированное применение внутрипузырных инстилляций и пероральной терапии. Связано это с тем, что посещение лечебного учреждения для выполнения внутрипузырных инстилляций возможно 1-2 раза в неделю, что вряд ли обеспечит непрерывную защиту уротелия.
Внутрипузырные инстилляции гликозаминогликанов имеютпрактически 100% биодоступность, при этом биодоступность гликозаминогликанов при пероральном приеме не превышает 18%, кроме того происходит их частичная деполимеризация и десульфатирование. Однако эти недостатки компенсируются возможностью поддерживать постоянную концентрацию гликозаминогликанов в моче и уротелии.
Результаты внутрипузырных инстилляций гиалуроната натрия («Cystistat», «Уролайф») свидетельствуют об увеличении емкости мочевого пузыря, снижении болевого синдрома, степени поллакиурии и ургентности (табл. 3. рис. 5).
| Параметр | До курса инстилляций гиалуроната натрия | После курса интилляций гиалуроната натрия |
| Емкость мочевого пузыря (мл) | 198,80±16,55 | 276,30±44,84 |
| Болевой синдром (0-10 баллов) | 8,38±0,38 | 4,00±1,13 |
| Поллакиурия | 11,88±1,86 | 8,00±0,91 |
| Ургентность | 8,88±0,64 | 5,25±0,94 |
| Ноктурия | 2,25±0,49 | 1,63±0,38 |
| Качество жизни | 2,13±0,58 | 5,25±1,18 |
Таким образом, ГАГ-заместительная терапия может быть эффективна для:
1. Восстановления защитного ГАГ-слоя уротелия;
2. Купирования болевого синдрома за счет предотвращения проникновения ионов калия в интерстиций и, следовательно, деполяризации нервных окончаний;
3. Снижения выраженности воспаления, т.к. гиалуроновая кислота связывается с CD-44 рецепторами на поверхности макрофагов и препятствует их дегрануляции];
4. Регенерации уротелия, поскольку доказан репаративный эффект гиалуроновой кислоты.
Для воздействия на сенсибилизацию периферической нервной системы при ИЦ с успехом используются инъекции ботулинического нейропептида в область треугольника Льето (100-200 ЕД в 2-4 мл натрия хлорида).
В 2000-е годы перспективным методом снижения периферической сенсибилизации считались внутрипузырные инстилляции ваниллоидов, например, резинифератоксина, который воздействует на TRPV-1 рецепторы С-волокон. К сожалению, рандомизированные клинические исследования продемонстрировали отсутствие различий в эффектах резинифератоксина и плацебо.
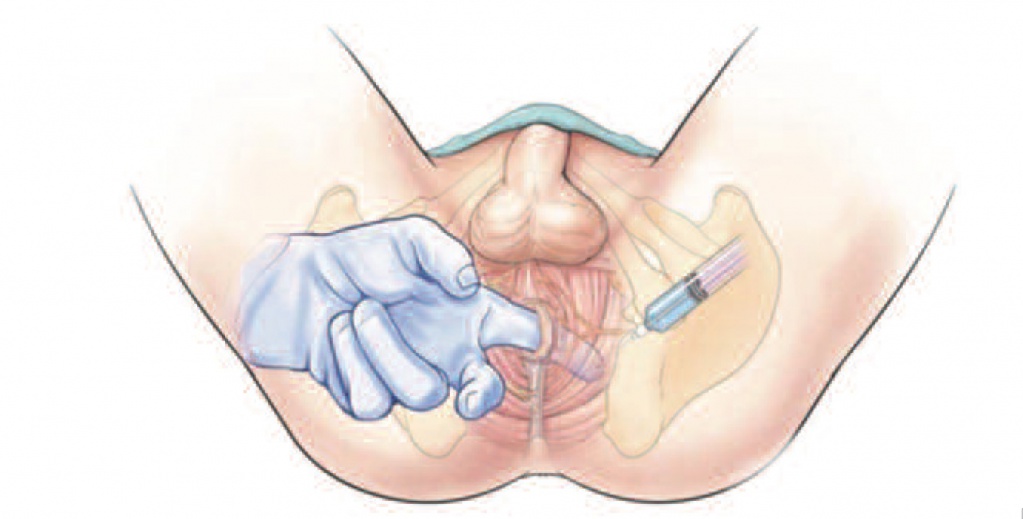
Ботулинический нейропептид доказал свою эффективность и в случае спастичности мышц малого таза, однако не всегда представляется возможным прогнозировать результат. На начальном этапе терапии, на наш взгляд, оптимальным является выполнение серии инъекций в мышцы тазового дна комбинации анестетиков и стероидов (рис. 3). Кроме того, эффективным является массаж триггерных точек в спазмированных мышцах (рис. 4).
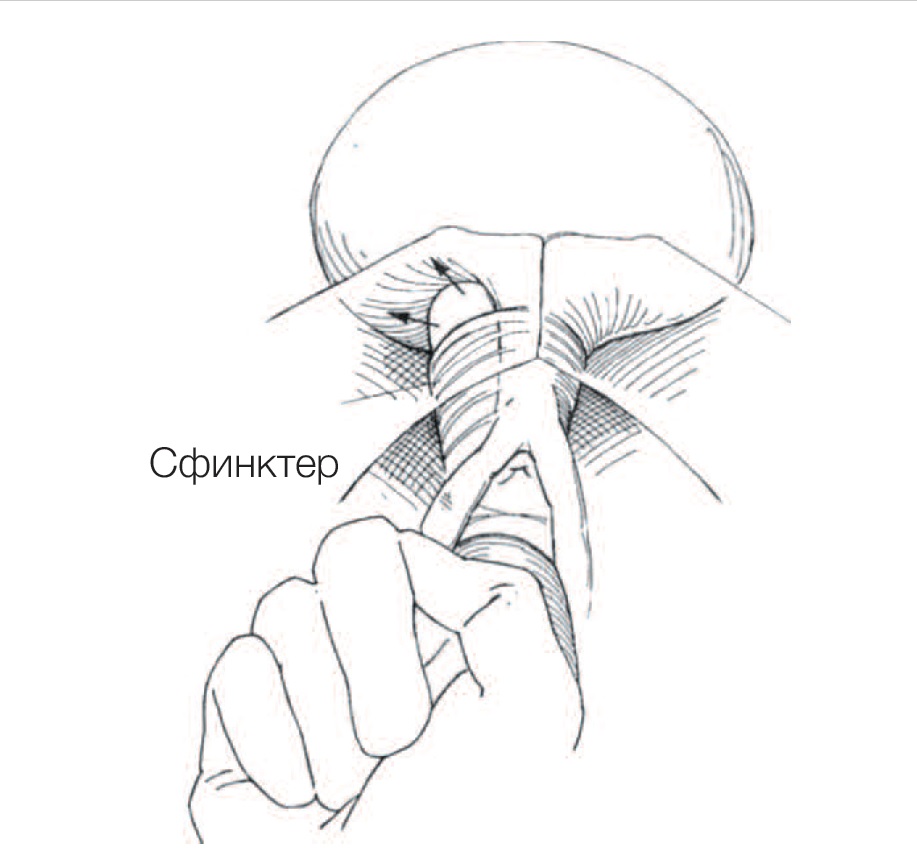
Рис 3,4. Выполнение инъекции анестетика в m.levator ani. Массаж Тиэля – латеральное растяжение и компрессия уретрального сфинктера при синдроме уретральной боли.
Массаж может выполняться специально подготовленным специалистом или пациент может выполнять его самостоятельно при помощи различных устройств. Инъекции ботулинического нейропептида имеет смысл выполнять на более поздних этапах терапии, когда становятся понятны их перспективы.
Переходя к вопросам терапии централизации боли следует отметить, что методов с доказанной эффективностью практически не существует. В клинической практике широко используются ингибиторы обратного захвата серотонина, имеются данные об эффективности
блокаторов NMDA-рецепторов (мемантин). Одним из наиболее изученных блокаторов NMDA-рецепторов является магний, поэтому его применение также эффективно для лечения централизации боли. Из физиотерапевтических методов рекомендованы транскраниальная магнитная и/или электростимуляция, чрескожная электронейростимуляция.
Применяются психотерапевтические методики, такие как EMDR (Eye Movement Desensitization and Reprocessing) и даже т.н. VRA (virtual reality analgesia) – анальгезия при помощи виртуальной реальности.
Заключение
Подводя итоги настоящего обзора, мы считаем, что современнаятерапия интерстициального цистита/синдрома болезненного мочевого пузыря должна складываться из воздействия на различные факторы патогенеза ИЦ:
1. Повреждение или несостоятельность гликозаминогликанового (ГАГ) слоя уротелия – цистоскопия с гидробужированием мочевого пузыря с последующей ГАГ-заместительной терапией;
2. Абактериальное воспаление в интерстиции с активизацией тучных клеток – внутрипузырные инстилляции или термоирригации «коктейлей» с анестетиками и глюкокортикостероидами;
3. Сенсибилизация периферической нервной системы с увеличением количества ноцицепторов –
внутрипузырные инстилляции или термоирригации «коктейлей» с анестетиками и глюкокортикостероидами, инъекции ботулинического нейропептида в треугольник Льето;
4. Взаимонаведение органов малого таза с развитием нейрогенного воспаления в кишечнике, матке и ее придатках – консультации и лечение смежными специалистами (уролог, гинеколог, проктолог, гастроэнтеролог, невролог, остеопат, физиотерапевт, психолог);
5. Миофасциальные болевые синдромы (спастичность) поперечнополосатых мышц тазового дна и
промежности – инъекции в триггерные точки анестетиков и глюкокортикостероидов, ботулинического нейропептида, массаж или самомассаж триггерных точек;
6. Централизация боли со снижением болевого порога и развитием стойкого болевого синдрома
даже в отсутствие импульсов от пораженного органа – терапия высокими дозами магния, ингибиторы обратного захвата серотонина (по назначению и под наблюдением невролога или психиатра). Транскраниальная магнитная и/или электростимуляция.
Разумеется, в данном обзоре мы разобрали далеко не все методы лечения, практически не коснулись медикаментозной терапии ИЦ – поскольку для этого требуется отдельная статья.
Мы используем файлы cookie: это помогает сайту работать лучше. Если Вы продолжаете использовать сайт, то этим выражаете свое согласие с Пользовательским соглашением.
Интерстициальный цистит
1. Что такое цистит?
Цистит, или воспаление мочевого пузыря – заболевание, которое вызывает неприятные и порой болезненные ощущения. У женщин, как правило, цистит возникает чаще, чем у мужчин. И вероятность появления этой проблемы увеличивается с возрастом. Частый цистит при отсутствии правильного лечения может привести к почечной инфекции или другим проблемам с почками.
Цистит – довольно распространенная проблема. Речь в данном случае идет об интерстициальном цистите, или хроническом заболеваний мочевого пузыря. В среднем здоровый взрослый человек мочится не более семи раз в день и редко встает ночью в туалет. В случаях с серьезным интерстициальным циститом возможно мочеиспускание чаще, чем 60 раз за 24 часа, в том числе неоднократно – по ночам.
Интерстициальный цистит, который иногда называют синдромом болезненного мочевого пузыря, может вызвать дискомфорт, похожий на тот, который возникает при инфекции мочевыводящих путей (хотя в российской медицинской практике эти заболевания разделяются не всегда и многие врачи называют циститом и инфекции мочевыводящих путей). Но в отличие от этих инфекций, причиной которых является бактерии, интерстициальный цистит не поддается лечению антибиотиками. Это не означает, что цистит вообще нельзя вылечить. Хотя нет специального лечения цистита, есть ряд мер, которые могут облегчить состояние больного.
2. Что такое интерстициальный цистит?
Цистит представляет собой хроническое воспаление мочевого пузыря, которое вызывает боли и дискомфорт. Симптомы цистита часто включают в себя чувство необходимости в срочном опорожнении мочевого пузыря и увеличение частоты мочеиспускания.
Мочевой пузырь представляет собой полый внутренний орган, имеющий форму шара. Его роль – собирать мочу, поступающую от почек, и удерживать ее до момента мочеиспускания. Стенки мочевого пузыря состоят, в основном, из мышц, которые расслабляются при наполнении мочевого пузыря и сжимаются, чтобы освободить его. Внутренние стенки мочевого пузыря покрыты специальным слоем клеток, которые защищают мышцы от контакта с мочой.
Воспаление при цистите оказывает влияние на способность мочевого пузыря расширяться. Также примерно в 90% случаев цистита появляются кровотечения в слизистой оболочке, а в 5-10% случае – язвы.
Цистит вызывает умеренную или сильную боль в мочевом пузыре и тазовой области. У женщин боль часто усиливается во время менструаций. Кроме того, они могут испытывать боль при половом акте из-за цистита. У мужчин при цистите возможны болезненные эякуляции и эректильная дисфункция.
Примерно в половине случаев интерстициального цистита симптомы могут исчезать внезапно. Но почти всегда они появляются снова в среднем в течение восьми месяцев.
У кого может быть интерстициальный цистит?
Цистит может появиться у мужчин и женщин любого возраста. Но проблема эта чаще встречается у женщин. Обычно цистит развивается в среднем возрасте, и у многих людей, страдающих от цистита, диагностируются и другие заболевания, такие как синдром раздраженного кишечника или фибромиалгии.
3. Причины и симптомы заболевания
Причины цистита
Точные причины цистита не известны. Но есть разные предположения, почему может появляться эта проблема:
Моча людей с интерстициальным циститом содержит вещество APF, которое может блокировать развитие клеток внутренней защитной оболочки мочевого пузыря. Поэтому есть мнение, что некоторые люди предрасположены к циститу из-за повреждений мочевого пузыря после перенесенной инфекции.
Симптомы цистита
Симптомы цистита могут различаться по своей интенсивности. И любой из нижеперечисленных признаков может свидетельствовать о наличии цистита:
4. Диагностика и лечение
Диагностика цистита
Специфических тестов для диагностики цистита не существует. Поскольку другие проблемы могут вызвать те же симптомы, что и цистит, диагноз, в том числе, ставится после исключения возможных заболеваний, таких как:
Для диагностики может назначаться:
Лечение цистита
Поскольку лечения интерстициального цистита не существует, целью терапии является облегчение симптомов болезни. При этом разным людям могут помогать различные методы – все очень индивидуально. Врач может рекомендовать:
Важно знать, что ни один из методов лечения цистита (интерстициального цистита) не дает результата сразу же. Прежде чем признаки цистита пропадут, может пройти несколько недель или даже месяцев. А так как интерстициальный цистит является хроническим заболеванием, регулярная терапия необходима, чтобы избежать возвращения симптомов цистита.
Интерстициальный цистит — это хроническое прогрессирующее воспаление мочевого пузыря неинфекционного происхождения. Проявляется тазовой болью, поллакиурией, никтурией, императивными позывами к мочеиспусканию, диспареунией. Диагностируется при помощи цистометрии, цистоскопии с гидробужированием, калиевого теста с учетом результатов общего анализа мочи. Для лечения используют антигистаминные средства, трициклические антидепрессанты, синтетические мукополисахариды, интравезикальные инстилляции цитопротекторов, анестетиков, кортикостероидов, инъекции ботулотоксина, цистоскопическое бужирование, реконструктивную пластику.
МКБ-10
Общие сведения
Термин «интерстициальный цистит» впервые был предложен американским гинекологом А. Скином в 1887 году для описания воспаления, распространяющегося за пределы эпителиального слоя. В 1915 году американский акушер-гинеколог Гай Гуннер выявил характерное язвенное поражение слизистой, впоследствии названное его именем и признанное патогномоничным симптомом заболевания.
Диагностические критерии интерстициальных форм цистита разработаны в 1988 году. В настоящее время расстройство также называют синдромом болезненного или гиперчувствительного мочевого пузыря (СБМП, СГМП). Распространенность патологии в популяции, по разным данным, составляет от 2,7 до 8%. До 90% случаев синдрома болезненного мочевого пузыря выявлено у женщин. Средний возраст заболевших составляет 45 лет. Расстройству чаще подвержены представители белой расы.
Причины
Несмотря на проведение многочисленных исследований, этиология заболевания окончательно не установлена. Специалистами в сфере современной урологии выявлен ряд факторов, повышающих риск возникновения интерстициального воспаления мочепузырной стенки, а также предложено несколько теорий его происхождения. Предположительными причинами патологии могут быть:
Среди вероятных причин цистита также называют нейропатию, лимфатический застой, нарушение обмена оксидов азота, повреждающее воздействие мочи, психологические расстройства, приводящие к снижению порога болевой чувствительности. Основными факторами риска являются акушерские и гинекологические операции, абдоминальные полостные вмешательства, наличие фибромиалгии, вульводинии, аноректальной дискинезии, спастического колита, синдрома раздраженной толстой кишки, бронхиальной астмы, лекарственной аллергии, ревматоидного артрита, синдрома Шегрена, других аутоиммунных болезней.
Патогенез
Ключевым звеном в развитии интерстициального цистита считается облегчение доступа калия и других активных компонентов мочи в подслизистый и мышечный слои уровезикальной стенки. При возможной дисфункции уротелия, врожденной недостаточности компонентов гликозаминогликанового барьера, его повреждении патогенными факторами микроорганизмов, токсичными веществами, аутоантителами, иммунными комплексами моча напрямую контактирует с непокрытыми интерстициальными и мышечными клетками, что приводит к их повреждению, разрушению, началу воспалительной реакции.
Дегрануляция тучных клеток и выделение гистамина вызывает гиперергический ответ с локальным отеком, нарушением микроциркуляции, ишемией мочепузырных оболочек. Одновременно медиаторы воспаления оказывают раздражающее действие на окончания чувствительных нервных волокон. Усиленная афферентация в спинной и головной мозг сопровождается возникновением боли, стимуляцией сокращения гладкомышечных волокон, учащением мочеиспускания. При значительной деструкции тканей на фоне растяжения уровезикальной стенки возможен разрыв слизистой, подслизистого слоя. Исходом воспалительной реакции в условиях недостаточного кровоснабжения становится усиление фиброгенеза и склеротические процессы.
Классификация
Основным критерием систематизации клинических вариантов интерстициального цистита является анатомическая целостность слизистой оболочки. Такой подход основан на ключевом диагностическом значении видимой деструкции тканей и обеспечивает возможность выбора дифференцированной тактики ведения пациента. Современные урологи выделяют две формы заболевания:
Симптомы интерстициального цистита
Болезнь продолжительное время протекает бессимптомно, клиническая симптоматика нарастает постепенно по мере усугубления морфологических изменений органа. Расстройство обычно проявляется болью в надлонной области, крестце, промежности, наружном отверстии уретрального канала, влагалище. Болезненные ощущения усиливаются при наполнении мочевого пузыря, прекращаются или заметно ослабляются после мочеиспускания. Возможна иррадиация боли по внутренней поверхности бедра. До 98-99% пациентов предъявляют жалобы на частые позывы к мочеиспусканию, дизурию, преобладание ночного диуреза.
При развитии необратимых изменений в интерстициальном слое органа наблюдается учащение мочеиспускания до 50-60 и больше раз в сутки, больных беспокоят императивные позывы, появление крови в моче. Болезнь характеризуется хроническим циклически-прогрессирующим течением с периодами ремиссий и обострений. У женщин симптоматика цистита усиливается в период овуляции, перед менструацией. Ухудшение состояния может наблюдаться на фоне физических и психических стрессов, после курения, употребления алкогольных напитков, острых специй, калийсодержащих продуктов (шоколада, кофе, томатов, цитрусовых).
Осложнения
При длительном течении заболевания из-за замещения стенки органа рубцовой тканью формируется сморщенный мочевой пузырь. Вследствие возникшего застоя мочи при интерстициальном цистите может развиться пузырно-мочеточниковый рефлюкс, гидроуретеронефроз. Нарушение естественного мочевыделения провоцирует отложение солей, что со временем приводит к образованию конкрементов в органе.
Осложнениями цистита также являются стеноз мочеточников, хронические кровотечения, провоцирующие возникновение гипохромной анемии. При отсутствии лечения повышается риск нарушений фильтрационной способности почек, что в тяжелых случаях заканчивается хронической почечной недостаточностью. Часто наблюдаются сексуальные расстройства — снижение либидо, оргазмическая дисфункция.
Диагностика
Как правило, диагноз интерстициального цистита устанавливается путем исключения заболеваний со сходными клиническими проявлениями. Специалистами разработан ряд клинических и инструментальных критериев, облегчающих диагностический поиск. Вероятность диагностирования интерстициального воспаления мочепузырных оболочек повышается у пациентов старше 18 лет без другой урологической, гинекологической, андрологической патологии, предъявляющих в течение полугода или дольше жалобы на характерную тазовую боль, мочеиспускания от 5 либо более раз в течение часа, никтурию больше 2 раз за ночь.
Важным диагностическим критерием считается неэффективность ранее проводимого лечения уроантисептиками, антибиотиками, спазмолитиками, антихолинергическими препаратами. Рекомендованными методами обследования являются:
Для исключения других патологических состояний со сходной клинической картиной дополнительно могут назначаться УЗИ, КТ, МРТ органов малого таза, посев на флору секрета простаты, мазка из уретры и влагалища, ПЦР-диагностика урогенитальных инфекций, обзорная и экскреторная урография, цистография, урофлоуметрия. Дифференциальная диагностика проводится с инфекционными заболеваниями мочевых путей (неспецифическими уретритами, циститами, уретеритами), воспалительными процессами в органах малого таза (кольпитом, эндоцервицитом, эндометритом, аднекситом, спаечной болезнью), дивертикулитом; у мужчин – с простатодинией, хроническим простатитом, везикулитом.
В соответствии с рекомендациями профильных международных организаций в обязательном порядке исключаются мочекаменная болезнь с наличием камней в дистальном отделе мочеточника или мочевом пузыре, активный генитальный герпес, рак мочеиспускательного канала, шейки и тела матки, дивертикулы уретры, туберкулезный, пострадиационный и химический циститы, неоплазии мочевого пузыря, скинеит, лейкоплакия, малакоплакия, гиперактивный мочевой пузырь. При наличии показаний урологом назначаются консультации гинеколога, андролога, нефролога, инфекциониста, венеролога, фтизиатра, онколога.
Лечение интерстициального цистита
С учетом неясности этиопатогенеза терапия заболевания преимущественно эмпирическая. Экспертами международных урологических ассоциаций разработан трехэтапный алгоритм ведения пациентов с интерстициальным уровезикальным воспалением. Длительность каждого этапа определяется особенностями течения цистита у конкретного больного и эффективностью проводимых мероприятий.
На I этапе используют немедикаментозные методы и пероральную фармакотерапию. Пациентам с впервые диагностированным циститом интерстициального типа рекомендована коррекция диеты и образа жизни: отказ от курения, уменьшение количества потребляемых специй, соли, алкоголя, газированных напитков, кофе, увеличение суточного потребления жидкости до 1,5-2 л. Показаны тренировки мочевого пузыря, массаж, акупунктура, электростимуляция детрузора. Медикаментозная терапия включает:
На II этапе проводится недеструктивная внутрипузырная фармакотерапия. Для уровезикальной инстилляции используются цитопротекторы, восстанавливающие защитный слой гликозаминогликанов, диметилсульфоксид (в качестве монотерапии или с последующим назначением гепарина), анестетики в комбинации с глюкокортикоидами, уменьшающие воспаление и расслабляющие мышечную оболочку. Внутридетрузорное введение ботулотоксина позволяет расслабить мышечные волокна, уменьшить боль и частоту мочеиспусканий, более чем в 2 раза увеличить цистометрическую емкость мочевого пузыря. На этом этапе осуществляется эндовезикальный ионофорез лекарственных средств.
Методы III этапа рекомендованы при отсутствии эффекта от недеструктивных способов лечения. Цистоскопическое гидробужирование мочевого пузыря приводит к ишемическому некрозу интравезикальных сенсорных рецепторов и восстанавливает микроваскуляризацию органа. При выявлении гуннеровских язв дополнительно выполняется трансуретральная резекция, электрокоагуляция, лазеротерапия поврежденной слизистой. Пациентам с выраженным склерозом стенки, значительной потерей емкости органа, мучительными тазовыми болями и тяжелой дизурией рекомендованы реконструктивно-пластические вмешательства (аугментационная цистопластика, кишечная пластика мочевого пузыря).
Прогноз и профилактика
Прогноз относительно благоприятный. В результате проведения комплексного медикаментозного и немедикаментозного (диета, физиотерапия) лечения у большинства пациентов наблюдается регресс симптоматики, но полное выздоровление наступает редко. Эффективность пероральной терапии достигает 27-30%, внутрипузырных методик — от 25 до 73%. Меры первичной профилактики интерстициального цистита не разработаны в связи с неясностью этиопатогенеза.
Для предупреждения обострений необходимо своевременно выявлять и лечить воспалительные заболевания мочеполовой системы, избегать факторов риска (эмоциональных стрессов, тяжелой физической работы, употребления продуктов, богатых калием, курения, больших доз алкоголя), контролировать сезонную аллергию.