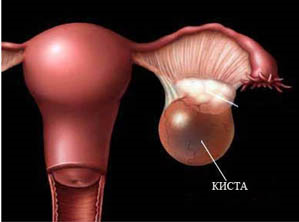
Параовариальная киста яичника и беременность
Параовариальная киста яичника – это округлое опухолевидное образование, заполненное прозрачной жидкостью (секретом) и образующееся в связках, соединяющих матку и яичники.
Параовариальная киста встречается примерно в 10% случаев кист яичников. На фоне этого заболевания проблем с зачатием у женщин не возникает, но если беременность уже наступила, то риск осложнений параовариальной кисты яичника несколько возрастает. Кроме того, параовариальная киста никогда самостоятельно «не рассасывается». Скорость ее роста и максимальный размер не предсказуемы. Поэтому кисту лучше диагностировать и в случае необходимости удалить еще до наступления беременности. Но если ее обнаружили у женщины, которая уже находится в положении, впадать в панику не стоит!
Обратитесь за консультацией к опытному врачу-гинекологу!
Причины образования параовариальной кисты
В подавляющем большинстве случаев параовариальная киста яичника образуется только с одной стороны матки. В связи с этим врачи различают:
Параовариальная киста появляется обычно у женщин детородного возраста. Спровоцировать ее образование могут:
Параовариальные кисты часто достигают больших размеров у представительниц прекрасного пола, ожидающих ребенка. Причина – колебание гормонального фона, в частности, значительное повышение уровня женских гормонов. В этом случае, необходимо регулярно наблюдаться у гинеколога, чтобы врач следил за ростом кисты и в случае необходимости имел возможность быстро принять меры по ее удалению.
Симптомы и диагностика
Часто параовариальная киста не достигает больших размеров (ее диаметр обычно колеблется от нескольких миллиметров до 2-х сантиметров) и практически никак себя не проявляет, поэтому ее находят случайно во время планового ультразвукового обследования.
А вот при разрастании киста может сдавливать кишечник или мочевой пузырь, вызывая тянущие, ноющие боли в области живота и крестца, неприятные ощущения во время интимной близости. Большие параовариальные кисты, как левого яичника, так и правого гинеколог легко обнаружит и без УЗИ во время пальпации.
Осложнения параовариальной кисты
Обычно при параовариальной кисте яичника нет угрозы для беременности или развития плода. Большие кисты не перерастают в злокачественные опухоли и разрываются довольно в редких случаях, но, тем не менее, требуют постоянного наблюдения со стороны гинеколога, поскольку несут другую опасность. В отличие от маленьких большие параовариальные кисты у беременных женщин смещаются по мере роста матки и формируют ножку, которая может перекручиваться и вызывать резкую боль в области малого таза. Перекручивание способствует также развитию некроза (омертвлению) самой кисты. В этом случае, скорее всего, потребуется оперативное вмешательство.
Лечение параовариальной кисты яичника
При параовариальной кисте яичника небольшого размера терапия не нужна. Если же киста постоянно растет или в ходе обследования выявлен воспалительный процесс, то потребуется хирургическое вмешательство. Поэтому операцию нужно делать либо при планировании беременности до зачатия, либо после беременности.
Раньше проводили обширную полосную операцию с большим разрезом внизу живота (лапаротомия). Современный метод хирургического лечения – лапароскопическая операция, которая проводится через 3 небольших прокола в животе и практически не оставляет после себя косметических дефектов.
По всем вопросам, связанным с диагностикой и лечением, а также удалением параовариальной кисты Вы можете в любое время обратиться к врачам-гинекологам нашего центра! Записаться на прием можно как по телефону +7 (495) 266-85-71, так и заполнив online форму, приведенную ниже.
Можно ли забеременеть с кистой яичника?
При наличии функциональной кисты яичника детородная функция не страдает. Кроме того, считается, что гормональные изменения, которые происходят в организме женщины во время беременности, способствуют рассасыванию подобного образования.
Как правило, киста (полая опухоль с жидкостью внутри) образуется, если фолликул яичника созревает, но яйцеклетка из него не выходит наружу. Кистозное образование способно нарушить процесс созревания новых фолликулов. Поэтому беременность при наличии кисты может не наступать.
Подобное образование обычно самостоятельно регрессирует за 2–3 менструальных цикла.
Обязательное врачебное наблюдение необходимо женщинам с:
Кистозное новообразование на фоне повышенного уровня СА-125 рекомендуется удалить. Это выполняется преимущественно малоинвазивным лапароскопическим методом.
Беременная женщина, у которой обнаружено образование, должна тщательно наблюдаться гинекологом. У 4 % таких пациенток возникает необходимость в срочном оперативном вмешательстве. Например, по причине перекрута ножки кисты или разрыва яичника, что может произойти при сдавливании по мере роста плода.
Лапароскопическое удаление образования не только не препятствует наступлению беременности, но и позволяет ускорить успешное зачатие. Часто именно лапароскопия позволяет устранить основную причину бесплодия. У 85 % прооперированных женщин беременность наступает в течение 12 месяцев после вмешательства.
Более подробную информацию по данной услуге Вы можете получить на странице «Операция по удалению кисты яичника»
Кисты яичников и планирование беременности
Начиная разговор а эту тему, сразу хочется разобраться с терминологией.
Все новообразования яичников можно разделить на функциональные — собственно кисты, и истинные опухоли яичников, имеющие в большинстве случаев кистозное строение.
Функциональные кисты формируются из фолликула или желтого тела при гормональных нарушениях и представляют из себя пузырек с жидкостью, стенка которого представлена только тканью яичника. Такие кисты возникают спонтанно и могут регрессировать («сдуваться») самостоятельно или на фоне гормональной терапии, т. е. не являются показанием к операции.
Истинные же опухоли яичников образуются при разрастании клеточных элементов и имеют стенку — капсулу. «Пройти сама» такая киста уже не может, и единственным методом лечения является хирургическое удаление.
Надо сказать, что вопрос квалификации опухолей яичника является, пожалуй, одним из самых сложных в гинекологии, поэтому остановимся лишь на самых распространенных из них.
• Цистаденома яичника — выстлана эпителием и заполнена серозным (серозная цистаденома) или муцинозцным содержимым (муцинозная цистаденома). Внутренняя поверхность капсулы такой опухоли может быть гладкой или содержать разрастания (папиллярная серозная цистаденома)
• Эндометриома яичника — стенка опухоли выстлана эпителием, подобным слизистой тела матки, киста заполнена «шоколадным» содержимым — измененной кровью. Может сочетаться с другими формами эндометриоза: аденомиозом (эндометриозом матки) и эндометриоидными очагами на брюшине.
• Тератома яичника — возникает из-за нарушения эмбриональной закладки яичника и может быть представлена практически любой тканью организма. Чаще всего содержит жир, реже волосы, ногти, зубы и т. д. Очень редко описывают обнаруженные в тератомах глаза. По понятным причинам раньше тератомы были овеяны мистическим шлейфом («неродившийся близнец»)
• Различные формы рака яичников. Этот вопрос требует отдельного разбирательства, в рамках данной статьи остановимся на одном моменте. Так любимые клиническими лабораториями онкомаркеры совершенно не подходят для диагностики рака любой локализации. Никогда и никакие. Повышение онкомаркеров может быть обусловлено множеством причин (заболевания печени, воспалительные заболевания, предшествующие оперативные вмешательства и гормональная терапия и многое другое), и в тоже время их значение может оставаться в норме при онкологическом заболевании. На сегодняшний день онкомаркеры используются только для мониторинга течения заболевания и оценки качества лечения. Даже при отсутствии жалоб и желания забеременеть необходимо регулярно проходить диспансеризацию (и это касается не только гинекологической сферы!)
На практике специфических симптомов новообразований яичников нет, и зачастую они оказываются случайной находкой при ультразвуковом исследовании.
Когда молодые женщины сталкиваются с необходимостью оперативного вмешательства, возникает вопрос о возможности наступления беременности. Дело в том, что несмотря на совершенствование хирургической техники и оборудования оперативное вмешательство на яичниках всегда сопряжено с травмой рядом лежащей здоровой ткани яичника и уменьшением запаса яйцеклеток. Поэтому перед тем как принять окончательное решение о целесообразности и сроках оперативного лечения имеет смысл проконсультироваться с репродуктологом.
В определении тактики лечения пациентки с образованием яичника имеет значение характер выявленного образования, его размер, локализация в яичнике, отсутствие признаков злокачественности, исходный запас яйцеклеток (число антральных фолликулов по УЗИ, уровень АМГ, ФСГ), возраст пациентки.
В тех случаях, когда возможность получения собственных яйцеклеток после оперативного вмешательства сомнительная, на первом этапе проводится стимуляция овуляции и пункция фолликулов в программе ЭКО, криоконсервация неоплодотворенных ооцитов или эмбрионов. При необходимости можно провести несколько циклов, чтобы получить достаточное количество материала. Затем проводится операция, в подавляющем большинстве случаев лапароскопическим доступом. Это позволяет минимизировать травму яичников, кровопотерю, избежать больших разрезов на передней брюшной стенке и сократить период реабилитации после операции. Удаленные опухоли извлекаются из брюшной полости в специальных контейнерах, чтобы избежать разлива их содержимого в брюшной полости. Через 2-3 месяца после операции или позднее в любое удобное для пациентки время после подготовки полости матки производится перенос размороженных эмбрионов.
При выявлении злокачественного характера опухоли возможность гормональной стимуляции или накопления яйцеклеток в естественном цикле определяют онкологи. Кроме того, если после операции планируется проведение химио- или лучевой терапии, с целью сохранения яйцеклеток возможна криоконсервация яичниковой ткани. По завершении лечения ткань яичника пересаживается обратно. В августе 2015 года в России завершилась оперативными родами первая в мире беременность после аутотрансплантации яичниковой ткани у пациентки с онкологическим заболеванием (рак щитовидной железы).
Автор: врач гинеколог-репродуктолог Волкова М.В.
Понедельник-пятница: с 9:00 до 21:00
Суббота: с 10:00 до 18:00
Воскресенье: с 10:00 до 16:00
«Кисту яичника не всегда нужно лечить!» Гинеколог о заболевании и о том, как его предупредить
Почему проблема наличия кисты на яичнике не молодеет, а наоборот, стареет? Что делать, чтобы после проведенного лечения киста вновь не образовалась? В каких случаях ее нужно лечить, а когда не стоит? На эти и другие вопросы отвечает опытный врач-гинеколог высшей категории Константин Агабеков.
В год оперируется около 250 пациенток с проблемой «киста яичника»
— Не совсем правда, что такое заболевание, как киста яичника(ов), молодеет. Я бы даже сказал, что эта женская болезнь стала «старше», так как продолжительность жизни современного человека теперь выше. Часто с проблемой доброкачественных образований на яичниках приходят и уже немолодые женщины,
В структуре нашего отделения пациентки с кистами составляют около 20%. Их средний возраст — от 27 до 35 лет. Не всегда диагноз нуждается в оперативном лечении.
Однако важно отметить, что киста — это одно из наиболее распространенных доброкачественных образований, которые могут возникать почти во всех тканях и органах. Женские внутренние половые органы не исключение (и яичники тоже).
Киста редко диагностируется из-за наследственного фактора
— Киста образуется преимущественно из-за гормональных нарушений и воспалительных изменений в яичниках. Наследственный фактор не имеет прямого отношения к проблеме. И если у матери или у бабушки была такая проблема, это не значит, что она будет у дочери или внучки.
Существует также концепция повышенной овуляторной нагрузки на яичник, так называемая гипотеза непрерывной овуляции. Она часто подтверждается развитием опухолей в единственном оставшемся после односторонней аднексэктомии (удаления, — прим. И.Р.) яичнике.
— Есть и другие факторы риска, которые могут привести к опухоли яичника: раннее менархе (первое менструальное кровотечение, — прим. И.Р.), поздняя менопауза, нарушения репродуктивной функции, высококалорийная диета с большим содержанием насыщенных жирных кислот, бесплодие, курение.
Кисту не всегда необходимо лечить
Отдельно нужно выделить такой термин, как «функциональные кисты яичников». Они образуются в процессе нормального менструального цикла. Сюда относятся фолликулярные кисты и кисты желтого тела. Как правило, могут подвергаться обратному развитию. Однако если эти образования продолжают расти или не поддаются лечению в течение 3 месяцев, требуется оперативное вмешательство.
Опасна проблема наличия кист яичников тем, что она может долго себя не проявлять и со временем привести к экстренным ситуациям. Например, разрыву кисты яичника, перекруту кисты или самого яичника. Также не стоит забывать о малигнизации — перерождении кист в злокачественные образования.
Об анализах и обследованиях
— Вот почему важно даже с профилактической целью приходить к врачу-гинекологу минимум раз в год. При наличии проблем — чаще. Схема обследования пациентки с кистами яичников составляется врачом индивидуально.
— Дополнительно могут быть назначены цитологическое исследование, клинико-лабораторное обследование, исследование желудочно-кишечного тракта.
Своевременное и достаточное лечение гормональных нарушений и инфекционно-воспалительных заболеваний органов репродуктивной системы позволит снизить риск развития заболевания.
— Что делать, чтобы после лечения (удаления) киста не образовалась вновь?
— В каждом конкретном случае именно врач назначает для пациентки послеоперационное лечение. Тактика зависит от того, какова природа образовавшейся кисты у пациентки. Наиболее часто кисты бывают: воспалительного генеза, эндометриоидные, кисты желтого тела, функциональные, параовариальные кисты и другие. Некоторые из них требуют только оперативного лечения, а другие — дальнейшего лечения гормональными препаратами.
Однако те, что связаны с эндометриозом, поддаются лечению не так просто. Подобная ситуация нуждается как в предоперационной подготовке, так и в операции, а также в мощной послеоперационной гормональной реабилитации.
Все, что нужно от пациентки, — своевременно посещать гинеколога и прислушиваться к рекомендациям. И самое главное, по мнению врача, — женщине следует доверять доктору. Тогда непонятных ситуаций будет меньше.
Киста и беременность
В данной ситуации нужно что-то ставить на первое место. Чаще всего это беременность. Врачи и пациентки напрямую заинтересованы, чтобы развитие плода шло успешно, а беременность закончилась благополучно.
— Сегодня нередко бывают ситуации, когда кисту во время беременности наблюдают. Это возможно, если исключается злокачественная опухоль и нет экстренной ситуации (перекрута или разрыва). Иногда все же встречаются случаи, когда кисту во время беременности оперируют, но мы стараемся делать это только в самой крайней необходимости.
— Если ситуация возникает во время беременности, мы применяем индивидуальный подход к каждой пациентке. Например, иногда бывает оптимальнее удалять кисту после 12 недель беременности. В случае наличия инфекции или признаков угрозы прерывания беременности от оперативного лечения следует воздержаться. Все индивидуально.
Правила профилактики общие. Нужно стараться избегать стресса, недосыпания, переутомления, нормально питаться, быть активной. В общем, вести максимально здоровый образ жизни, который не будет способствовать гормональным сбоям. Однако все это, естественно, не дает стопроцентной гарантии.
Киста яичника
Функциональные кисты (киста желтого тела, фолликулярная киста).
Органическая киста яичника
Киста яичника, которая по мере наблюдения не исчезает и не уменьшается в размерах в течение нескольких менструальных циклов, уже не может считаться функциональной (временной). Рассчитывать, на то, что она со временем самоликвидируется не приходится. Такого рода кисты имеют сформированную плотную капсулу, аккуратное вылущивание которой из здоровой ткани яичника и является единственным способом избавления от кисты. Здесь речь идёт о хирургическом лечении, при котором происходит удаление кисты яичника.
В зависимости от того, какая ткань выстилает внутреннюю поверхность капсулы кисты, будет различаться и её содержимое. В соответствии с этим признаком кисты яичника можно разделить на несколько типов:
Стоит отметить, что все эти кисты яичников имеют доброкачественный характер. Вероятность их малигнизации (озлакачествления) невелика и обсуждается в каждом конкретном случае.
Удаление кисты яичника является достаточным методом лечения и избавляет пациентку от необходимости дальнейшего наблюдения и лечения.
Диагностика кисты яичника
Для постановки диагноза киста яичника проводятся следующие исследования и процедуры:
Почему же кисты яичников в большинстве случаев требуют хирургического лечения?
В соответствии с рекомендациями ВОЗ (Всемирной Организации Здравоохраниения) у врача есть не более двух-трёх месяцев на раздумья и наблюдения, после чего киста яичника должна быть удалена.
На современном этапе основным методом лечения кист яичников является оперативная лапароскопия. От своевременности и аккуратности проведённой операции зависит репродуктивная функция пациентки и вероятность развития рецидива. Целью лапароскопической операции, при наличии доброкачественной кисты яичника, является максимально аккуратное и щадящее, по отношению к здоровым тканям, вылущивание её капсулы, остановка кровотечения и восстановление целостности яичника.
Киста яичника и беременность
Киста яичника может протекать бессимптомно, поэтому женщина зачастую обращается к гинекологу уже с имеющейся беременностью. Если при визите к врачу обнаруживается киста яичника, то назначается обязательное динамическое наблюдение. Кисты во время беременности очень часто бывают функциональными и проходят к 12-ой неделе беременности. Однако киста во время беременности требует особого внимания и наблюдения.
Киста яичника во время беременности также может проявляться болями внизу живота, нарушением стула, и даже приводить к угрозе выкидыша. При появлении угрожающего беременности состояния необходима срочная госпитализация в стационар для проведения симптоматической, спазмолитической терапии. Оперативное лечение кисты яичника во время беременности проводят после 14-той недели беременности, когда плацента уже полностью сформировалась. Соответственно оценивается риск оперативного вмешательства для плода и матери и риск наличия данного образования (например, при возникновении ситуации, когда происходит перекрут ножки кисты, разрыв капсулы кисты яичника, нарушение питания кисты яичника, понадобится оперативное вмешательство в экстренном порядке).
Риск озлокачествления кисты яичника во время беременности составляет 3%. Для определения признаков злокачественнности образования проводится магнито-резонансная томография (МРТ) органов малого таза.
Диагностика кисты яичника во время беременности
Удаление кисты яичника при беременности
Показания к операции:
Оперативное вмешательство проводится лапароскопическим доступом. Операция по удалению кисты яичника во время беременности также выполняется под общим обезболиванием.
Но давление газа, нагнетаемое в брюшную полость, как и при обычной лапароскопической операции, в данном случае ниже и равняется 12 мм рт ст.
В начале операции на коже живота выполняют 3 надреза, центральный троакар устанавливается на 2 см выше пупка, через него в брюшную полость вводится лапароскоп – оптический прибор. Через 2 других надреза вводятся троакары для операционных инструментов, как правило, справа и над лоном. Вылущивается капсула кисты в пределах здоровых тканей, на ложе кисты накладываются швы для остановки кровотечения, так как такие ткани довольно хорошо кровоснабжаются.
После наложения гемостатических швов на ложе кисты проиводится санация брюшной полости, препарат (капсула кисты) удаляется в специальном пакете через правый троакар. Операция закагчивается, как правило, без оставления дренажа.
Послеоперационный период
Уже на следующий день пациентке разрешается вставать и возвращаться к обычному образу жизни. При отсутствии явлений угрозы женщина может быть выписана на 3-4-е сутки после операции. Назначается дата снятия швов, как правило, на 7-е сутки.
Очень важным является наблюдение женщины в послеоперационный период. Обязательно назначается сохраняющая терапия, симптоматическая терапия, проводится ультразвуковое исследование органов малого таза, мониторинг развития плода.
Обязательно проводится гистологическое исследование полученного в ходе операции материала.