Мозолистое тело истончено у ребенка что это значит
Краткое описание: Были исследованы траектории развития строения мозолистого тела (группы нервных волокон в головном мозге, соединяющих правое и левое полушария) в проспективной выборке детей в возрасте от 6 до 24 месяцев с расстройствами аутического спектра (РАС) с низким и высоким семейным риском развития РАС. Определяли наличие различий в размерах мозолистого тела в группе детей с РАС и в группе детей с типичным развитием, и момент их появления; уникальны ли особенности строения мозолистого тела у детей с РАС или они схожи с таковыми у детей в группе высокого риска; как и в каком возрасте ранние различия строения влияют на дальнейшие поведенческие особенности.
Выводы: Было обнаружено значительное увеличение площади мозолистого тела у детей с РАС старше 6 месяцев. Эти особенности были наиболее выражены в передней части мозолистого тела в возрасте 6 и 12 месяцев. Измерения размеров и толщины в первый год жизни коррелировали с повторяющимся поведением в возрасте 2 лет. Мозолистое тело может быть больше у детей, у которых впоследствие будет наблюдаться аутизм.
Ход работы и применяемые методы: В исследование были включены дети-участники исследования снимков головного мозга у младенцев (Infant Brain Imaging Study) — лонгитюдного исследования младенцев с низким и высоким семейным риском развития РАС. МРТ-исследование во время естественного сна было выполнено 270 младенцам с высоким семейным риском РАС и 108 младенцам контрольной группы с низким риском в возрасте 6, 12 и 24 месяцев (83% участников проходили исследование в 2 и более временных точках). 57 детей соответствовали критериям РАС по DSM-IV-TR (Diagnostic and Statistical Manual of mental disorders IV — диагностическое и статистическое руководство по психическим расстройствам IV издания, пересмотренное) в возрасте 2 лет. Измеряли площадь, длину и толщину мозолистого тела с помощью автоматической сегментации. Проводился статистический анализ.
Jason Wolff, Department of Educational Psychology University of Minnesota 56 East River Road Minneapolis, MN 55455, USA
APA: Wolff, J. J., Gerig, G., Lewis, J. D., Soda, T., Styner, M. A., Vachet, C., Botteron, K. N., Elison, J. T., Dager, S. R., Estes, A. M., Hazlett, H. C., Schultz, R. T., Zwaigenbaum, L., Piven, J., & for the IBIS Network. (2015). Altered corpus callosum morphology associated with autism over the first 2 years of life. Brain, 138(7), 2046–2058. https://doi.org/10.1093/brain/awv118
MLA: Wolff, Jason J., et al. “Altered Corpus Callosum Morphology Associated with Autism over the First 2 Years of Life”. Brain, vol. 138, no. 7, July 2015, pp. 2046–58. DOI.org (Crossref), doi:10.1093/brain/awv118.
ГОСТ: Wolff J. J. et al. Altered corpus callosum morphology associated with autism over the first 2 years of life // Brain. – 2015. – № 7 (138). – P. 2046–2058.
Мозолистое тело истончено у ребенка что это значит
Детский аутизм относится к нарушениям психического развития, протекающим с расстройством социальных и коммуникативных функций, снижением физической активности, со склонностью к двигательным и/или речевым стереотипиям.
Авторы статьи провели исследование с целью обобщения данных о клинико-диагностических особенностях и демонстрации редких наследственных синдромов, протекающих с клинической картиной детского аутизма, неврологическими расстройствами и структурно уменьшенным в размере МТ.
Диагностика детского аутизма включает анализ анамнестических данных, медико-генетические, неврологические, психопатологические, патопсихологические, лабораторные и инструментальные обследования. Ранняя диагностика ГМТ возможна на сроке беременности 18–20 нед. При подозрении на ГМТ у плода проводят пренатальное кариотипирование. На пренатальных диффузионно-тензорных МР-изображениях клюв и колено МТ практически сформированы к 15-й неделе гестации. Окончательное строение МТ приобретает к 20-й неделе гестации. На постнатальных МР-изображениях ГМТ визуализируется в виде равномерно истонченного контура с уменьшением его размера в переднезаднем направлении. Определенный интерес у больных с ГМТ представляет сочетание неврологических и психических симптомов.
Особенностью аутизма в раннем возрасте является неравномерное накопление лексического словаря; отсутствие подражательной функции и недостаточная коммуникативная направленность речи. У ряда пациентов отмечается общее недоразвитие речи; нарушения поведения; отсутствие реакции на собственное имя при анатомически неповрежденном слуховом анализаторе; гиперсенситивная реакция на свет, звуки и тактильные стимулы; могут наблюдаться эпилептические приступы, двигательные расстройства.
У пациентов старшего возраста, как правило, сохраняется интеллектуальная недостаточность вплоть до умственной отсталости; эпилептические приступы, входящие в структуру эпилепсии; слабая или практически отсутствующая дифференцированность эмоциональных проявлений; несформированность социально-коммуникативных навыков; недостаточное использование парадигматических средств общения (мимика, жесты); двигательные расстройства.
К настоящему времени установлено, что детский аутизм в сочетании с ГМТ ассоциирован с различными нейрогенетическими синдромами, характеризующимися неспецифичностью клинических проявлений, особенно на ранних стадиях болезни.
Специалисты проанализировали клинические случаи — у двух обследованных пациенток с нейрогенетическими синдромами, сопровождающимися на МРТ головного мозга гипоплазией МТ, были изучены психические и неврологические нарушения. Проведены комплексный анализ анамнестических данных; медико-генетическое, неврологическое, психопатологическое, патопсихологическое, лабораторные и инструментальные обследования.
У первой пациентки выявлен нейрогенетический синдром Вольфа-Хиршхорна, (46,XХ,t(4;6)(p16.3;p23),del(4)(p16.3)), у второй – синдром Прадера-Вилли, (46,XХ 15q11.2q13). В представленных двух наблюдениях отмечен отягощенный акушерский анамнез, неблагополучный анте и интранатальный периоды: угроза прерывания в I триместре, задержка внутриутробного развития плода в III триместре, преждевременные оперативные роды на сроке гестации 31 нед посредством экстренной операции кесарева сечения в связи с остро возникшей внутриутробной гипоксией плода в первом наблюдении; во втором: гестоз беременных в III триместре, экстренная операция кесарева сечения на сроке 34–35 нед. (преждевременная отслойка плаценты).
Обе пациентки имели низкую массу тела при рождении, признаки гипоксически-ишемического поражения головного мозга, более выраженные у первой пациентки (оценка по шкале Апгар 5/6 баллов, морфофункциональная незрелость, недоношенность 2-й степени), во втором случае – 7/8 баллов, недоношенность 1-й степени.
В дальнейшем низкие показатели оценки состояния анте-, интра- и постнатального периодов коррелировали с выраженностью психических, неврологических и когнитивных расстройств. К наиболее ярким системным клиническим проявлениям дизэмбриогенетических синдромов относятся психические и неврологические расстройства. В данной работе выраженность аутистических расстройств зависела от степени поражения головного мозга. В качестве иллюстрации тяжелого течения детского аутизма – первый клинический случай – больная девочка с тяжелой степенью умственной отсталости, тотальным недоразвитием всех уровней психической деятельности, отсутствием вербальных средств общения, двигательными стереотипиями, нарушением социального взаимодействия в сочетании с ранним органическим поражением головного мозга.
Второй случай – органический аутизм с умственной отсталостью легкой степени с негрубым нарушением социальной адаптации, недостаточной сформированностью отдельных структур 1-го и 2-го функционального блока мозга. Эпилептические проявления у первой пациентки представлены в виде структурной фокальной эпилепсии, подтвержденной результатами ЭЭГ (мультирегиональная эпилептиформная активность); у второй пациентки зарегистрирована непостоянная региональная эпилептиформная активность в лобно-височных отведениях слева, на момент осмотра, не требовавшая назначения противоэпилептической терапии. Важно отметить, что у первой больной выявлена тяжелая задержка психомоторного развития, предшествующая манифестации эпилептических приступов, что говорит о формировании выраженной церебральной патологии в дебюте заболевания. В первом случае на МРТ верифицирована гипоплазия задних отделов МТ, умеренные постгипоксические изменения вещества головного мозга; во втором – гипоплазия перешейка МТ, кортикальная субатрофия лобных долей, негрубое расширение наружных субарахноидальных пространств, ограниченные зоны перивентрикулярного глиоза.
У первой пациентки выявлен когнитивный дефицит, соответствующий тяжелой степени умственной отсталости; у второй пациентки – преобладали негрубые нарушения зрительно-пространственной координации, что коррелировало с целостностью задних отделов МТ. Становится понятным, что уровень когнитивного дефицита может быть в некоторой степени величиной, связанной с толщиной заднего отдела МТ. Это имеет свое объяснение: более высокая степень миелинизации нервных волокон способствует большей скорости распространения нервных импульсов по нервным волокнам, тем самым обеспечивая наилучшие результаты у обследуемых пациентов.
Таким образом, тяжесть клинической картины у больных девочек обусловлена наличием дизэмбриогенетических нарушений в сочетании с перинатальными осложнениями. В настоящее время специфическая терапия нейрогенетических синдромов не разработана. Тактика ведения подобных пациентов зависит от тяжести состояния, течения заболевания и включает в себя проведение регулярных реабилитационных мероприятий (массаж, лечебная физкультура), назначение симптоматической терапии, направленной на уменьшение выраженности проявлений спастичности. Важным компонентом лечения подобных больных является медико-психолого-педагогическое сопровождение, направленное на уменьшение выраженности аутистических расстройств.
Длительное воздействие неблагоприятных перинатальных факторов, способствующих нарушению нормального развития мозга, является одной из причин формирования ГМТ. Основное внимание в диагностике нейрогенетических синдромов принадлежит комплексному неврологическому, психиатрическому обследованию, нейропсихологическому тестированию, ЭЭГ-диагностике и нейровизуализационным техникам. Для окончательного подтверждения диагноза требуется ДНК-тестирование.
Динамика интеллектуальных расстройств при детском аутизме зависит от характера заболевания, в структуре которого наблюдается данное расстройство, одним из звеньев патогенеза которого является повреждение высших психических функций на этапах раннего онтогенеза. Относительно благоприятный прогноз заболевания отмечается при более позднем дебюте неврологического и психического дефицита. В структуру различных наследственных нейрогенетических синдромов входит сложная комбинация неврологических, психических, нейрофизиологических и радиологических нарушений; их своевременное распознавание требует большого клинического опыта, практических знаний не только в области неврологии, но и в смежных разделах медицины.
Особенности развития мозолистого тела мозга детей по данным МРТ
Полный текст
Аннотация
По мере внедрения магнитно-резонансной томографии (МРТ) в практику исследований мозга все чаще обращают на себя внимание гипоплазии мозолистого тела при разных заболеваниях центральной нервной системы. В данной работе была исследована возрастная динамика развития мозолистого тела на МРТ мозга детей без неврологической патологии и их ровесников с детским церебральным параличом (ДЦП). На срединно-сагиттальных изображениях сравнивали площадь всего мозолистого тела и его отдельных сегментов. Для анализа использовали оригинальную формулу соотношения площадей передних и задних сегментов комиссуры — коэффициент мозолистого тела (kCC). Обнаружено, что у детей группы контроля площадь мозолистого тела увеличивается, наиболее интенсивно растет валик комиссуры. У детей с ДЦП площадь мозолистого тела хотя и увеличивается с возрастом, но остается достоверно меньше, чем у здоровых детей, а относительная площадь валика почти не меняется. При этом kCC у детей с ДЦП достоверно ниже, чем в группе контроля. Известно, что группой риска по ДЦП являются недоношенные дети. Было проведено сравнительное морфометрическое исследование мозолистого тела и kCC на томограммах мозга доношенных и недоношенных детей раннего грудного возраста. Установлено, что у детей с неполным сроком гестации на момент рождения площадь комиссуры меньше, чем у доношенных сверстников, а kCC достоверно ниже. Таким образом, были получены показатели, которые позволили как охарактеризовать возрастную динамику развития мозолистого тела, так и с высокой степенью достоверности различать мозг детей из группы контроля и с ДЦП, а также определять вероятную группу риска по ДЦП среди детей младшего грудного возраста.
Ключевые слова
Полный текст
Мозолистое тело (corpus callosum, CC) — самый крупный тракт конечного мозга, который объединяет новую кору обоих полушарий и с которым традиционно связывают представления о латерализации функций, особенностях поведения человека и его когнитивных способностях. С широким внедрением в клиническую практику методов магнитно-резонансной томографии (МРТ) стали обращать внимание на гипо- и дисплазии СС у детей с заболеваниями ЦНС различного генеза: с детским церебральным параличом (ДЦП), с фетальным алкогольным синдромом, у детей, рожденных женщинами с гипотиреозом, и т. д. — всего около 50 заболеваний [12, 26, 35, 39].
ДЦП — ведущая причина детской инвалидности во всем мире, формирует группу непрогрессирующих поражений головного мозга, которые в подавляющем большинстве случаев возникают пренатально и частота встречаемости которых постоянно растет, достигая в среднем 2,11 случая на 1000 новорожденных в год [6, 31]. Неоднократно отмечена положительная корреляция роста заболеваемости ДЦП и численности новорожденных с низкой и экстремально низкой массой тела, но адекватного объяснения этому не найдено [31]. В то же время по данным МРТ в структуре мозга детей с ДЦП, кроме типичных отклонений, таких как кистозные лейкомаляции, локальные очаги демиелинизации, вентрикуломегалия [11, 13], отмечают дефицит кортикоспинального, сенсомоторных трактов мозга, а также гипоплазии СС [32, 38]. Одна из возможных причин развития гипоплазий СС — валлеровская дегенерация аксонов. Это явление было открыто более 100 лет назад и представляет собой антероградное перерождение аксонов, их миелиновой оболочки после гибели нейронов и/или отделения аксона от тела клетки. Гистологически такие аксоны визуализируются на протяжении первых двух недель после травмы, по результатам структурной МРТ изменения белого вещества той же природы обнаруживают через три недели после инсульта [16, 22]. У новорожденных методом диффузионно-тензорной томографии нарушения целостности нисходящих трактов и СС визуализируют уже в первые сутки после инсульта, это так называемая преваллеровская дегенерация [10, 19]. На более поздних сроках судить о причине гипоплазии трактов можно по уменьшению плотности инициальных нейронов и истончению коры. Так, в модельных экспериментах на животных наблюдают прямую корреляцию уменьшения количества транскаллозальных волокон, плотности нейронов и толщины коры полушарий [7, 36]. В то же время у взрослых пациентов с агенезиями СС сниженную толщину коры описывают только в первичных сенсорных и моторном полях коры [9].
Анализируя причины гипоплазий СС у детей с ДЦП и иными заболеваниями пренатального генеза, необходимо учитывать известный факт гетерохронного развития коры и периоды ее повышенной уязвимости. Во второй половине гестации критический период развития коры связан с постмиграционной дифференцировкой нейронов, когда клетки уязвимы по отношению к тератогенным факторам. Разные корковые территории проходят этот период гетерохронно. В качестве маркеров таких периодов чаще всего используют белки пре-, постсинапсов и цитоскелета. К последним относится белок микротрубочек МАР2, который позволяет идентифицировать морфотип клетки и период активного синаптогенеза, то есть критический период постмиграционной дифференцировки с высокой уязвимостью нейронов [37]. Во втором и начале третьего триместра гестации кора предцентральной, постцентральной, перисильвиевой и префронтальной областей полушарий демонстрирует опережающую постмиграционную дифференцировку, о чем свидетельствует сравнительно большая ее толщина по результатам плодной МРТ [15, 34] и МАР2-позитивные пирамидные клетки в слоях III и V [5, 44]. Эти нейроны инициируют как нисходящие, так и корково-корковые связи, в том числе транскаллозальные. Таким образом, можно обоснованно полагать, что в зависимости от временного совпадения критического периода развития клеток, неблагополучного периода беременности или преждевременного рождения нейродегенеративный процесс затронет разные области коры и скажется на организации проводящих трактов. Принимая во внимание строгую топографию каллозальных волокон, локальные гипоплазии СС можно рассматривать как следствие избирательной гибели нейронов, последующей валлеровской дегенерации транскаллозальных аксонов. Опираясь на эту гипотезу, был разработан количественный метод диагностики ДЦП по морфометрическим параметрам СС на срединных сагиттальных томограммах мозга [4]. Диагностическая значимость такого метода может быть существенно повышена его адаптацией к анализу томограмм детей младшего грудного возраста.
Цель настоящего исследования заключается в сравнительной морфометрической оценке состояния мозолистого тела по результатам МРТ мозга детей разного возраста без патологий ЦНС и с ДЦП, а также доношенных и недоношенных детей раннего грудного возраста.
Материал и методы исследования
В исследование включены результаты обследования детей, выполненных на отделении лучевой диагностики Санкт-Петербургского государственного педиатрического медицинского университета (СПбГПМУ). Все дети проходили обследование по назначению врача-невролога в период с 2008 по 2013 г. Новорожденные дети проходили МРТ-обследования в 2011 г. в ходе стационарного лечения в отделении патологии новорожденных СПбГПМУ. По результатам обследования во всех случаях имелось заключение врача-радиолога. Родители или опекуны детей подписывали информированное согласие на использование результатов обследования в открытых публикациях, исследование одобрено этическим комитетом СПбГПМУ.
В первой части работы был осуществлен сравнительный анализ МР-томограмм мозга детей обоих полов в возрасте от 2 до 11 лет без неврологических заболеваний (n = 50; 24 мальчика, 26 девочек) и их сверстников с диагнозом ДЦП (n = 60; 27 мальчиков, 33 девочки). Дети группы контроля проходили диагностическое обследование по поводу таких заболеваний, как отит, синусит, ушиб головы. Изображения были получены на томографе General Electric Signa HDx с напряженностью поля 1,5 T с использованием 8-канальной катушки приема сигнала в режимах T1 и T2 fl3d с шагом в 2 мм и толщиной среза 2,5 мм в сагиттальной и аксиальной проекциях.
Для исследования были отобраны МР-то мограммы удовлетворительного контраста и без выраженных структурных патологий мозга. По заключению врача-радиолога у всех детей с ДЦП обнаружена перивентрикулярная лейкомаляция. Во всех 110 случаях мозолистое тело мозга было полностью сформировано. Сравнительный анализ развития СС мозга детей с ДЦП и группы контроля осуществляли с учетом возраста пациентов. Принимая во внимание индивидуальную вариабельность онтогенетических преобразований мозга и психомоторного развития детей, были выделены 8 возрастных подгрупп сравнения (табл. 1). Пол детей не учитывали ввиду малочисленности этих подгрупп.
Таблица 1 (Table 1). Численный состав возрастных подгрупп сравнения детей с детским церебральным параличом и контроля
The number of cases in each age subgroups for groups with cerebral palsy and control
Недоразвитие мозолистого тела (агенезия)
Развитие головного мозга ребенка начинается внутриутробно и активно продолжается после рождения.
По исследованиям физиологов правое полушарие головного мозга – гуманитарное, образное, творческое – отвечает за тело, координацию движений, баланс, пространственное зрительное и кинестетическое восприятие.
Левое полушарие головного мозга – математическое, знаковое, речевое, логическое, аналитическое – отвечает за восприятие – слуховой информации, постановку целей и построений программ.
Единство мозга складывается из деятельности двух полушарий, тесно связанных между собой системой нервных волокон (мозолистое тело).
Мозолистое тело (межполушарные связи) находится между полушариями головного мозга в теменно-затылочной части и состоит из двухсот миллионов нервных волокон. Оно необходимо для координации работы мозга и передачи информации из одного полушария в другое.
Агенезия (нарушение, недоразвитие) мозолистого тела искажает познавательную деятельность детей. Если нарушается проводимость через мозолистое тело, то ведущее полушарие берет на себя большую нагрузку, а другое блокируется. Оба полушарие начинают работать без связи.
Нарушаются пространственная ориентация, баланс, осознание собственного тела, адекватное эмоциональное реагирование, координация работы зрительного и аудиального восприятия с работой пишущей руки.
Ребенок с такими проблемами не ползает, тяжело начинает ходить, с большим трудом начинает читать и писать, воспринимая информацию на слух или зрительно. У детей с данной патологией, если вовремя не начать коррекцию и последующую реабилитацию, возникает целый ряд серьезных проблем, которые являются серьезным препятствием в развитии и обучении, в том числе и школьном.
В том случае, если агенезия мозолистого тела не сопровождается никакими другими патологиями развития, прогноз для больного достаточно благоприятный. Примерно восемьдесят с лишним процентов таких детей развиваются практически без нарушений либо с пограничными проблемами в неврологическом развитии. Нужно признать, что главная «опасность» этого нарушения таится в том, что у ребенка не происходит закрепления полученных умений и навыков навсегда, часто случаются «откаты», ребенок требует всё время поддерживающей терапии с нарастающей нагрузкой для мозга. Такой подход должен сохраняться до 12-14 лет ребенка, пока межполушарные связи окончательно не сформируются. Форсировать события здесь, к сожалению, нельзя. Иначе не избежать сочетанных проблем и других патологических состояний, которые усиливают симптоматику и ухудшают клиническую картину.
Агенезия мозолистого тела, хоть и встречается сравнительно часто, тем не менее, является малоизученным состоянием, особенно на просторах нашей страны.
Мозолистое тело, дисгенезия, атрофия, болезнь Маркиафавы-Биньями
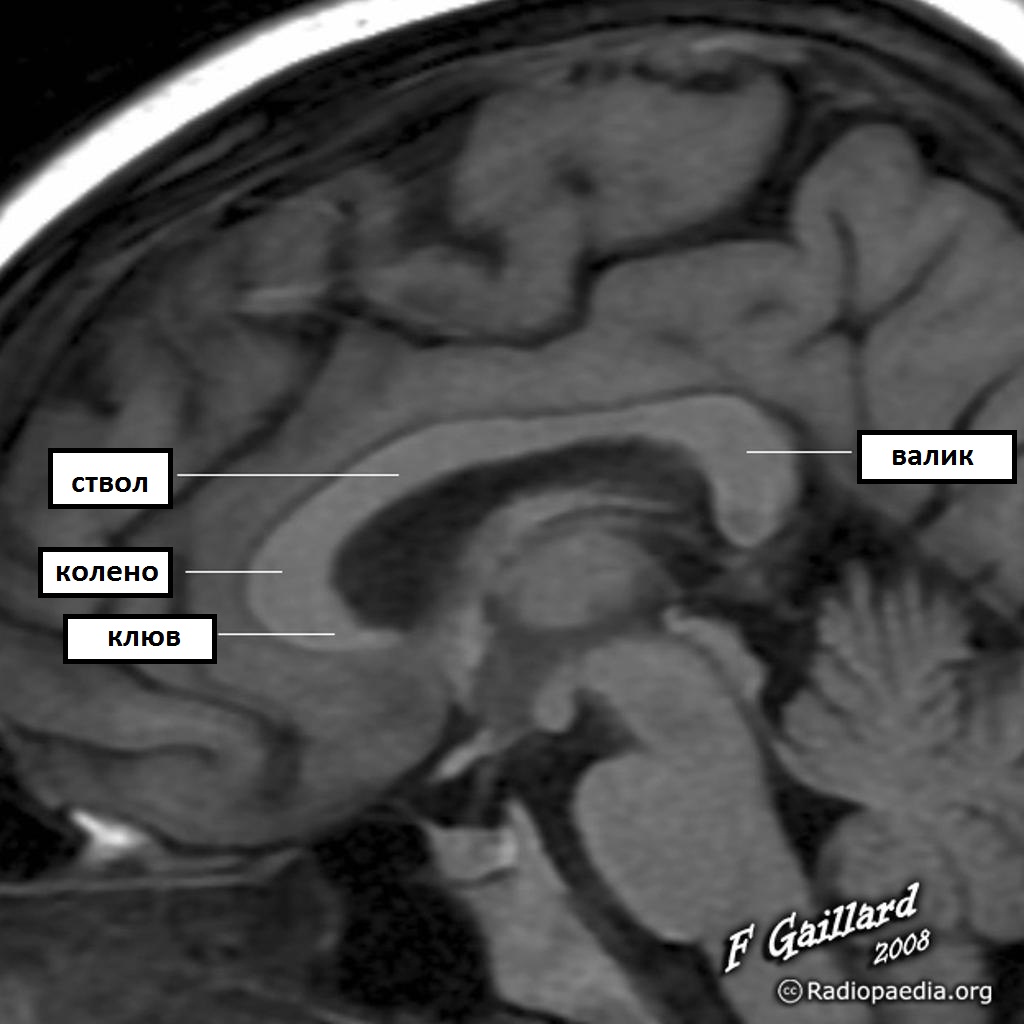
Мозолистое тело состоит:
Каждый отдел соединяет гомолатеральный отдел головного мозга.
Формирование мозолистого тела.
Мозолистое тело развивается в особом порядке:
От колена, затем тела, валик и в конце развивается клюв.
Миелинизация мозолистого тела идет от задних отделов к передним отделам.
Данные знания помогают сузить дифференциальный диагноз при патологиях мозолистого тела.
Дисгенезия vs Атрофия
При дисгенезии мозолистого тела хорошо сформировано колено и передние отделы мозолистого тела, но отсутствует валик и клюв. Данная патология является врожденной. Патология представлена слева.
При атрофии мозолистого тела хорошо сформированы задние отделы мозолистого тела (задний отдел тела и валик), но при этом уменьшены в размерах клюв, колено и передний отдел тела. Данные изменения являются приобретенными.
Многие заболевания поражают мозолистое тело, поэтому наличие очагов не являются патогномоничным для определенного заболевания.
Болезнь Маркиафавы-Биньями (центральная дегенерация мозолистого тела, Маркиафавы синдром, экстрапонтинный миелинолиз).
Встречается у лиц злоупотребляющих алкоголем. У данных лиц на МРТ выявляется поражение валика и задних отделов ствола (тела) мозолистого тела.
На хронических стадиях болезни Маркиафавы-Биньями визуализируется мозолистое тело в виде сэндвича, при котором сохраняется верхних и нижних слоев мозолистого тела, но с некрозом средних слоев.