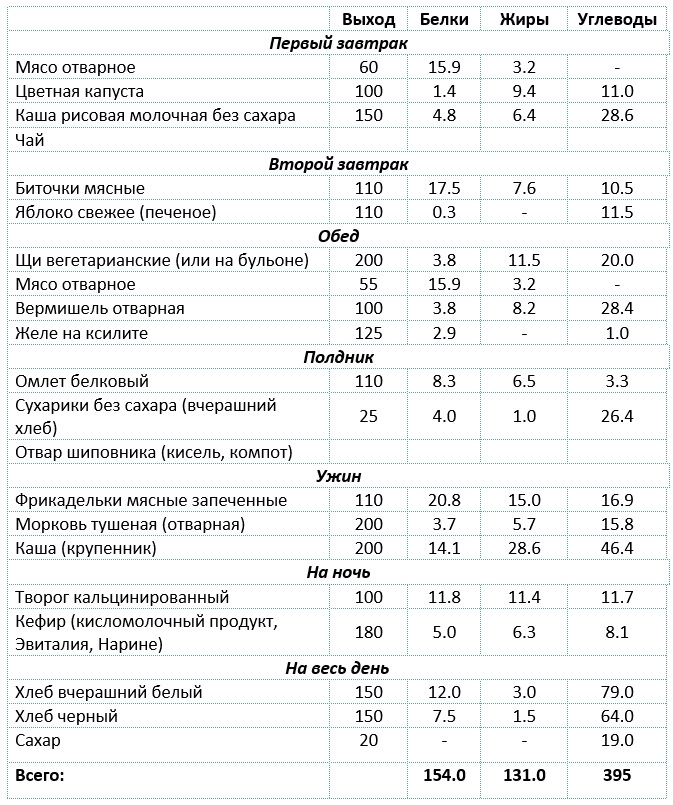
Анатомия желудка, строение желудка, лечение желудка
Форма и объем желудка зависят от тонуса его мускулатуры, от наполнения его пищей, от состояния соседних органов, от положения тела. В верхней части желудка в него впадает пищевод, в нижней части от желудка отходит двенадцатиперстная кишка.
В желудке выделяют четыре части:
Стенка желудка состоит из четырех слоев:
Слизистая оболочка желудка
Слизистая оболочка желудка представляет собой слой, сверху которого находятся цилиндрические эпителиальные клетки, под которыми расположена рыхлая соединительная ткань и далее тонкий слой гладких мышц. В рыхлой соединительной ткани слизистой оболочки находятся железы желудка.
Различают три вида клеток, образующих эти железы. Одни из них называются главными. Эти железы продуцируют пепсиногены и химозин. Следующий вид клеток называется париетальными или обкладочными клетками. В них производится синтез соляной кислоты и гастромукопротеина. Третий вид клеток – это добавочные клетки или мукоциты. Они производят мукоидный секрет. В области привратника (пилоруса) находятся гормонально-активные клетки. Эти клетки синтезируют гастрин.
В слизистой оболочке желудка находится также огромное количество других продуцирующих биологически активных веществ. Роль некоторых из них до сих пор остается не до конца изученной. Очень важной функцией железистых клеток желудка является формирование защитного слизистого барьера. Необходим непрерывный синтез желудочной слизи, который производится слизеобразующими клетками.
Стимулируют эту функцию активирующее воздействие вегетативной нервной системы, инсулин, серотонин, простагландины. Усиливается выделение слизи под механическим воздействием раздражающих слизистую желудка частей пищевого комка. Снижают слизеобразующую функцию некоторые медикаментозные средства: аспирин (ацетилсалициловая кислота), нестероидные противовоспалительные препараты и др.
Имеются противопоказания. Ознакомьтесь с инструкцией или проконсультируйтесь у специалиста.
На чем держится желудок
Пища играет огромную роль в работе человеческого организма, без пищи человек может прожить всего несколько дней, ведь большинство полезных веществ, необходимых для поддержания жизнедеятельности, человек получает именно из пищи. Пища, в свою очередь, попадает в организм через желудочно-кишечный тракт, но должно пройти время, прежде чем она преобразуется в полезные вещества.
Люди стараются разнообразить свой рацион, употребляя в пищу различные овощи, фрукты, крупы, мясо, рыбу и многое другое. Людям важно, чтобы еда была вкусной, аппетитной и, желательно, полезной. Важны не только содержание, но и форма. Для организма любая еда — это совокупность отдельных элементов: белков, жиров, углеводов, витаминов, микроэлементов и т.д. Организм не может удовлетворять свои нужды поступившими продуктами напрямую, сначала он расщепляет их на составляющие, что-то идёт на строительство новых клеток, а что-то используется для получения энергии. Конечно, это максимально упрощённая схема.
Как переваривается пища в организме?
Пищеварение — это химический процесс, в ходе которого пища сначала смешивается с желудочным соком, а затем проходит по желудочно-кишечному тракту, постепенно распадаясь на составляющие. Пищеварение начинается даже не в желудке, а во рту, ведь в процессе пережёвывания человек уже измельчает пищу и частично смешивает её со слюной, чтобы облегчить глотание. С этого момента уже можно говорить о начале процесса пищеварение, которое закончится только в тонком кишечнике. Это не такой уж короткий путь.
Желудочно-кишечный тракт состоит из нескольких участков. Желудок и кишечник — это большие полые органы с мышечным слоем, который позволяет приводить в движение их стенки, чтобы пища и жидкость могли продвигаться через пищеварительную систему. Без такой помощи процесс пищеварения был бы невозможен, пища бы просто застаивалась в желудке. Процесс сокращения органов ЖКТ называют перистальтикой и сравнивает с волной, которая проходит вдоль пищеварительного тракта и помогает пище и жидкости медленно продвигаться вперёд. Если пища была предварительно тщательно пережёвана и жидкости было достаточно, то продвигать её по пищеварительному тракту будет проще.
Как работает пищеварительная система?
Как мы уже сказали, пищеварение начинается в полости рта, где пища измельчается в процессе жевания и смешивается со слюной. Слюна не так агрессивна, как желудочный сок, но и она содержит определённые ферменты, которые запускают процесс пищеварения и способны расщеплять крахмал. Когда человек проглатывает пищу, она попадает в пищевод, этот участок находится между глоткой и желудком. Чтобы проглотить пищу, человек должен приложить некоторые усилия, потому что на стыке пищевода и желудка находятся кольцевые мышцы, своеобразный клапан, роль которого выполняет нижний сфинктер пищевода. Он открывается при давлении поступившей пищи и пропускает её в желудок.
В желудке происходит сразу три важных процесса:
Когда человек ест, желудок работает преимущественно как “мешок” или накопитель, куда попадает вся съеденная пища и выпитые жидкости. Чтобы принять весь этот груз, желудок должен уметь увеличиваться в размере, в этом ему помогают мышцы, которые находятся в верхней части желудка. В процессе потребления человеком пищи они расслабляются, что позволяет стенкам желудка растягиваться.
Смешивание пищи с желудочным соком происходит в нижней части желудка. Небольшое количество желудочного сока присутствует там всегда, но для расщепления большого количества пищи организм вырабатывает дополнительный объём желудочного сока. У желудочного сока сложных химический состав, основу которого составляют соляная кислота и пищеварительные ферменты, которые расщепляют белок. Сама по себе соляная кислота опасна и для стенок желудка, но их покрывает большое количество слизи, которая не даёт кислоте воздействовать на стенки.
Смешанная с желудочным соком пища переходит в двенадцатиперстную кишку, где под воздействием ферментов тонкого кишечника и сока поджелудочной железы перевариваются белки, жиры и углеводы. Дополнительная обработка происходит желчью, которая в остальное время накапливается в желчном пузыре, а во время еды порционно впрыскивается в двенадцатиперстную кишку. Желчные кислоты преимущественно воздействуют на жир, разбивая его на мелкие частицы, которые легко расщепляются ферментами.
Полученные в процессе расщепления пищи вещества всасываются через стенки тонкого кишечника в кровь и разносятся по всему организму. Частицы, которые переварить не удалось, перемещаются в толстый кишечник. В толстом кишечнике из непереваренных частиц всасывается вода и оставшиеся витамины, которые могут быть полезны для организма. Отходы же организм считает бесполезными и непригодными для дальнейшего использования, поэтому из них формируются каловые массы, которые попадают в прямую кишку и естественным образом выводятся. Считается, что выведение скопившихся каловых масс должно происходить ежедневно, таким образом организм самоочищается.
Что может вызвать перебои в работе ЖКТ?
Общее самочувствие человека во многом зависит от работы его желудочно-кишечного тракта, нарушать эту работу могут различные заболевания желудка и желчного пузыря, но навредить себе может и сам человек. Частыми “рукотворными” причинами нарушений в работе желудка становятся:
Нужно помнить, что пищеварение — это сложный многоэтапный процесс, поэтому важно, чтобы он не нарушался ни на одном из этапов, от полости рта до прямой кишки. Желудочно-кишечный тракт обеспечивает расщепление пищи до простейших соединений, которые организм в дальнейшем использует для построения новых тканей и для получения энергии, без этого развитие и жизнедеятельность организма невозможны.
Жизнь после резекции желудка
Что происходит с человеком после резекции желудка? Резекция желудка — это хирургическое лечение некоторых болезней желудка (язвы желудка осложненной, опухоли желудка и др.). 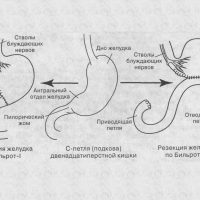
Мы же поговорим об образе жизни пациентов, которые перенесли операцию на желудке 5-6 месяцев назад. Скажу сразу, операция на желудке — это не приговор. Жизнь после резекции желудка — это многолетнее внимательное отношение к себе, хорошее качество жизни, правильное питание.
После операции изменяются анатомические особенности желудочно-кишечного тракта, изменяются и процессы пищеварения в нем.
Напомню, желудок — это орган, куда поступает пища из ротовой полости. Она подвергается депонированию, механической и химической обработке и эвакуации содержимого желудка в кишечник. Продолжительность нахождения пищи в желудке от 1 до 3 часов в зависимости от характера ее.
После операции выпадают все функции желудка. Азотистые вещества белковой пищи быстро всасываются в кровь, что приводит к нарушению усвоения азота тканями организма, и азот выделяются с мочой. Нарушается азотистый баланс у больных после операции, он становится отрицательным, т.е. с мочой выделяется больше азота, чем поступает с белковой пищей. Это приводит к похуданию, слабости.
Хирурги должны всегда предупредить больного, которому предстоит операция на желудке, что потерянную до и после операции массу тела не удастся восстановить, она останется сниженной, но это не главное, основу составляет хорошее качество жизни, работоспособность.
Как происходит функционирование ЖКТ после резекции желудка
Желудок принимает участие в кроветворении, в клетках слизистой желудка вырабатывается внутренний фактор Кастла – фермент, который переводит витамин В12 пищи в усвояемую форму. Без внутреннего фактора витамин В12 не всасывается и не попадает в кровоток, а выводится с калом.
Источником витамина В12 является животная пища, растительных поставщиков В12 нет.
Более подробно о В12 дефицитной анемии читать статью в ЗОЖ «Красный витамин и малокровие (если кровь на голодном пайке)» или на сайте.
Поджелудочная железа. В ней вырабатывается 1.5-2.0 литра панкреатического сока, имеющего рН 7.5.
Основная часть панкреатического сока представляет собой панкреатические ферменты (трипсин, химотрипсин, эластазу, карбоксипептидазы, панкреатическую липазу, фосфолипазы и др.) Панкреатический сок содержит огромный спектр ферментов, переваривающих практически все составляющие (макронутриенты) пищи, употребляемой человеком. Эти ферменты образуются только в поджелудочной железе. Практически поджелудочная железа берет на себя функции желудка в переваривании белковой пищи.
Толстая кишка — осуществляет остаточное окончательное переваривание пищи, выделение и всасывание воды, электролитов, газов, формирование и эвакуацию каловых масс.
Большую роль играет кишечная микрофлора, ферменты которой утилизируют пищеварительные ферменты, выделенные органами пищеварения. Продукты распада ферментов и желчных кислот всасываются в кровь и возвращаются в органы пищеварения для повторного синтеза пищеварительных ферментов и кислот.
Как правильно питаться после резекции желудка
Теперь, поняв, какая нагрузка ложится на органы пищеварения, можно перейти к правилам здорового образа жизни и главное, питания.
Как должно измениться соотношение ЖБУ после операции на желудке

Среди белков имеется иерархия необходимости ферментов для их переваривания: легче всего переваривается белок куриного яйца, затем идет молочный белок, который по пищевой ценности стоит на одном из первых мест. Далее идет белок рыбы и затем белки курицы, индейки, мяса животных. Последние требуют достаточно много ферментов, поэтому лучше готовить их в обработанном термически виде. Кулинарная обработка значительно увеличивает перевариваемость, а с ней и биологическую ценность белков.
Количество углеводов следует ограничивать для предупреждения нарушений углеводного обмена, возникновения демпинг-синдрома. Уменьшение углеводов позволяет уменьшить объем вводимой пищи.
Углеводы — это основной источник энергии для организма человека. Источниками углеводов в питании являются продукты растительного происхождения: хлеб вчерашний, крупы, картофель, овощи, фрукты, ягоды, а также сахар, мед, молочный сахар в молоке.
Давно известно, пищеварительные железы адаптируются к составу пищи: при изменении соотношения белков, жиров и углеводов в пище адекватно изменятся состав панкреатического сока.
Усвоение пищевых белков зависит от соотношения всех пищевых веществ в рационе, в первую очередь, жиров, углеводов, витаминов, минералов.

После операции на желудке пищевой рацион должен быть полноценным и содержать достаточное количество витаминов. Особенно обратить внимание на витамин В12 и фолиевую кислоту, особенно при наличии у пациента анемии (см. выше).
В виду часто наблюдаемого снижения аппетита после операции в пищевой рацион следует вводить продукты повышенной калорийности. Необходимы мясные и рыбные кнели, сливочное масло, сливки, бульоны. Разрешается употреблять молочные продукты, творог, сметану, яйца (всмятку). Включать в рацион проваренные и протертые каши, овощные и фруктовые пюре, печеные овощи и фрукты, тушеные овощи, кисели, компоты, желе, студень.
Три правила питания после операции на желудке
Опыт показывает, что даже при тотальном удалении желудка кишечник и поджелудочная железа хорошо компенсируют недостаток желудочного пищеварения. Если появляются отрыжки, горькие срыгивания, следует ограничить сливки, сметану, кислые и соленые блюда. Они усиливают эти явления. Их можно заменить на желе, студень, кисели и т.д.
На усвоение пищи оказывают влияние три наиболее общие закономерности:
1. соотношение между химическим составом пищи и ферментами пищеварительного тракта,
2. сбалансированность состава пищи по незаменимым факторам питания, и, наконец,
3. соблюдение определенного физиологического ритма поступления пищи в организм, т.е. строгого режима питания.
Примерное меню на один день после резекции желудка
Приведу примерное меню на один день для больных, перенесших операцию на желудке (в граммах). (Источник — Покровский с соавторами)
Названные выше кисломолочные продукты ЭВИТАЛИЯ, НАРИНЕ – это отечественные закваски для приготовления кисломолочных продуктов домашних условия.
Как жить после операции на желудке
Несколько медицинских советов.
1. Необходимо слушать своего врача: вовремя проходить обследования желудочно-кишечного тракта, сдавать анализы, сообщать врачу о своем самочувствии и появлении новых жалоб со стороны желудочно-кишечного тракта.
2. Необходимо провести исследования крови на предмет анемии: гемоглобин, эритроциты, ферритин, сывороточное железо, витамин В12 и фолиевая кислота. Сразу после операции чаще выявляют железодефицитную анемию, а с годами развивается В12-фолиевая анемия.
4. Выше отмечалось значение микрофлоры толстой кишки для здоровья человека на процессы пищеварения и иммунную систему. Необходимо исследовать состояние микрофлоры – сделать анализ кала. Следуеит применять после анализа пробиотики в жидкой форме (Бифидум-БАГ, Трилакт в течение 3-4 недель) или капсулы Примадофиллюс – бифидум по 1 капсуле с утра первый курс 1 месяц, затем короткие курсы по 1 капсуле 10 дней каждого месяца до 6 месяцев.
5. При появлении запоров, т.е. если стула не бывает более 3 суток необходимо отрегулировать работу кишечника: стул должен быть в одно и тоже время. Можно применять глицериновые свечи за 30 минут до стула, соблюдать водный режим. Льняное масло использовать не надо. Если говорить о препаратах, то здесь могут помочь Дюфалак в индивидуальной дозе, препараты, содержащие подорожник – Фитомуцил, Мукофальк, также в индивидуальной дозе.
Диспепсия, или «ленивый желудок»
Отчего бывает тяжесть в желудке и как этого избежать
(из Рекомендаций по самостоятельному контролю проблем пищеварения
Российской гастроэнтерологической ассоциации)
В.В. Василенко, врач-гастроэнтеролог, кандидат медицинских наук
Итак, если по итогам теста Вы не «на нуле», то можно сказать, ничто диспепсическое Вам не чуждо.
Что такое диспепсия, или «ленивый желудок»?
Известно ведь, что для нормального усвоения пищи чрезвычайно важна способность желудка ритмично и координированно сокращаться, размельчать пищу, обрабатывать ее и продвигать дальше. При диспепсии желудок «ленится» сокращаться. В нем подолгу задерживается пища, что и вызывает неприятные ощущения.
Как проявляется «ленивый желудок»?
Симптомы диспепсии буквально до боли знакомы всем. Основными из них являются: тяжесть в желудке, вздутие живота, тошнота. Эти проявления диспепсии могут быть связаны или не связаны с приемом пищи. Диспепсия характеризуется также ощущением переполнения в подложечной области после еды и чувством раннего насыщения.
Если Вам хорошо знакомы вышеуказанные симптомы, и при этом не обнаружено серьезного заболевания желудочно-кишечного тракта (например, язвенной болезни), значит Вы подвержены функциональной диспепсии и у Вас «ленивый желудок».
Насколько распространен «ленивый желудок»?
Каковы причины «ленивого желудка»?
Причины и механизмы, которые способствуют развитию диспепсии, до сих пор недостаточно изучены. Так, среди людей с диспепсией не отмечается большей распространенности вредных привычек (курение, употребление алкогольных напитков, чая и кофе) и приема лекарственных препаратов по сравнению с пациентами, страдающими различными гастроэнтерологическими заболеваниями. Между тем некоторые исследователи подтверждают, что курение повышает риск развития диспепсии более чем в два раза. Причиной тяжести в желудке, вздутия живота, тошноты может быть как функциональная диспепсия, так и банальное переедание или нервно-психические стрессы, связанные с какими-либо жизненными событиями, и ряд других факторов. Результаты проведенных исследований доказывают, что основная причина вышеизложенных жалоб кроется в нарушении двигательной активности желудка и двенадцатиперстной кишки.
Как свести к минимуму риск диспепсии?
Панкреатит
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
злоупотребление алкоголем и табаком
травмы живота, хирургические вмешательства
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
интоксикация пищевыми продуктами, химическими веществами
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита

Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
Бледный или желтоватый цвет лица.
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
Вздутие живота – желудок и кишечник во время приступа не сокращаются.
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
Общий анализ крови
Биохимический анализ крови
УЗИ, МРТ или рентгенография органов брюшной полости
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите

Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.