Качество эмбрионов при ЭКО
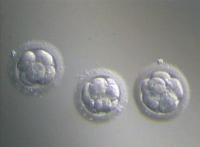
Качество эмбрионов – это ключевой параметр, определяющий успешное прохождение ЭКО. Определение качества производится специалистами-эмбриологами при помощи визуального исследования под микроскопом.
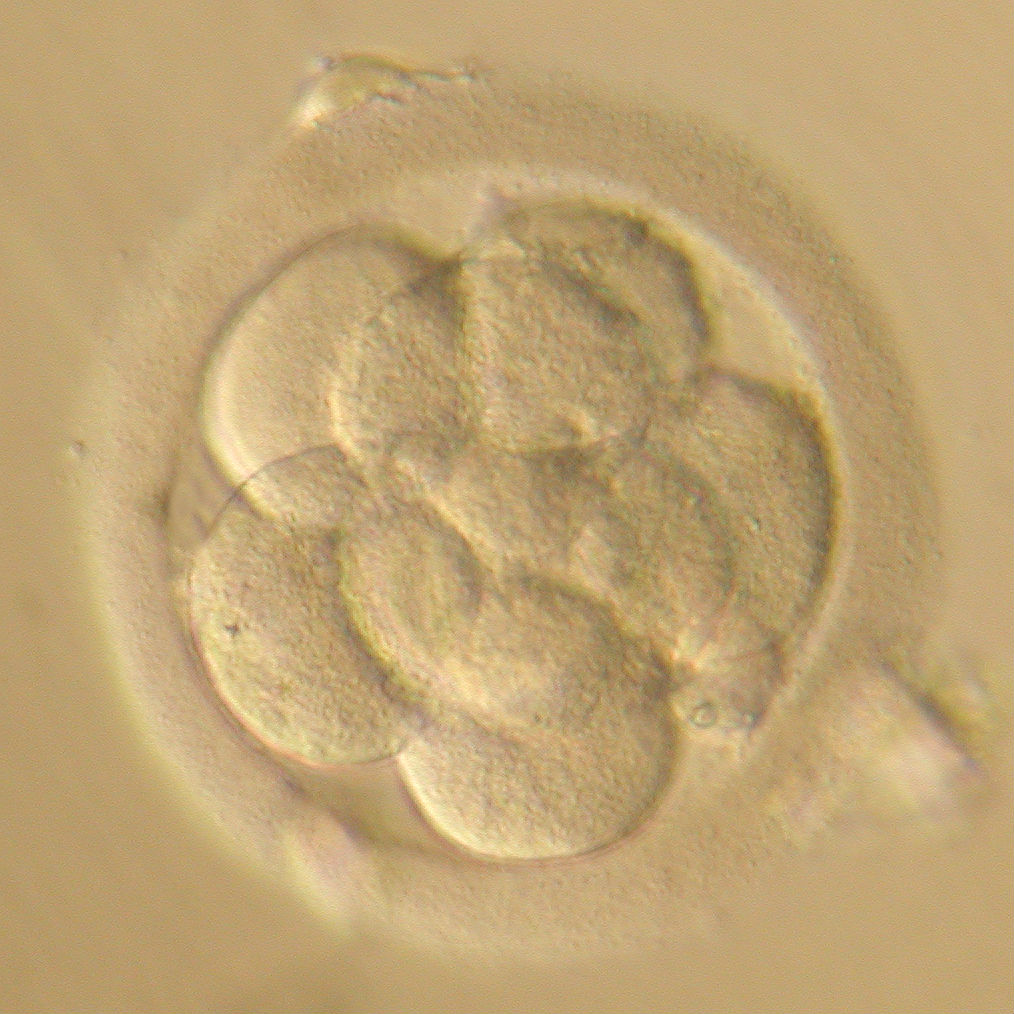
В настоящее время приняты четыре класса качества эмбрионов на стадии дробления (по 3 дня развития)
Данные критерии являются достаточно условными. При определении качества исследуется набор параметров – количество клеток, их расположение, фрагментация, толщина оболочки.
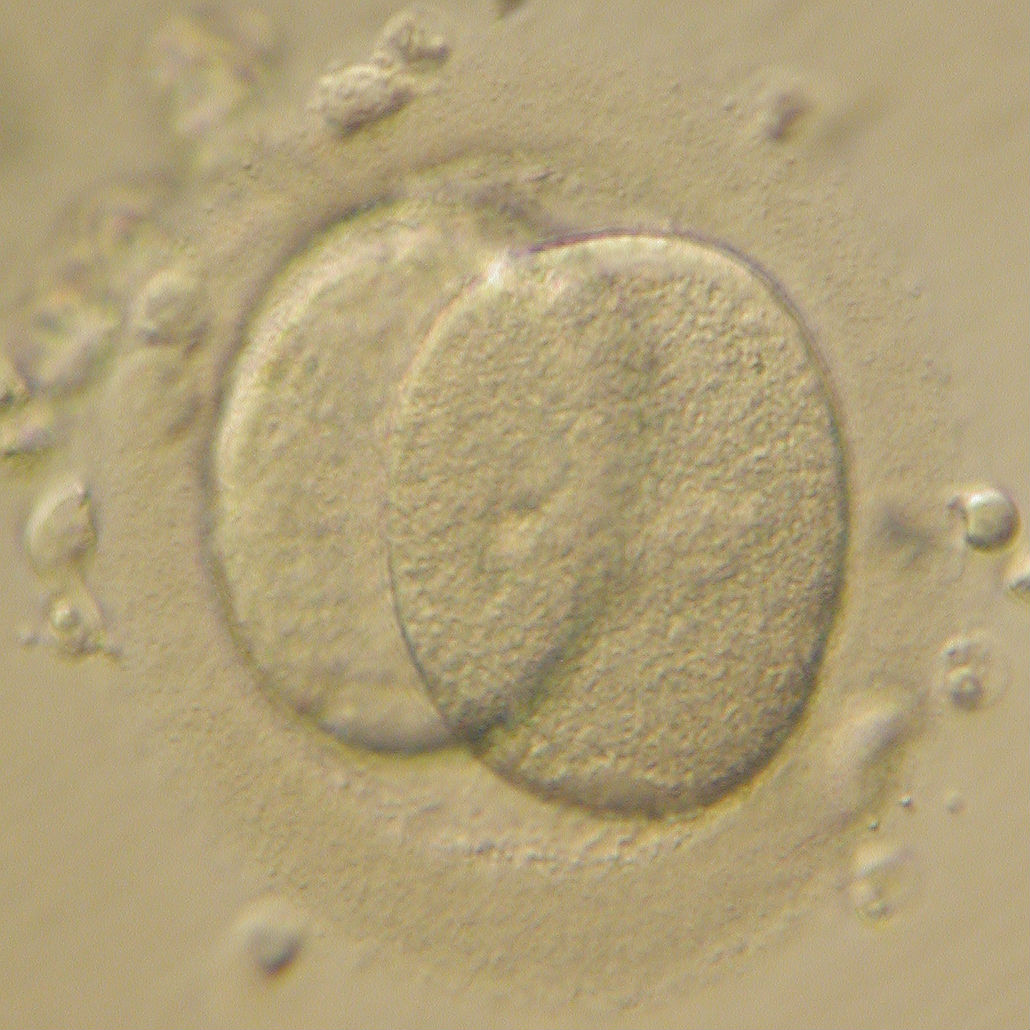
Качество эмбрионов при ЭКО определяется через 48 часов после оплодотворения яйцеклетки. К тому времени должно сформироваться минимум две клетки (оптимально четыре). Через 72 часа клеток должно быть минимум шесть (оптимально восемь). Чем выше качество, тем выше у эмбриона шансы на выживание.
Считается, что эмбрионы отличного и высокого качества имеют высокую вероятность успешной имплантации. При этом необходимо отметить, что существует целый ряд параметров, не поддающихся лабораторным измерениям и существенно влияющих на способность эмбрионов к имплантации.
В клинике «Дети из пробирки» качество эмбрионов определяют специалисты-эмбриологи высшей квалификации. Правильный выбор эмбриона означает максимальную вероятность беременности.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
СТРАТЕГИИ И МЕТОДЫ ВЫБОРА ЭМБРИОНА
Успех в программе экстракорпорального оплодотворения зависит от многих факторов и определяется сочетанием правильно подобранных методик на разных этапах цикла: стимуляции суперовуляции, трансвагинальной пункции, обработки эякулята или биоптата яичек, выбора подходящей процедуры оплодотворения ооцитов (ЭКО, ИКСИ, ПИКСИ,ИМСИ), переноса эмбриона/ов в полость матки, гормональной поддержки после переноса.
Очень важным моментом является выбор эмбриона/ов, который будет перенесен в полость матки. После процедуры экстракорпорального оплодотворения эмбриолог внимательно наблюдает за развитием эмбрионов, при этом оценивает развитие каждого из них индивидуально. Основными характеристиками являются наличие оплодотворения, темп развития и качество эмбрионов.
На основании информации о развитии эмбрионов, их количестве и состояния эндометрия, а также дальнейшей тактики лечения врач и эмбриолог принимают решение:
Рассмотрим основные подходы, применяющиеся для ответа на эти вопросы, в случае, если перенос все же состоится в данном лечебном цикле. Отмена переноса случается довольно часто и может быть связана с развитием у пациентки синдрома гиперстимуляции, необходимостью в проведении дополнительных генетических обследований эмбрионов, недостаточностью функционального состояния эндометрия и др.
По каким признакам выбирается эмбрион для переноса?
Традиционно качество эмбрионов и процесс их развития принято оценивать визуально: после оплодотворения ооцитов (это происходит в день пункции, его принято считать нулевым) эмбриолог при помощи микроскопа с высоким разрешением и специальным контрастом наблюдает за эмбрионами и классифицирует их в соответствии с принятой системой. Качество эмбриона оценивают по разным критериям в зависимости от суток развития.
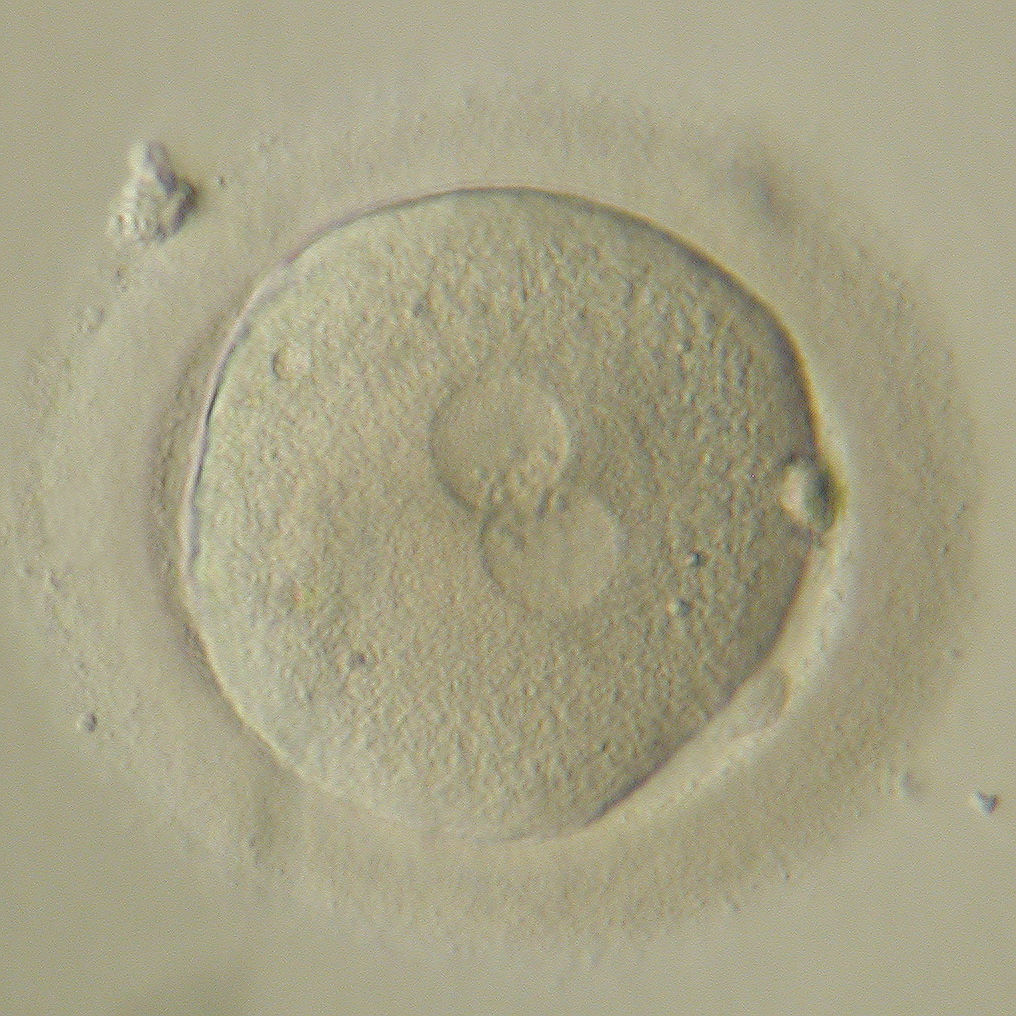

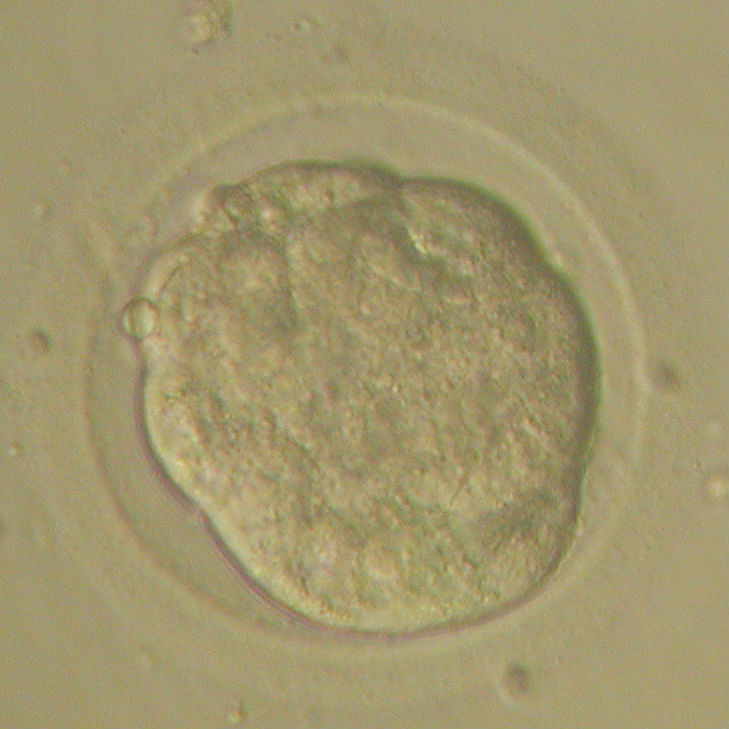
К пятым суткам начинается процесс кавитации (в эмбрионе образуется полость, клетки делятся на две группы – трофобласт и внутреннюю клеточную массу в зависимости от их положения в эмбрионе и дальнейших функций), в результате на 5-6 сутки развития формируется бластоциста – эмбрион, готовый к имплантации в стенку матки.
Классификация, разработанная для бластоцист более сложная, чем для эмбрионов более ранних стадий, и сводится к оценке количества и качества клеток в различных частях бластоцисты, а также размеров полости (Рис.6). В целом такая система оценки эмбрионов по внешнему виду оправдывает себя, так как имеется корреляция между качеством переносимых эмбрионов и частотой наступления беременности. Тем не менее, выбор качественного эмбриона – сложная задача, и чем больше современных методик и средств анализа доступно эмбриологу в клинике, тем выше вероятность, что этот выбор будет наиболее точным.
С недавних пор у эмбриологов появилась возможность наблюдать за развитием эмбриона практически непрерывно, благодаря новой технологии time-lapse микроскопии. В инкубатор, где развиваются эмбрионы, помещается специальный прибор, который через определенные интервалы времени фотографирует эмбрионы и сохраняет изображения. В итоге эмбриолог получает своеобразный фильм о развитии каждого эмбриона.
Преимуществом этого подхода является то, что появляется возможность оценивать не только внешний вид эмбриона, но и динамику его клеточных делений и видоизменений во времени. Кроме того, для анализа развития эмбриона не нужно доставать его из инкубатора, что снижает стресс от резкой перемены внешних условий. Соотнеся полученную запись с имеющимися данными о нормальном временном ходе развития, эмбриолог может выбрать для переноса эмбрион не только с наилучшими внешними характеристиками, но и с наиболее оптимальной “историей” развития.
Если у пары есть показания, связанные с риском передачи наследственных заболеваний, либо повышенной вероятностью возникновения генетических аномалий при оплодотворении и развитии эмбрионов, необходимо проводить не только оценку качества (внешних характеристик) эмбрионов, но также анализ их генетического материала. В таких случаях кроме визуальной оценки проводят также преимплантационную генетическую диагностику (ПГД).
После проведения ПГД эмбриолог может выбрать для переноса в полость матки эмбрионы без генетических отклонений, что существенно увеличивает вероятность наступления беременности и снижает частоту невынашивания.
При первом обращении к врачу-репродуктологу супругам нужно будет подробно рассказать, были ли в роду у каждого из них наследственные заболевания. Однако даже если пара не знает о наличии у них генетических заболеваний, нужно провести ряд обследований (генетическая диагностика перед планированием беременности): кариотипирование и тест на носительство наиболее часто встречающихся моногенных заболеваний у обоих супругов.
По результатам этих тестов можно определить, показано ли паре проведение преимплантационной диагностики эмбрионов. Помимо этого важную роль играет возраст будущей матери – с возрастом (особенно после 36 лет) повышается вероятность рождения ребенка с хромосомными аномалиями. В каждом случае набор генетических аномалий, на которые будет проводиться тестирование эмбрионов, определяется для каждой пары индивидуально, в зависимости от показаний и наличия риска развития тех или иных генетических отклонений.
Сколько эмбрионов переносить?
Вопрос о выборе количества эмбрионов для переноса всегда является предметом детального обсуждения между репродуктологом, эмбриологом и пациентом. Ответ на этот вопрос в каждом конкретном случае зависит от количества имеющихся эмбрионов, стадии их развития (так, вероятность имплантации повышается при переносе бластоцисты по сравнению с дробящимся эмбрионом), оценкой риска имплантации двух и более эмбрионов.
При отсутствии единого решения для всех случаев, общемировой тенденцией является снижение количества единовременно переносимых в полость матки эмбрионов с целью снижения вероятности наступления многоплодной беременности.
На какой день переносить эмбрионы?
Важным решением является и то, на какой день осуществлять перенос эмбриона. Оно также требует тщательного анализа всех факторов. В том числе, важную роль здесь играют: количество и качество полученных эмбрионов, анамнез пары, информация о предыдущих попытках ЭКО/ИКСИ. Обычно перенос эмбрионов в полость матки проводится с 3 по 6 сутки развития.
По сравнению с более ранними стадиями, к 3-м суткам развития уже активируется собственный геном эмбриона, а значит – снижается вероятность остановки в развитии из-за ошибок в этом процессе. Кроме того, оценка эмбрионов на 3 и 5 сутки развития более удобна с точки зрения строения эмбриона, чем на 4-е сутки (стадия компактизации).
Не вдаваясь в детали, можно выделить следующие общие принципы, влияющие на выбор дня переноса эмбрионов:
Таким образом, перенос эмбриона в полость матки проводится только после принятия специалистами целого ряда тщательно взвешенных решений. Чем больше информации окажется в руках у репродуктологов и эмбриологов, тем более оптимальным будет выбор всех слагаемых, необходимых для успешного наступления беременности и рождения здорового ребенка.
Секреты хороших результатов в программах ЭКО+ИКСИ
Многие считают, что положительный исход ЭКО полностью зависит от репродуктолога. Но успех программы ЭКО+ИКСИ заключается в слаженной работе всех специалистов клиники, а также и от самих пациентов. Врач консультирует пациента, назначает анализы и готовит к программе. После осуществляется пункция яйцеклеток и подсаживается эмбрион. Врач контактирует с пациентом все время: при обследовании, во время участия в протоколе ЭКО, в период после процедур. Потому вполне логично, что при выборе клиники пациенты обращают внимание на репродуктолога, отношения, которые устанавливаются между ними и врачом. Но только ли от этого зависит итог участия в программе?
После пункции полученные ооциты передаются в лабораторию. И с данного момента будущее ребенка переходит в руки состава врачей-эмбриологов. Какой расходный материал, какие среды используются в лаборатории, насколько они стабильны, соблюдается ли температурный режим это все очень важно и для правильного оплодотворения, и для последующего культивирование эмбрионов. Клиника OXY-center при прохождении программ ЭКО+ИКСИ предоставляет только высококачественные расходные материалы, используются сертифицированные среды для культивирования. Здесь важна каждая деталь, и мы обращаем пристальное внимание на все мелочи процесса.
Рассмотрим кратко описание функционирования эмбриологической лаборатории, а также те работы, которые выполняет врач-эмбриолог.
Важность температурных режимов (термостабилизация) для всех эмбриологических процедур
Организм способен поддерживать постоянную температуру, причем этот процесс происходит с высокой точностью. При естественном зачатии яйцеклетка движется к матке при 37 градусах по Цельсию. Очень важно и при оплодотворении «в пробирке» (и других способах ВРТ) обеспечивать клеткам нужный температурный режим. Поэтому одна из целей эмбриолога приблизить условия проведения процедур в рамках протокола ЭКО к естественным и обеспечить ооцитам нужную температуру. Это же относится и к условиям созревания эмбрионов. Для этого в клинике «Oxy center» практикуют обеспечение термостабилизации.
Термостабилизация подразумевает прогрев всех инструментов, используемых при работе с эмбрионами и ооцитами: иглы для пункции, катетеры, пробирки для фолликулярной жидкости. Поддержание нужной температуры возможно благодаря специальным термостоликам, которыми оборудована эмбриологическая лаборатория.
Контроль уровня углекислого газа и температуры в инкубаторе
При манипуляциях, направленных на оплодотворение яйцеклетки, а также культивирование эмбриона, важно сохранять не только определенную температуру, но и уровень кислорода, влажности, углекислого газа. Используемые нашей клиникой инкубаторы имеют интегрированные термометры и сенсоры, которые регулируют и измеряют данные показатели. Однако для дополнительного контроля их необходимо снимать и вручную. Измерения проводятся нашими эмбриологами с помощью независимых приборов. Полученные показания сравнивают с теми, что высвечиваются на дисплее инкубатора.
Как проходит процедура
В день пункции эмбриолог в лабораторных условиях изучает сперму. Прежде, чем добавить сперму в среду с ооцитами, ее обрабатывают средствами для удаления семенной плазмы, очищают, центрифугируют, затем микроскопируют, определяют качество спермы и отправляют в инкубатор. Это проводится для получения полноценных и подвижных сперматозоидов. Полученные яйцеклетки врач-эмбриолог совместно с врачом-репродуктологом просматривает под микроскопом и отбирает лучшие, способные к оплодотворению, которые затем переносят в инкубатор с пониженным содержанием кислорода и соблюдением оптимальных условий для культивирования. Они воссоздают натуральную среду в организме будущей матери. Эмбрионы восприимичивы к загрязнению на молекулярном уровне, поэтому в лаборатории строго контролируется чистота и качество воздуха. Для этого применяется уникальная система фильтрации из нескольких стадий. За ее счет достигается стерильная для эмбрионов атмосфера.
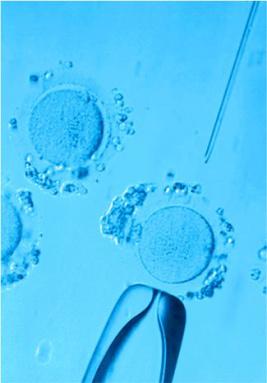
Оплодотворение клеток производят по истечению нескольких часов после проведения пункции. Начальные стадии ИКСИ проводятся, как и стандартный цикл ЭКО. При ИКСИ врач-эмбриолог находит сперматозоиды (выбираются подвижные сперматозоиды с лучшей морфологией), обездвиживает их, «всасывает» и вводит в саму яйцеклетку с помощью микроиглы. Ооцит при этом закрепляется в определенном положении посредством микропипетки (холдинга) с противоположной стороны. Эта процедура требует аккуратности и внимательности, а для ее проведения необходим специальный микроманипулятор.
Этот алгоритм действий повторяется отдельно для каждого полученного ооцита. Яйцеклеточная мембрана обладает эластичностью, и минимальное отверстие от микроиглы быстро затягивается благодаря этому свойству мембраны. Далее эмбрионы в индивидуальных каплях специальной среды растут в инкубаторе. Проводится обязательный ежедневный мониторинг их развития. Есть еще три важных вопроса, решаемые репродуктолого и эмбриологом сообща: когда, сколько и какие эмбрионы подсаживать.
Когда и сколько переносить эмбрионов в маточную полость?
В нашей клинике этот вопрос решается индивидуально для каждой супружеской пары. На основании оценки качества эмбрионов, они могут быть перенесены на 3 или 5 сутки после пункции. Так же возможен двойной перенос (на 3 и 5 сутки). Перед началом переноса репродуктолог обсуждает с супругами эмбриологическую ситуацию: сколько имеется эмбрионов, какого они качества, сколько будет перенесено, сколько может быть подвергнуто криоконсервации витрификационным методом, то есть заморозкой, минуя стадию льда. Пациенткам OXY-center мы переносим в маточную полость не более 2-х эмбрионов, по международным стандартам, для понижения риска возникновения многоплодной беременности.
Какие эмбрионы отбираются для переноса?
Это очень важное решение. Принимает его врач-эмбриолог, оценивая эмбрионы непосредственно перед переносом. Лучшая стадия развития утро третьего дня, примерно через 65 часов после ЭКО+ИКСИ. Это 8-клеточный этап. До этого развитие эмбриона идет за счет запасов «материнских» ресурсов, которые накапливает за время роста и созревания яйцеклетка. Дальнейшее его развитие зависит от того, какой геном был сформирован и как своевременно произойдет переход развития на новый этап, зависит и дальнейший рост эмбриона. Как раз на этот период (стадия 4-8 бластомеров) и наступает замирание в развитии многих эмбрионов в результате ошибок в геноме, которые либо перешли от клеток родителей, либо возникли при их слиянии.
К 5 дню внутри эмбриона формируется полость, заполненная жидкостью, увеличивающаяся в размерах, а затем образуется бластоциста. При этом в самой бластоцисте, клетки подразделяются на два типа: те, из которых далее формируется плод (эмбриобласт), и те, из которых формируется плацента (трофобласт). Трофобласты отвечают за имплантацию эмбриона, то есть его крепление в эндометрий. Плацента даст начало внезародышевым оболочкам плода.
В чем заключается процедура переноса?
Большая часть женщин переживает эмбриональный перенос безболезненно: он осуществляется быстро и пациентка может не заметить окончания процедуры. Иногда, эмоционально лабильным женщинам может потребоваться поддержка психолога. При переносе в качестве инструмента применяется гибкий мягкий катетер, заполняемый питательной средой с содержанием одного или нескольких эмбрионов. Перенос происходит под контролем УЗИ, чтобы отслеживать движение среды с эмбрионами в маточной полости. Мы приглашаем приходить на перенос супруга, для психологической поддержки пациентки.
Шанс забеременеть после ИКСИ выше, чем при стандартном ЭКО, до 30%, поэтому мы используем в нашей клинике ЭКО+ИКСИ. После микроинъекции число оплодотворённых ооцитов 60%, а вероятность формирования эмбриона 95%. При необходимости, в ходе подготовки к ВРТ, врач-генетик обследует и консультирует супружескую пару. При знаичтельной вероятности проявления у будущего ребенка различных генетических патологий врач проводит кариотипирование обоих представителей пары, преимплантационная генетическая диагностика (ПГД) эмбрионов. ПГД позволяет отобрать здоровые эмбрионы, которые затем перенесут в маточную полость, а также отсеять эмбрионы с риском отклонений. Данная процедура повышает возможность появления на свет генетически здорового ребенка, а также общую вероятность возникновения беременности при ЭКО+ИКСИ. Задача специалистов «Oxy center» заключается не только в преодолении бесплодия и сохранении ожидаемой беременности, но и при минимальном воздействии на организм матери помочь ей выносить и родить здорового и крепкого малыша.
Неудачи ЭКО: эмбриологический этап

У пациенток младше 35 лет, довольно редко, но также возможно получение яйцеклеток низкого качества. В таких ситуациях крайне сложно ответить на вопрос, с чем может быть это связано, но, как правило, с генетикой, с гормональной стимуляцией, эндометриозом, с различными эндокринными нарушениями (особенно часто с ожирением).
Сейчас активно ведутся исследования по изучению данного фактора бесплодия. Но, к сожалению, пока они не завершены и не имеют практического значения.
В случае установления ооцитарного фактора (а понять это возможно только при получении ооцитов при пункции фолликулов) предлагается замена протокола гормональной стимуляции, переход на ЭКО в естественном цикле. При неэффективности этих схем, переход на ЭКО с донорскими ооцитами.
Плохое качество сперматозоидов не так прямо связано с возрастом мужчины, больше с различными внутренними и внешними неблагоприятными факторами, но также может быть причиной неудач ЭКО.
2. Неправильное оплодотворение
Пронуклеусы в оплодотворённой яйцеклетке становятся видны через 12-14 ч после проникновения в неё сперматозоида. Через 19-22 часа пронуклеусы исчезают и формируется метафазная пластинка, а ещё через 3-4 часа начинается деление зиготы.
Встречаются следующие патологии формирования пронуклеусов:
— * оплодотворении одной яйцеклетки 2-мя сперматозоидами;
— * формирование 3-го пронуклеуса из материала невыделившегося второго полярного тельца;
— * формирование 3-го пронуклеуса путём аномального формирования ядерной мембраны ;
— реже встречаются >3 pn.
ИКСИ (введение одного сперматозоида в цитоплазму яйцеклетки) не гарантирует правильного оплодотворения. Это объясняется главным образом сохранением второго полярного тела во время второго мейотического деления ооцита. Но 3 pn при этом варианте оплодотворения встречается реже, по разным данным
В неправильном оплодотворении могут играть роль следующие факторы:
— повышенные уровни эстрогенов в стимулированном цикле;
— продолжительность гормональной стимуляции;
— качество ооцита («гигантские» ооциты предрасположены к неправильному оплодотворению);
— поздний репродуктивный возраст женщины (по данным американских учёных H. J. Kang, Z. Rosenwaks частота оплодотворения и 3 pn достоверно выше у пациенток после 39 лет, несмотря на метод оплодотворения)
3. Остановка развития эмбрионов после правильного оплодотворения
В современных эмбриологических лабораториях процесс культивирования эмбрионов отработан до мелочей и тщательно соблюдается: индивидуальное культивирование эмбриона в планшетных инкубаторах; постоянный многоуровневый контроль условий культивирования; своевременная смена питательных сред, если культивирование происходит в двухступенчатых средах.
Поэтому при стабильных условиях культивирования, причину плохого развития остается искать только в качестве самого материала.
На остановку эмбриогенеза влияет качество как самих яйцеклеток, так и качество сперматозоидов.
Как правило, основное влияние на ход эмбриогенеза оказывает возраст родителей. Хотя и в молодом возрасте может наблюдаться снижение качества яйцеклеток, например, при эндометриозе, неясном генезе бесплодия. Причиной могут быть аномалии в хромосомном наборе самих родителей.
Принято считать, что до 3 дня развития эмбрион живет и развивается на материнских запасах, то есть, остановка или ухудшение развития до 3 суток указывает на плохое качество яйцеклетки.
На 3 сутки развития начинает работать сам геном эмбриона. И здесь добавляются факторы, привнесенные в эмбрион сперматозоидом. К сожалению, очень многие отклонения от нормы в качестве сперматозоидов и хроматина внутри них оказывают влияние на развитие эмбриона и могут вызывать анеуплоидии или недостаточность генома эмбриона. Качество конденсации и организации ДНК сперматозоида является важным фактором развития эмбриона, даже при выполнении ИКСИ.
Но есть данные, что некоторое количество материнской мРНК сохраняется до стадии бластоцисты и может также участвовать в остановке развития.
Хромосомные аномалии, несомненно, вызывают большой процент потерь эмбрионов. Генетические факторы регулируют скорость предимплантационного развития эмбриона. Существует тенденция к увеличению количества анеуплоидных эмбрионов с увеличением возраста. Большая часть анеуплоидий летальна для эмбриона на ранних стадиях развития. Но некоторые анеуплоидии не мешают эмбриону стать бластоцистой хорошего качества, например, при трисомии по 21 хромосоме, или синдроме Дауна.
В связи с этим, пациентам позднего репродуктивного возраста рекомендуется проведение предимплантационного генетического скрининга до переноса эмбриона в полость матки.
Кроме того, у пар более молодого возраста, если в нескольких циклах ЭКО при переносе эмбриона хорошего качества на стадии бластоцисты в однородный, достаточной толщины и хорошо кровоснабжающийся эндометрий беременность не наступает, необходимо выполнение предимплантационного генетического скрининга на все хромосомы. И, соответсвенно, переносить в полость матки эмбрион только с полным хромосомным набором.
Эмбриологический протокол
Эмбриологический протокол
Оплодотворение методом ЭКО

Оплодотворение методом ИКСИ
Данная оценка проводится через час после получения ОКК, которые обрабатываются ферментом, чтобы отделить ооциты от лишних клеток. В этом случае эмбриолог с уверенностью может говорить о количестве зрелых (пригодных для оплодотворения) ооцитов.
Только хорошие ооциты подходят для оплодотворения
Эмбриолог следит за действием буквально по часам, т.к возможны разные аномальные варианты развития, которые в клинике обязательно отслеживают и культивируют отдельно. Через 16–18 часов после проведения оплодотворения в ооците появятся специфические округлые структуры — пронуклеусы. Это предшественники ядер, содержащие генетический набор как мамы, так и папы.
Ооциты (NF, 1PN) откладываются в отдельныю капли и за ними также наблюдают. Если из такого ооцита получается отличный эмбрион, то вопрос о его переносе или заморозки решается совместное с репродуктологом, эмбриологом и пациентом.
Дальнейшее развитие эмбриона, дробление, происходит в течение 6 дней.
Одноступенчатые среды
Для культивирования эмбрионов в клинике используются передовые одноступенчатые среды, которые позволяют «оставить в покое» эмбрионы до 5го дня развития.
Через сутки эмбрион уже состоит из 6–8 бластомеров. До этого момента эмбрион развивался исключительно на материнских «запасах», накопленных в яйцеклетке за время ее роста и развития в яичнике. Однако если «генетическая программа», в которой закодированы этапы нормального развития эмбриона, содержит ошибки, эмбрион (4–19% случаев) останавливается в развитии не достигнув стадии бластоцисты — так называемый «блок развития». Это природный процесс отбора генетически нормальных эмбрионов.
Наиболее точная (эффективная) оценка эмбрионов происходит на стадии бластоцисты (5–6 день после оплодотворения). И если «лучшая» бластоциста выросла из «худшего» ооцита, максимальные шансы на успешное ЭКО будут все‐таки у нее. Поэтому, уважаемые пациенты, не стоит узнавать ежедневно судьбу каждого эмбриончика. Наберитесь терпения, скоро все станет предельно ясно!
Эмбриологи используют численно–буквенную систему оценки качества, где первая цифра означает количество бластомеров, буква их качество, а вторая цифра оценка фрагментации.
Классификация бластоцит
Столбец 5, 6 — день переноса и/или криоконсервации (день 5 и 6).
При классификации бластоцист в обозначении указывают цифру от 1 до 6 (степень развития эмбриона):
Буквенное обозначение
Качество внутриклеточной массы, из которой будет развиваться зародыш:
Качество трофэктодермы (TE), которая обеспечит прикрепление эмбриона к эндометрию и разовьется в плаценту
У вас остались вопросы?
Наша клиника готова ответить на все интересующие вас темы, и поддержать в трудные минуты. Просто оставьте заявку, и мы свяжемся с вами для обсуждения всех деталей.