Розовый лишай
Возникновение на коже сомнительных пятен, которые порой зудят и шелушатся, – серьезный повод обратиться к врачу и проверить наличие дерматологических заболеваний.
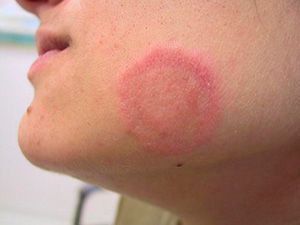
Розовый лишай (болезнь Жибера, розеола шелушащаяся, питириаз, питиаз) – острое кожное заболевание со специфичными высыпаниями, своеобразным течением и склонностью к сезонным рецидивам. Проявляется образованием на коже груди, спины, конечностей и других участков тела розовых пятен, расположенных по линиям максимальной растяжимости (линии Лангера). Со временем высыпания становятся похожи на крупные медальоны. С момента обнаружения первой материнской бляшки (крупного пятна) до полного исчезновения симптомов заболевания проходит 30-45 дней.
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
Симптомы питириаза
Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Диагностика питириаза
При обнаружении на кожных покровах подозрительных пятнышек необходимо своевременно обратиться к дерматологу. При визуальном осмотре врач оценивает характер высыпаний, их форму, размеры, расположение на теле и способен поставить правильный диагноз. После дерматоскопии дополнительно проводятся следующие исследования – биохимические анализы крови и мочи, РМП (реакции микропреципитации с антигенами), кожные соскобы с травмированных участков.
Более сложная диагностика проводится, если кожное заболевание длится более шести недель. В этих случаях отделяемое из пораженных очагов отправляют на бакпосев. Поставить правильный диагноз поможет проведение биопсии и последующие гистологические исследования. С целью отличить болезнь Жибера от других типов лишая, токсидермии, псориаза, осложненного сифилиса и других патологий проводится люминесцентная диагностика, проверка соскоба на наличие патогенных грибков, делаются RPR-тесты на сифилис и пр.
Наши врачи
Розовый лишай у беременных
У женщин питириаз встречается чаще, чем у мужчин. Особенно опасно, когда кожное заболевание случается у беременных женщин. При обнаружении каких-либо высыпаний важно сразу посетить дерматолога и пройти лечение. Недопустимо рисковать здоровьем малыша и ждать, что бляшки сами исчезнут. Если болезнь не лечить, то присоединяются бактериальные инфекции, с которыми справиться намного сложнее.
Если у беременной женщины не выявлен розовый лишай, то тем не менее важно придерживаться следующих рекомендаций:
Лечение питириаза
Когда у пациента диагностирована болезнь Жибера, дерматолог разрабатывает индивидуальную схему лечения, чтобы избежать опасных осложнений. Существует мнение, что розовый лишай пройдет самостоятельно через несколько недель. В результате появляются осложнения, и пациент приходит к дерматологу с запущенной формой заболевания.
Медикаментозное лечение включает назначение следующих препаратов:
Рекомендации для пациентов
В период лечения пациенту рекомендовано придерживаться следующих рекомендаций:
Прогноз
Болезнь Жибера успешно лечится: через несколько недель исчезают зудящие розовые пятна и другие симптомы болезни. В случае осложнения грибковыми или бактериальными инфекциями, выздоровление может наступить не раньше, чем через два месяца. У человека, переболевшего розовым лишаем, нет стойкого иммунитета, и существует риск снова заболеть. Пациентам, склонным к аллергии, важно правильно питаться, укреплять собственный иммунитет и придерживаться здорового образа жизни. Никогда нельзя забывать о правилах личной гигиены, использовать только собственные гигиенические принадлежности. Это необходимо, так как в исключительных случаях питириаз может передаваться через них.
Важно! Своевременно обратиться к врачу и отказаться от самолечения. В многопрофильной клинике ЦЭЛТ созданы идеальные условия для пациентов. Посетить дерматолога и сдать лабораторные анализы можно в удобное время, без спешки и очередей.
Записывайтесь на прием к дерматологам ЦЭЛТ и эффективно избавляйтесь от кожных болезней.
Острая крапивница – аллергическая реакция на коже
Острая крапивница – аллергическая реакция на коже
Если у вас – без каких-либо видимых причин – на коже появились сыпь или красные выпуклые пятна, сопровождающиеся зудом, вы имеете все основания заподозрить у себя крапивницу. И обратиться к дерматологу или аллергологу: с острой крапивницей шутить не стоит. Хотя в большинстве случаев это состояние и не опасно для жизни, и крапивница не является заразной болезнью, у некоторых людей такие симптомы могут развиться в более серьезную аллергическую реакцию, требующую неотложной помощи.
Геометрия крапивницы: как распознать симптомы?
Крапивница проявляется в виде приподнятых, хорошо очерченных областей эритемы (покраснения) и отечности кожи, которая при этом очень зудит. По интенсивности зуд может варьироваться от слабого до сильного. Красные пятна на коже могут принимать любую форму: быть линейными, круглыми или овальными, дугообразными
Крапивница может появиться на любом участке тела, при этом зудящие пятна могут менять форму, мигрировать, исчезать и появляться вновь в течение коротких периодов времени. Однако распознать это состояние достаточно просто – у крапивницы есть один характерный симптом: центр пятен при надавливании бледнеет. В то же время это не значит, что крапивницу невозможно перепутать с каким-либо другим из множества дерматологических заболеваний, сходных по симптоматике. Так, случается, что поставить диагноз удается только опытному врачу.
Дифференциальная диагностика крапивницы:
аллергический контактный дерматит атопический дерматит (экзема) мультиформная эритема чесотка болезнь Шенлейн-Геноха (форма аллергического васкулита) мастоцитоз розовый лишай.
По времени симптомы крапивницы могут отмечаться от нескольких минут до нескольких месяцев или даже лет (тогда речь идет уже о хронической крапивнице). Обычно пятна с четкими краями появляются на коже неожиданно и исчезают так же внезапно. Если эти симптомы длятся менее шести недель, крапивницу классифицируют как острую.
Острая генерализованная крапивница
Отдельно выделяется острая генерализованная крапивница, которая отличается большей площадью распространения пятен на теле. В некоторых случаях зудящие пятна или сыпь могут покрывать все тело. Еще один специфический момент: причину острой генерализованной крапивницы часто установить не удается. Согласно некоторым источникам, причина этого состояния не определяется более чем в 60% случаев.
Известные \ распространенные триггеры острой генерализованной крапивницы
Как развивается острая крапивница
При контакте с триггером (раздражителем) организм реагирует на это выделением большого количества медиатора воспаления гистамина, а также ряда других провоспалительных молекул (цитокинов). В случае крапивницы они скапливаются под поверхностью кожи, воздействуют на проницаемость сосудов, которые начинают пропускать жидкость. Жидкость накапливается в коже и вызывает сыпь, зуд, покраснение и другие неприятные симптомы.
В некоторых случаях триггер крапивницы очевиден, например, арахис или креветки. Острая крапивница может быть вызвана аллергической реакцией на продукты питания, лекарства, косметику или мыло, а также инфекции, укусы насекомых или факторы окружающей среды (как жара, холод, давление, физические упражнения, солнечный свет) и стресс.
Многие случаи крапивницы требуют длительного исследования, так как это состояние может спровоцировать множество разных причин, поэтому без медицинского наблюдения не обойтись. В поисках триггера врач может назначить различные кожные пробы. Они должны проводиться только под строгим медицинским наблюдением в клинике с надлежащим оборудованием, так как многие случаи аллергических реакций несут риск анафилаксии.
Будьте внимательны: ТОП-7 самых неочевидных признаков рака кожи
Врач-онколог Екатерина Вертиева призывает тщательно следить за здоровьем: порой опасная болезнь может «спать» годами.
По данным Всемирной организации здравоохранения, онкология является одной из основных причин смертей в мире. Только в 2020 году эксперты зафиксировали 1,2 миллиона летальных исходов от рака кожи. И с каждым годом эта цифра растет.
Рубцы
Эксперт призвала контролировать состояние кожи на постоянной основе: важно критично относиться к любым новообразованием. Так, одно из клинических проявлений онкологии — появление мелких рубцов. Они образуются вне зависимости от того, были ли на их месте раны. Просто ткани резко грубеют и меняют свой вид.
«Если вы видите, что у вас без видимых причин образовался рубец розовый с гладкой поверхностью, это повод насторожиться и обратиться к врачу», — подчеркнула Вертиева.
Жемчужины
Медик добавила, что особую опасность представляют небольшие округлые новообразования, схожие с жемчужинами. Обычно они появляются вокруг глаз, на веках, или возле крыльев носа. Сквозь узелки могут хорошо просматриваться сосуды. Это так называемая базалиома, вид онкологии, при котором происходит мутация базальных клеток кожи. Он отличается от других тем, что практически никогда не дает метастазы.
Темные пятна
Екатерина Вертиева отмечает, что при осмотре покровов не стоит игнорировать и область пальцев. Под ногтевыми пластинами запросто могут начаться опасные процессы.
«М ы должны обращать внимание на появление черной или коричневой пигментации, что может свидетельствовать как о гематоме, так и о меланоме», — заключила эксперт.
Шелушения и зуд
Мужчинам же стоит трепетно заботиться о коже головы. Особенно, если волос практически нет. Насторожить должно появление обширных очагов розовой окраски с шелушением на поверхности и кровоточащими ранами. Это может быть явным признаком начала развития актинического кератоза и, как следствие, плоскоклеточного вида рака.
Язвы
Спонтанное появления язв — такой же плохой признак, как и появление розовых рубцов. В особенности, если ранки не затягиваются даже при адекватной терапии.
« В норме дефект затягивается в течение четырех недель, если заживление сопровождается бугристостью, кровоточивостью и заживает очень плохо, это должно насторожить», — объяснила Вертиева.
Ложные укусы
Большую опасность представляют и так называемые укусоподобные элементы. Их редко замечают, списывая все на отголоски нашествия комаров или домашних блох. Но в отличие от реальных укусов насекомых эти следы не затягиваются и даже иногда могут расти. Кроме того, они никогда не сопровождаются зудом.
Розовые пятна
Дерматолог обратила внимание и на обыкновенные розовые пятна на коже разного размера и формы. Они не появляются просто так. Это — очевидный признак какого-то нарушения в организме. Если не помогает даже серьезное лечение — пора обращаться за помощью к узким специалистам.
«Если вы будете внимательно наблюдать за этими признаками, то сможете выявлять злокачественные новообразования на коже на ранних стадиях», — заключила медик.
Красные пятна на теле: когда появляются и как лечить?
Красные пятна на теле могут возникнуть у любого человека – у ребёнка и у взрослого, у женщины или у мужчины. Появляться они могут в любое время года, но чаще в межсезонье, в период обострений различных заболеваний. Они могут иметь разные виды, чем будет обусловлена их принадлежность к той или иной болезни, как кожной, так и относящейся системным заболеваниям. Давайте разберёмся почему на теле появились красные пятна и к какому врачу обратиться в таком случае.
Красные пятна на теле: причины
Если по телу пошли красные пятна, то причины тому могут послужить разные. Одни пятна могут внезапно появиться, ничего кроме визуального дискомфорта не принести и самопроизвольно исчезнуть. А другие, могут быть признаком серьёзных и опасных заболеваний, но обо всём по порядку.
Пятна на теле красного цвета появляются вследствие:
Симптомы: как проявляются красные пятна на теле?
Ввиду того, что причин для кожных высыпаний существует много, симптоматика для каждого случая будет своя. Если причина – аллергия, то это будут красные зудящие и чешущиеся пятна на теле, по внешнему виду, как укусы насекомых. Впоследствии они примут форму волдырей, и кожный покров будет слегка отёчным. Если причиной будет являться инфекция, то появление пятен будет иметь точечный характер.
Возникшая кожная реакция требует срочного обращения к врачу, если вы отмечаете у себя такие симптомы, как мокнутие кожного покрова, увеличение числа и размеров пятен, воспаление поражённых и близлежащих тканей, отёк, а также в случае, если красные шелушащиеся пятна на теле не только болят, но и чешутся.
Красные пятна на теле: диагностика и лечение
Любые кожные заболевания, в том числе и красные пятна на теле, это компетенция дерматолога или дерматовенеролога. Специалист соберёт анамнез заболевания и произведёт осмотр кожных покровов – оценит вид пятен, их цвет, характер расположения и пр. Перед тем, как сделать назначение и сказать, чем лечить красные пятна на теле, врач может назначить ряд обследований:
Только после того, как врач сможет достоверно ответить на вопрос, почему тело пациента покрылось красными пятнами, он скажет, как их можно убрать. Лечение будет назначено адекватное состоянию пациента и особенностям течения заболевания. С большой долей вероятности можно сказать, что красные пятна на теле будут лечиться комплексно. Может быть применена исключительно одна консервативная терапия, а могут быть использованы и методы радикальной терапии.
Методы консервативной терапии предполагают применение лекарственных средств, местную обработку кожных проявлений и назначение физиопроцедур. Часто в дополнение к основной терапии, по согласованию с лечащим врачом, пациенты используют лечение народными средствами.
Радикальные методы лечения подразумевают криохирургию (низкотемпературное воздействие), электрокоагуляцию или прижигание или мягкое лазерное облучение. Используются такие способы лечения в случае если консервативная терапия не принесла облегчения пациенту, либо для устранения косметических дефектов.
Получить консультацию квалифицированного врача-дерматолога в СПб, что позволит в кратчайшие сроки избавиться от красных пятен на теле, можно обратившись в медицинские центры «ЭкспрессМедСервис». Спланировать визит можно воспользовавшись формой онлайн-записи или позвонив по номерам телефонов, указанным в начале страницы.
Кравец Е. Б., Саприна Т. В., Лазаренко Ф. Э., Прохоренко Т. С., Рязанцева Н. В. Роль цитокинов в патогенезе аутоиммунного диабета, вопросы иммуноинтервенции. Бюллетень сибирской медицины. 2010. № 1. С. 76–83.
Макацария А.Д., Бицадзе В.О. Тромбофилии и противотромботическая терапии в акушерской практике. — М.:Триада-Х, 2003.
Davis P. M., Nadler S. G., Stetsko D. K., Suchard S. J. Abatacept modulates human dendritic cell stimulated Tcell proliferation and effector function independent of IDO induction. Clin. Immunol. 2008. Vol. 126. P. 38–47.
Braunstein J.B., Kershner D.W., Bray P., Gerstenblith G. et al. Interaction of Hemostatic Genetics With Hormone Therapy: New Insights To Explain Arterial Thrombosis in Postmenopausal Women. Chest. — 2002. — Vol. 121, № 3. — P. 906-920.
Кожная красная волчанка
Системную красную волчанку лечит ревматолог. На фоне терапии антималярийными (гидроксихлорохин, хлорохин) препаратами необходимо наблюдение офтальмолога. При подозрении на развитие плоскоклеточного рака кожи на фоне дискоидной формы красной волчанки необходима консультация онколога.
Высыпания красной волчанки на коже и/или слизистых могут быть самостоятельным заболеванием или проявлением системной красной волчанки — хронического заболевания, связанного с формированием антител к компонентам ядер клеток. Антитела вызывают повреждение и воспаление разных тканей, в том числе и кожи.
Формы и осложнения
Кожные проявления красной волчанки включают три группы, в каждую входят специфические кожные проявления:
Выделение этих форм обусловлено не только продолжительностью течения кожного заболевания, но также отражает связь с системной красной волчанкой.
Чаще всего проявлением системного заболевания являются острые формы, тогда как дискоидная форма наблюдается только в 5-15% всех случаев. Чем дольше кожные проявления существуют изолированно, тем меньше риск формирования системной формы заболевания. Риск системного заболевания при наличии кожных проявлений выше у женщин и детей.
Высыпания красной волчанки могут возникать у детей (антитела передаются плоду) от матерей с системной красной волчанкой. Такая форма называется неонатальной волчанкой, возникает в течение первых двух месяцев жизни ребенка и может быть первым признаком системной красной волчанки у мамы.
В комплекс системной красной волчанки могут входить и другие, неспецифичные исключительно для этого заболевания, изменения кожи и ее придатков.
Причины возникновения
Причины развития заболевания не ясны, но предполагается значение следующих факторов:
Симптомы
Кожные проявления красной волчанки многообразны. Знаковым проявлением, почти всегда ассоциированным с системным заболеванием, являются высыпания на лице, по форме напоминающие бабочку: с крыльями — на скулах и щеках и туловищем — на переносице и спинке носа. Высыпания могут проявляться возвышающимися или залегающими в глубине тканей элементами розового и синюшно-красного цвета. Имеется тенденция к формированию кольцевидных очагов, покрытых очень плотными, болезненными при снимании чешуйками. В ряде случаев формируется так называемая ознобленная красная волчанка, при которой болезненные ярко-красные синюшные узелки возникают на пальцах ног, рук, носу, ушах в холодную погоду. Повреждение сосудов сопровождается появлением высыпаний, напоминающих синяки, расширенные сосуды могут просвечивать в ногтевых ложах. Некоторые пациенты с СКВ имеют симптомы, напоминающие красный плоский лишай.
Бывают и тяжелые поражения с формированием пузырей и отслаиванием кожи, что больше характерно для начала системного заболевания. Изменения могут затрагивать слизистые оболочки, особенно часто это слизистая губ, полости рта. Очаги волчанки на голове могут проявляться потерей волос. Возможно и диффузное выпадение, и разрежение волос.
Стадии протекания
Обострения чаще возникают в весенне-летнее время в период интенсивного солнечного излучения.
Лечение кожной красной волчанки
Основой лечения служат кортикостероидные гормоны. При этом заболевании они могут наноситься на очаги в виде мазей, вводиться с помощью инъекций непосредственно в очаг пораженной кожи. В тяжелых случаях возможно назначение системных кортикостероидов. В качестве альтернативы или для усиления терапии возможно нанесение на очаги препаратов ингибиторов кальциневрина.
В случаях тяжелого поражения кожи, недостаточном эффекте от наружного лечения проводится системная терапия с использованием антималярийных препаратов (хлорохин, гидроксихлорохин), противовоспалительных препаратов (метотрексат, микофенолат, дапсон, азатиоприн и др.).
Особенности методики лечения
Первой линией терапии является назначение наружных кортикостероидов и гидроксихлорохина.
Для уменьшения общей дозы и побочных эффектов наружных кортикостероидов в лечение включаются ингибиторы кальциневрина.
В период лечения гидроксихлорохином необходим регулярный контроль врача. Обязательно проводится контроль состояния сетчатки, так как препарат при длительном (более 5 лет) применении может нарушить зрение. Этот побочный эффект встречается нечасто, но появление признаков повреждения сетчатки может потребовать отмены препарата.
Внутриочаговое введение лекарственных средств (кортикостероидных гормонов) при помощи множества поверхностных уколов непосредственно в очаг пораженной кожи позволяет создать высокую концентрацию лекарства в очаге, уменьшив при этом риски системных побочных эффектов. Лекарство вводится врачом в условиях перевязочного кабинета на глубину 2-3 мм. Процедура является болезненной, но боль не резкая, во многом зависит от чувствительности рецепторов пациента. Для уменьшения боли используется тонкая игла, возможно использование мази с анестетиком.
Всем пациентам обязательно назначаются средства защиты кожи от ультрафиолета.
Как происходит лечение красной волчанки в клинике Рассвет
Дерматолог попросит рассказать о течении заболевания и лечении, которое проводилось ранее. Врач осмотрит кожу (в том числе волосистую часть головы), слизистые оболочки. Информативным может быть проведение дерматоскопии, трихоскопии. При этом заболевании для установления диагноза в большинстве случаев потребуется проведение биопсии кожи с дополнительным проведением реакции иммунофлуоресценции.
При подозрении на кожную красную волчанку необходимо будет обсудить возможность системных проявлений, оценить состояние других органов и систем организма. Могут потребоваться дополнительные исследования для выявления системного процесса (анализы крови, мочи и др.).
Рекомендации пациентам
Соблюдайте режим фотозащиты:
Если вы курите, желательно избавиться от этой привычки.
Если очаги находятся на открытых участках кожи, возможно использование средств медицинского камуфляжа.
Если вы планируете беременность, обсудите с лечащим врачом возможные риски. Желательно дождаться исчезновения симптомов — на протяжении не менее 6 месяцев.
Прогноз при кожных формах красной волчанки в большинстве случаев благоприятный! Помните о возможном риске развития на фоне очагов плоскоклеточного рака кожи и соблюдайте рекомендованный врачом график наблюдения.
Кузьмина Татьяна Сергеевна
дерматолог, к.м.н.