На пятке шишка что это может быть
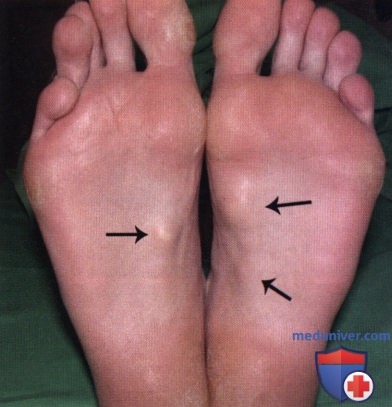
Заболевание характеризуется образованием под кожей подошвенной поверхности стопы плотных узелков.
Подошвенный апоневроз постепенно замещается агрессивно растущими соединительнотканными элементами и незрелыми фибробластами.
При поражении участков подошвенной поверхности, которые испытывают нагрузку при ходьбе, нарушается походка пациента, в таких случаях рекомендуется оперативное лечение. Заболевание часто сочетается с контрактурой Дюпюитрена.
Поверхностный подошвенный фиброматоз (болезнь Леддерхозе). Заболевание характеризуется образованием под кожей подошвенной поверхности стопы плотных узелков. Подошвенный апоневроз постепенно замещается агрессивно растущими соединительнотканными элементами и незрелыми фибробластами.
При поражении участков подошвенной поверхности, которые испытывают нагрузку при ходьбе, нарушается походка пациента, в таких случаях рекомендуется оперативное лечение. Заболевание часто сочетается с контрактурой Дюпюитрена.
Редактор: Искандер Милевски. Дата публикации: 11.8.2020
Болезненные «шишки» на пятке и как их вылечить
Болезненные «шишки» на пятке и как их вылечить. Современные методы лечения деформации Хаглунда и воспалений ахиллова сухожилия
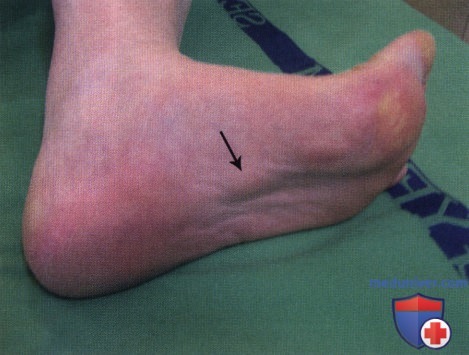
Деформация или болезнь Хаглунда – состояние, характеризующееся болевым синдромом в заднем отделе стопы, связанным с разрастанием задне-верхнего края пяточной кости и возникающим при ношении обуви с жестким и низким задником.
Боль обычно локализована на уровне задне-верхнего угла пяточной кости по внутреннему и наружному краю ахиллова сухожилия в непосредственной близости к последнему. Под кожей хорошо прощупывается иногда достаточно болезненный костный выступ.
Пациенты с деформацией Хаглунда обычно описывают болевой синдром, развивающийся в начале ходьбы или после некоторого периода покоя
На рентгенограмме видна типичная костная шпора в верхней части пяточной кости.
В случаях, когда диагноз все еще вызывает сомнения, для его подтверждения или исключения могут быть назначены УЗИ или МРТ
Причиной боли и формирования шишки на пяточной кости является повторяющееся сдавление мягких тканей между передней поверхностью ахиллова сухожилия и задне-верхним краем пяточной кости. Наиболее часто болезнь развивается к концу второго или в третьем десятилетии жизни, в основном у женщин, нередко сразу с обеих сторон, однако может встречаться в любом возрасте и у пациентов любого пола.
При тыльном сгибании голеностопного сустава передняя поверхность ахиллова сухожилия приходит в контакт с задне-верхним краем пяточной кости. Постоянные подобные соударения могут стать причиной развития воспаления и бурсита в области ахиллова сухожилия. Предрасполагающими к развитию болевого синдрома в пяточной области факторами являются деформация заднего отдела стопы, а также полая стопа.
Операция по исправлению деформации пяточной кости называется кальканеопластика. Она может быть показана пациентам с воспалением ахиллова сухожилия и деформацией Хаглунда, у которых консервативное лечение оказалось неэффективным. Важным для получения хорошего клинического результата моментом является полноценная резекция гипертрофированного участка пяточной кости. В современной медицине для хирургического лечения этого состояния в основном используются малоинвазивные методики. Наш опыт, а также данные зарубежных исследований позволяют сделать вывод, что эндоскопические вмешательства при данной патологии однозначно предпочтительней вмешательств открытых.
Операция выполняется амбулаторно, в условиях общей или эпидуральной анестезии.
Делается два прокола кожи, в область деформации вводится специальный оптический прибор – артроскоп. В ходе операции осуществляется иссечение воспаленных мягких тканей, задне-верхнего края пяточной кости и синовиальной оболочки.
После операции пациентам разрешается нагружать ногу по мере переносимости, в покое рекомендуется придавать стопе возвышенное положение. Повязка снимается через три дня после вмешательства, затем пациентам разрешается принимать душ.
Три раза в день в течение по меньшей мере десяти минут пациентам рекомендуют заниматься упражнениями, направленными на восстановление движений в голеностопном суставе. Носить обычную обувь можно тогда, когда это не будет вызывать каких-либо дискомфортных ощущений.
В 2014 – 2017 годах нами выполнено 36 эндоскопических кальканеопластик у 33-х пациентов. Средний возраст прооперированных составил 36 лет. Консервативное лечение у всех этих пациентов, продолжавшееся по меньшей мере три месяца, не принесло желаемого результата. Средний период послеоперационного наблюдения составил 1,5 года. Хирургических осложнений мы не отмечали. Все пациенты были удовлетворены примененным методом лечения. Средние сроки возвращения к работе и занятиям спортом составили соответственно пять и десять недель. Похожие результаты, согласно имеющимся данным, наблюдали и другие врачи в зарубежных странах.
Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.

Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Как избавиться от деформации Хаглунда?
Если вы не знаете, как избавиться от деформации Хаглунда, позвоните в клинику МЕДИКОМ. Наши опытные врачи проведут точную диагностику, при необходимости назначат анализы и подберут эффективный курс лечения заболевания. В нашем центре есть все необходимое для этого оборудование.
Деформация Хаглунда — это одна из часто встречающихся разновидностей остеохондропатий, которая проявляется в виде разрастания верхнего полюса пяточной кости. Патология проявляется появлением твердого выпячивания над пяткой. Со временем образование воспаляется и вызывает появление болей. Отсутствие лечения может приводить к окостенению разросшихся тканей.
Иногда нарост Хаглунда называют «обувной опухолью» пятки. В медицинской литературе используются такие термины как «болезнь Хаглунда-Шинца», «синдром Хаглунда», «остеофит пяточной кости».
Классификация деформации Хаглунда
В развитии деформации Хаглунда выделяют два этапа:
Деформация может быть односторонней или двухсторонней.
Этиология деформации Хаглунда
Специалисты выделяют ряд способствующих развитию деформации Хаглунда факторов:
Наблюдения также показывают, что существует и наследственная предрасположенность к появлению деформации Хаглунда. В таких случаях она возникает у детей еще на этапе формирования и укрепления опорно-двигательного аппарата.
Очень часто причины деформации Хаглунда связаны с ношением обуви с неудобным и слишком жестким задником. Особенно опасны в этом плане туфли-лодочки (особенно на высоком каблуке), лыжные ботинки или коньки. Также негативно воздействует на ахиллово сухожилие неправильно подобранная обувь: слишком маленькая или узкая.
Увеличивает вероятность возникновения признаков деформации Хаглунда лишний вес, занятия спортом и частая тяжелая физическая нагрузка на ноги.
Патогенез деформации Хаглунда
Длительное негативное воздействие на ахиллово сухожилие приводит к воспалению синовиальной сумки и формированию патологического нароста из хрящевой ткани. Постоянное давление на ткани вызывает их воспаление и еще большее разрастание. Со временем нарост окостеневает и возникает деформация Хаглунда.
При отсутствии лечения прогрессирующее течение патологии существенно ухудшает качество жизни из-за постоянных дискомфортных ощущений и болевого синдрома. В некоторых случаях болезнь Хаглунда приводит к формированию кисты и повышению риска разрыва сухожилия на фоне постоянно возрастающей нагрузки со стороны костного выступа.
Клинические проявления деформации Хаглунда
Вначале симптомы деформации Хаглунда нередко принимаются за большую твердую мозоль. Нарост имеет сравнительно мягкую консистенцию, но со временем она становится более плотной и образование начинает воспаляться.
При начале воспалительного процесса у больного появляются жалобы на появление других симптомов деформации Хаглунда:
При проведении рентгенографии обнаруживается «высокая пяточная кость» по Spitzy с заостренными шипами.
В большинстве случаев во время отсутствия сильных болей пациенты воспринимают деформацию Хаглунда как косметический дефект. Именно болевой синдром, признаки выраженного воспаления и сложности при выборе обуви заставляют обращаться к специалисту. В запущенных случаях слишком большое и длительное давление со стороны костного нароста может приводить к разрыву ахиллового сухожилия даже без выраженного физического воздействия.
Особенности течения деформации Хаглунда при беременности
Вероятность развития или обострения деформации Хаглунда во время гестации повышается, поскольку у женщины увеличивается вес и возрастает нагрузка на ноги. Сама по себе деформация не опасна для беременности и будущего малыша, но ее болезненные проявления существенно ухудшают психоэмоциональное состояние женщины.
Для предупреждения обострений деформации Хаглунда во время беременности рекомендуется носить только удобную обувь, не допускать чрезмерного превышения веса и пользоваться ортопедическими приспособлениями, которые снижают нагрузку на стопы. При появлении неприятных симптомов рекомендуется консервативное лечение. Медикаментозная терапия назначается в тяжелых случаях и с обязательным учетом срока гестации.
Особенности деформации Хаглунда у детей
Деформация Хаглунда в детском возрасте развивается реже, и обычно ее появление связано с наследственной предрасположенностью или с сочетанием сразу нескольких факторов риска.
Специалисты выделяют ряд особенностей деформации Хаглунда в детском и подростковом возрасте:
Проявления деформации Хаглунда у детей такие же, как и у взрослых.
Осложнения деформации Хаглунда
Последствиями деформации Хаглунда могут становиться различные патологии:
Диагностика деформации Хаглунда
При появлении нароста и боли в области пятки обращение к ортопеду-травматологу должно состояться как можно раньше, поскольку на начальных стадиях патология лучше поддается лечению. После внимательного изучения жалоб и осмотра больного диагностика обязательно дополняется рентгенографией. При отсутствии выраженной костной составляющей в области пятки или для исключения других патологий рекомендуется пройти МРТ.
Для исключения ошибок всегда проводится дифференциальная диагностика деформации Хаглунда с ахиллотендинитом, остеомиелитом, туберкулезом, новообразованиями пяточной кости.
Лечение деформации Хаглунда
Тактика лечения деформации Хаглунда определяется степенью ее выраженности. В большинстве случаев вначале применяется консервативная терапия, и только при ее неэффективности назначаются хирургические методы. Узнать, как избавиться от деформации Хаглунда, поможет всестороннее обследование и консультация врача.
Всем пациентам рекомендуется ношение удобной обуви и применение различных ортопедических приспособлений (стелек, вкладышей), которые снижают нагрузку на ахиллово сухожилие и пяточную кость. Во время обострения деформации Хаглунда следует носить обувь без задника и при необходимости ограничивать нагрузку при помощи ортеза.
В план медикаментозной терапии могут включать различные препараты для местного и системного лечения:
По рекомендации врача основной курс лечения может дополняться методиками народной медицины:
Методы народной медицины не могут заменять медикаментозное лечение, но при правильном применении улучшают его эффективность.
Хорошие результаты при деформации Хаглунда дает физиотерапия. Для повышения эффективности медикаментозного лечения назначаются различные виды физиотерапевтического лечения:
Если попытки консервативной терапии на протяжении 3–4 месяцев не дают желаемого результата или болевой синдром значительно нарастает, то больному рекомендуется консультация хирурга для определения тактики операции по коррекции деформации Хаглунда.
При сильном отеке и воспалении лечение деформации Хаглунда может дополняться введением глюкокортикостероидов в зону поражения. Частые инъекции этих препаратов не рекомендуются, поскольку подобные попытки избежать хирургического лечения повышают риск разрыва ахиллового сухожилия.
Операции при деформации Хаглунда
Деформация Хаглунда лечится хирургическим путем если:
Методика операции для коррекции деформации Хаглунда определяется клиническим случаем и зависит от выраженности костного нароста и присутствия сопутствующих деформаций. Для устранения патологии могут применяться как классические, так и эндоскопические хирургические методики:
После проведения операции пациенту назначается медикаментозная терапия и проводится курс реабилитации. Восстановление больного значительно ускоряется при выполнении артроскопических операций, и при возможности предпочтение отдается именно их выполнению.
Профилактика деформации Хаглунда
Для предупреждения появления деформации Хаглунда рекомендуется:
Для профилактики деформации Хаглунда после ее успешного лечения рекомендуется носить предложенные врачом ортопедические приспособления: стельки, силиконовые вкладыши.
Вопрос-Ответ
Как лечить деформацию Хаглунда народными средствами?
Может ли из-за ношения высоких каблуков развиться деформация Хаглунда?
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Врач ортопед-травматолог высшей категории
Врач ортопед-травматолог второй категории
Какой врач лечит деформацию Хаглунда?
Узнать, какой врач лечит деформацию Хаглунда в клинике МЕДИКОМ, вам помогут операторы колл-центра в подразделениях на Печерске и Оболони. Пройти лечение деформации Хаглунда в городе Киеве помогут наши профессионалы. В нашей клинике созданы все условия для правильной диагностики и эффективного лечения, прием детей ведет детский ортопед-травматолог. Обращайтесь к нам и мы поможем вам избавиться от дискомфорта и боли при ходьбе.
Артрит голеностопного сустава
Голеностоп – это очень загруженный сустав, поражается он достаточно часто, как при травмах, так и при различных заболеваниях. Артрит голеностопного сустава может развиваться по разным причинам, но в итоге при длительном течении и отсутствии адекватной терапии всегда приводит к инвалидности. Из этой статьи вы узнаете о симптомах артрита голеностопа и его лечении.
Общие сведения о заболевании
Голеностопный сустав – это подвижное соединение, образующееся тремя костными структурами: головками большеберцовой и малоберцовой костей голени и таранной костью стопы. Справа и слева от таранной кости располагаются костные возвышения – лодыжки. Особенность сустава является его устойчивость к внешним воздействиям, в этом он гораздо превосходит коленный сустав. Он имеет хорошее кровоснабжение и иннервацию и защищен связками, прочно удерживающими его в нужном положении.
Артрит голеностопного сустава развивается в любом возрасте. У детей это преимущественно ювенильный идиопатический артрит (ЮИА), у женщин – ревматоидные поражения, у мужчин – реактивный артрит.
Причины
Причины развития артрита голеностопного сустава разные. Очень часто суставное воспаление развивается после перенесенной травмы. Закрытая травма сопровождается асептическим воспалением, которое может пройти самостоятельно.
Причиной развития гнойного артрита голеностопа и стопы –последствия попадания в суставную полость кокковой инфекции после открытых травм, оперативных вмешательств или внутрисуставных инъекций. Иногда причиной патологического процесса является перенесенная некоторое время назад половая или кишечная инфекция. Такой артрит называют реактивным, и он имеет наследственную предрасположенность. Еще одно заболевание, имеющее генетическую основу – ревматоидный артрит, механизм развития которого связан с аутоиммунными процессами (аллергией на собственные ткани больного). Инфекционный артрит развивается на фоне специфических инфекций: бруцеллеза, сифилиса, гонореи, туберкулеза. Голеностоп при этом поражается относительно редко, обычно при гонорее.
Причиной артрита могут быть также псориаз, подагра, заболевания желудочно-кишечного тракта (ЖКТ), соединительной ткани и др.
Для наследственной патологии характерно наличие пусковых (триггерных) факторов, дающих толчок началу заболевания. Это перенесенные инфекции, переохлаждения, стрессы, наличие очагов инфекции и сопутствующих заболеваний, лишняя масса тела, малоподвижный образ жизни, тяжелые физические нагрузки, неблагоприятные условия жизни. Есть и профессиональные вредности. Риск развития артрита голеностопа повышается у лиц таких профессий, как танцоры, грузчики, спортсмены-тяжелоатлеты, военные некоторых родов войск и др.
Симптомы артрита голеностопного сустава
Несмотря на значительное отличие в течении разных клинических форм болезни, у них имеется и много общих симптомов, по которым можно заподозрить артрит стопы или голеностопа. Стоит обратить на них внимание.
Первые признаки
При остром течении артрита голеностопного сустава возникают сильные боли в голеностопе и стопе, припухлость тканей, покраснение кожи и повышение температуры над местом воспаления. Иногда страдает общее состояние больного: появляется лихорадка, озноб, недомогание. С такими жалобами пациенты сразу же обращаются к врачу. При проведении адекватного лечения воспалительный процесс почти всегда удается вылечить. Если не лечить, то воспаление стихает, переходит в хроническое и постепенно приводит к нарушению функции конечности.
Гораздо сложнее обстоят дела с хроническими артритами стопы и голеностопа. Они начинаются постепенно, незаметно. Больной не всегда обращает внимание на такие «мелочи», как умеренные болевые ощущения в голеностопе и стопе, скованность движений по утрам и не сразу обращается за медицинской помощью. Обычно это происходит гораздо позже, когда появляются более характерные признаки болезни.
Явные симптомы
Со временем симптомы артрита голеностопного сустава приобретают постоянный нарастающий характер. Усиливаются боли, которые часто беспокоят по ночам и утром. Утренняя скованность движений продолжается не менее получаса и этот период нарастает. Отечность в области больных суставов, лодыжек и всей стопы может быть настолько значительной, что нога не вмещается в привычный вид обуви. Появляется хруст в суставах.
Артрит голеностопного сустава может иметь прогрессирующее постоянное или волнообразное течение с обострениями и ремиссиями. Явные симптомы заболевания заставляют пациента обращаться к врачу. Но происходит это уже не на начальной стадии.
Чем опасен артрит голеностопа и стопы
Болезнь опасна тем, что часто протекает незаметно и приводит к полной утрате суставной функции, то есть, человек становится инвалидом. Опасны также и острые гнойные осложнения артрита голеностопного сустава.
Стадии
Выделяют несколько стадий развития болезни. Воспалительный процесс при этом развивается постепенно, переходя в дегенеративно-дистрофический:
Возможные осложнения
Если артрит голеностопного сустава не лечить или лечить самостоятельно домашними средствами, то возможно развитие следующих осложнений:
Клинические типы артритов голеностопа
Заболевание протекает по-разному в зависимости от вызвавшей его причины. По этому признаку выделяют несколько клинических типов артрита. В области голеностопа чаще всего развиваются: посттравматический (в том числе гнойный), ревматоидный, реактивный, ювенильный идиопатический, псориатический и подагрический артриты.
Посттравматический
Асептический артрит после травмы может протекать незаметно и проходить самостоятельно. Но иногда он осложняется присоединением гнойной инфекции. Об этом свидетельствует резкий подъем температуры тела, озноб, недомогание в сочетании с отеком, покраснением и выраженной болезненностью в области голеностопа. Осложнения: распространение гнойного процесса на окружающие ткани и по кровяному руслу на весь организм.
Иногда посттравматический артрит голеностопного сустава изначально протекает хронически при наличии незначительного, но постоянного травмирующего фактора. Часто это происходит у лиц таких профессий, как танцовщики, грузчики и спортсмены-атлеты. Осложнения: постепенная утрата функции, вывихи.
Ревматоидный (РА)
Воспаление носит аутоиммунный характер. Пусковым фактором обычно является какая-то перенесенная инфекция. Артрит суставов стопы и голеностопа развивается через некоторое время после перенесенного заболевания, переохлаждения или сильного стресса у генетически предрасположенных людей. Распространенное заболевание, болеют чаще женщины среднего возраста.
Характерно постепенное начало с симметричным поражение обоих голеностопов. Самыми первыми проявлениями являются утренняя скованность движений в голеностопе и стопе, небольшая болезненность. Болезнь развивается медленно, но неуклонно прогрессирует. Боли усиливаются, появляются отеки в области пораженного сустава. Покраснение кожи встречается гораздо реже, при остром течении заболевания.
Атрофируются мышцы в районе голеностопа, ослабевают связки, развивается плоскостопие, поражаются мелкие суставчики пальцев ноги, происходит их деформация с отклонением стопы кнаружи. На последней стадии появляются подвывихи голеностопа и суставчиков стопы. Заболевание протекает длительно, хронически, приводит к деформации конечности, утрате ее функции и инвалидности.
Реактивный (РеА)
Эта клиническая форма болезни развивается в течение месяца после перенесенной половой или кишечной инфекции. Болеют чаще мужчины, имеющие наследственную предрасположенность к заболеванию.
РеА начинается остро, с лихорадки, озноба, болезненного отека и покраснения голеностопа. Присоединяются характерные симптомы артрита стопы и околосуставных тканей – энтезиты. Развивается подпяточный бурсит с сильными болями в пятке и ступнях, воспаляется и отекает 1-ый палец стопы. Наступать на ногу невозможно из-за боли. Болезнь может продолжаться от 3 месяцев до года и более. Длительное хроническое течение с нарушением функции нижних конечностей характерна для урогенетального вида РеА.
Одним из подвидов заболевания является болезнь Рейтера, при которой воспалительный процесс развивается одновременно в уретре, голеностопах и конъюнктиве глаз. Болезнь часто протекает хронически.
Подробнее про реактивный артрит читайте в этой статье.
Ювенильный идиопатический (ЮИА)
Развивается ЮИА у детей и подростков до 16 лет. Сюда входят все артриты неуточненного происхождения, а также ревматоидный, реактивный, псориатический и другие хронически протекающие артриты.
Голеностоп и стопа поражаются часто, протекает болезнь, как остро, так и хронически. При этом конечность быстро начинает отставать с росте, появляется деформация мышц, слабость связок, что часто приводит к возникновению вывихов и подвывихов стопы.
Псориатический (ПсА)
Развивается обычно через несколько лет после появления первых кожных симптомов. Но иногда первым проявлением заболевания является воспаление суставов.
Голеностопы при ПсА поражаются часто. Воспаление начинается в одном голеностопе, затем поднимается вверх, как по лестнице, и захватывает колено. Часто одновременно поражаются мелкие дистальные суставчики пальцев рук и ногти. Начало ПсА острое, с высокой температурой, отеком и покраснением тканей над пораженными участками. Течение волнообразное: рецидивы сменяются ремиссиями. Со временем это приводит к нарушению функции голеностопа.
Хондропротекторы что это как выбрать, насколько они эффективны








