От царапины до столбняка один шаг?
В наше время столбняк утратил былой «авторитет» среди людей: благодаря вакцинации многие забыли, насколько грозной может быть эта болезнь.
Теплые деньки – хороший повод для отдыха на природе. Взрослые с удовольствием выбираются на рыбалку или в поход в лес, дети достают запылившиеся на балконе велосипеды и самокаты, а противники активного отдыха всегда найдут, чем занять себя на даче.
Но, к сожалению, независимо от того, экстремально ли вы катаетесь на роликах по парку или меланхолично чините забор на приусадебном участке, травмы – это неизбежность, с которой стоит смириться. Смириться, но никак не игнорировать. Потому что иначе разбитые коленки станут меньшей из проблем, а большей – столбняк.
Если бы среди ядов биологического происхождения проводился конкурс, тетаноспазмин уверенно занял бы второе место, уступив по смертоносности только ботулотоксину.
Попав в кровь, он медленно и планомерно поражает нервную систему. А начинается все невинно: с повышения температуры, недомогания, пульсирующей боли в месте повреждения и легких судорог.
Затем происходит спазм мимических мышц, который в медицинских кругах носит название «сардоническая улыбка». Улыбка эта не имеет никакого отношения к радости, а наоборот: говорит о прогрессировании болезни. Потому что то, что происходит потом, приятным никак не назовешь: из-за спазма мышц глотки человек не может глотать, а болезненные судороги постепенно охватывают все тело. Спина выгибается, голова запрокидывается назад – такая судорожная поза называется опистотонус. Но и это еще не все.
Откуда споры столбняка попадают в землю? Клостридии живут и размножаются в кишечнике у некоторых теплокровных животных, кстати в кишечнике человека они тоже могут неплохо существовать. Во внешнюю среду споры выделяются с экскрементами, а при травме грязным гвоздем или, скажем, проволокой, возбудитель попадает в организм человека.
А что будет, если клостридию съесть? Да ничего, ферментами желудочно-кишечного тракта она не разрушится, но и слизистой кишечника не всосется, поэтому возбудитель столбняка безопасен при попадании в организм через рот.
Обширную глубокую рану с рваными краями хорошо обработать в домашних условиях получится вряд ли, поэтому лучше обратиться в лечебное учреждение, где проведут все необходимые мероприятия по предотвращению развития столбняка.
Если человек получил две прививки более 5 лет назад или одну более 2 лет назад или не привит вовсе, необходим не только противостолбнячный анатоксин, но и противостолбнячный иммуноглобулин человека (ПСЧИ) или сыворотка противостолбнячная лошадиная (ПСС) – это готовые антитела, которые начнут защищать организм сразу же.
Будьте внимательны: перед введением ПСС врач должен провести внутрикожную пробу с разведенной сывороткой, чтобы предотвратить развитие аллергической реакции на чужеродный белок.
Если же у человека на руках есть документальное подтверждение о полном курсе вакцинации, проведенном не более 5 лет назад, то он молодец и может порадоваться своей предусмотрительности в полной мере, потому что в таком случае экстренное введение препаратов не требуется.
Взрослым с 18 лет рекомендуются повторять прививку против столбняка каждые 10 лет.
В заключении о профилактике травм. Вряд ли получится избежать их вовсе, но осторожность еще никому не вредила. Внимательно относитесь к здоровью, вовремя прививайтесь, чтобы знать о столбняке только понаслышке.
Столбняк. Как происходит заражение.
Общепринятая идея заключается в том, что столбняк может быть получен только тогда, когда он ранен ржавым предметом. Но это заблуждение представляет большую опасность.
В любом случае, не забудьте проверить свои вакцины! Приобретение столбняка происходит, если пораниться старым гвоздем или ржавым забором? Это неправильно!
Риск столбняка одинаков со ржавым объектом или нет. Это инфекционное заболевание вызывается бактерией Clostridium tetani.
Эта бактерия повсюду. Однако, поскольку он не поддерживает кислород, он производит споры, окруженные непроницаемой оболочкой, чтобы выжить на открытом воздухе,
на земле, в пыли или любых объектах, ржавых или нет. Другими словами, порезаться старой пластиковой бутылкой, покрытой пылью, забытой в гараже, так же рискованно,
как застрять ржавым гвоздем. Проверьте свои вакцины!
При соприкосновении с раной споры быстро находят благоприятные условия, в том числе с низким содержанием кислорода. Таким образом, они выходят из оцепенения
и превращаются в бактерии, которые распространяются в организме, выделяя грозный токсин, действие которого на нервную систему вызывает паралич.
Никакое лечение не способно вылечить объявленный столбняк. Только прививка DTPolio может предотвратить развитие страшной болезни.
Каждый год во Франции по этой причине происходят десятки смертей. Итак, прямо сейчас проверьте, что вы в курсе своей вакцинации.
Медицинское лечение столбняка
Лечение столбняка является сложным. Требуется госпитализация в реанимации. Наблюдение за пациентом является постоянным.
Лечение в основном включает уход на уровне раны (чтобы очистить ее и ограничить развитие бактерии на этом уровне) и лечение симптомами, особенно мышечными
контрактурами, судорогами и болью. Обычно назначают анти-столбнячные иммуноглобулины (антитела) и антибиотики, включая пенициллин, в попытке уничтожить бактерии.
Вакцинация будет сделана, потому что зараженный человек не становится иммунным.
Исцеленные пациенты обычно выздоравливают полностью, но медленно, при условии, что им оказывается оптимальная помощь.
В случае ранения и риска инфицирования человека, который не вакцинирован или неадекватно вакцинирован, для профилактики можно назначать иммуноглобулины.
Напомним, что единственным способом избежать заражения является вакцинация.
Профилактика. Определение столбнячной профилактики:
— Столбняк: инфекционное заболевание, вызванное токсином, выделяемым бактерией (Clostridium tetani) после заражения субъекта, который не был вакцинирован или чья вакцинация слишком старая.
— проникновение микроорганизма через рану; бактериальному развитию и развитию его токсина способствуют загрязненные раны, которые являются некротическими, и присутствие инородных тел в ране. Фаза инкубации (до появления признаков) составляет от нескольких дней до двух недель).
— Токсин столбняка прикрепляется к нервным окончаниям и переносится по нервам к спинному мозгу, где он блокирует работу двигательных нервов (иннервирование мышц), а иногда также симпатических нервов (иннервирование внутренних органов). Это следует за непрерывными мышечными сокращениями, ригидность, которая может быть обобщена или оставаться локализованной.
Симптомы генерализованного столбняка обычно:
— невозможность открыть рот (тризм), раздражительность при возбуждении, потливость, трудности с глотанием …
— затем сокращения паравертебральных мышц, отклонение тела назад, как лук (opisthotonos), нарушения сердечного ритма, острая задержка мочи, судороги …
— наконец, такие осложнения, как переломы, тромбоэмболия легочной артерии, инфекции, обезвоживание.
— Наиболее распространенная причина смерти — легочная суперинфекция.
Проткнул ногу — банальщина, но может привести к серьезным последствиям
Здравствуйте уважаемые читатели!
Проколоть ступню, напоровшись на что-нибудь острое – дело случая. Нам кажется, что такое невероятное событие может произойти с кем угодно, только не с нами.
Кто-то проткнул ногу? Однако ж, не повезло… Но ведь мы-то всегда видим, куда ступаем. И не слоняемся по всякому строительному хламу, или гнилым доскам. Откуда вообще взяться чему-то острому на нашем пути?
Вот типичный, усредненный образ мышления по этому поводу. Такие рассуждения не удивительны. Поражает то, что врачебная статистика колотых ран стопы гораздо выше, чем мы думаем.
Итак, рассмотрим ситуацию, когда ступня по той или иной причине, проткнута острым предметом.
Неприятная неожиданность – что делать с проколом
Если причиной прокола оказался ржавый гвоздь, первое что требуется – это устранить попадание микробов в ранку. Сама ржавчина – не грязь, но на гвозде, помимо нее может быть все что угодно.
Если вы находитесь далеко от аптечки и воды, не беда. Нужно, по крайней мере, поднять ногу (сняв обувь) и аккуратно очистить ее от грязи. После этого найдите любую чистую ткань. Это может быть носовой платок, или верхняя часть снятого носка, например. Прижмите материю к ранке для остановки кровотечения.
В любом случае, не стоит паниковать. Учащенное сердцебиение только усиливает приток крови к проколу и ее труднее остановить. Не бойтесь как следует осмотреть ранку. Это не так страшно, потому что колотые повреждения кожи самые «компактные» с виду.
Бывает, что поражение оказывается довольно глубоким. Тогда обязательно потребуется профессиональная помощь. В принципе, помочь сможет любой медик, поскольку азы дезинфекции – это общемедицинские базовые навыки. И специалисту, к тому же, проще сделать заключение о характере внутренних повреждений, чем вам.
А как лучше начинать лечить прокол, если вы поранились где-то на природе? Попробуйте найти подорожник или лопух. При отсутствии их, сорвите любой большой лист с дерева. Приложите растительный материал к ранке и придерживайте, чтобы остановить кровь.
Ну а дальше постарайтесь связаться с теми, кто сможет обеспечить перевязку, или доставить вас в больницу.
Возможно и такое, что вы оказались далеко от людей, и добираться до помощи придется самостоятельно. В таком случае главное – устранить кровотечение как мы уже говорили. После этого попробуйте наложить повязку подручными средствами. Тот же лист растения или тканевый тампон плотно заложите в надетый на раненную стопу носок. Либо зафиксируйте его на ранке, обернув ногу куском материи.
Найдите любой предмет, на который можно опираться при ходьбе. Так, чтобы с помощью импровизированной трости, вы смогли бы идти, делая упор на здоровую ногу.
Приступаем к лечению
Мы рассмотрели самые неблагоприятные обстоятельства прокола ступни.
Но что делать с поврежденной ногой в домашних условиях?
Если вам «посчастливилось» пораниться в пределах доступного быта, то осмотрев ранку, нужно:
Компрессы и примочки можно заменить противовоспалительными заживляющими препаратами. Хорошо зарекомендовал себя, например, Мирралгин. Это эффективный бальзам, предназначенный для быстрого заживления любых травм. В нем использованы натуральные компоненты, анестезирующие и снижающие чувствительность поврежденных тканей. Подробнее о Мирралгине читайте на сайте производителя: http://mirra.ru.com/cosmetics-for-everyday/balzamy-celiteli/mirralgin-balzam.html?tracking=5c641d96389d1
При нормальном заживлении раны вокруг прокола не должно возникать припухлостей или сильных покраснений. Если же такие признаки проявляются независимо от ухода за поврежденной ногой, сразу обращайтесь к врачам.
Возбудитель страшных последствий
Любая рана, полученная в «полевых» условиях чревата возможным заражением столбняком. Прокол ноги ржавым гвоздем – не исключение. Мало кто знает о сущности этого заболевания.
Все несколько проще, но опаснее, чем обычно полагают. Возбудитель столбняка – палочная бактерия, которая живет практически везде. Она есть даже у нас в кишечнике. Много ее и в почве, сдобренной перегноем, фекалиями. То есть в лесу, в поле, просто на улице.
Опасность представляет активная жизнедеятельность спор этой бактерии. Они появляются под воздействием кислорода и бурно размножаются. При этом выделяется очень ядовитый токсин, который, собственно, и вызывает страшные последствия заражения.
Лучший способ подстраховаться от такой напасти – вовремя прививаться от столбняка. Если прививки у вас нет, а зачастую именно так и бывает, лучше обратиться за врачебной помощью.
Специалист-медик определит, какую дозу анатоксина или противостолбнячной сыворотки вам следует ввести. Доктор может назначить вам и курс антибиотиков для предотвращения болезнетворной деятельности бактерий в организме.
Нужно хорошо понимать, что ваше самочувствие и выздоровление напрямую зависит момента обращения к доктору. Лечение от столбняка начнется только после того, как вы обратили на это внимание медиков. В домашних условиях противостоять прогрессированию последствий заражения невозможно.
Эти коварные битые стекла
Опасность поранить ногу стеклом тоже довольно распространена. И в группе риска не только ярые приверженцы ходьбы без обуви. Возможность наступить на стекло всегда присутствует на общественных пляжах. Особенно на берегах, поросших травой.
Действия пострадавшего при этом немногим отличаются от случаев с ржавым гвоздем. Есть здесь, правда, свои плюсы и минусы. Если можно вообще говорить о положительных моментах при ранении.
Скажем, стекло не проткнет вашу ногу настолько глубоко, как это может сделать гвоздь.
И оно менее подвержено осеменению столбнячными спорами. Еще одним плюсом может быть близость водоема, чтобы быстро промыть рану. Ведь как мы говорили, наиболее вероятное место пореза – это пляжный берег.
Но в остальном, ситуация не лучше. Стеклянный осколок способен раскроить кожные ткани ступни на внушительном участке. А рваные и, особенно, резаные раны вызывают большее кровотечение.
Тем не менее, вначале требуется избавить ногу от инородных вкраплений. Если кусочек стекла один и хорошо виден из раны, сделать это не составит большого труда. Главное, чтобы руки при этом не были грязными. И при вытаскивании осколка старайтесь не увеличить площадь пореза.
Однако бывает, что в ногу попадает несколько мелких стеклянных осколков. Или снаружи не видно края глубоко ушедшего под кожу стекла.
В этом случае придется извлекать кусочки сторонним острым предметом. Хорошим подспорьем может послужить толстая игла или булавка. Для начала ее необходимо продезинфицировать, скажем, подержав над газовым огнем.
Вытаскивать осколки стекла из раны – процедура не из приятных. И лучше провести эту операцию самостоятельно, поскольку вы можете чувствовать, а потому контролировать все нюансы.
Для успешных действий найдите хорошо освещенное место. Не помешает и лупа, чтобы не излишне не напрягать зрение. Рану с осколками следует предварительно промыть, только не сильной струей воды.
Не нужно выковыривать иглой осколок. Суть манипуляций в том, чтобы иглой подцепить его край так, чтобы он показался над порезом. После этого стекло можно аккуратно вытянуть чистым пинцетом. Хотя бы из косметического набора.
Мелкому осколку придется помочь вылезти осторожным выдавливанием, нажимая на кожу с обоих краев пореза.
Нельзя самостоятельно надрезать рану для обнаружения невидимых осколков. Это чревато занесением инфекции и дополнительным повреждением тканей.
Надеемся, что таким образом стекляшки будут извлечены. Только не нужно убеждаться в их полном отсутствии излишним «терзанием» раны.
После этого тщательно промывайте и дезинфицируйте рану известными уже вам способами. Смело применяйте перекись водорода. А вот с йодом действуйте поосторожней, дабы не сжечь обнаженные ткани.
В отличие от «гвоздевой» раны, «стеклянную» можно заклеить бактерицидным пластырем. Но только, если она не сильно кровоточит.
Бывает, что извлечь стекло из раны проще не непосредственным вмешательством, а стерильной вытяжкой. Для этого на место пореза накладывают тампон из марли, пропитанной мазью Вишневского (или ихтиоловой). Такую повязку обычно оставляют на ночь, чтобы наутро извлечь показавшийся в ране осколок.
На всех этапах и при любых методах следите за бактериальной безопасностью. Рана должна быть аккуратно продезинфицирована независимо от того, вытащен осколок или нет.
Самое главное, при первой же возможности покажитесь со своей бедой специалистам в медицинском учреждении. Самолечение, рассмотренное в нашем обзоре – это крайняя мера при отсутствии срочной профессиональной помощи. Или в случаях, когда вы полностью уверены, что справитесь самостоятельно. Но даже после этого обязательно проконсультируйтесь с доктором по поводу заживания вашего пореза.
Остается пожелать всем смотреть под ноги, во избежание торчащих гвоздей и разбитых бутылок. Подписывайтесь на новости сайта. У нас еще много тем о том, как сохранить здоровье.
Операция по удалению инородного тела с рассечением мягких тканей
Инородные тела – это предметы, попавшие в мягкие ткани случайно. Они могут располагаться поверхностно, близко к поверхности кожи, а могут проникать глубоко в мягкие ткани. Чаще всего это объекты, выполненные из дерева, металла, стекла и других материалов.
Как правило, при проникновении инородного тела в ткани пациент испытывает боль. Поэтому он стремится как можно скорее извлечь предмет из кожи. Но далеко не всегда это удается сделать самостоятельно. Инородное тело может быть удалено не полностью, и тогда вокруг него начинается воспаление. При этом в зоне воспаления может быть или отсутствовать свищ.
Если есть нагноение или если на том или ином участке тела отмечается покраснение и болезненность, требуется операция по удалению инородного тела.
Как проходит операция?
Сперва необходимо определить точное расположение инородного предмета в мягких тканях. Для этого используется рентген или УЗИ. Диагностируется также положение инородного тела относительно крупных сосудов, нервов и нервных сплетений.
Операция проводится в чистой операционной.
Операция по удалению инородного тела обычно дополняется противостолбнячной инъекцией и инъекцией анатоксина.
Методика изъятия предметов из мягких тканей зависит от характера и материала, из которого предмет выполнен.
Почему нельзя оставлять инородные тела без внимания?
Мучаетесь от боли? Кожа покраснела и отекла? Вокруг инородного тела образовался гной? Срочно обратитесь к врачу! Ни в коем случае нельзя пускать дело на самотек! Лечить гнойные раны намного сложнее, т.к. есть угроза заражения крови.
Центр “Медик” – это квалифицированная помощь по извлечению инородных тел. Мы располагаем всем необходимым для того, чтобы операция по удалению инородного тела прошла успешно. Опытный хирург осмотрит, определит расположение и извлечет предмет, доставляющий беспокойство пациенту. После операции даются советы по уходу и назначаются необходимые препараты.
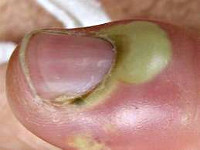
Панариций. Лечение нарывов
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными.
Цены на услуги
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Гнойные воспаления на тыльной поверхности пальцев к панарициям не относятся, за исключением процессов в области ногтя.
Панариций развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными. При этом наблюдаются характерный отек, покраснение и боли в области пораженного пальца. На начальных стадиях еще возможно консервативное лечение. При тяжелых формах заболевания наблюдается озноб и повышение температуры. Боли могут носить резкий, пульсирующий характер и мешать нормальному сну. На пораженном участке кисти начинает формироваться гнойник.
Все дело в том, что на ладонной поверхности пальцев расположено множество важных анатомических образований: сухожилия и сухожильные влагалища, нервы, сосуды, капсулы суставов и т. д. Подкожная клетчатка в этой области имеет особое строение. От кожи к ладонному апоневрозу идут многочисленные эластичные и прочные волокна. Кроме того, в толще клетчатки располагаются продольные пучки соединительной ткани. В результате клетчатка оказывается разделенной на мелкие ячейки, напоминающие пчелиные соты.
Такое строение, с одной стороны, препятствует распространению воспаления «вдоль», с другой – создает благоприятные условия для проникновения гнойного процесса вглубь тканей. Именно поэтому при панариции возможно быстрое прогрессирование с вовлечением сухожилий, костей и суставов или даже всех тканей пальца.
При формировании гнойника необходима операция, т.к. особенности строения и расположения мягких тканей в этой области, как было отмечено выше, способствуют распространению нагноения в глубину. В отсутствие надлежащего лечения вероятны серьезные осложнения, поэтому при подозрении на панариций следует незамедлительно обращаться к врачу.
Панариций чаще наблюдается у детей, а также у лиц молодого и среднего возраста – от 20 до 50 лет. По статистике, три четверти пациентов заболевают после микротравмы, полученной на производстве. Самой распространенной локализацией являются I, II и III пальцы правой кисти. Развитию панариция способствуют как внешние (охлаждение, вибрация, воздействие химических веществ), так и внутренние (ослабление иммунитета) факторы.
Классификация панарициев
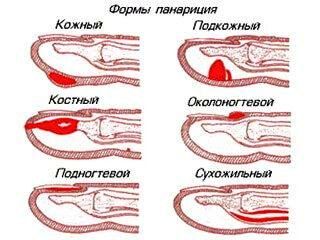
С учетом месторасположения и характера пораженных тканей выделяют следующие виды панариция:
Предрасполагающие факторы и причины развития панариция
Непосредственной причиной возникновения панариция чаще всего становится золотистый стафилококк, который проникает в ткани через ранки, ссадины, уколы, трещины, занозы или заусенцы, чаще всего остающиеся незамеченными, т.к. выглядят настолько незначительными, что больной попросту не обращает на них внимания. Реже панариций вызывается грамотрицательной и грамоложительной палочкой, стрептококком, кишечной палочкой, протеем, а также анаэробной неклостридиальной микрофлорой и возбудителями гнилостной инфекции.
К числу внешних факторов, способствующих развитию панариция, относятся:
Внутренними факторами, увеличивающими вероятность возникновения панариция, являются:
Симптомы панариция
В области воспаления формируется гнойный очаг, который хорошо виден при поверхностных формах панариция. Формирование гнойника может сопровождаться слабостью, повышенной утомляемостью, головной болью и повышением температуры тела. Симптомы интоксикации ярче выражены при глубоких, тяжелых формах панариция (костном, суставном, сухожильном).
Кроме того, у каждой формы панариция существуют свои характерные симптомы.
Кожный панариций
Обычно возникает в области ногтевой фаланги. Кожа в этом месте краснеет, затем в центре покраснения отслаивается ограниченный участок эпидермиса. Образуется пузырь, наполненный мутной, кровянистой или серовато-желтой жидкостью, просвечивающей через кожу. Сперва боли нерезкие, затем они постепенно усиливаются, становятся пульсирующими. Эта форма панариция часто сопровождается стволовым лимфангитом, при котором на предплечье и кисти образуются красные полосы по ходу воспаленных лимфатических узлов. При неосложненном панариции общее состояние не страдает, при лимфангите возможно повышение температуры, слабость, разбитость.
Околоногтевой панариций (паронихия)
Как правило, развивается после неудачно проведенного маникюра или является осложнением заусенцев и трещин околоногтевого валика у людей физического труда. Вначале отмечается локальный отек и покраснение, затем процесс быстро распространяется, охватывая весь ногтевой валик. Достаточно быстро формируется гнойник, просвечивающий через тонкую кожу этой области. В области воспаления возникают сильные боли, нарушающие сон, однако общее состояние почти не страдает. Лимфангит при данной форме панариция наблюдается редко.
Возможно самопроизвольное вскрытие гнойника, однако его неполное опорожнение может стать причиной перехода острой формы панариция в хроническую. При прогрессировании процесса гной может прорваться под основание ногтя, распространиться в подкожную клетчатку ладонной области, на кость и даже дистальный межфаланговый сустав.
Подногтевой панариций
Обычно является осложнением паронихии, однако, может развиваться и первично – в результате занозы, колотой ранки в области свободного края ногтя либо при нагноении подногтевой гематомы. Поскольку формирующийся гнойник в этой области «придавлен» жесткой и плотной ногтевой пластиной, для подногтевого панариция характерны чрезвычайно интенсивные боли, общее недомогание и значительное повышение температуры. Ногтевая фаланга отечна, под ногтем просвечивает гной.
Подкожный панариций
Самый распространенный вид панарициев. Обычно развивается при инфицировании небольших, но глубоких колотых ранок (например, при уколе шипом растения, шилом, рыбьей костью и т. д.). Вначале появляется небольшое покраснение и локальная боль. В течение нескольких часов боль усиливается, становится пульсирующей. Палец отекает. Общее состояние пациента может как оставаться удовлетворительным, так и значительно ухудшаться. При гнойниках, находящихся под большим давлением, отмечаются ознобы и повышение температуры до 38 градусов и выше. При отсутствии лечения, недостаточном или позднем лечении возможно распространение гнойного процесса на глубокие анатомические образования (кости, суставы, сухожилия).
Костный панариций
Может развиться при инфицированном открытом переломе или стать следствием подкожного панариция при распространении инфекции с мягких тканей на кость. Характерно преобладание процессов расплавления кости (остеомиелит) над ее восстановлением. Возможно как частичное, так и полное разрушение фаланги. На ранних стадиях симптомы напоминают подкожный панариций, однако, выражены гораздо более ярко. Пациент страдает от чрезвычайно интенсивных пульсирующих болей, не может спать.
Пораженная фаланга увеличивается в объеме, из-за чего палец приобретает колбообразный вид. Кожа гладкая, блестящая, красная с цианотичным оттенком. Палец слегка согнут, движения ограничены из-за боли. В отличие от подкожного панариция при костной форме невозможно определить участок максимальной болезненности, поскольку боль носит разлитой характер. Отмечается озноб и лихорадка.
Суставной панариций
Может развиться в результате непосредственного инфицирования (при проникающих ранах или открытых внутрисуставных переломах) или распространения гнойного процесса (при сухожильном, подкожном и костном панариции). Вначале возникает небольшой отек и боль в суставе при движениях.
Затем боль усиливается, движения становятся невозможными. Отек увеличивается и становится особенно выраженным на тыльной поверхности пальца. При пальпации определяется напряжение капсулы сустава. В последующем на тыле пальца образуется свищ. Первичные панариции могут заканчиваться выздоровлением, при вторичных панарициях (обусловленных распространением нагноения с соседних тканей) исходом обычно становится ампутация или анкилоз.
Сухожильный панариций (гнойный тендовагинит)
Как и другие виды панариция, может развиться как при прямом проникновении инфекции, так и при ее распространении из других отделов пальца. Палец равномерно отечен, слегка согнут, отмечаются интенсивные боли, резко усиливающиеся при попытке пассивных движений. При давлении по ходу сухожилия определяется резкая болезненность. Покраснение может быть не выражено. Отмечается значительное повышение температуры, слабость, отсутствие аппетита. Возможны спутанность сознания и бред.
Сухожильный панариций – самое тяжелое и опасное гнойное воспаление пальца.
Это обусловлено тем, что гной быстро распространяется по сухожильным влагалищам, переходя на мышцы, кости, мягкие ткани ладони и даже предплечья. При отсутствии лечения сухожилие полностью расплавляется, и палец теряет свою функцию.
Диагностика панариция
Диагноз выставляется на основании жалоб пациента и клинических симптомов болезни. Для определения формы панариция и уточнения локализации гнойника проводится пальпация пуговчатым зондом.
Для исключения костного и суставного панариция выполняют рентгенографию. При этом следует учитывать, что, в отличие от костного панариция, при суставной форме заболевания изменения выявляются не сразу и могут быть слабо выраженными. Поэтому для уточнения диагноза следует назначать сравнительные рентгенограммы одноименного здорового пальца на другой руке.
Лечение панариция
На ранних стадиях пациентам с поверхностным панарицием может быть назначена консервативная терапия: дарсонваль, УВЧ, тепловые процедуры.
На поздних стадиях поверхностного панариция, а также на всех стадиях костной и сухожильной формы заболевания показана операция. Вскрытие панариция дополняют дренированием так, чтобы обеспечить максимально эффективный отток из разделенной на ячейки клетчатки.
Хирургическая тактика при костном или суставном панариции определяется степенью сохранности пораженных тканей. При частичном разрушении выполняют резекцию поврежденных участков. При тотальной деструкции (возможна при костном и костно-суставном панариции) показана ампутация. Параллельно проводится лекарственная терапия, направленная на борьбу с воспалением (антибиотики), уменьшение болей и устранение явлений общей интоксикации.