«Мазок на флору»: о чём расскажет анализ?
Исследование «Мазок на флору» относится к микроскопическому виду анализа. Тест назначают при подозрении на инфекционный процесс репродуктивных органов.
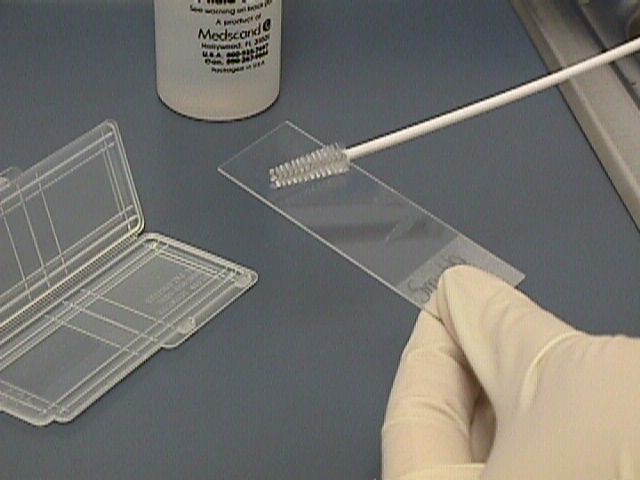
Для проведения анализа необходимо получить мазок. У мужчин биотопом является уретра, у женщин — цервикальный канал, влагалище, уретра. Исходя из места локализации патологического процесса, врач может направить женщину сдать мазок только из влагалища или цервикального канала. Однако чаще требуются все три локуса сразу.
| Взятие мазка — процедура безболезненная и безопасная. Все беременные женщины также сдают мазок минимум три раза: первый визит, 30 и 36 неделя, при условии нормально протекающей беременности. Полученный мазок переносится на стекло, высушивается и окрашивается, после чего врач-лаборант исследует препарат под микроскопом и описывает его. Бланк результата содержит информацию о микрофлоре, лейкоцитах, эпителиальных клетках и патологических агентах. |  |
Микрофлора
В процессе анализа врач описывает её тип, обильность. В норме должна преобладать палочковая флора. Палочки являются представителями лактобактерий, поддерживают определенный уровень pH. Основная роль палочек — защита влагалища от болезнетворных микроорганизмов и стимулирование местных реакций иммунитета. Когда в мазке присутствует иные бактерии, например, кокковые, число палочек снижается. Такое состояние указывает на дисбиоз и требует обязательной коррекции.
Лейкоциты
Лейкоциты в мазке позволяют судить о наличии воспалительной реакции. Число лейкоцитов в графе «результаты» указывается через дефис. Первая и вторая цифры соответствуют минимальному и максимальному числу, обнаруженному в полях зрения микроскопа. Для каждого локуса есть свои референтные показатели. В цервикальном канале допустимо не больше 25 клеток в поле зрения, в уретре — не более 5, во влагалище — не более 10.
Увеличение абсолютного число лейкоцитов говорит о воспалении, поэтому необходимо получить консультацию гинеколога или уролога.
Эпителий
Эпителиальные клетки в препарате располагаются пластами или разрозненно в виде отдельных клеток. В мазке их число должно быть единичным. В случае увеличения количества клеток эпителия, врач указывает: умеренно — означает, что в одном поле зрения находятся до 10 эпителиальных клеток, много — до 20, обильно — свыше 25.
Изменение размера и морфологии клеток эпителия, могут косвенно говорить о воспалительной реакции или о проблемах гормонального характера. Клетки эпителия, покрытые по всей поверхности кокками, носят название «ключевых клеток». Обнаружение их в мазке является морфологическим критерием бактериального вагиноза.
Слизь
Значения «мало», «умеренно», «отсутствует» являются вариантом нормы. Если слизь присутствует в большем количестве, то это признак дисбиотических нарушений во влагалище.
Патологические элементы
В мазке врач может идентифицировать мицелий и споры дрожжеподобных грибков, трихомонады, актиномицетов, сперматозоиды и др. Но определить точную видовую принадлежность возбудителя не сможет из-за ограничений метода. Например, в урогенитальном тракте человека обитают несколько представителей рода Neisseriaceae, которые похожи между собой, поэтому отличить в стандартном микроскопе не представляется возможным.
Диагностическая чувствительность микроскопии при диагностике гонококковой инфекции в России составляет 30%, а трихомонадной инфекции — 44–68%. Микроскопия носит описательный характер, для точного определения вида возбудителя необходимо использовать молекулярно-биологические методы (ПЦР, NASBA) и культуральный метод.
Диплококки в мазке
Термин диплококки определяет обширную группу патогенных (болезнетворных) бактерий.
Объединяет их характерное попарное расположение по две клетки под одной капсулой.
(Диплококк в переводе с латинского языка обозначает два шара).
О чем говорит появление данных микроорганизмов в структурах урогенитального тракта?
Как выявляются диплококки?
Для его проведения врач гинеколог (у женщин) или уролог (у мужчин) забирает мазок.
Его берут со слизистой оболочки структур урогенитального тракта при помощи стерильной щеточки или зонда.
Взятый мазок наносится на предметное стекло, окрашивается специальными анилиновыми красителями и изучается под микроскопом.
Выявление диплококков в нем дает возможность сделать первичное заключение о возможном развитии гонореи.
Они располагаются попарно и окрашиваются в розовый цвет, поэтому относятся к грамотрицательным микроорганизмам.
Виды диплококков
Существует большое разнообразие бактерий.
Многие из них являются болезнетворными и приносят вред организму.
Диплококки могут приводить к патологиям в организме, как у мужчин, так и женщин.
Передача возбудителя проводится непосредственно при интимной близости.
Диплококки имеют форму шара.
Подразделяются на грамотрицательные и грамположительные.
Обратите внимание! Необходимо своевременно проводить медицинские профилактические осмотры.
Каковы причины появления грамположительных диплококков?
При появлении такого типа диплококка не стоит поддаваться панике.
Необходимо отметить, что многие заболевания на начальной стадии развития легко поддаются лечению, не оставляя осложнений после себя.
Проникновение и размножение микроорганизмов чаще всего происходит при снижении иммунитета.
Из всех типов диплококка, наиболее распространенные Грамм плюс:
Важно проводить дифференциальную диагностику диплококка для определения вида бактерий.
Диплококки грамм плюс, что из себя представляют?
Стафило и стрептококки являются самыми встречаемыми из этого типа
Каждый из видов диплококка провоцирует патологические процессы.
Стрептококк находится в области пищеварительного тракта и путей органов дыхания.
Заражение им может происходить в любой возрастной категории.
Инфекция способна проявится в виде одышки, затрудненного дыхания.
Диплококки могут поражать верхние пути дыхательной системы.
Провоцирует такой процесс пневмококк.
Может вызывать расстройство микрофлоры кишечника.
Пневмококки могут стать причиной появления следующих заболеваний:
Стафилококк в некоторых случаях вызывает патологические процессы в организме.
При этом страдает печень, легкие желудок и кишечник.
Некоторые разновидности бактерий стафилококковой группы, возможно, отнести к бактериям являющимся условно-патогенными.
Это означает, что они находятся в организме долгое время без каких либо нарушений в стоянии здоровья.
Диплококки грамм минус
Бактерии, имеющие тип грамотрицательные, определяются при исследовании мазка на флору.
Довольно часто гонококки являются возбудителями венерического заболевания.
Гонококк является возбудителем такой инфекции мочеполовой системы, как гонорея.
Вызывает процесс воспаления на слизистой мочеполовых путей.
При заболевании можно обнаружить характерный симптом в виде выделений гнойного характера.
Как отличить диплококк грамм плюс и грамм минус?
Определить тип диплококка можно только после специального окрашивания и последующего изучения микроорганизма под микроскопом.
Поражение организма любым видом диплококка может быть опасным.
Диплококки в мазке – причины
Что является основной причиной появления диплококков в мазке и развития гонореи?
Это их проникновение на слизистую извне (экзогенное инфицирование) с последующим размножением и накоплением.
Экзогенное инфицирование происходит преимущественно половым путем.
Во время незащищенного секса с больным гонореей человеком или бактерионосителем.
Использование презервативов на 99,9% исключает возможность появления диплококков в мазке.
О заболеваниях при которых
обнаруживают диплококки в мазке
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| Микроскопическое исследование отделяемого уретры | 1 д. | 500.00 руб. |
Диплококки в мазке у женщин
У женщин исследование мазка на микрофлору, в том числе и на наличие диплококков, обычно назначает врач гинеколог.
Он проводит забор материала для исследования во время гинекологического осмотра из трех точек.
Это уретра (мочеиспускательный канал), влагалище и шейка матки.
У женщин выявление диплококков может указывать на острое, хроническое течение гонореи или бактерионосительство.
Зависит это от их количества в мазке и наличия клинической симптоматики гонореи (объемные выделения гнойного характера).
Для более точной диагностики патологического процесса назначается бактериологическое исследование.
Бакпосев дает возможность не только идентифицировать гонококки.
Но и определить их чувствительность к основным группам антибиотиков.
Диплококки в мазке у мужчин
У мужчин гонорея может также протекать в острой или хронической форме.
Нередко встречаются случаи бактерионосительства.
Тогда патологический процесс не развивается.
А диплококки в слизистой оболочке структур урогенитального тракта находятся в неактивном состоянии.
При бактерионосительстве мужчина остается заразным.
Микроорганизмы могут передаваться женщине во время незащищенного секса.
При всех вариантах течения инфекционного процесса в мазке могут встречаться диплококки.
Забор материала для исследования обычно проводит врач уролог, андролог или дерматовенеролог.
Биоматериал берут при помощи стерильного зонда со слизистой оболочки уретры.
Для уточнения диагноза также может применяться бактериологическое исследование.
В неясных диагностических случаях у мужчин может проводиться исследование мочи и спермы.
Оно направлено на выявление гонококков во внутренних половых органах (простата, яички или их придатки) или мочевом пузыре.
После установления диагноза назначается терапия, направленная на уничтожение диплококков в структурах урогенитального тракта.
Их исчезновение из мазка является критерием выздоровления.
Для лечения применяются антибиотики, относящиеся к полусинтетическим пенициллинам или цефалоспоринам.
Посев на диплококки
Определить наличие диплококков позволяет исследование мазка.
Перед тем как выполнить анализ, доктор проводит осмотр.
Выясняется наличие сопутствующих заболеваний, характерных для диплококковой флоры.
По результатам осмотра, наличия жалоб, специалист направляет на необходимые исследования.
Одними из таких анализов является мазок на диплококки.
Его берут из влагалища или уретры.
После того, как материал был взят, его изучают под микроскопом и определяют наличие микроорганизмов.
Кроме этого, проводят посев на специальные питательные среды.
После культивирования бактерий в термостате, изучают характерный рост колоний на среде.
Посев позволяет лаборанту выявить чувствительность бактерий к антибактериальным средствам.
Что делать если в мазке появились диплококки?
Наличие в мазке кокковой флоры является причиной патологического процесса в органах.
Если обнаружили диплококки, необходимо начать лечение.
При расшифровке результата, доктор разъяснит диагноз.
Часто пациенты начинают паниковать, полагая, что диплококки это точно гонорея.
Однако гонококк является внутриклеточной бактерией и диагноз «гонорея» ставиться только при наличии такого типа возбудителя.
Как лечить диплококки в мазке?
Основу схемы лечения составляют антибактериальные лекарственные средства.
Следует отметить! Курс лечения и вид препарата назначается врачом.
Учитывают результаты диагностического исследования, устойчивость возбудителя к препарату
Самолечение может усугубить течение заболевания.
Антибиотики при диплококках в мазке могут назначаться в таблетированной форме, в виде инъекций или спринцевания.
Каждая из методик введения антибиотиков оказывает воздействие на возбудителя.
Применяются они в зависимости от стадии патологического процесса и индивидуальных особенностей организма.
При подозрении на менингококк, лечение проводят в экстренном порядке, при помощи универсальных антибактериальных средств.
При этом курс терапии проводится в стационаре.
Какие таблетки пить, если обнаружены диплококки в мазке?
При поражении менингококком специалист, как правило, может выписать Ампициллин или Бензилпенициллин.
Чтобы нормализовать общее состояние, вводятся водно-солевые растворы.
При не своевременном лечении возможен летальный исход.
Самым известным венерическим заболевание является гонорея.
Эта болезнь может протекать в бессимптомной форме.
При этом происходит процесс поражения слизистых оболочек органов мочеполовой системы.
Лечение гонококковой инфекции проводится при помощи антибиотиков.
Как правило, такими препаратами являются Доксициклин и азитромицин.
Возможно применение цефтриаксона.
Курс лечения составляет около недели.
Могут проводиться инстилляции, при диплококках в мазке.
При этом вводятся в уретру антисептические препараты.
Методика позволяет справиться с половыми инфекциями.
Помимо антибиотикотерапии назначаются анальгетики, они помогают снять болезненные ощущения.
Для устранения воспаления и гиперемии, применяют противовоспалительные препараты.
Если лечение проводилось комплексно, то выздоровление наступает спустя короткий промежуток времени.
После того как курс приема препаратов был пройден, необходимо сдать контрольные анализы после лечения, если были диплококки в мазке.
Исследование проводят спустя пару недель после отмены терапии.
Отсутствие диплококков в контрольном исследовании говорит о полном выздоровлении.
Наличие бактерий в анализе требует повторного прохождения исследования.
К кому обратится, если выявлены диплококки в мазке?
Что пройти обследование необходимо записаться на прием к венерологу.
Этот специалист ведет прием в частном или государственном кожно-венерологическом диспансере.
Профилактика диплококка
Профилактика является общей для всех видов заболеваний, которые вызываются диплококками.
Исключением является менингококк.
Он имеет специфические профилактические мероприятия.
В качестве профилактики менингококка проводят вакцинацию.
Такие меры профилактики имеют очень эффективное действие только при условии, что лечение после заражения будет проводиться своевременно.
Отсутствие курса терапии имеет высокий процент смертности.
Чтобы предупредить заражение через половые контакты, необходимо применять барьерные контрацептивы.
Они позволяют снизить риск появления болезни.
Внимание! Частая смена полового партнера является причиной заражения.
Если появились признаки патологического процесса, следует обязательно посетить врача и пройти лечение.
При необходимости сдать мазок обращайтесь к автору этой статьи – венерологу в Москве с 15 летним опытом работы.
Вагиниты, вызванные условно-патогенной микрофлорой: рекомендации для практикующих врачей
Сведения об авторе:
Пустотина Ольга Анатольевна, доктор медицинских наук, профессор кафедры акушерства, гинекологии и репродуктивной медицины ФПК МР РУДН Адрес: 117198 Москва, ул. Миклухо-Маклая д. 6, телефон 8 (495) 787-38-27, email: rudn@rudn.ru Pustotina Olga Anatolievna, Doctor of Medicine, Professor of The department of Obstetrics, Gynecology and Reproductive Health, Peoples’ Friendship University of Russia. Address: 117198 Moscow, Mikluho-Maklaya str, 6. Phone 8(495)7873827
Нормальная микрофлора женских половых органов
Таким образом, во влагалище здоровых женщин репродуктивного возраста общая численность бактерий составляет 105-106 КОЕ/мл выделений, 95% которых представлены лактобактериями и только 5% формируется представителями других видов аэробных и анаэробных УПМ.
Вагиниты, вызванные УПМ
Вагиниты бывают воспалительного и невоспалительного характера. Воспалительные вагиниты в зависимости от вида возбудителя разделяют на неспецифические и специфические. К специфическим относятся трихомонадный, хламидийный, гонококковый и грибковый вагинит (вагинальный кандидоз), при обнаружении любых других УПМ вагинит является неспецифическим. Невоспалительный вагинит называется бактериальным вагинозом. Бактериальный ваги- ноз, неспецифический вагинит и вагинальный кандидоз объединяют вагиниты, вызванные УПМ.
Бактериальный вагиноз не относится к инфекциям, передаваемым половым путем (ИППП), но связан с сексуальной активностью женщины и может вызывать симптомы уретрита у мужчин. Происходящие во влагалищном биотопе изменения облегчают восходящее инфицирование ИППП: гонококками, хламидиями, трихо- монадами, ВИЧ-инфекцией и др. Кроме того, накапливаясь в большом количестве, УПМ проникают в полость матки, вызывая хроническую воспалительную реакцию, приводя к бесплодию, невынашиванию беременности и снижению эффективности программ ЭКО [7, 8].
Вагинальный кандидоз-это воспаление слизистой оболочки влагалища, вызванное дрожжевыми грибами рода СапсНс1а, которое встречается у 5-10% женщин репродуктивного периода. Развитие кандидоза в основном расценивают как вторичную эндогенную инфекцию, резервуаром которой является желудочно-кишечный тракт. Основными причинами, способствующими проникновению грибов из аногенитальной области во влагалище и их интенсивному размножению, является прием антибиотиков, глюкокортикоидов, потребление пищи с большим количеством углеводов. Предрасполагающими к заболеванию факторами служат ожирение, сахарный диабет и нарушение правил личной гигиены 9.
Факторы риска вагинитов, вызванных УПМ
Устойчивость экосистемы влагалища определяется факторами эндогенного и экзогенного происхождения. К развитию дисбиотических процессов в вагинальном микроценозе наиболее часто приводят: стресс, лечение антибиотиками, гормональная терапия, эндокринные и аллергические заболевания, снижение иммунной защиты организма, хронические запоры, инфекция мочевых путей. Уменьшение доли лактобацилл и повышение рН в содержимом влагалища происходит при повреждениях эпителиального покрова в результате полового акта, трещин, расчесов, при чрезмерной гигиене наружных половых органов. Нередко женщины при появлении неприятного запаха из половых путей прибегают к спринцеванию. Спринцевание не имеет ни гигиенического, ни профилактического, ни лечебного эффекта, а усугубляет дис- биоз и является фактором риска воспалительных заболеваний органов малого таза. Нарушение экосистемы влагалища может возникать после полового акта вследствие действия спермы с высоким уровнем рН, при частой смене половых партнеров, во время аногенитальных контактов, при использовании некоторых спермицидов. Длительное маточное кровотечение, инородные тела во влагалище (тампоны, пессарии, швы при истмико-цервикальной недостаточности) нередко также сопровождаются патологическими выделениями из половых путей [4, 6, 7, 9].
Клиника и диагностика вагинитов, вызванных УПМ
В основе вагинитов, вызванных УПМ, лежит уменьшение колоний лактобактерий, в результате которого изменяется рН вагинальной среды с кислой на щелочную и создаются условия для разрастания УПМ и их адгезии на освобождающийся эпителий слизистой оболочки влагалища.
Все происходящие изменения вагинального биотопа объединяются диагностическими критериями Амселя: появление специфических белей из половых путей, увеличение рН вагинального отделяемого, «рыбный» запах и наличие «ключевых клеток», представляющих собой эпителиальные клетки, порытые сплошным слоем различных микроорганизмов. По последним данным, даже наличие двух критериев из четырех позволяет установить нарушение вагинального микробиоценоза [5].
Кроме того, возбудители ИППП, такие как хламидии, трихомонады, гонококк и Мусор1а5та депйаПит, также могут колонизировать генитальный тракт, не нарушая нормальный рост лактобактерий и не изменяя рН влагалищного содержимого, в следствие чего до 90% случаев инфицирования ИППП протекают бессимптомно. Поэтому международные и отечественные эксперты 14 рекомендуют дополнительно к микроскопическому исследованию, обладающему низкими диагностическими возможностями в отношении облигатных патогенов, использовать метод полимеразной цепной реакции (ПЦР) для выявления антигенов хламидий, трихо- монад, гонококка и Мусор1а5та депИаИит в отделяемом половых путей.
Таким образом, окончательный диагноз вагинитов, вызванных УПМ, устанавливается при наличии у женщины жалоб на патологические вагинальных выделения и данных микроскопического исследования, и только после исключения ИППП методом ПЦР.
Лечение вагинитов, вызванных УПМ
Первый этап: Противомикробная терапия.
Препаратами выбора для лечения бактериального вагиноза являются производные нитроимидазола и линкозамиды, которые наиболее активно подавляют размножение анаэробной микрофлоры:
Исследования показали, что ни у одной из схем нет преимуществ в эффективности терапии [7], однако при местном использовании значительно реже возникают побочные эффекты [16].
Для лечения неспецифического вагинита рекомендуется использовать клин- дамицин (300 мг 2 р/сут 7 дней, вагинальный крем 2% 5г 7 дней, свечи 100 мг вагинально 3 дня). В сравнении с производными нитроимидазола (метронидазол, тинидазол, орнидазол), он имеет более широкий спектр действия, включающий не только анаэробные, но и аэробные грамположительные и грамотрицательные бактерии [3, 12, 13, 17, 18].
В последние годы опубликованы результаты крупных рандомизированных контролируемых исследований, показавших высокую эффективность лечения нарушений вагинального микробиоценоза еще двумя антибиотиками широкого спектра действия: рифаксимина (250 мг вагинально 5 сут) [19] и нифуратела (250 мг вагинально 10 сут) [20].
Следует отметить, что все выше представленные антибактериальные средства, обладая выраженной подавляющей активностью в отношении УПМ, не влияют на жизнедеятельность полезных молочно-кислых бактерий [15, 19, 20].
Терапия вагинального кандидоза проводится антимикотиками, среди которых препаратами первой линии являются азолы для интравагинального применения (имидазолы):
и азолы для приема внутрь (триазолы):
При остром неосложненном вагинальном кандидозе, вызванном СапсМс1а а1Ысап5, все препараты местного и системного действия одинаково эффективны.
В случаях рецидивирования процесса длительность и количество курсов увеличивается, при этом необходимо идентифицировать вид кандидозной инфекции и исключить возможные факторы риска [10,12-14].
Антисептики:
В настоящее время получено множество доказательств эффективности терапии вагинитов, вызванных УПМ, различными антисептическими средствами, такими как:
Все антисептики обладают широким неспецифическим спектром действия и подавляют рост аэробных и анаэробных микроорганизмов, а также грибов рода СапсМс1а, при этом не влияя на жизнедеятельность колонии лактобактерий [15].
Наибольшая доказательная база (уровень доказательности 1А) продемонстрирована для деквалиния хлорида (флуомизина). В крупномасштабных многоцентровых рандомизированных зарубежных [21 ] и отечественных исследованиях (БИОС-1/М) [18, 22, 24] с участием 321 и 640 пациенток, соответственно, деквалиния хлорид показал сопоставимую эффективность с действием клиндамицина при лечении вагинитов, вызванный УПМ, при значительно лучшей переносимости и меньшей частоте развития кандидоза. Кроме того, вагинальные таблетки деквалиния хлорида обладают хорошей всасываемостью и меньшей текучестью в сравнении с хлоргексидином, поэтому назначаются один раз в сутки, не вызывая аллергических и других побочных эффектов, характерных для повидон-йода, при этом более эффективно уменьшая количество «ключевых клеток» и ПЯЛ в вагинальном мазке [18, 22].
Второй этап: восстановление микробиоценоза
Одной из причин хронизации процесса являются бактериальные пленки, формирующие невосприимчивость микроорганизмов к действию антибактериальных и антисептических средств [23]. В результате уровень излеченности через 3 мес составляет 60-70% и еще ниже через 6 мес [6]. Значительное повышение эффективности терапии вагинитов происходит после проведения второго этапа, направленного на восстановление нормального микробиоценоза [22, 23, 25].
Наилучшие результаты продемонстрировало применение пробиотиков, содержащих живые лактобактерии. Они не только подавляют рост УПМ, ассоциированных с бактериальным вагинозом и неспецифическим вагинитом, за счет образования молочной кислоты, перекиси водорода и бактериоцинов, но и способны разрушать образованные ими биопленки, а также модулируют иммунный ответ и способствуют размножению колоний эндогенных лактобактерий [4, 12, 19, 24, 26, 27].
В качестве дополнительного фактора, улучшающего состояние вагинального микробиоценоза после антимикробной терапии, является применение вагинальных таблеток аскорбиновой кислоты. [28]. В то же время, применение исключительно пробиотиков и/или закисления вагинальной среды без предшествующей антимикробной терапии для лечения вагинитов, вызванных УПМ, недостаточно [7].
Лечение вагинитов, вызванных УПМ, у беременных
Нарушение вагинального микробиоценоза у беременных достоверно сопряжено с повышенным риском преждевременных родов, восходящего инфицирования плода и послеродовых гнойно-септических осложнений [1,8, 29-31 ].
Согласно зарубежным рекомендациям [12, 13] терапия бактериального вагино- за и неспецифического вагинита у беременных женщин не отличается от таковой у небеременных. Препаратом первой линии считается метронидазол для системного и местного применения. При осложненном течении беременности и высоком риске преждевременных родов более эффективным считается назначение клиндамицина, обладающего более широким спектром активности 32. При этом терапию нарушений биоценоза влагалища необходимо проводить с самых ранних сроков беременности [36].
В отечественных рекомендациях [14] антибиотики из группы нитроимидазола и линкозамидов противопоказаны в первом триместре, их применение возможно только местно после 12 нед беременности. Поэтому препаратами выбора для беременных являются вагинальные антисептики широкого спектра действия. Среди антисептических средств только у деквалиния хлорида безопасность применения на любом сроке беременности и в период грудного вскармливания подтверждена в масштабных многоцентровых исследованиях [18, 21, 22, 24]. Беременным с вагинальным кандидозом показано местное применение азолов (клотримазол, миконазол, терканозол и др.) 13. В случаях неэффективности терапии предусмотрено интравагинальное назначение полиенов (натамицин, нистатин) 15. В дальнейшем для профилактики рецидивов вагинальных выделений беременным назначаются пробиотики и средства, подкисляющие вагинальную среду [28, 36].
В заключение хочется отметить, что вагинальный микробиоценоз напрямую связан с состоянием здоровья женщины. Любые нарушения гомеостаза могут сопровождаться патологическими выделениями из половых путей, которые нередко бывают кратковременными, и после нормализации общего состояния самостоятельно проходят. В случаях рецидивирования процесса основной задачей врача является не поиск и идентификация возможных возбудителей, которых при вагинитах, вызванных УПМ, как правило множество, а выяснение причин, приведших к длительному течению заболевания. Для постановки правильного диагноза достаточно простой микроскопии вагинального мазка и метода ПЦР для исключения строгих патогенов. При рецидивирующих патологических вагинальных выделениях необходим также тщательный сбор анамнеза для выявления всех возможных факторов риска, только после устранения которых достигается полноценное восстановление вагинального микробиоценоза.
Список использованной литературы
1. Гуртовой Б.Л., Кулаков В.И., Воропаева С.Д. Применение антибиотиков в акушерстве и гинекологии. – М.: Триада-Х, 2004. – 176с.
2. Sweet RL, Gibbs RS. Infectious diseases of the female genital tract. – 5th ed. Lippincott Williams Wilkins, 2009. 469p.
4. Радзинский В.Е. Бактериальный вагиноз. В кн. Шейка матки, влагалище, вульва. Физиология, патология, кольпоскопия, эстетическая коррекция: руководство для практикующих врачей / Под ред. С.И. Роговской, Е.В. Липовой. – М.: Издат журнала StatusPraesens, 2014. – С.249-280.
5. Mittal V, Jain A, Pradeep Y. Development of modified diagnostic criteria for bacterial vaginosis at peripheral health centres in developing countries/ J Infect Dev Ctries. 2012; 6(5): 373-377.
6. Verstraelen H, Verhelst R. Bacterial vaginosis: an update on diagnosis and treatment/ Expert Rev Anti Infect Ther. 2009;7:1109–1124.
7. Donders GG, Zodzika J, Rezeberga D. Treatment of bacterial vaginosis: what we have and what we miss/ Expert Opin Pharmacother. 2014;15(5): 645-657.
8. Leitich H, Bodner-Adler B, Brunbauer M. et al. Bacterial vaginosis as a risk factor for preterm delivery: a meta-analysis/ Am J Obstet Gynecol. 2003;189: 139–147.
9. Filler SG. Insights from human studies into the host defense against candidiasis/ Cytokine. 2012; 58(1): 129-132.
10. Байрамова Г.Р. Рецидивирующий вульвовагинальный кандидоз: автореф. дис. докт.мед.наук.– М., 2013.
11. Роговская С.И., Липова Е.В., Яковлева А.Б. Вульвовагинальные микозы. В кн. Шейка матки, влагалище, вульва. Физиология, патология, кольпоскопия, эстетическая коррекция: руководство для практикующих врачей / Под ред. С.И. Роговской, Е.В. Липовой. – М.: Изд-во журнала StatusPraesens, 2014. – С.281-308.
12. CDC. Sexually Transmitted Diseases Treatment Guidelines 2010. http://www.cdc.gov/std/treatment/2010/pid.htm
13. Sherrard J, Donders G, White D. European (IUSTI/WHO) Guideline on the management of vaginal discharge in women reproductive age. 2011.
14. Клинические рекомендации РОАГ. Акушерство и гинекология. – 4-е изд./ под ред. В.Н. Серова, Г.Т. Сухих. – М.: ГЭОТАР-Медиа, 2014. – 1024с.
15. Профилактика, диагностика и лечение инфекций, передаваемых половым путем: рук-во для дерматовенерологов, акушеров-гинекологов, урологов и семейных врачей. – М.:Институт здоровья семьи, 2008.
16. Mikamo H, Kawazoe K, Izumi K, et al. Comparative study on vaginal or oral treatment of bacterial vaginosis / Chemotherapy. 1997; 43:60-68.
17. Практическое руководство по антиинфекционной химиотерапии// Под ред. Л.С. Страчунского, Ю.А. Белоусова, С.Н. Козлова. – М., 2007. – 462с.
18. Подзолкова Н.М., Никитина Т.И. Сравнительная оценка различных схем лечения больных с бактериальным вагинозом и неспецифическим вульвовагинитом // Рос вестник акуш гинекол, 2012.- №4. – С.75-81.
19. Donders GG, Guaschino S, Peters K, et al. A multicenter, double-blind, randomized, placebocontroled study of rifaximin for the treatment of bacterial vaginosis/ Int J Gynaecol Obstet. 2013; 120:131-136.
21. Weissenbacher ER, Donders G, Unzeitig V. et al. Fluomizin Study Group. A comparison of dequalinium chloride vaginal tablets (Fluomizin®) and clindamycin vaginal cream in the treatment of bacterial vaginosis: a single-blind, randomized clinical trial of efficacy and safety. Gynecol Obstet Invest.
2012; 73: 8–15.
23. Swidsinski A, Verstraelen H, Loening-Baucke V. et al. Presence of a polymicrobial endometrial biofilm in patients with bacterial vaginosis/ PLoS One. 2013;8:e53997.
25. McMillan A, et al. Disruption of urogenital biofilms by lactobacilli / Colloids Surf B Biointerfase,2011; 86(1): 58-64.
26. Larsson PG, Stray-Pedersen B, Ryttig KR, Larsen S. Human lactobacilli as supplementation of clindamycin to patients with bacterial vaginosis reduce the recurrence rate; a 6-month, double-blind, randomized, placebo-controlled study./ BMC Women Health, 2008;15(8):3.
27. Ya W, Reifer C, Miller L E. Efficacy of vaginal probiotic capsules for recurrent bacterial vaginosis: a double blind, randomized, placebo-controlled study. Am J Obstet Gynecol. 2010; 203:1200–1208.
28. Zodzika J, Rezerberga D, Donders G. et al. Impact of vaginal ascorbic acid on abnormal vaginal microflora / Arch Gynecol Obstet 2013; 288: 1039-1044.
29. Bothuyne-Queste E, et al. Is the bacterial vaginosis risk factor of prematurity? Study of a cohort of 1336 patients in the hospital of Arras/ J Gynecol Obstet Biol Reprod. 2012; 41(3): 262-270.
30. Pustotina OA, Bubnova NI, Yezhova LS. Pathogenesis of hydramnios and oligohydramnios in placental infection and neonatal prognosis /J mat-fetal&neonat med. 2008; 21(1): 267-271.
31. Pustotina OA. Urogenital infection in pregnant women: clinical signs and outcome /J Perinat Med, 2013; 41:135.
32. Simcox R, Sin WT, Seed PT, et al. Prophylactic antibiotics for the prevention of preterm birth in women at rick: a meta-analysis/ Aust N-Z J Obstet Gynaecol. 2007; 47: 368-377.
33. McDonald HM, Brocklehurst P, Gordon A. Antibiotics for treating bacterial vaginosis in pregnancy/Cochr Database Syst Rev. 2007. N1.P.CD000262.
34. Lamont RF, Duncan SLB, Mandal D, et al. Intravaginal clindamycin to reduce preterm birth in women with abnormal genital tract flora/ Obstet Gynecol. 2003;101:516–522.