Воспаление пальцев руки, или панариций
Воспаление пальцев на руках в медицине называется панарицием. Обычно заболевание проявляется как гнойный нарыв на пальцах рук или ног, как правило, абсцесс локализуется около ногтевой пластины. Пораженное место отекает, краснеет, внутри начинает формироваться воспалительный процесс.
Чаще всего патология развивается посредством занесения заражения в ранку через трещины и микротравмы кожного покрова. Как правило, это травмы, порезы, ушибы, занозы. Иногда причиной развития гнойного нарыва являются банальные заусенцы, оторванные до крови. Если вовремя не заняться лечением, обычный гнойничок может превратиться в серьезную рану.
Виды панариция по месту локализации
В зависимости от расположения нагноения медики разделяют панариций на несколько категорий:
Симптомы
Симптомы могут разниться в связи с тем, насколько глубоко инфекция проникла в ткани. Заболевание начинается с нескольких стадий. В начале происходит инфицирование тканей, с заносом микробной инфекции.
На этой стадии панариций протекает иногда незаметно, не причиняя никаких болей. Через несколько дней пораженное место краснеет, набухает, становиться горячим на ощупь. Появляются характерные боли, сопровождающие нарывание ранки. На последней стадии формируется гнойный фурункул, поражаются суставы фаланги. Затяжные формы панариция лечатся хирургически.
Некоторые характерные симптомы:
Способы лечения панариция
На первых порах лучше всего прибегнуть к консервативным методам лечения, так как они могут достаточно быстро остановить проникновение гноя в глубокие слои пальца. Методы лечения должны быть оговорены с врачом-хирургом.
На поздних стадиях панариций лечат антибактериальными препаратами, которые подавляют гнойный процесс. В некоторых ситуациях приходиться прибегать к хирургическому вскрытию раны. Образование стойкого абсцесса требует немедленного обращения к врачу, в таком случае не стоит заниматься самолечением, это может быть опасно.
Панариций (гнойный нарыв на пальце): причины, диагностика, лечение
Панариций – гнойный воспалительный процесс в области ногтевого ложа или с ладонной стороны пальцев рук. Гораздо реже встречается панариций на пальцах стопы.
Причины заболевания
Причины возникновения панариция разнообразны. Стоит отметить, что чаще всего панариций пальца наблюдается у лиц молодого трудоспособного возраста. Это связано с особенностями их трудовой активности.
На развитие гнойного нарыва на пальце могут повлиять следующие патологические состояния:
Клиническая картина панариция
Нарыв на пальце возле ногтя развивается достаточно быстро и проявляется ярко выраженным болевым синдромом. Кожа в области поражения быстро отекает, становится горячей на ощупь и приобретает красную окраску, которая постепенно переходит в синюшную (по мере нарастания отека и сдавливания вен).
Выделяют несколько разновидностей гнойного воспаления. Виды панариция:
Возможные осложнения
Изначально данное заболевание может показаться безобидным. Однако осложнения панариция очень серьёзные. Поверхностные формы очень быстро распространяются на нижележащие ткани. И после того как гнойный компонент достигает синовиальных влагалищ сухожилий, процесс может распространяться выше по руке (или ноге), что представляет серьезную угрозу для здоровья. В первую очередь она связана с развитие разлитого гнойного воспаления в организме и сепсиса (наличия бактерий в крови, которые с легкостью проникают во внутренние органы и поселяются там).
Лечение
Как лечить панариций? Независимо от формы лечение панариция – хирургическое. Для того, чтобы эвакуировать гнойный экссудат, необходимо вскрытие панариция. В условиях стерильной перевязочной хирург производит рассечение мягких тканей в области поражения, удаляет гнойное содержимое и при необходимости устанавливает дренаж, который в дальнейшем обеспечит отток скапливаемой жидкости в ране.
Профилактика
Профилактика панариция заключается в соблюдении гигиены рук и ног, а также применении средств индивидуальной защиты при работе с острыми инструментами. Отдыхая на природе, категорически запрещается ходить босиком.
Где сделать операцию?
Сделать операцию при панариции в Санкт-Петербурге можно в нашем многопрофильном медицинском центре «МедПросвет». Вас проконсультируют квалифицированные специалисты и безболезненно и быстро проведут операцию.
Записаться на прием и ознакомится с ценами можно прямо на этой странице, также уточнить цены, получить дополнительную информацию и записаться на операцию можно у администратора по телефону.
Местное лечение гнойных ран
Местное лечение – один из самых древних способов лечения гнойных ран. В настоящее время основным методом лечения гнойных ран, в т.ч. гнойных ран при сахарном диабете, является радикальная хирургическая обработка с последующим пластическим закрытием раневого дефекта. Однако в ряде случаев при оперативном вмешательстве не всегда удается адекватно удалить все нежизнеспособные ткани. В этой ситуации, для подготовки нагноившейся раны к кожной пластике или её спонтанного заживления, местной терапии отводится важная роль.
Основной принцип при консервативном лечении гнойных ран – направленное применение перевязочных средств с дифференцированным действием на раневой процесс с учетом его фазы и особенностей течения.
Течение первой фазы раневого процесса неоднородно и может проявляться, как ограниченными сухими некрозами, струпом, так и обильно экссудирующей раной. Задачами лечения в первой фазу являются: подавление инфекции в ране, активизация процессов отторжения некротических масс, сорбция и эвакуация раневого отделяемого.
В первую фазу раневого процесса в качестве местного лечения гнойных ран наиболее часто применяются препараты из группы антисептиков (йодофоры, пронтосан, лавасепт) и мазей на гидрофильной основе (левомеколь, диоксиколь). При лечении сильноэкксудирующих гнойных ран целесообразно применение биологически активных перевязочных средств из группы дренирующих сорбентов (диотевин, анилодиотевин). При слабой экксудации раны с формированием сухих некрозов возможно комбинирование дренирующих сорбентов с гидрогелеавыми повязками (Гидросорб, Супрасорб G, АПОЛЛО-ПАК) (рис.1).
Рис.1 Лечение пациента с ожоговой раной голени с помощью гидрогелевых повязок
При наличии в ране участков влажных некрозов в качестве местной терапии используются альгинаты кальция (Сорбалгон, Супрасорб А, Альгисайт) для скорейшего отторжения омертвевших тканей (рис.2).
Рис.2 Местное лечение гнойной раны у больного с диабетической стопой
проводится повязкой «сорбалгон»
После очищения раны от некрозов, появления грануляций, ликвидации перифокального воспаления и инфильтрации тканей необходимо решать следующие задачи: подавление инфекции в гнойной ране, создание оптимальных условий для роста грануляционной ткани и эпителизации, стимулирование репаративных процессов, подготовка к пластическому закрытию раневого дефекта.
Рис. 3 Структура современных раневых покрытий
Во вторую и третью фазы раневого процесса лечение гнойных ран продолжают мазями на водорастворимой и гидрофильно-эмульсионной основе (Винилин, Актовегин, Солкосерил, облепиховое масло), стимулирующими раневыми покрытиями (Коллахит) (рис.4), гидрогелями (Гидросорб, АППОЛО ПАК, Супрасорб G) и гидрокаллоидами (Гидроколл, Супрасорб Н). Его осушествляют до полной эпителизации раны или кожной пластики.
Рис.4. Раневое покрытие «коллахит»
Таким образом, местное лечение гнойных ран с дифференцированным применением современных перевязочных средств с учетом фазы и характера раневого процесса позволяет в скорейшие сроки подготовить рану к кожной пластики, а при невозможности ее выполнения в кротчайшие сроки добиться полной эпителизации раневого дефекта.
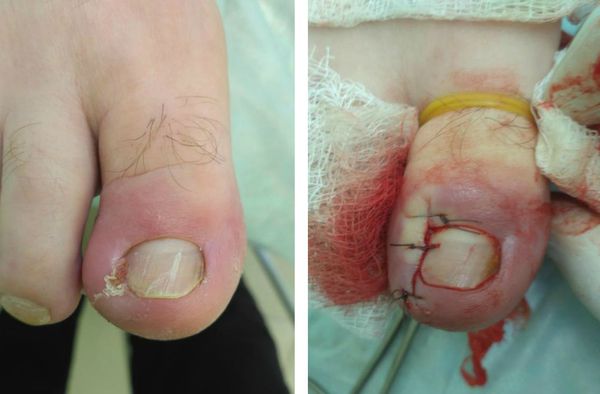
Что такое вросший ноготь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Костромин Р. А., хирурга со стажем в 5 лет.
Определение болезни. Причины заболевания
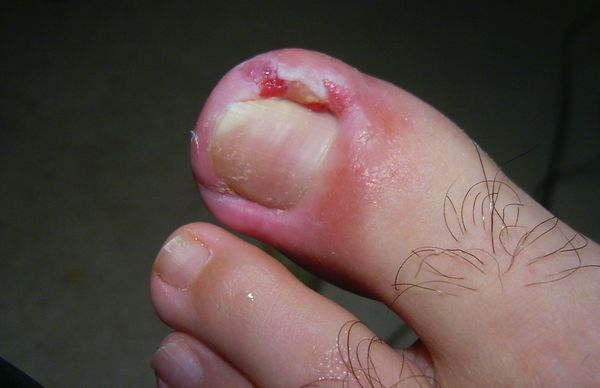
Вросший ноготь, или онихокриптоз — это заболевание, при котором ногтевая пластинка врастает в боковой край околоногтевого валика. Ткани вокруг ногтя воспаляются, краснеют, появляется болезненный отек с гноем. Чаще всего онихокриптозом поражаются большие пальцы стоп. В начальной стадии проявляется болью при ходьбе, а в дальнейшем неприятные ощущения не проходят и в состоянии покоя. При отсутствии специализированного лечения заболевание часто рецидивирует. Периоды воспаления сменяются периодами ремиссии годами, а лекарственное лечение (противовоспалительная, антибактериальная терапия) дает кратковременный эффект.
Основные причины возникновения заболевания:
Симптомы вросшего ногтя
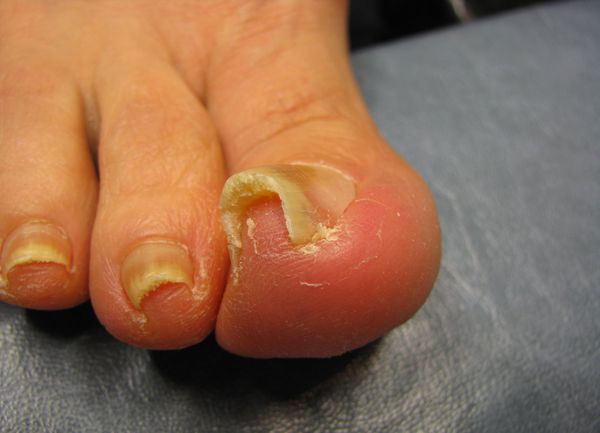
Жалобы при обращении к врачу чаще всего одни и те же: боль в области большого пальца стопы, которая появилась либо без видимой причины, либо после травмы или ношения неудобной обуви. Для заболевания характерно усиление интенсивности боли, отёк и гиперемия околоногтевого валика, появление гноя и разрастание грануляций, называемых «дикое мясо» (в связи со схожестью по цвету с сырым мясом).
Клинически выделяют три стадии развития заболевания [3] :
Все стадии развития заболевания могут осложняться воспалительным процессом.
Патогенез вросшего ногтя
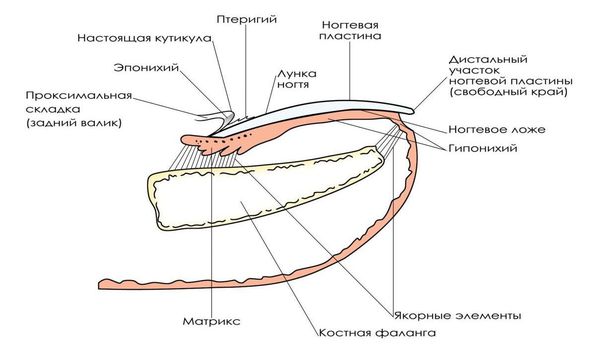
Рост ногтя происходит постоянно, в течение всей жизни человека. Скорость роста составляет около 0,1 мм в сутки, ноготь полностью обновляется через 100 дней.
Ногтевая пластинка образуется в герминативной зоне (матрикс) и в дальнейшем продвигается по ногтевому ложу. При удалении части ногтевой пластинки и сохранении матрикса ноготь вырастет вновь и вызывает те же проблемы, происходит рецидив заболевания.
Классификация и стадии развития вросшего ногтя
Классификация Д.И. Муратова (1972) наиболее полно отражает причины и патогенез заболевания. Автор подразделяет течение заболевания на четыре степени тяжести [6] :
Первая степень: обычная форма ногтя, жалобы на боль в ногтевой фаланге пальца, умеренная отёчность и покраснение бокового валика на первом пальце стопы.
Вторая степень: форма ногтя выпуклая, его толщина колеблется в пределах 0,5-1 мм, виден врастающий край. Угол врастания ногтя варьирует от 15 до 30 градусов.
Третья степень: ноготь принимает башневидную форму, края глубоко врастают в окружающие ткани. Толщина ногтевой пластины составляет 2,5 мм, а угол врастающего края достигает 30-45 градусов.
Четвертая степень: форма ногтя приобретает вид рога или когтя, его толщина более 2,5 мм, угол искривления врастающего края более 45 градусов, наблюдаются клинические симптомы трофических изменений матрикса, тканей ногтевого ложа и ногтя.
Осложнения вросшего ногтя
Осложнения при несвоевременном лечении вросшего ногтя связаны с развитием инфекционно-воспалительного процесса, который выражается в следующих патологических состояниях [7] :
Сахарный диабет, облитерирующий атеросклероз сосудов нижних конечностей и иммунодефицит повышают вероятность развития осложнений. Также к факторам риска относят курение, ожирение, старческий возраст. Снижение местных защитных реакций приводит к более частому выявлению микозов. Кроме того, длительно существующий вросший ноготь может стать причиной формирования фибром и злокачественных новообразований.
Диагностика вросшего ногтя
Диагностика вросшего ногтя начинается с выявления характерных жалоб, причин развития заболевания и предрасполагающих факторов. При осмотре врач устанавливает наличие анатомических особенностей, стадию развития заболевания, наличие осложнений, проводит сравнительный осмотр другой конечности.
При подозрении на возможность осложнений, а также для уточнения причин развития заболевания врач использует дополнительные методы диагностики:
Лечение вросшего ногтя
На начальном этапе развития заболевания назначается консервативное лечение с устранением предрасполагающих факторов заболевания. Рекомендуется уменьшение нагрузки на палец, ограничение ходьбы, ношение свободной обуви (по возможности ходьба без обуви), прикладывание холода к месту воспаления, гигиена стоп, исключение травматизации, компрессы с антисептическими растворами. Не рекомендуется применение мазей, таких как ихтиоловая мазь или мазь Вишневского. Если воспаление проходит, то больному рекомендуется соблюдать осторожность и при рецидиве воспаления снова обратиться к хирургу.
При неэффективности проводимой терапии, более поздней стадии заболевания или рецидивирующем течении показано хирургическое вмешательство.
Наиболее эффективные и часто применяющиеся хирургические операции:
Любая операция может производиться в условиях малой операционной, не требует длительной предоперационной подготовки и выполняется под местной анестезией. Раствор анестетика (новокаин, лидокаин) вводится в основание большого пальца. Полный анестезиологический эффект достигается через 7-10 минут после введения анестетика.
При правильном проведении анестезии операция по удалению вросшего ногтя абсолютно безболезненная и занимает от 10 минут, в зависимости от сложности и распространённости процесса. Перед анестезией врач обязан уточнить у пациента наличие аллергии на анестетик и другие лекарственные препараты. После операции накладывается тугая асептическая повязка с антисептиком. Перевязки в послеоперационном периоде достаточно проводить один раз в день под контролем врача. Швы снимаются на 7-14 сутки, в зависимости от объёма операции и способностей организма к восстановлению.
Вышеперечисленные методики требуют исключительно квалифицированного лечения. Если воздействие будет недостаточным, велика вероятность рецидива заболевания. В случае избыточного воздействия могут быть повреждены участки ростковой зоны, что вызовет стойкую деформацию ногтя на всю жизнь.
Отвечу на наиболее частые вопросы пациентов:
Прогноз. Профилактика
При своевременном обращении к врачу, правильном проведении операции и соблюдении необходимых рекомендаций риск рецидива остается достаточно низким.
Хирургическое лечение — самый эффективный способ лечения данного заболевания. Консервативные методы способны устранить проблему лишь на самых начальных стадиях [2] и используются с операцией в комплексе.
Операция по удалению вросшего ногтя обычно не требует особой подготовки и может проводиться в условиях частных медицинских центров. При правильном выборе анестезии она абсолютно безболезненная, занимает от 10 минут и имеет низкий процент рецидива. Операция устраняет заболевание, улучшает косметический эффект и повышает качество жизни пациента, не ограничивая его повседневную активность.
Для профилактики вросшего ногтя необходимо устранить причины его возникновения:
Помимо этого, рекомендуется корректировать сопутствующие заболевания: нормализовать сахар в крови при сахарном диабете, контролировать массу тела при ожирении, вылечить онихомикоз (грибок стопы), носить ортопедическую обувь при плоскостопии и силиконовые вкладыши при вальгусной деформации пальцев стопы.
Панариций пальца на руке, лечение. Цена операции в Москве
В своей жизни, пожалуй, каждый человек сталкивался с теми или иными болями, травмами и воспалением на пальце. Важно уметь отличать, когда это носит случайный, не опасный характер, а когда требуется срочное обращение к врачу. В этой статье мы попробуем разобраться в проблеме – что это, от чего появляется, как протекает, как отличить от других заболеваний, можно лечить в домашних условиях или нужно срочно обращаться к специалисту, какие лекарства можно применять?
Причины. От чего возникает?
Возбудителем чаще всего являются золотистый стафилококк, стрептококк. Возможна смешанная микрофлора, в том числе анаэробы. Для того чтобы микроорганизм внедрился, нужны входные ворота для инфекции. Это могут быть ссадины, царапины, раны, укусы и даже просто микротрещины кожи. Паронихия (поражение околоногтевого валика) нередко возникает после маникюра (фото).
Симптомы. Как развивается?
В области входных ворот (ранка, сорванный заусенец и т.п.) появляется небольшая болезненность. Вскоре в этом же месте появляется небольшое покраснение и отек. Далее быстро, в течение суток, воспалительные явления нарастают, боль усиливается, становится пульсирующей. При отсутствии лечения краснота и припухлость становятся ярко выраженными, могут переходить на соседние фаланги. Движения становятся резко болезненными. Боль может стать настолько выраженной, что мешает спать. Повышается температура тела, появляется общее недомогание (фото ниже, жгут наложен перед операцией).
Встречается и поражение пальца на ноге, но истинный панариций там бывает редко, чаще всего речь идет о вросшем ногте либо инфицированных ранах.
Различают поверхностные и глубокие формы заболевания.
К первым относятся:
В связи с особенностями анатомического строения пальца возможен быстрый переход из поверхностных форм в глубокие. Поэтому затягивание с квалифицированной помощью всегда имеет негативные последствия, вплоть до распространения гнойного воспаления на кость (остеомиелит).
Дифференциальная диагностика. На какие заболевания похож?
Панариций дифференцируют с артритом, рожей, лимфангоитом, эризипелоидом. При этих патологиях тоже бывают покраснение и припухлость, боль, ограничение движений. Самому разобраться во всех особенностях диагностики сложно. Поставить правильный диагноз может только врач.
Лечение. Чем лечить? Можно ли справиться в домашних условиях?
Начнем с того, что применение мази Вишневского, ихтиола недопустимо ни при каких обстоятельствах. Применение «народных средств» типа печеного лука, алоэ вызывает прогрессирование микробного воспаления. Если кому-то помогли эти средства, значит, речь шла не о панариции, а о каком-то другом заболевании, похожем на него.
При малейшем подозрении на панариций следует немедленно обратиться к хирургу. На самых ранних стадиях еще можно обойтись без хирургии. Назначают антибиотики, которые подавляют микрофлору и полуспиртовые повязки, которые снимают отек и обладают антисептическим действием. В ряде случаев на фоне терапии наступает выздоровление. При позднем обращении или при отсутствии эффекта от консервативной терапии показана операция.
Хирургическое лечение, ход операции
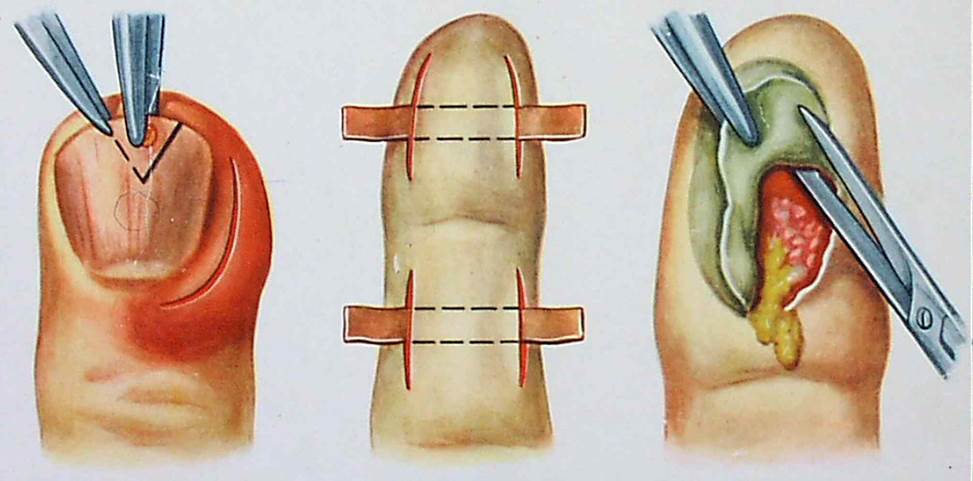
Задачей вмешательства является вскрытие и дренирование гнойника. Это делают под местной проводниковой анестезией, которая позволяет обезболить на 100%. При ограниченном процессе выполняют небольшой разрез, как например, при паронихии – видео ниже.
При подкожной или более глубокой локализации гноя объем вмешательства увеличивается:
После рассечения кожи гной выпускают наружу и производят ревизию полости.
Нежизнеспособные ткани аккуратно удаляют ножницами или специальной острой ложкой. Полость санируют антисептиками, дренируют марлевой турундой или выпускником из перчаточной резины и накладывают повязку с мазью «Левомеколь». Швы не показаны.
Если нагноение захватывает большую площадь, размер разреза увеличивается. В амбулаторных условиях можно оперировать только поверхностные формы панариция. Глубокие формы требуют госпитализации и нахождения в стационаре.
После операции. Перевязки. Последствия.
Первые перевязки бывают умеренно болезненны. Анестезия при них не применяется. Послеоперационную рану промывают антисептиками, меняют дренаж (марлевую турунду или резинку). Рана очищается, воспалительные явления стихают, начинаются процессы заживления. При неосложненном течении заживление происходит в течение 10 – 14 дней, иногда дольше.
При поверхностных формах каких-либо последствий, кроме наличия небольшого рубца, не наблюдается.
При глубоком поражении может быть ограничение подвижности, вплоть до полной потери функций.
Куда обращаться в Москве? Какого хирурга выбрать?
В таком большом городе, как Москва, существует множество лечебных учреждений, могущих оказывать помощь по этому профилю, в т.ч. и бесплатно в городских поликлиниках. Качество и результат больше зависят не от самой клиники, а от доктора, который будет заниматься с пациентом. Его знания и опыт играют ведущую роль в определении тактики, выставления показаний к операции, в качестве ее выполнения. Желательно, чтобы хирургический стаж был не менее 10 лет. Очень хорошо, если доктор работал в отделении гнойной хирургии стационара, а особенно в отделении по лечению заболеваний пальцев и кисти. Прежде, чем решиться на обращение, почитайте отзывы в интернете.