Гемосканирование крови
Каждый практикующий врач знает, как сложно найти причину заболевания. Часто приходится тратить на это много времени, сил и средств. В настоящее время появляются новые методы тестирования, помогающие выявить причину заболевания. Одним из таких методов является гемосканирование – темнопольная микроскопия нативной крови.
Разработал метод доктор Курт Грейндж (магистр нутрициологии, доктор философии в нутрициологии и доктор натуропатии Университета Клейтона). В чем же особенность этого метода? Прежде всего, микроскопия крови проводится при увеличении в 1800–2000 раз в присутствии пациента. Кровь не высушивается и не подкрашивается, за счет этого клетки крови, плазма и другие ее компоненты продолжают свою жизнь в течение некоторого времени (при определенных условиях до 5–7 дней). Исследование крови методом темнопольной микроскопии позволяет оценить количественный, качественный состав крови, функциональную активность ее компонентов, выявить наличие бактерий, грибов, вирусов, паразитов, простейших, а также включений в виде кристаллов холестерина, билирубина, мочевой кислоты, сахара и др. По совокупности всех выявленных в крови признаков можно с достаточно высокой достоверностью определить наличие у пациента тех или иных заболеваний или предрасположенность к ним.
Гемосканирование крови: как проводится
Микроскоп соединён с видеокамерой, которая выводит изображение на монитор, а также даёт возможность делать фото- и видеосъемку интересных объектов. Известно, что кровь выполняет очень важные функции в организме. Прежде всего, кровь – это транспортная система, которая соединяет работу всех органов и систем. Кровь взаимодействует с каждой клеткой организма, доставляя им кислород, биоактивные, питательные вещества, и выводит продукты жизнедеятельности, токсины и шлаки, которые выделяют клетки в процессе функционирования. Кровь транспортирует иммунные клетки в очаги воспаления или внедрения чужеродных агентов (инфекции, аллергенов), доставляет тромбоциты в очаги кровотечения. На состоянии и составе крови отражаются все патологические процессы, возникающие в организме – воспалительные, инфекционные, метаболические, иммунные, аллергические и др. При нарушении пищеварения, функции органов выведения (почки, кишечник, кожа и легкие), при дисбактериозе и паразитозе кровь закисляется, перегружается токсическими веществами, свободными радикалами.
Известно, что в норме кислотность (рН) крови равна 7,43. В этой среде клетки крови чувствуют себя комфортно, а различным бактериям, грибам, вирусам, личинкам паразитов среда требуется более кислая. Когда в крови накапливаются кислоты, мембраны эритроцитов под их воздействием меняют свой электрический заряд. Чем выше уровень рН крови, тем сильнее эритроциты склеиваются между собой. В кислой среде клетки крови теряют свою подвижность, уменьшается площадь поверхности эритроцитов, на которую прикрепляются молекулы кислорода. Это все ведет к снижению способности выполнять клеткам свои функции. А это приводит к развитию кислородного голодания, и прежде всего от этого страдают органы-мишени (головной мозг, сердце, почки, печень, красный костный мозг).
Состояние эритроцитов
Метод гемосканирования позволяет оценить состояние эритроцитов : их форму, размеры, подвижность в плазме, выявить наличие агрегации клеток. В норме эритроциты должны быть все одинакового размера, крупные, округлой формы, с чёткими краями, интенсивно окрашенные, не склеенные между собой, очень подвижные. Эти показатели свидетельствуют о здоровье эритроцитов и о нормальном кислотно-щелочном балансе крови.
Активность лейкоцитов, содержание эозинофилов и базофилов
При увеличении количества эозинофилов и базофилов можно судить о предрасположенности к аллергическим реакциям и наличии в организме паразитарной инвазии.
Что может «рассказать» количество тромбоцитов
Тромбоциты являются клетками свертывающей системы крови. Изменения количества, формы, агрегации тромбоцитов являются признаками нарушении гомеостаза: при кровопотерях, разрегулированности свертывающей системы, обезвоживании, смещении рН в кислую среду, острых инфекциях, анемиях, обменных нарушениях, синдроме внутрисосудистого свертывания. Увеличение количества тромбоцитов, их агрегацию вызывают провоцирующие и способствующие проявлению факторы: гипокинезия, ожирение, чрезмерные физические нагрузки, охлаждение, внутривенные манипуляции, прием гормональных противозачаточных препаратов.
Анализ состояния плазмы
Наличие кристаллов мочевой кислоты в крови
Наличие кристаллов мочевой кислоты в крови позволяет оценить уровень белкового обмена в организме, работу почек, печени. Мочевая кислота представляет собой побочный продукт усвоения белков. При•прохождении мочевой кислоты через печень, она перерабатывается в мочевину, после чего•почки выводят ее из организма. Нарушение метаболизма белков приводит к избыточному образованию мочевой кислоты, ее солей (уратов), формированию конкрементов в мочевыводящих путях, отложениям в суставных капсулах и суставных поверхностях.
О чем свидетельствуют соли ортофосфорной кислоты
Соли ортофосфорной кислоты в крови свидетельствуют о выраженном нарушении фосфорно-кальциевого обмена, дефиците кальция в организме, что опять же является предпосылками к развитию различных заболеваний. Фосфорная кислота образуется при утилизации белков, тяжелой физической нагрузке, употреблении продуктов с загустителями, ароматизаторами и т.п. Фосфорная кислота является «маркером» потерь кальция. Она насыщает себя•ионами кальция, и когда•организм•выводит ее, вместе с ней выбрасывает и накопившийся в ней кальций.
Нити фибрина
В кровяной плазме можно иногда наблюдать линии, похожие на следы царапин темного цвета – нити фибрина. Причиной появления таких полосок служит фибрин (компонент свертывающей системы крови). В норме они появляются через 2-4 мин. после забора крови. При наличии патологии нити фибрина появляются уже на первой минуте гемосканирования. В ходе процесса пищеварения, в тех случаях, когда протеины не полностью переработаны в аминокислоты, а жиры – в жирные кислоты и липиды, в крови повышается концентрация не полностью переработанных крупных протеиновых молекул и жиров. Эти крупные молекулы привлекают к себе фибрин, который и образует длинные полоски темного цвета. Это явление служит признаком того, что печень не успевает закончить усвоение протеиновых или жировых молекул, а также может быть признаком паразитарной интоксикации.
Представление о крови как о стерильной среде утратило свои позиции. Смещение рН крови в кислую сторону дает возможность персистенции, росту и размножению условно-патогенных и патогенных микроорганизмов (грибов, бактерий, вирусов), а также позволяет личинкам паразитов, простейшим мигрировать в организме.
Метод гемосканирования позволяет оценить степень развития дисбактериоза, вирусоносительства, выявить наличие паразитов, простейших. В условиях нормального обмена веществ в организме доминирует сапрофитная микрофлора, которая участвует в процессе пищеварения, способствует образованию некоторых аминокислот, витаминов, помогает бороться с патогенной микрофлорой кишечника, обезвреживать токсины, поддерживает иммунитет.
При гемосканировании проводится выявление различных признаков не только уже имеющихся заболеваний, но и находящихся на стадии развития, когда клинические проявления еще отсутствуют и не началась стадия необратимых органических повреждений. Данный метод является хорошим помощником при выборе пациенту программ оздоровления, а также может использоваться для оценки результатов проводимого лечения и необходимой коррекции проводимых мероприятий.
Что они делают с нашей кровью? Это уже клиника!
Что они делают с нашей кровью? Это уже клиника!
Автор
Редакторы
Инфографика на конкурс «био/мол/текст»: Клинический анализ крови — самый распространенный лабораторный тест, назначаемый врачом, когда мы приходим на прием и жалуемся на плохое самочувствие. «Кровь из пальца, завтра с 8:00 до 9:30, натощак, N-ный кабинет», — такую фразу неизменно слышали несколько поколений. Однако технология исследования крови претерпела большие изменения за последние десятилетия и прошла путь от ручных методов к автоматическим. Разбираемся, как анализировали кровь вашей бабушки и почему сейчас все делается по-другому.
Конкурс «био/мол/текст»-2019
Эта работа опубликована в номинации «Наглядно о ненаглядном» конкурса «био/мол/текст»-2019.

Генеральный спонсор конкурса и партнер номинации «Сколтех» — Центр наук о жизни Сколтеха.
Спонсор конкурса — компания «Диаэм»: крупнейший поставщик оборудования, реагентов и расходных материалов для биологических исследований и производств.

Спонсором приза зрительских симпатий выступила компания BioVitrum.
Что будем исследовать?
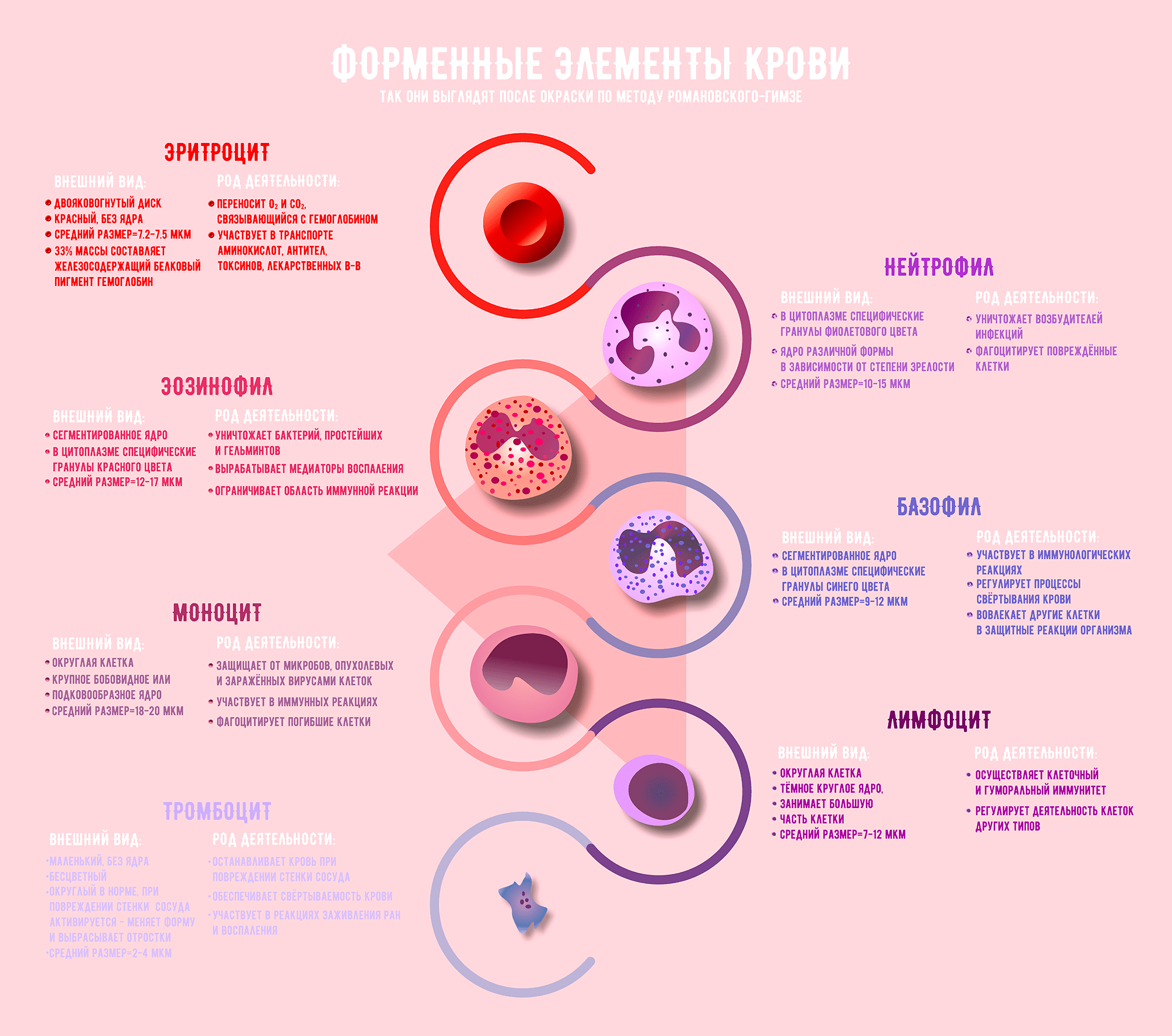
Кровь — жидкая соединительная ткань организма, состоящая из плазмы и трех типов форменных элементов: эритроцитов, тромбоцитов и лейкоцитов. Лейкоциты, в свою очередь, бывают с гранулами в цитоплазме — это нейтрофилы, эозинофилы и базофилы, — и без гранул — лимфоциты и моноциты. Для того чтобы отличить патологию от нормы, нужно знать, какова концентрация клеток крови, как они выглядят и какую функцию выполняют. Пришло время вспомнить, с кем мы имеем дело.
Рисунок 1. Форменные элементы крови [1–3]
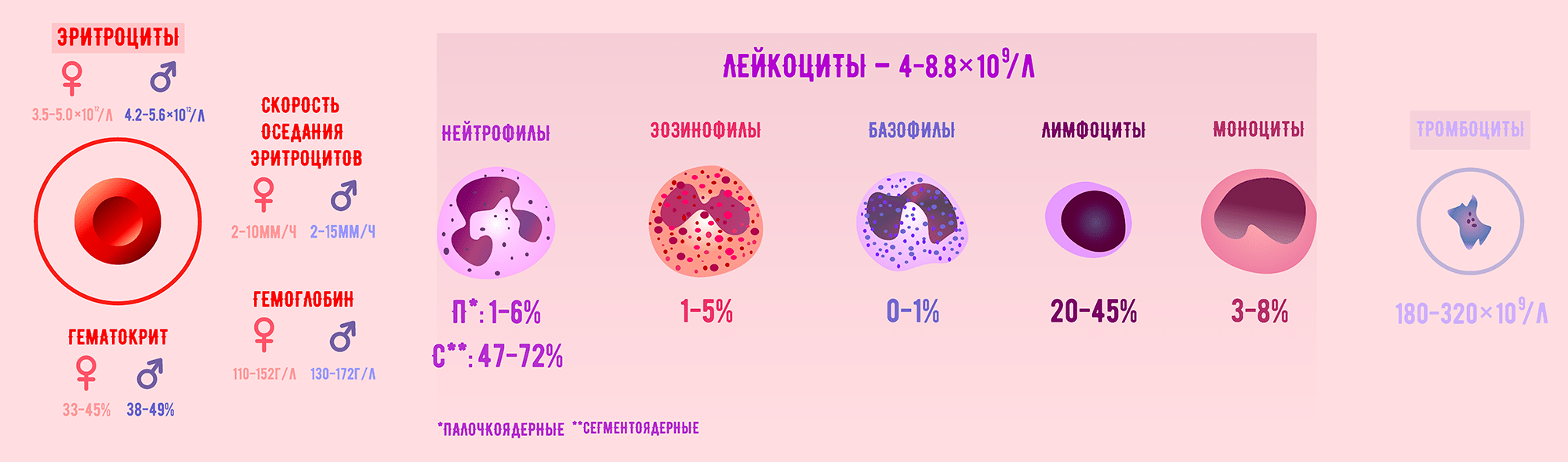
Рисунок 2. На рисунке представлены: концентрации форменных элементов крови в норме; лейкоцитарная формула — процентное соотношение разных видов лейкоцитов в крови; скорость оседания эритроцитов; концентрация гемоглобина; гематокрит в норме [4].
Итак, специалисты анализируют относительное и абсолютное содержание клеток, их морфологические характеристики, распределение по объему крови и многие другие параметры. Эти показатели могут рассказать, способны ли клетки в полной мере выполнять свои функции, а если нет, то указать на причину их «неработоспособности» и послужить основой для постановки диагноза.
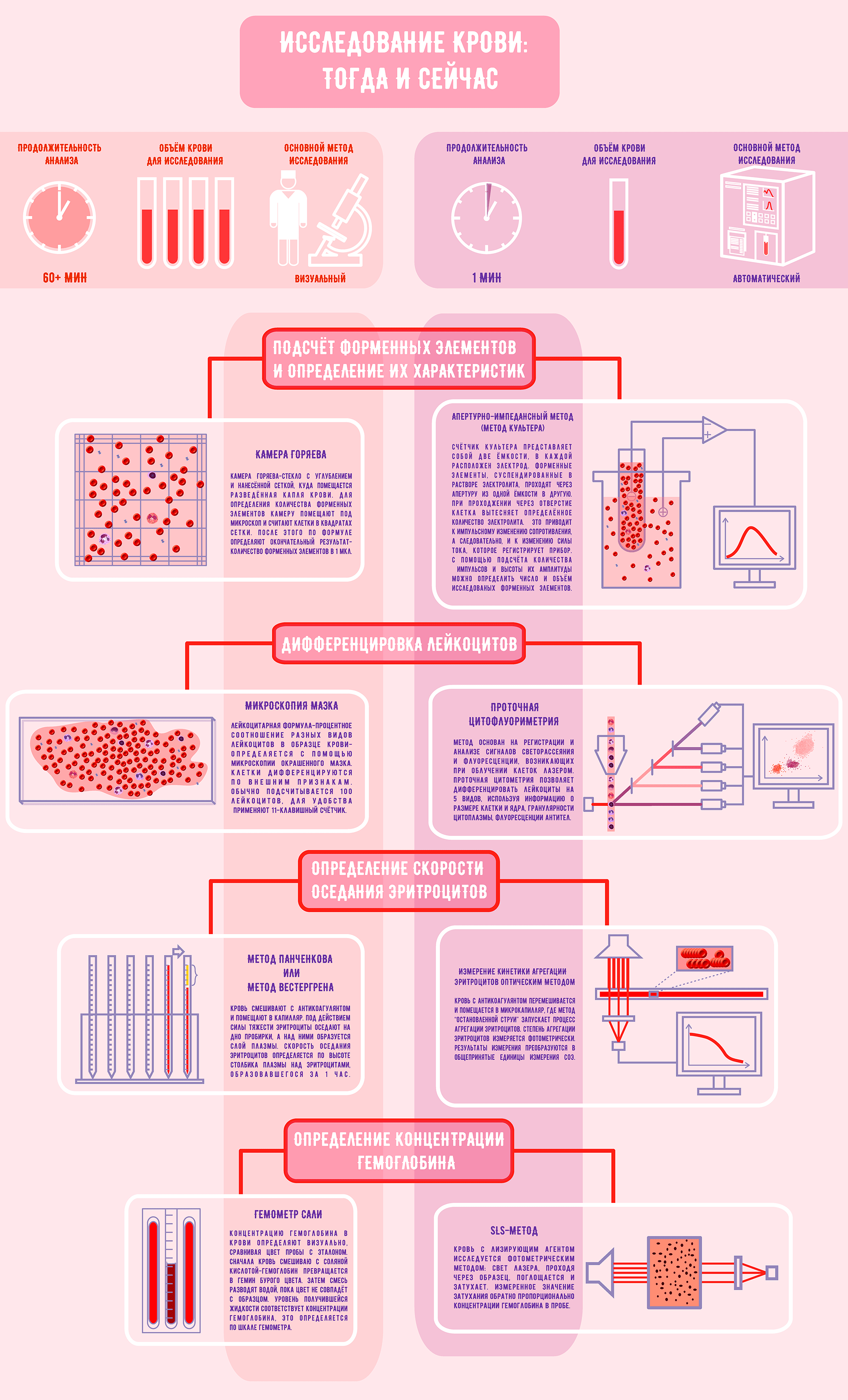
Рисунок 3. Исследование крови: тогда и сейчас
Вперед, в прошлое!
1965 год, 8 утра, в местной поликлинике очередь на анализы. Ваша бабушка сдала кровь, и лаборант относит ряд пробирок на исследование. Проследуем за ним в лабораторию и посмотрим, что там и как. В лаборатории мы видим врачей, склонившихся над микроскопами или работающих с пробирками. Без преувеличения можно сказать, что в молодости вашей бабушки глаз специалиста и микроскоп были основными инструментами для анализа крови. Определяют следующие основные характеристики крови: концентрация каждого типа форменных элементов, количество различных видов лейкоцитов, скорость оседания эритроцитов и концентрация гемоглобина. Помимо этого, специалист рассчитывает гематокрит — отношение объема эритроцитов к общему объему крови [5].
По порядку рас-счи-тайсь!
Первым делом производится подсчет клеток и определяется их концентрация в крови. Подсчет эритроцитов, лейкоцитов и тромбоцитов проводят в камере Горяева, названной в честь своего изобретателя. Камера Горяева — стекло с углублением и нанесенной сеткой, куда помещается разведенная в физрастворе капля крови. Для определения количества форменных элементов камеру помещают под микроскоп и считают клетки, находящиеся в больших и маленьких квадратах сетки. Для каждого типа клеток существуют свои правила подсчета и формула, по которой вычисляется их исходная концентрация с учетом разведения крови и количества квадратов сетки [6]. Изменение количества форменных элементов служит важным критерием для диагностики анемии, воспалительных и вирусных заболеваний, нарушений свертывающей системы крови и других патологических состояний [7].
Ты кто такой?
Другой этап исследования крови — дифференцировка лейкоцитов на популяции. Ей уделяется особое внимание: изменение концентрации определенного типа клеток говорит о конкретной патологии. Бактериальная инфекция, вирусы или аллергия? Лейкоциты подскажут, какой поставить диагноз и какое назначить лечение. Различение лейкоцитов доверяют только высококвалифицированному специалисту. Для начала мазок крови фиксируют в спирте и окрашивают по методу Романовского—Гимзы. Состав красителя подобран таким образом, что различные структуры клеток окрашиваются в разные цвета. Окраска зависит от способности компонентов красящей смеси связываться со структурами, содержащими кислоты или основания. Например, гемоглобин и гранулы эозинофилов приобретают красно-розовую окраску за счет эозина, а ядра форменных элементов и базофильные гранулы (имеющие сродство к основаниям) окрашиваются метиленовым синим и азуром в синий цвет [1]. Когда мазок готов, специалист в микроскоп исследует его и по внешнему виду определяет, к какому типу принадлежат разные клетки [8]. Наличие окрашенных гранул, особенности формы ядра, размер клетки — все параметры нужно держать в голове для безошибочной классификации. Обычно подсчитывали сто лейкоцитов с последующим вычислением процентного содержания, а для того чтобы не запутаться, использовали 11-клавишный счетчик [9]. Увидел в микроскоп клетку — нажми на клавишу с обозначением клетки данного типа, и в конце подсчета количество лейкоцитов каждого вида отобразится на экране счетчика [10].
Выпали в осадок
Еще одна характеристика, имеющая клиническое значение — скорость оседания эритроцитов (СОЭ). Это показатель, оценивающий скорость разделения крови на плазму и форменные элементы. В чем причина такого разделения? Макромолекулы, находящиеся в плазме крови, могут связывать одновременно два эритроцита друг с другом, в результате чего образуются «монетные столбики» [11]. Такие комплексы под действием силы тяжести оседают на дно пробирки, оставляя над собой слой прозрачной плазмы — это называется седиментацией эритроцитов. Увеличение скорости оседания эритроцитов указывает на патологические процессы, происходящие в организме, такие как воспалительные, инфекционные или онкологические заболевания [12].
Для определения СОЭ мировое признание получил метод Вестергрена, однако в России также был распространен метод Панченкова. Принцип работы методов одинаков, различаются только типы используемых пробирок. Кровь смешивают с антикоагулянтом — цитратом натрия — и помещают в капилляр — тонкую стеклянную трубочку. Эритроциты оседают на дно пробирки в течение часа, а затем измеряется высота столбика плазмы, образовавшегося сверху [13]. Таким образом получают скорость оседания эритроцитов, выраженную в мм/ч.
На вкус и цвет
Гемоглобин — красный пигмент эритроцитов, связывающий и переносящий кислород и углекислый газ. Снижение содержания гемоглобина в эритроцитах — причина анемий, сопутствующих целому ряду болезней. Концентрацию гемоглобина определяют визуально с помощью гемометра Сали. Прибор выглядит так: по центру — пробирка для анализируемой крови, а по бокам — окрашенные эталонные пробирки. В изучаемую кровь лаборант добавляет соляную кислоту — гемоглобин превращается в гемин бурого цвета. Затем кровь разводят дистиллированной водой, пока ее цвет (по субъективному мнению лаборанта!) не совпадет с цветом эталона. Уровень жидкости, получившийся в центральной пробирке, соответствует концентрации гемоглобина [14].
Как вы уже догадались, 50 лет назад при исследовании крови совершить ошибку было очень просто. Неверное определение вида лейкоцита или сбой при подсчете форменных элементов — все это приводило к неточным результатам анализа. Что было сделано для предотвращения ошибок? Вернемся в наше время и узнаем, как изучают кровь сегодня.
Времена меняются
Изменения видны уже на этапе забора крови: если раньше врач собирал кровь в несколько пробирок с реагентами, стеклянный капилляр и делал на стекле мазок, то сейчас используются совсем небольшие объемы — от 12 до 150 мкл [15] крови достаточно, чтобы исследовать ее по всем параметрам.
Заглянем в современную гематологическую лабораторию. Ого! Все заставлено оборудованием, и лаборанта что-то не видно. Может, отошел приготовить себе кофе? Не успеет! Анализ крови будет готов за минуту, и прибор выдаст результат в виде бумажной ленты с числами и аббревиатурами, за которыми скрываются всевозможные параметры.
Современные гемоанализаторы подразделяются на несколько классов, в зависимости от того, что они умеют делать. Каждый последующий класс — новая ступень эволюции — быстрее, точнее, совершеннее. Использование комбинации технологий творит чудеса: если первые анализаторы могли определять восемь параметров крови и не различали виды лейкоцитов [16], то новейшие приборы способны дифференцировать до семи популяций лейкоцитов [17] и в общей сложности исследовать более 40 характеристик крови.
Как сказал Артур Кларк: «Любая достаточно развитая технология неотличима от магии». И действительно, подробнейший результат за столь короткий срок не может не удивлять. Но вся магия основана на физических законах. И хотя такие названия, как электрический импеданс, светорассеяние и фотометрия на первый взгляд немного пугают, сейчас мы разберемся, какие принципы лежат в основе каждой технологии анализа.
Перепись населения
В середине прошлого века Уоллес Культер совершил революцию, запатентовав технологию автоматического подсчета клеток. Его именем назван один из лидеров в сфере производства гематологических анализаторов — компания Beckman Coulter [18]. Апертурно-импедансный метод (или метод Культера) основан на регистрации и анализе импульсов, возникающих при прохождении клетки через апертуру из одной емкости в другую, в каждой из которых находится электрод. Когда клетки в отверстии нет, через электролит между электродами свободно протекает ток под действием электрического поля. Чтобы направить клетки к апертуре, используют насос, откачивающий жидкость из одной емкости, в нее и устремляются форменные элементы. Проходя через апертуру, клетка вытесняет из одной емкости в другую объем электролита, равный своему объему. При этом возникает импульсное изменение сопротивление (импеданса) — мембрана клеток создает препятствие для свободного протекания тока. Одновременно меняется и сила тока, которую регистрирует счетчик. Число возникших импульсов соответствует количеству форменных элементов, а высота импульса пропорциональна объему клетки [19]. Используя информацию о количестве и объеме форменных элементов, прибор может рассчитать гематокрит, среднюю концентрацию гемоглобина в эритроците, ширину распределения клеток по объему и многие другие параметры [15].
Разделяй и властвуй
Дифференцировку лейкоцитов на популяции можно провести с помощью счетчика Культера, однако возникает проблема — различные виды лейкоцитов близки по объему и схожая амплитуда импульсов не всегда позволяет точно установить тип клетки. Как быть? Для решения этой загвоздки подбирают сочетания реагентов, которые изменяют размеры клеток в разной степени так, что становится возможным их разделить [15].
Но наиболее распространенный способ дифференцировки — проточная цитофлуометрия [20]. Метод работает следующим образом: клетки, находящиеся в потоке, поочередно облучаются лазером, а возникающие при этом сигналы светорассеяния и флуоресценции регистрируются детекторами и анализируются. Для того чтобы правильно определить принадлежность к популяции, исследуют сразу несколько параметров. Так, рассеяние света под малым углом дает информацию об относительном размере клеток, а рассеяние света под прямым углом позволяет «заглянуть» внутрь клетки и изучить ее внутреннюю структуру — наличие гранул и форму ядра. Еще один параметр — флуоресценция — способен рассказать о количестве антигенов и их виде на поверхности клеток — такое точно не определить на глаз. В отличие от ручных методов дифференцировки, анализируются не 100–200 клеток, а десятки тысяч в секунду! И к каждому лейкоциту индивидуальный подход: гидродинамическая фокусировка способствует тому, чтобы клетки выстраивались в ряд и облучались в проточной ячейке поодиночке. Результат подсчета появляется на экране в виде диаграмм рассеивания, где клетки со схожими свойствами формируют кластеры.
Выпали в осадок: 2.0
Современные приборы умеют измерять СОЭ двумя принципиально различными способами. Первый — модифицированный метод Вестергрена. Принцип работы не изменился со времен вашей бабушки, но за счет автоматизации стал более быстрым и точным. Второй — измерение кинетики агрегации эритроцитов оптическим методом [21]. Происходит это так: в кровь добавляется антикоагулянт, пробирки с кровью помещаются в ротор, где происходит автоматическое перемешивание. После этого анализатор отбирает часть крови в микрокапилляр, где она ускоряется и резко останавливается (так называемый метод «остановленной струи»). Остановка вызывает агрегацию эритроцитов, и в этот момент с помощью фотометра определяется оптическая плотность крови — чем плотнее будут расположены эритроциты, тем меньше света пройдет через пробу. Прибор использует полученные данные и строит кривую седиментации — ее анализ позволит представить результат в привычных единицах измерения СОЭ [22], [23].
Фото на память
Для определения концентрации гемоглобина Международный комитет по стандартизации в гематологии рекомендует метгемоглобин-цианидный метод. Однако сейчас повсеместно применяется иное исследование, не использующее токсичный цианид. Знакомьтесь, SLS-метод. Назван он по основному реагенту — лауритилсульфату натрия. SLS разрушает мембраны эритроцитов, после чего связывается с группами гема и образует стабильные комплексные соединения. Они анализируется фотометрически — через пробу крови пропускают свет лазера. Комплексные соединения поглощают часть света, в результате этого интенсивность выходящего светового потока ослабевает. Затухание измеряют с помощью фотодатчика и полученные данные преобразуют в единицы концентрации гемоглобина [24].
Это не предел
Итак, в процессе нашего экскурса мы посмотрели, как осуществлялся анализ крови во времена наших бабушек и как это делается сегодня. Выяснили, что в настоящее время благодаря переходу на автоматические методы существенно повысилась скорость получения результатов, а главное, их точность! Следует отметить, что современная аппаратная диагностика позволяет решить значительно больше задач, чем это было возможно пару поколений назад, но и это — тоже не предел!
АТ к двуспиральной ДНК (кол. IgG) в Москве
Оценка количества иммуноглобулинов класса G к двуспиральной ДНК используется в качестве маркера системной красной волчанки. Это заболевание связано с агрессией иммунной системы в отношении собственных клеток и их компонентов.
Приём и исследование биоматериала
Когда нужно сдавать анализ АТ к двуспиральной ДНК (кол. IgG)?
Подробное описание исследования
Антитела к двуспиральной ДНК (анти-дсДНК) служат одним из видов аутоантител, называемых антинуклеарными (ANA). Обычно антитела защищают от инфекции, но аутоантитела вырабатываются, когда иммунная система человека теряет толерантность к собственным клеткам.
Антитела к двуспиральной ДНК специфически нацелены на генетический материал (ДНК), находящийся в ядре клетки, что объясняет их название. Указанные антитела могут присутствовать в невысокой концентрации при ряде заболеваний (инфекционный мононуклеоз, первичный билиарный холангит и др.), тем не менее наиболее часто они связаны с волчанкой. Тест на антитела к двуспиральной ДНК, наряду с другими, может использоваться, чтобы помочь установить диагноз СКВ и отличить ее от других патологий.
Системная красная волчанка (СКВ) представляет собой аутоиммунное заболевание, для которого характерна продукция иммунной системой человека антител к собственным клеткам, подобно тому, как это происходит при защите от вирусов или бактерий. В результате аутоиммунного процесса повреждаются органы и ткани.
Считается, что развитию СКВ способствует сочетание определенных генетических, иммунных, эндокринных факторов, наряду с неблагоприятным влиянием окружающей среды. Отмечается определенный наследственный риск, хотя обязательного характера наследования нет. Женский пол и гормональное влияние увеличивают риск развития СКВ.
Выявлено несколько провоцирующих внешних факторов СКВ, например ультрафиолетовые лучи или солнечное воздействие. Заражение некоторыми инфекционными заболеваниями (вирусом Эпштейна-Барра и другими), курение и дефицит витамина D также могут влиять на развитие указанного заболевания.
Клинические признаки СКВ очень разнообразны. Симптомы могут возникать внезапно или развиваться медленно, быть временными или постоянными. У большинства людей, страдающих этим заболеванием, наблюдаются периоды обострения, когда симптомы на некоторое время ухудшаются, затем наступает улучшение.
Признаки СКВ зависят от того, какие системы организма поражены заболеванием. Наиболее распространенные симптомы включают: сыпь в форме бабочки на лице, покрывающую щеки и переносицу, боли и припухлость суставов, повышение температуры тела, постоянную усталость.
Диагностика СКВ основана на оценке симптомов, осмотра и лабораторных данных. Выявление антител к тем или иным компонентам клетки служит основой лабораторной диагностики данного заболевания. В большинстве случаев отмечается взаимосвязь между количеством анти-дсДНК и течением болезни. Так, в период ремиссии определяется низкое содержание антител, что является прогностически благоприятным признаком. Нарастание концентрации в крови анти-дсДНК говорит о периоде обострения.
К серьезным осложнениям СКВ относится волчаночный нефрит — состояние, характеризующееся воспалением почек, что может служить причиной почечной недостаточности. Исследование уровня антител к двуспиральной ДНК помогает оценить повреждение почек при этом заболевании и определить активность аутоиммунного процесса. Увеличение уровня анти-дсДНК предшествует обострению волчаночного нефрита.
Тест на анти-дсДНК используется для диагностики СКВ у человека, имеющего клинические признаки заболевания и положительный результат теста на антинуклеарные антитела (АNA). Исследование также применяется в диагностике других заболеваний соединительной ткани. Анализ проводится с помощью иммунохемилюминесцентного метода, который отличается высокой специфичностью и позволяет определить наличие даже незначительного количества анти-дсДНК, а также помогает в дифференциальной диагностике системных заболеваний соединительной ткани, особенно при наличии в крови нескольких разновидностей аутоантител.