Назогастральный зонд: постановка, правила кормления, профилактика осложнений
Время чтения: 4 мин.
Предлагаем вашему вниманию вторую часть лекции об аспирации, дисфагии и технике постановки назогастрального зонда. Автор — заведующая отделением длительной респираторной поддержки и отделением паллиативной помощи № 3, врач анестезиолог-реаниматолог, врач-реабилитолог Московского многопрофильного центра паллиативной помощи ДЗМ Варвара Брусницына.
В первой части рассказывалось об оценке дисфагии, риске аспирации и профилактике аспирации у паллиативных пациентов. Вы также можете посмотреть запись вебинара, посвященного этим взаимосвязанным темам, по ссылке.
Постановка назогастрального зонда. 12 шагов
1. Убедитесь, что у вас есть все необходимое для постановки зонда. С этим обычно нет проблем в стационаре, но, если вы ставите зонд у пациента дома, проследите, чтобы укладка была аккуратно укомплектована. Это важно для пациента, который долго болеет, и для его родственников.
Укладка должна включать в себя:
2. Выбирайте минимальный размер зонда — F6/F8/F10/F12/F14/F16/F18/F20/F22/F24. С маленьким зондом пациенту легче, но такой зонд может засориться, и тогда придется его менять.
3. Поместите зонд в морозильную камеру на 1,5 часа. Это сделает его жестче и упростит процедуру установки. В экстренной ситуации конец зонда можно поместить в лоток со льдом. Холод не очень приятен пациенту, но лучше за один раз поставить жесткий, холодный зонд, чем мучить человека несколькими попытками с пластичным.
4. Используйте полиуретановые зонды. Они прозрачны и термопластичны. Устойчивы к воздействию желудочных кислот. Из-за того, что они мягкие, пролежней от них практически не бывает. Ставятся с помощью внутреннего металлического бужа, который потом вытаскивается. Можно устанавливать на срок до 30 дней.
5. Разговаривайте с пациентом и его близкими. Объясняйте каждое действие. Даже если пациент не в сознании, возьмите его за руку, погладьте, скажите ободряющие слова, успокойте. Поверьте, вам самим станет от этого легче.
6. Определите наиболее подходящую для введения зонда половину носа. Если пациент в сознании, прижмите сначала одно крыло носа и попросите его дышать другим, закрыв рот. Затем повторите эти действия с другим крылом носа.
7. Определите расстояние, на которое следует ввести зонд (расстояние от кончика носа до мочки уха и вниз по передней брюшной стенке — так, чтобы последнее отверстие зонда было ниже мечевидного отростка). Помогите пациенту принять высокое положение Фаулера. Грудь пациента прикройте полотенцем.
8. Обработайте слепой конец зонда анестетиком или проведите местную анестезию полости носа и глотки орошением 10%-го спрея лидокаина. Попросите пациента слегка запрокинуть назад голову, введите зонд через нижний носовой ход на расстояние 15-18 см и попросите пациента наклонить голову вперед.
9. Попросите пациента попытаться сделать глотательное движение, для облегчения которого можно дать ему столовую ложку воды. Сразу, как только зонд введен на расстояние от кончика носа до мочки уха, ВАЖНО убедиться, что пациент может говорить и свободно дышать — то есть, зонд не попал в трахею. После этого мягко продвигайте зонд до нужной отметки.
10. Убедитесь в правильном местоположении зонда в желудке: введите в желудок около 20 мл воздуха с помощью шприца Жанэ, прослушивая при этом эпигастральную область. Или присоедините шприц к зонду: при подтягивании поршня на себя в зонд должно начать поступать содержимое желудка (вода и желудочный сок).
11. Закрепите зонд пластырем. Пожалуйста, используйте максимально щадящий пластырь.
12. Закройте зонд заглушкой и обязательно запишите на прикроватной табличке, в какую ноздрю и когда был введен зонд.
Планово зонд надо заменить через 2-2,5 недели. Но если зонд не загрязнился и проблем с ним не возникает, не стоит это делать так часто. Полиуретановые зонды могут использоваться до 6 недель. Если врач предполагает стояние зонда более 6 недель, стоит подумать о гастростоме.
Как и чем кормить через назогастральный зонд?
Вариантов кормления через зонд несколько. Каждый из них имеет свои преимущества и недостатки:
Кормить пациента через зонд можно измельченным в блендере естественным питанием отдельно или в сочетании с зондовым энтеральным питанием (или только зондовым энтеральным питанием).
Назоеюнальный зонд что это
В настоящее время в клинической хирургии проблеме обеспечения нутритивной поддержки больных придается большое значение. С позиций доказательной медицины по данным исследований 1-го и 2-го уровня установлено, что для больных хирургического профиля недостаточное питание является независимым фактором риска, определяющим частоту развития гнойно-септических осложнений, летального исхода заболевания, длительность и стоимость стационарного лечения [2, 9].
Согласно рекомендациям Европейского общества парентерального и энтерального питания, предпочтение следует отдавать энтеральному пути введения питательных веществ [2]. В соответствии с современными представлениями кишечник не просто орган, ответственный за переваривание и всасывание. Слизистая тонкой и толстой кишки в неменьшей степени нуждается в питательных веществах. Доказано, что интралюминальное введение даже небольшого количества пищи оказывает на энтероциты выраженное трофическое действие, позволяя им сохранять свою функциональную активность. Эта активность обеспечивает эндокринную, иммунную, метаболическую и барьерную функции, что является необходимым условием скорейшего выздоровления больного. В свою очередь лишенная питательных веществ слизистая кишечника прогрессивно атрофируется, истончается, нарушается структура кишечных ворсинок. При далеко зашедшем заболевании подобные изменения приводят к развитию синдрома кишечной недостаточности [3].
Данное патологическое состояние характеризуется потерей кишечной стенкой барьерной функции с транслокацией микроорганизмов и эндотоксинов из полости кишки в брюшную полость, в портальный и системный кровоток. Закономерным итогом описанных патогенетических процессов является поступление в системный кровоток огромного числа провоспалительных цитокинов с последующей манифестацией синдрома системной воспалительной реакции, повреждением микроциркуляторного русла органов-мишеней и развитием синдрома полиорганной дисфункции [6].
В клинической практике значительная часть пациентов, перенесших хирургические вмешательства на верхних отделах пищеварительного тракта, длительно находящихся на искусственной вентиляции легких или имеющих такие послеоперационные осложнения, как несостоятельность швов анастомозов и послеоперационный панкреатит, ограничена в получении пищи через рот. В отечественной хирургической практике наиболее распространенным способом нутритивной поддержки в подобных клинических ситуациях служит энтеральное введение питательных смесей через назоеюнальный зонд. По мнению экспертов Американского общества парентерального и энтерального питания, послеоперационная нутритивная поддержка должна проводиться, если пациентам не удается компенсировать энергетические потребности в течение 7-10 сут (уровень доказательства С) [8].
Хорошо известно, что длительное нахождение назоинтестинальных зондов вызывает значительный дискомфорт у больных и сопряжено с высоким риском формирования пролежней в носу, глотке, пищеводе, желудке и кишечнике. Попытка уменьшить давление на слизистую дыхательных путей и пищеварительного тракта путем использования зондов малого диаметра также не решает всех проблем. Подобные зонды, обладая недостаточной жесткостью, часто мигрируют из тощей кишки в желудок [1, 7]. Негативная психоэмоциональная окраска трансназального зондирования часто приводит к самостоятельному удалению зонда больными, в том числе неосознанно во время сна. Такая клиническая ситуация в ряде наблюдений означает невозможность продолжения энтерального питания в послеоперационном периоде, так как эндоскопические методы восстановления энтерального доступа имеют свои ограничения. Приемы жесткой фиксации зонда к крыльям носа шовным материалом приводят к значимым косметическим дефектам лица и не могут быть рекомендованы к широкому применению [4].
Целью настоящего исследования послужило изучение возможностей использования катетерной микроэнтеростомии в энтеральном питании больных хирургического профиля.
Материал и методы
В исследование не включали больных, соответствовавших критериям исключения:
— лица моложе 18 и старше 75 лет;
— необходимость проведения ИВЛ более 24 ч;
— беременность, подтвержденная лабораторно, роженицы, кормящие грудью;
— тяжесть состояния больных более 25 баллов по шкале APACHЕ II в первые сутки после операции;
— невозможность полноценного вербального контакта в послеоперационном периоде;
— наличие признаков декомпенсации сопутствующих хронических заболеваний;
— индивидуальная непереносимость препаратов энтерального питания;
— гипоксемия (рО 2
Место формирования катетерной микроэнтеростомы в основной группе зависело от характера выполненного оперативного пособия. Больным, которым не производили вмешательства на тонкой кишке (ушивание перфоративной язвы, прошивание кровоточащей язвы, санационная релапаротомия в связи с перитонитом), чрескожную микроэнтеростому выполняли на начальной петле тощей кишки. Если проводилась резекция желудка, микроэнтеростому формировали в 30 см дистальнее межкишечного анастомоза. На противобрыжеечную стенку тощей кишки накладывали экстрамукозный кисетный шов диаметром 10 мм, в центре которого кончиком остроконечного скальпеля прокалывали стенку кишки и в ее просвет изоперистальтически устанавливали энтеростомический катетер с наружным диаметром 1,5 мм (ЗАО «МедСил», Россия).
Катетер фиксировали в кишке предварительно наложенным кисетным швом, а затем выводили наружу через прокол передней брюшной стенки в левой мезогастральной области и подшивали к коже. Петлю кишки, несущую микростому, фиксировали двумя узловыми швами к париетальной брюшине в месте выведения катетера наружу (рис. 1). 
Для декомпрессии желудка всем больным основной группы устанавливали назогастральный одноканальный зонд ЗДС №16 с наружным диаметром 5 мм (ЗАО «МедСил», Россия). Данный зонд удаляли на 2-3-и сутки после лапаротомии. Микроэнтеростому использовали в течение всего периода нутритивной поддержки. Ее удаление не требовало дополнительного хирургического вмешательства. После снятия фиксирующего кожного шва катетер извлекали из просвета кишечной трубки и канал самостоятельно закрывался в течение первых суток.
В контрольной группе с целью назоеюнального зондирования использовали желудочно-кишечный двухканальный комбинированный зонд ЗЖКК №24 (ЗАО «МедСил», Россия) с наружным диаметром желудочного канала 8 мм и наружным диметром кишечного канала 3 мм. Зону перфораций желудочного канала зонда устанавливали в желудке или его культе. В свою очередь дистальный отдел зонда с кишечным каналом проводили через двенадцатиперстную кишку в начальную петлю тощей кишки или через желудочно-кишечное соустье как можно дистальнее межкишечного анастомоза. В контрольной группе зонд ЗЖКК №24 стремились сохранить в течение всего периода, пока существовала необходимость в нутритивной поддержке.
В раннем послеоперационном периоде лечение и динамическое наблюдение больных проводили в условиях отделения реанимации и интенсивной терапии (ОРИТ). Все пациенты получали комплексную базисную терапию, направленную на устранение болевого синдрома, коррекцию водно-электролитного баланса и кислородной емкости крови. После стабилизации состояния больных переводили в хирургическое отделение. Для доставки нутрицевтиков в кишечник во всех наблюдениях использовали помпу Kangaroo 924 («Tyco Healthcare», Швейцария).
Результаты и обсуждение
Проведенные исследования показали, что в контрольной и основной группах использование различных средств обеспечения энтерального питания по-разному влияло на качество жизни больных (рис. 2). 
За весь период наблюдения в обеих группах наибольший дискомфорт был сопряжен с трансназальными зондами. При этом в контрольной группе качество жизни было самым низким. Дискомфорт, доставляемый зондом ЗЖКК №24, прогрессивно возрастал от 3,5 балла в 1-е сутки до 4,1 балла к 5-м суткам после операции. Логично предположить, что относительно большой диаметр зонда ЗЖКК №24 (8 мм) в большей степени затрудняет дыхание через нос, а также оказывает большее воздействие на ноцецепторы слизистой носовых ходов, носо- и ротоглотки. В основной группе максимальный дискомфорт, связанный с наличием назогастрального зонда ЗДС №16, был зафиксирован к 3-м суткам после лапаротомии на уровне 2,5 балла.
В основной группе за весь период наблюдения влияние катетерных микроэнтеростом на качество жизни пациентов было минимальным, при этом 12 (37,5%) больных не отметили какого-либо дискомфорта. Представленные показатели наглядно свидетельствуют о хорошей переносимости больными данного способа обеспечения энтерального питания. Просьб удалить микроэнтеростому, а также случаев ее самостоятельного удаления за весь период наблюдений зафиксировано не было. Кроме того, в основной группе в период функционирования микроеюностомы, а также после ее извлечения не было отмечено ни одного осложнения со стороны как брюшной полости, так и передней брюшной стенки.
Дополнительная травма тонкой кишки, сопряженная с методикой микроэнтеростомии, не оказывала влияния на сроки восстановления ее функции. Наши исследования показали, что доставка питательных смесей как с помощью назоеюнального зонда, так и через катетерную микроэнтеростому существенно не влияла и на частоту развития признаков неудовлетворительной ассимиляции нутрицевтиков. Ни по одному из использованных критериев (дискомфорт в животе, тошнота и диарея) статистически достоверных различий получено не было (p
Установка назогастрального и назоеюнального зондов
Установка зонда для энтерального питания через нос — это распространенная процедура для детей с онкологическими заболеваниями. Тонкая гибкая полая трубка проходит через нос и пищевод в желудок (назогастральный зонд) или кишечник (назоеюнальный или назодуоденальный зонд). Это дает пациенту возможность получать через зонд нутритивную поддержку и лекарственные препараты. Назогастральный зонд также используется для отвода воздуха и другого содержимого желудка.
Установка назогастрального зонда: чего ожидать
Установка назогастрального зонда обычно проводится в палате пациента, пациент при этом находится в сознании. Во время процедуры важно дышать равномерно и расслабиться. Для облегчения продвижения зонда можно делать глотательные движения или пить воду через соломинку.
Если пациент во время процедуры находится в сознании, процесс включает следующие шаги:
Замена назогастрального зонда проводится по установленному графику (обычно каждые 30 дней) или другим указаниям врача.
Примечание. Выполняемые действия могут различаться в зависимости от утвержденных больничных процедур, возможностей медицинского учреждения, медицинского заключения и потребностей пациента. Обязательно обсудите предстоящую процедуру с вашей лечащей группой.
Установка назодуоденального или назоеюнального зонда: чего ожидать
Установка назодуоденального и назоеюнального зондов обычно выполняется под общей анестезией.
Порядок установки назодуоденального и назоеюнального зондов:
Примечание. Выполняемые действия могут различаться в зависимости от утвержденных больничных процедур, возможностей медицинского учреждения, медицинского заключения и потребностей пациента. Обязательно обсудите предстоящую процедуру с вашей лечащей группой.
Осложнения при установке назальных зондов для энтерального питания
Для многих детей назогастральный и другие назальные зонды являются важной составляющей лечения рака. Во время установки возможно возникновение боли и дискомфорта, проблем, связанных с анестезией, и повреждений пищеварительного тракта. Процедура может быть остановлена в том случае, если дальнейшая установка небезопасна для пациента. Иногда врач принимает решение установить зонд для энтерального питания хирургическим путем.
К самым распространенным осложнениям при установке назогастрального зонда относятся боль и раздражение кожи или слизистой носа из-за лейкопластыря или давления зонда. Другие возможные осложнения — смещение зонда, закупорка зонда, проблемы с пищеварением, возникновение инфекции.
Серьезные осложнения редки, но все-таки возможны. Задайте все вопросы вашему врачу и следуйте его инструкциям.
Зондовое энтеральное питание
Если человек серьезно заболел и не может полноценно питаться обычным путем, врачи могут назначить ему зондовое питание. Оно нужно для того, чтобы пациент выздоровел быстрее и с меньшими потерями. Зондовое питание дает энергию на восстановление организма, уменьшает вероятность инфекционных осложнений, поддерживает работу кишечника.
Что такое зондовое энтеральное питание
Это вид питания, когда человек получает в качестве пищи жидкую смесь не через рот, а сразу в желудок или кишечник. Для этого используются медицинские приспособления: зонд, гастростома или еюностома. Доступ в желудок или кишечник происходит через трубку, идущую через нос в желудок или тонкую кишку, или через стому – хирургически сделанное отверстие в животе для прямого доступа в систему пищеварения.
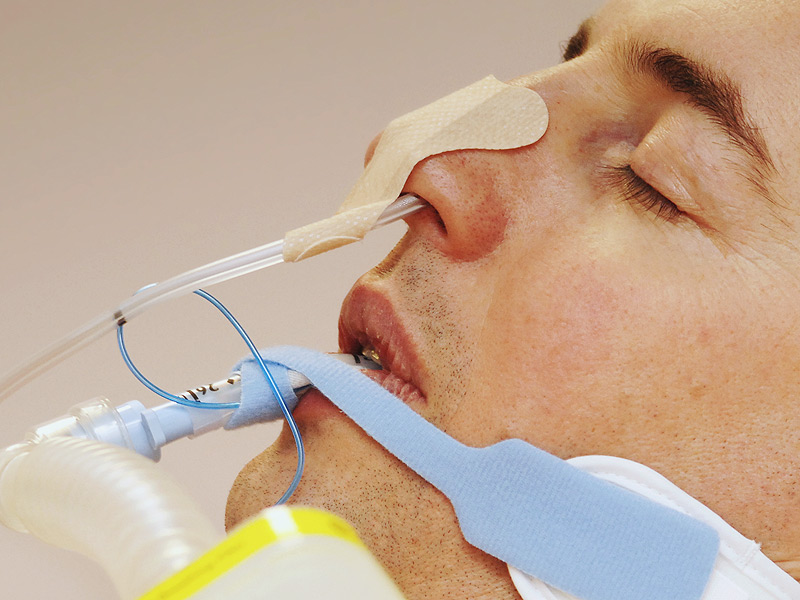
Для кого предназначено зондовое энтеральное питание
Зондовое питание нужно тем, кто не может глотать из-за болезни, травмы, операции или не хочет есть из-за нарушений психики. При этом, кишечник может выполнять свою функцию. Поддержка пациента с помощью зондового питания нужна пациентам, которые не могут, не хотят или не должны по медицинским показаниям питаться обычным путем. Это может встречаться при таких состояниях, как:
Всем ли подойдет смесь одного состава?
Нет, вид смеси зависит от диагноза. Поэтому в линейке продукции для зондового энтерального питания есть универсальные смеси и несколько вариантов с составом, который будет поддерживать больного человека со специфическими требованиями к питанию. Например, для пациента с диабетом нужна смесь с такими характеристиками, чтобы уровень глюкозы в его крови не поднимался резко после приема специализированной смеси. Таким продуктом энтерального питания может быть Нутриэн Диабет.
Смеси под брендом «Нутриэн» подходят для разных ситуаций. Часто название специализированного продукта говорит само за себя: Нутриэн Нефро – для пациентов с почечной патологией, Нутриэн Гепа – для пациентов с заболеваниями печени, Нутриэн Энергия – для тех, у кого в результате заболевания или агрессивного лечения не хватает энергетических и нутриентных запасов для борьбы с болезнью. Если обобщить основные особенности всех специализированных продуктов под названием НУТРИЭН, то можно сказать следующее:
— благодаря уникальному составу продуктов они обладают высокой биодоступностью, энергия и белок легко усваиваются,
— низкое содержание «быстрых» сахаров минимизирует риск развития или прогрессирования сахарного диабета,
— хорошая текучесть, низкая вязкость позволяют длительно применять Нутриэны без каких-либо побочных эффектов, и тем самым улучшать приверженность диетотерапии, что очень важно для восстановления сил пациентов.
Если соблюдаются медицинские протоколы, подобрана подходящая лечебная смесь и режим ее введения, то современное зондовое питание для тяжелобольных людей – безопасный способ накормить и поддержать пациента.
Энтеральное питание (питание через зонд)
Что такое энтеральное питание?
Как правило, зонд вводят двумя методами:
Чаще всего используются назогастральные зонды и гастростомические трубки. Но есть несколько типов зондов для энтерального питания, которые различаются по методу введения и расположению в пищеварительном тракте.
Иногда пациент просто не в состоянии съесть достаточное количество калорий или белка. В этом нет ничьей вины. Важно помочь ребенку понять, что нутритивная поддержка не наказание. Большинство детей быстро привыкают к зонду для энтерального питания. Важно, чтобы ребенок не трогал и не тянул трубку. Соблюдайте инструкции по уходу за кожей в месте ввода зонда во избежание раздражения или инфекции.
Назогастральный зонд вводят в желудок или тонкую кишку через нос и горло.
Типы зондов для энтерального питания
Зонд для энтерального питания соединяется с желудком или с тонкой кишкой. Местоположение зависит от того, как пациент переносит смесь для питания и как хорошо его организм способен переваривать питательные вещества. По возможности зонд стараются помещать в желудок, чтобы пищеварение происходило естественным образом.
Существует 5 типов зондов для энтерального питания:
Назогастральный зонд. Назогастральный зонд вставляется в желудок через нос. Он проходит через горло, пищевод и попадает в желудок.
Назоеюнальный зонд. Назоеюнальный зонд похож на назогастральный, но проходит через весь желудок в тонкую кишку.
Гастростомическая трубка (зонд для гастростомии). Зонд для гастростомии вставляется через небольшой разрез на коже. Зонд в этом случае проходит через стенку брюшной полости прямо в желудок.
Гастроеюностомическая трубка (зонд для гастроеюностомии). Зонд для гастроеюностомии вставляется в желудок, как зонд для гастростомии, но проходит через желудок в тонкую кишку.
Зонд для еюностомии. Зонд для еюностомии вставляется через небольшой разрез на коже и проводится через стенку брюшной полости в тонкую кишку.
Зонд для гастростомии, или гастростомическая трубка, — это тип зонда, используемый для энтерального питания.
Зонд для гастростомии вводится в желудок через брюшную стенку. На теле у пациента может быть видна длинная трубка или «пуговичный» зонд.
У детей с онкологическими заболеваниями зонды для энтерального питания часто используются в дополнение к тому, что пациенты едят обычным способом.
Дети могут уходить с установленным зондом домой. Врачи позаботятся о том, чтобы члены семьи знали, как осуществлять питание и ухаживать за зондом.
Зонды, устанавливаемые хирургическим путем, — зонд для гастростомии, гастроеюностомии и еюностомии — используются в течение более длительного времени или в том случае, если ребенку невозможно установить назальный зонд. Отверстие в брюшной стенке, через которое устанавливается зонд, называется стомой. На теле у пациента может быть видна длинная трубка или «пуговичный» (низкопрофильный) зонд. После заживления стома обычно не болит, и ребенок может выполнять большинство повседневных действий.
Установка назогастрального и назоеюнального зондов
Установка зонда для гастростомии, гастроеюностомии и еюностомии
После заживления стома обычно не болит. Ребенок может выполнять большинство повседневных действий.
Побочные эффекты энтерального питания
Чаще всего при энтеральном питании наблюдаются такие побочные эффекты, как тошнота, рвота, спазмы в желудке, диарея, запор и вздутие живота.
Могут быть и другие побочные эффекты:
Большинства побочных эффектов можно избежать, соблюдая указания по уходу и питанию.
Питание детей с установленными зондами
За обеспечение ребенка питанием со всеми необходимыми питательными веществами отвечает диетолог. У детей с онкологическими заболеваниями зонд для энтерального питания часто используется в дополнение к тому, что ребенок может есть обычным способом. Однако некоторым пациентам приходится вводить все питательные вещества через зонд.
Пациенту прописывают смесь, содержащую:
Многим пациентам подходят для питания стандартные смеси. Для младенцев предпочтительнее использовать грудное молоко. Некоторым детям нужны специальные смеси, учитывающие их особенности: наличие аллергии, диабета или проблем с пищеварением.
Членам семьи очень важно тесно сотрудничать с диетологом. Потребности в питании могут меняться из-за изменений состояния здоровья ребенка или побочных эффектов, таких как рвота или диарея.
Виды энтерального питания
Используется три вида энтерального питания — болюсное, непрерывное и самотечное.
Болюсное питание — большие дозы смеси даются пациенту через зонд несколько раз в день. Этот вид больше всего приближен к обычному питанию.
Непрерывное питание — электронный насос подает небольшие дозы смеси в течение нескольких часов. Некоторым детям может требоваться непрерывное питание, чтобы их меньше тошнило и рвало.
Самотечное кормление — пакет со смесью помещается на стойку для внутривенных вливаний, и заданное количество смеси капельно проходит через зонд с небольшой скоростью. Длительность такого питания зависит от потребностей пациента.
Энтеральное питание на дому
Дети могут уходить с установленным зондом домой. Врачи позаботятся о том, чтобы члены семьи знали, как осуществлять питание и ухаживать за зондом. Членам семьи нужно обращать внимание на следующие проблемы:
Необходимые смеси, расходные материалы и оборудование:





