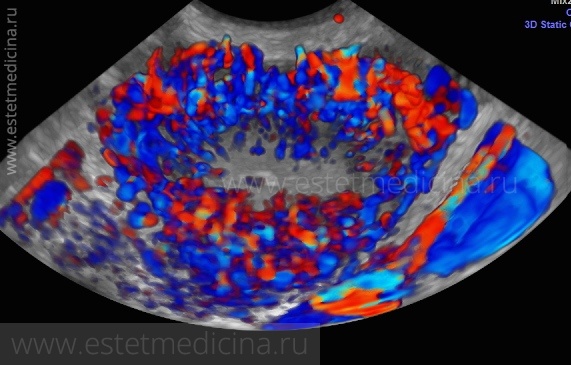
Тонкий эндометрий
Толщина эндометрия оказывает влияние на вероятность наступления беременности. Она зависит от формирования функционального слоя слизистой матки. Базальный слой эндометрия является постоянным.
Из него к периоду овуляции каждый цикл вырастает функциональный слой, который готов принять в себя оплодотворённую яйцеклетку. Однако если достаточного роста не происходит, наступление беременности становится маловероятным.
Тонкий эндометрий и ЭКО
Не только для наступления беременности естественным путём, но и для экстракорпорального оплодотворения имеет значение толщина эндометрия.
ЭКО предполагает зачатие в пробирке, однако затем эмбрион помещается в матку. И точно так же, как при физиологическом зачатии, зародыш должен имплантироваться в эндометрий. Если этого не происходит, беременность не наступает.
ЭКО при тонком эндометрии не проводят. Вероятность успеха крайне низкая. Если достаточная толщина эндометрия не достигается, перенос эмбрионов придётся отложить.
Возможные причины тонкого эндометрия:
Удачное ЭКО при тонком эндометрии
Одним из факторов, значительно снижающих вероятность наступления беременности, является гипоплазия эндометрия, и ЭКО в этом случае проводить нецелесообразно. Если толщина внутреннего слоя матки составляет менее 7 мм, вероятность имплантации эмбриона составит всего 15%.
При заболеваниях эндометрия, когда он становится тонким, даже если беременность наступает после ЭКО или при обычном, физиологическом оплодотворении, повышается риск её преждевременного прерывания. Тонкий эндометрий не способен принять эмбрион и обеспечить его необходимыми для роста питательными веществами до формирования плаценты.
Как нарастить эндометрий перед ЭКО?
Как нарастить эндометрий перед ЭКО? Если уменьшение толщины эндометрия вызвано эндокринными причинами (что чаще всего и случается), стимуляция роста возможна с помощью назначения гормональных лекарственных средств для роста эндометрия.
В криопротоколах, когда эндометрий готовят к переносу размороженных эмбрионов, как правило применяются препараты эстрогенов (Прогинова, Эстрофем, Дивигель, Эстрожель) с последующим назначением прогестерона (Утрожестан, Крайнон, Ипрожин). Они стимулируют наращивание эндометрия при ЭКО.
Врачи «ВитроКлиник» перед выбором метода подготовки эндометрия при ЭКО учитывают характер менструального цикла пациентки, наличие у неё сопутствующей патологии эндометрия и общих заболеваний организма.
Но иногда наблюдаются ситуации, когда женщина получает гормональное лечение, но эндометрий у нее все равно не достигает необходимой толщины. Как мы уже говорили, причины тонкого эндометрия могут быть не только эндокринными.
Если вырастить эндометрий для ЭКО в этом случае не получается, то требуется лечение, предшествующее процедуре переноса эмбрионов.
Какой будет терапия, зависит от обнаруженных нарушений. Возможно, потребуются антибиотики для уничтожения инфекции, препараты для усиления кровообращения в малом тазу, гимнастика, массаж, физиопроцедуры. Некоторые ситуации требуют хирургического лечения.
Подготовка эндометрия при ЭКО
Подготовка эндометрия при ЭКО требует не только большого опыта от репродуктологов, но и чуткого и внимательного отношения к своим пациентам. Ведь для успешной имплантации нужно не только нарастить эндометрий, но ещё и правильно выбрать оптимальное время для переноса эмбрионов, т.е. «окно имплантации».
Тонкий эндометрий
Здравствуйте. Подскажите препарат, чтобы в кратчайший срок нарастить эндометрий.
Мои диагнозы: бесплодие, субсерозная миома матки, снижение овулярного резерва.
Была ещё не проходимость труб, но эту проблему я решила с помощью лапароскопии. Прикрепляю узи, и выписку, в выписке ошибка, указали не ту миому. На узи у меня всегда эндометрий не более 5 мм. Также у меня низкий АМГ, всего 0.19, ФСГ и остальные гормоны сказали в пределах нормы. Эко пока не рассматриваю, хочу сама попробовать и с моим АМГ, мне выйдет это платно.
Хронические болезни: Варикоз, миома, фиброаденомы в груди.
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
— Мы живём в зоне, эндемичной по дефициту йода. Поэтому для профилактики умственных растройстви проблем с щитовидной железой, всем беременным и кормящим рекомендован Калия йодид в дозировке 200 мкг/сут
— Омега-3 ПНЖК. Можно любой препарат. Это может быть как копеечный рыбий жир, так и стоимостью как чугунный мост препараты типа Солгар и пр. Это нервная и иммунная система, а также профилактика метаболических нарушений в будущем.
Не растет эндометрий на прогинове и дивигеле что делать
Клиника репродуктивных технологий ООО «Геном-Волга», Волгоград, Россия, 400131
Эффективность дозированного трансдермального геля 17β-эстрадиола в подготовке эндометрия к переносу размороженных эмбрионов в полость матки
Журнал: Проблемы репродукции. 2016;22(6): 84-88
Тихаева К. Ю. Эффективность дозированного трансдермального геля 17β-эстрадиола в подготовке эндометрия к переносу размороженных эмбрионов в полость матки. Проблемы репродукции. 2016;22(6):84-88.
Tikhaeva K Yu. Efficacy of transdermal gel of 17β-estradiol in the endometrial preparation for the frozen embryo transfer. Russian Journal of Human Reproduction. 2016;22(6):84-88.
https://doi.org/10.17116/repro201622684-88
Клиника репродуктивных технологий ООО «Геном-Волга», Волгоград, Россия, 400131
Цель исследования — оценка эффективности дозированного трансдермального геля 17β-эстрадиола в подготовке эндометрия к переносу размороженных эмбрионов в полость матки в программе ВРТ. Материал и методы. Ретроспективное исследование проведено на базе клиники ООО «Геном-Волга» и включило 62 случая лечения бесплодия методами ВРТ с подготовкой эндометрия к криопереносу препаратом 17β-эстрадиола (дивигель). Контрольная группа — 50 случаев подготовки к криопереносу с использованием препарата эстрадиола валерата (прогинова). В исследование были включены случаи криопереносов эмбриона(ов) хорошего—отличного качества, в которых возраст женщины на момент переноса не превышал 42 года и пациентки имели не более двух неудач имплантации до этого. Различия считались значимыми при p 0,05). Также сопоставима частота отмены переноса по причине тонкого эндометрия: 14 и 16% в основной и контрольной группах соответственно. По частоте наступления беременности трансдермальный гель 17β-эстрадиола показал достаточно высокую клиническую эффективность — 43% в сравнении с группой контроля 41%, хотя обнаруженная разница статистически недостоверна. Выводы. Дозированный трансдермальный гель 17β-эстрадиола показал высокую клиническую эффективность в подготовке эндометрия к криопереносу эмбрионов, а также хорошую переносимость и высокую комплаентность к терапии.
Клиника репродуктивных технологий ООО «Геном-Волга», Волгоград, Россия, 400131
Благодаря успехам витрификации криоконсервация эмбрионов стала рутинной в работе клиник и отделений вспомогательных репродуктивных технологий (ВРТ). Так, появилось понятие «сегментация» цикла: плановая — когда перенос «свежих» эмбрионов не планируется изначально, и отмена переноса «по показаниям», например в связи с риском или развитием синдрома гиперстимуляции яичников, неудовлетворительным качеством эндометрия в стимулированном цикле или иными причинами. По данным авторов [1—4], частота наступления беременности в циклах с переносом размороженных эмбрионов, так называемых криопереносах, статистически достоверно выше по сравнению с переносом свежих эмбрионов. Также есть ряд работ, в которых показаны более высокая частота живорождения и меньшая частота перинатальных осложнений в группе женщин, у которых беременность достигнута, в ходе криопереноса.
Основной задачей в криопереносе является качественная подготовка эндометрия к переносу и адекватная гормональная поддержка в посттрансферном периоде. Качество эндометрия и эмбриона, а также их синхронизация (соответствие стадии развития эмбриона «окно имплантации») предопределяют частоту наступления беременности при лечении бесплодия методами ВРТ. В настоящее время большинство исследований продемонстрировали, что толщина эндометрия (М-эхо) менее 8 мм и более 15 мм в позднюю фолликулярную фазу коррелирует с низкой частотой наступления беременности [5—10]. Таким образом, толщина 8—14 мм может считаться оптимальной для переноса криоконсервированного эмбриона (ов).
Как известно, существует несколько схем подготовки эндометрия к переносу размороженных эмбрионов: в естественном цикле и с заместительной гормональной терапией (ЗГТ). В настоящее время нет доказательств преимущества одного или другого метода. Хотя, с практической точки зрения, подготовка в естественном цикле требует большей частоты визитов в клинику с целью контроля за овуляцией. Также эти схемы неприменимы у пациенток с ановуляцией или с проблемой «тонкого эндометрия». Помимо медицинских аспектов нельзя забывать о практической стороне для пациентки, так как невозможно «запрограммировать» день разморозки и последующего переноса эмбриона в полость матки [11, 12]. По данным опроса IVF Worldwide 2014 г., 49% респондентов-специалистов в области ВРТ в своей практике используют ЗГТ — препараты эстрадиола и гестагены — с целью подготовки эндометрия к криопереносу.
Тем не менее необходимо помнить, что эстрогены принадлежат к группе стероидных гормонов. Это группа веществ, обладающих мощнейшей биологической активностью, которые влияют на экспрессию множества генов. Это является причиной наших разумных опасений при использовании препаратов эстрогенов. Одними из известных неблагоприятных эффектов являются: гиперкоагуляция, дисфункция гепатобилиарной системы, онкологические риски и хроническое воспаление. Эти и многие другие нежелательные эффекты заставляют искать иные пути применения эстрогенов, кроме peros. В настоящий момент большое внимание уделяется трансдермальному введению эстрогенов как альтернативе пероральному использованию. Многие работы показали существенные различия в показателях биодоступности, побочных эффектов, метаболизма гормонов при сравнении трансдермальных и пероральных форм эстрогенов. Например, трансдермальный путь введения препарата позволяет минимизировать печеночную циркуляцию активных метаболитов, а следовательно, предотвращает активацию синтеза белков острого ответа и коагуляции. При этом пероральный путь введения эстрогенов в высоких дозах дает прокоагулянтный и провоспалительный эффекты [13]. Пероральное использование эстрогенов на 28% (8 случаев на каждые 10 000 женщин в год) увеличивает шанс венозной тромбоэмболии [14]. При этом у трансдермальных форм обнаружен дозозависимый эффект: при использовании доз менее 30 мкг/сут повышение риска не наблюдалось, а использование более 50 мкг/сут приводило к двукратному увеличению риска инсульта [15]. Трансдермальная ЗГТ позволяет избежать одного случая холецистэктомии на 140 женщин в течение 5 лет [16]. В исследовании случай—контроль терапия трансдермальными эстрогенами показала отсутствие взаимосвязи с риском рака молочной железы, в отличие от пероральных эстрогенов, прием которых соответствовал увеличению риска на 38% [17].
Таким образом, пластыри и гели, содержащие эстроген, сопоставимы по клинической эффективности с пероральными формами эстрогенов, но при этом, как указано выше, отличаются большей безопасностью.
Несмотря на то что ни один из препаратов эстрадиола, зарегистрированных в нашей стране, не содержит в инструкции по медицинскому применению указание на использование их в ходе лечения методами ВРТ и во время беременности, тем не менее лечение бесплодия, в том числе методами ВРТ, невозможно без препаратов эстрадиола. В обзорных статьях авторов и клинических рекомендациях Российской ассоциации репродукции человека систематизированы и описаны рекомендуемые схемы использования эстрогенов в ходе лечения бесплодия методами ВРТ, а также обосновано их применение [18—20].
Одним из препаратов эстрадиола, зарегистрированных в нашей стране, является дозированный трансдермальный гель 17β-эстрадиола (дивигель). 17β-эстрадиол химически и биологически идентичен эндогенному человеческому эстрадиолу. Устойчивый показатель биодоступности составляет 82% в сравнении с эквивалентной пероральной дозой эстрадиола валерата. Как указано выше, трансдермальное нанесение позволяет избежать первой стадии печеночного метаболизма. Благодаря этому колебания концентрации эстрогена в плазме крови при применении дивигеля выражены меньше, чем при использовании пероральных эстрогенов [16].
В исследовании, проведенном под руководством В.Е. Радзинского [21], показана высокая частота наступления беременности при использовании дивигеля в прегравидарной подготовке у женщин с преждевременным истощением яичников.
Цель исследования — оценка эффективности дозированного трансдермального геля 17β-эстрадиола в подготовке эндометрия к переносу размороженных эмбрионов в полость матки в программе ВРТ.
Материал и методы
Проведен ретроспективный анализ 112 случаев лечения бесплодия методами ВРТ с переносом в полость матки размороженного эмбриона (ов) на базе клиники «Геном-Волга» в период с 2014 по 2015 г. Критерии включения в исследование:
1) возраст женщины на момент переноса до 42 лет включительно (в том числе суррогатные матери и женщины-реципиенты в циклах с донорскими яйцеклетками и эмбрионами);
2) в исследование включены только переносы размороженного эмбриона (ов) отличного качества на стадии бластоцисты;
3) пациентки, имеющие в анамнезе не более двух неудачных попыток ВРТ.
Все вошедшие в исследование женщины были разделены на две группы в зависимости от типа используемого препарата эстрадиола. Основная (1-я) группа (n=62) — подготовка эндометрия с использованием дозированного трансдермального геля 17β-эстрадиола (дивигель), составила 55,3% от общего количества циклов; группа клинического сравнения (2-я группа) — 50 (44,7%) пациенток с использованием эстрадиола валерат (прогинова) в качестве подготовки к криопереносу. Оплодотворение проводилось методом ИКСИ. Культивирование гамет и эмбрионов осуществлялось на линейке сред фирмы «Origio». Используемый метод заморозки — витрификация. Заморозка и разморозка эмбрионов проводились по стандартной методике на средах Kitazato. Для заморозки использовались открытые системы ORIGIO, в одну соломину помещалось 1—2 эмбриона с последующим переносом в криохранилище. Селекция эмбрионов хорошего качества (по классификации Д. Гарднера) для криоконсервации проводилась на 5—6-е сутки. Подготовка эндометрия начиналась со 2—3-го дня менструального цикла после необходимого обследования в соответствии с приказом 107 Н и при отсутствии противопоказаний. В основной группе назначался 17β-эстрадиол в виде препарата дивигель (3 г геля, что соответствует 3 мг эстрадиола), разделенный на 3 приема в течение дня. В группе контроля назначался препарат прогинова 6 мг в сутки, разделенный на 3 приема в течение дня. Толщина эндометрия в ходе подготовки к переносу эмбрионов оценивалась на 6—8-й и 10—12-й дни использования препаратов (в зависимости от продолжительности естественного менструального цикла пациентки). В случае достижения в «позднюю фолликулярную фазу» толщины эндометрия 8—14 мм назначался один из препаратов гестагенного ряда. Перенос размороженных эмбрионов осуществлялся через 2—4 ч после разморозки. Перенос эмбрионов проводился по стандартной методике. В соответствии с клинической ситуацией или пожеланиями женщины переносилось 1—2 эмбриона.
В ходе исследования проанализированы следующие параметры:
— толщина эндометрия по данным ультразвукового исследования (УЗИ) на 6—8-й день использования препарата;
— толщина эндометрия по данным УЗИ на 10—12-й день использования препарата;
— частота отмены переноса эмбрионов;
— частота клинической беременности (по визуализации плодного яйца в полости матки через 3 нед после переноса эмбриона).
Статистическая обработка выполнялась в пакете программ Statistica for Windows v. 6.1 («StatSoft», США, 2000). Использовались программы дескриптивной статистики, сравнения показателей двух групп по t-критерию Стьюдента и непараметрические методы статистического анализа, используемые для сравнения двух качественных (номинальных) переменных (частота наступления беременности). Различия считались значимыми при p 
Как показано в таблице, основная и контрольная группы достаточно однородны по структуре причин бесплодия. В обеих группах превалировал трубный фактор, на втором месте в структуре причин бесплодия в 1-й группе был эндометриоз, а во 2-й (контрольной) — бесплодие сочетанного характера. Примерно равнозначными оказались эндокринный, мужской факторы и необъяснимое бесплодие.
В 1-й группе эмбрионы были получены в длинном лютеиновом протоколе в 4 (6%) случаях, в протоколе с антагонистами — в 58 (94%), во 2-й группе также большая часть эмбрионов получена в протоколе с антагонистами (6 и 94% соответственно).
В 1-й группе 39 (63%) пациенткам предстоял первый перенос, 12 (20%) — второй перенос, 11 (17%) — третий перенос. Во 2-й группе в 37 (73%) случаях осуществлялся первый перенос эмбрионов, в 7 (15%) — второй перенос, в 6 (12%) — третий перенос.
Таким образом, в обеих группах предстоял не более чем третий перенос эмбрионов после неудачных двух.
Средний показатель толщины эндометрия на 6—8-й день лечения в 1-й группе составил 6,8±1,2 мм, во 2-й — 6,4±1,08 мм (р>0,05), на 10—12-й день лечения — 10,5±2,3 и 11,2±2,37 мм соответственно (р>0,05). У 2 пациенток 1-й группы и у 2 пациенток 2-й группы показатель толщины эндометрия к 10—12-му дню лечения был более 15 мм. Этим пациенткам не выполнялся перенос, назначалась уточняющая диагностика. Пациентки, у которых к 10—12-му дню использования препаратов эстрадиола не достигнута толщина эндометрия 8 мм, продолжили лечение препаратами эстрадиола еще 5—6 дней. В 1-й группе таких пациенток было 12 (19%). Эти пациентки в течение еще 5—6 дней продолжили использование дозированного трансдермального геля 17β-эстрадиола в дозе 6 мг (6 г геля дивигель). Во 2-й группе таких пациенток было 8 (22%). Этим пациенткам был назначен эстрадиола валерат в дозе 12 мг (6 таблеток) еще на 5—6 дней. Если в этот период эндометрий не достигал необходимой минимальной толщины 8 мм, перенос отменялся.
В группе с использованием 17β-эстрадиола более чем в 80% случаев удалось достигнуть необходимых значений толщины эндометрия за 10—12 дней использования препарата.
Перенос эмбрионов выполнен у 53 пациенток 1-й группы и у 40 — 2-й группы. Частота отмены переноса в 1-й группе составила 14%; во 2-й группе — 16%, разница статистически недостоверна (р>0,05).
Пациенткам 1-й группы в 40 случаях проводился перенос 2 эмбрионов, в 13 случаях — 1 эмбриона, во 2-й группе в 33 случаях осуществлен перенос 2 эмбрионов, в 9 случаях — перенос 1 эмбриона.
Частота наступления клинической беременности в 1-й группе составила 43%, во 2-й группе — 41%. Разница статистически недостоверна (р>0,05).
Выводы
По результатам исследования частота клинической беременности была выше (43%) в группе пациенток, использовавшей трансдермальный эстрадиол (дивигель), что является хорошим результатом в рамках программ ВРТ. При этом частота отмены переноса, обусловленной неудовлетворительным состоянием эндометрия, у этих пациенток была ниже (14%), чем в контрольной группе, хотя статистически достоверной разницы в двух группах не обнаружено.
Кроме того, в целом женщины отмечали отличную переносимость и простоту использования дозированного трансдермального геля 17β-эстрадиола, а некоторые отмечали субъективное чувство «большей безопасности» при нанесении препарата на кожу вместо приема внутрь.
Не так давно появился термин «friendly», оценивающий по сути комплаентность пациента, которая во многом определяет и успешность лечения. Он отражает нашу озабоченность не только безопасностью и исходом лечения, но и комфортом пациента в ходе лечения. Снижение медикаментозной нагрузки и по возможности упрощение для пациента лечения являются необходимыми инструментами в создании такого комфорта. Использование трансдермальной формы препарата помимо показанной клинической эффективности и известной безопасности также отвечает требованиям комфорта и простоты для пациентки.
Записаться на прием
Задать вопрос онлайн
Заказать обратный звонок
Рассказывает Нора Маева, врач-гинеколог, репродукторолог клиники ЭКО и лечения бесплодия «ВитроКлиник».
Нора Хачатуровна, вы изучаете эндометрий. Расскажите о роли эндометрия. Почему тонкий эндометрий является проблемой для наступления беременности?
Оптимальная толщина эндометрия: от 8 до 12 мм
В каких случаях необходимо провести исследование эндометрия? Какие факторы влияют на результат?
На результаты исследований влияет множество факторов. УЗИ – субъективный метод оценки. Многое зависит от аппарата и специалиста. Бывает, что в один и тот же день разные специалисты получают разные результаты замеров. Толщина эндометрия замеряется в динамике несколько раз за цикл. В рамках подготовки к программе ЭКО, либо подготовки к переносу, либо в день назначения триггера толщина эндометрия в середине цикла (перед овуляцией) должна быть не менее 8 мм. При заместительной терапии прогестероном и толщине эндометрия 7 мм частота наступления беременности снижается, но незначительно. Поэтому допускается погрешность в толщине эндометрия на 1-2%. При толщине эндометрия 6 мм вероятность наступления беременности значительно снижается. Оптимальная толщина в день переноса должна составлять от 8 до 12 мм. При таких показателях беременность наступает с одинаково высокой частотой. При толщине от 12 до 14 мм частота опять же снижается. Показатель выше 14 мм может свидетельствовать о гиперплазии, что может быть причиной для отказа от переноса.
Исследование эндометрия советуют проводить в начале цикла. С чем это связано?
2-4 дни цикла являются оптимальными для проведения первого УЗИ. В этот период эндометрий должен быть тонким, не более 5 мм. Это связано с процессом десквамации, или отторжения функционального слоя эндометрия, которое происходит во время менструации. В эти дни цикла хорошо видны полипы и гиперплазия. Для оценки синехий исследование рекомендуется проводить во второй половине цикле, а еще лучше в динамике. Для переноса эндометрий должен быть чистым, без каких-либо патологий.
Полип в полости матки и беременность
Обнаружили полип. Говорят, что полип может раствориться, и шансы забеременеть есть. Так ли это?
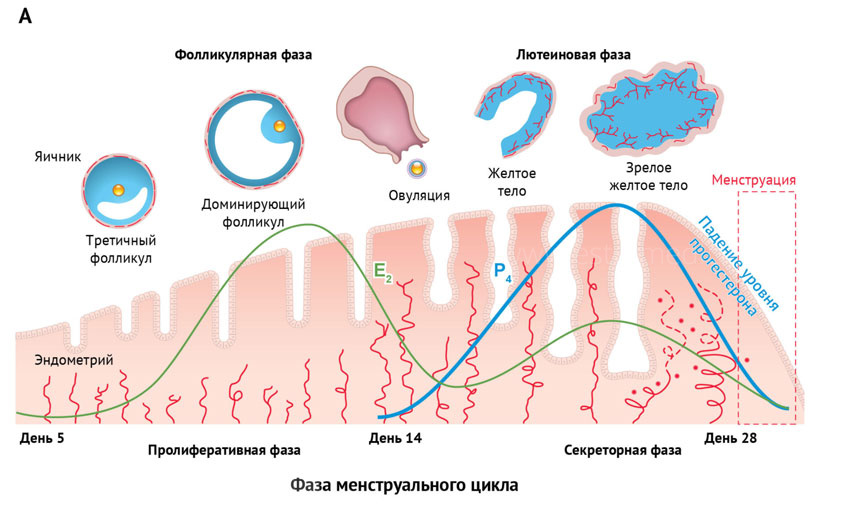
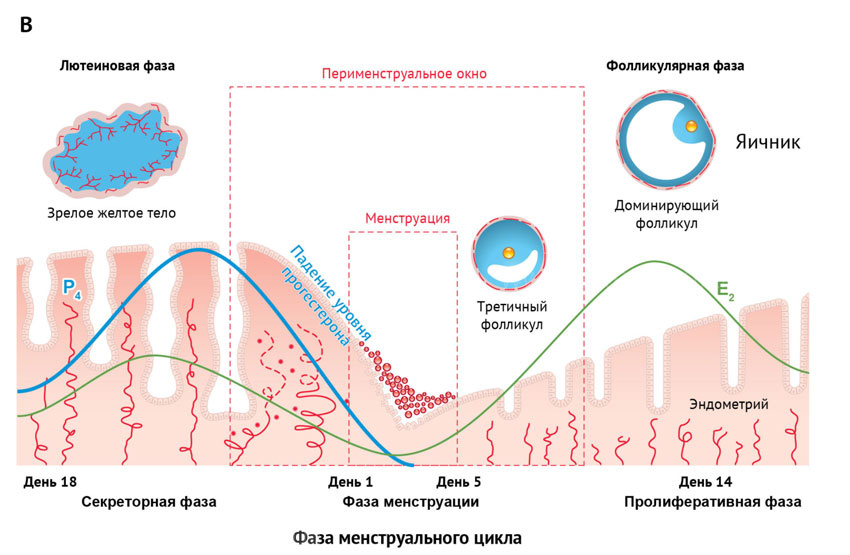
Рост эндометрия связан с уровнем эстрогенов и овуляцией
Что делать, если эндометрий не растет?
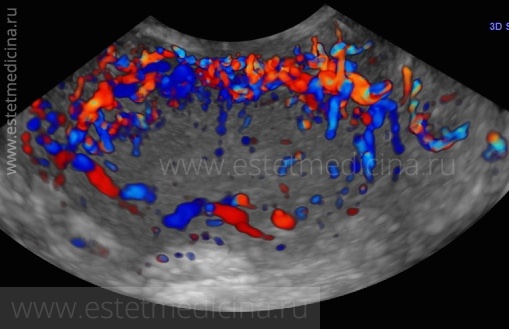
Хронический эндометрит. Уровень эстрадиола
Какие существуют методы диагностики хронического эндометрита?
Остались вопросы? Свяжитесь с нами:
Гистология и иммуногистохимия, маркер CD138
Маркер LIF является маркером имплантации
Для чего необходимо это исследование?
Готовность эндометрия к имплантации можно определить по наличию пиноподиев. Если они максимально выражены, значит самое время переносить эмбрион. Пиноподии можно увидеть с помощью электронной микроскопии, или оценить маркер LIF, который указывает на их наличие. То есть маркер LIF является маркером имплантации. Поэтому если во второй фазе цикла была взята биопсия эндометрия, проведена оценка выраженности рецепторов, маркера хронического воспаления и маркера LIF, то можно сказать, что эндометрий был обследован качественно. Становится понятно, что влияет на рост эндометрия, и какую схему лечения использовать.

Расскажите о лечении гипоплазии при сосудистом нарушении.
УЗИ эндометрия и УЗИ с Доплером необходимо делать в один день?
Я не делаю УЗИ с Доплером. Для проведения данного исследования пациентки могут записаться к специалистам клиники. Я постараюсь записать на прием к себе в этот же день. Возможно, что для решения проблем с эндометрием УЗИ с Доплером не понадобится. Если пациентка не уверена, необходимо ли ей данное исследование, то можно получить сначала консультацию у меня, а далее я уже направлю к подходящему специалисту. Диагностика фосфолипидного синдрома не всегда информативна. Бывают случаи, когда берут половину нужных анализов добавляют ненужные анализы и получают результат, который не дает права поставить диагноз. Нужно подходить взвешенно. Разобрались со свертывающей системой крови, проблем нет, значит имеет место спазм сосудов, который можно решить с помощью физиотерапии. Гинекологический массаж действует по этому же принципу. Регулярная половая жизнь и определенный спорт также оказывают терапевтическое воздействие.
Как улучшить кровоток в малом тазу?
Гинекологический массаж действует эффективнее регулярной половой жизни?
При нерегулярной половой жизни у женщины происходит застой крови в органах малого таза. Не стоит ее исключать. Упражнения Кегеля, упражнения на нижний пресс, которые задействуют органы малого таза, доступны всем. Помимо улучшения кровотока физиотерапия позволяет уменьшить выраженность фиброза. Конечно, фиброзная ткань не может просто рассосаться, особенно при наличии полипа. Я бы вам соврала, сказав, что полип не рассасывается, а фиброзная ткань волшебным образом исчезает. Но снизить выраженность можно, используя физиотерапию и ферментные препараты. Лучше всего это работает в комплексе. Чтобы лекарственные препараты достигли эндометрия нужен хороший кровоток. Возможно подключение ферментных препаратов, которые облегчат доступ лекарств в ткани. Необходимы гормоны, так как без их влияния эндометрий просто не среагирует на медикаменты. Система сложная, но доступная для понимания.
Остались вопросы? Свяжитесь с нами:
Помогают ли орошения улучшить состояние эндометрия?

Как вы относитесь к методу, когда для стимуляции роста эндометрия на нем делают насечки?
У этого метода также нет серьезной доказательной базы, но могу сказать, что он работает. Серьезные исследования данного метода провести достаточно сложно. Для этого необходимо взять группу женщин, которым будет проведена скретчинг биопсия и группу, которой эта манипуляция не будет проведена, а затем сравнить результаты. Поэтому на данный момент существуют только небольшие исследования. Метод работает по такому принципу: на эндометрий наносится небольшое локальное повреждение, это не полноценная биопсия, с целью получить материал для исследования, а всего лишь небольшая царапина. При этом организм запускает процесс восстановления, что стимулирует эндометрий к активным действиям, в данном случае, к росту. Я использую в своей практике данный метод.
Эффективна ли метаболическая терапия?
Данная терапия не подкреплена серьезной доказательной базой. Существуют лишь небольшие исследования, которые говорят об эффективности терапии с применением Актовегина, Мексидола, витаминотерапии. Я редко использую метаболическую терапию.
Многие прибегают к народной медицине. Как вы к этому относитесь?
Что необходимо знать о народной медицине? Не доказана не только ее польза, но и безопасность. Как правило, женщины начинают принимать все и сразу, надеясь на результат. Повышается нагрузка на печень, так как помимо трав и пищевых продуктов, пациентки принимают лекарственные препараты. Так недалеко и до лекарственного гепатита и аллергии дойти.
Может ли тонкий эндометрий быть нормой для ряда женщин? Например, эндометрий растет только до 6 мм, при этом он состоит из трех слоев, имеет хорошую структуру, что позволяет осуществить перенос.
Необходимо смотреть на параметры. Бывают миниатюрные женщины, и размер матки у них соответствующий. Эндометрий может не дорастать до 10 мм, и, к примеру, 6 мм – это и будет норма. Если биопсия исключает проблемы, то беременность может наступить. Шансы ниже, но они есть. В моей практике минимальная толщина эндометрия, при которой наступала беременность, была 5,8 мм. При этом были исключены все факторы риска, был хороший кровоток. Мы сделали перенос, и беременность наступила.
Нора Хачатуровна большое спасибо за продуктивную беседу!