Антибиотики и беременность
Антибиотиками называются лекарства, уничтожающие бактерии в организме человека. Ими являются, например, пенициллин и тетрациклин. Анальгин, аспирин, арбидол, а также вещества, предназначенные для борьбы с микробами во внешней среде, до попадания внутрь (йод, зеленка, хлоргексидин), к антибиотикам не относятся.
Антибиотики действуют только на бактерии, против вирусов и грибков они бессильны, а при длительном приеме могут даже провоцировать грибковые болезни, такие как кандидоз. Часто бактерии оказываются устойчивыми к назначенному антибиотику, и тогда врачу приходится подбирать для лечения другой препарат.
Помимо полезного действия – уничтожения вредоносных микробов – антибиотики имеют много побочных эффектов. Часто это токсичные химические вещества, которые вредно влияют на печень. У многих антибиотиков, особенно из группы гентамицина, есть способность поражать клетки почек и внутреннего уха, а также других органов.
Кроме того, большинство антибиотиков действуют без разбора на вредные и полезные микроорганизмы, убивая и тех, и других. В результате организм лишается защиты со стороны полезных бактерий, живущих, например, на коже или в кишечнике – появляется сыпь, дисбактериоз, жидкий стул и прочие побочные эффекты. В то же время вредные микробы часто выживают, потому что за много лет применения антибиотика они выработали к нему устойчивость.
Еще хуже то, что иногда и безвредные бактерии под воздействием антибиотиков могут приобретать вредные свойства. Такие новые штаммы (сорта микробов) чаще всего живут внутри больниц, причем распространяются самими сотрудниками – живя у них на коже, в носу и т.п. местах. Самые опасные из них (например печально известный MRSA – метициллин-резистентный золотистый стафилококк) часто оказываются устойчивыми даже к новейшим и самым сильным антибиотикам.
Антибиотики и беременность
Во время беременности антибиотики применять можно, но только по строгим показаниям, когда на то есть очень веская причина. Это как раз тот случай, о котором написано в инструкции: «Если ожидаемая польза превышает риск для матери и плода». В любом случае делать это нужно только под строгим контролем врача и, как правило, в больнице (отделение патологии беременности в роддоме).
В первом триместе большинство лекарств могут навредить развивающемуся эмбриону, поэтому в этом периоде лучше избегать применения антибиотиков. Второй и третий триместры более безопасны, но для каждого лекарства есть свои сроки, когда его нельзя применять. Эти тонкости должны быть хорошо известны вашему врачу.
Поскольку многие бактерии оказываются устойчивыми к антибиотикам, перед началом лечения лучше всего провести тест на их чувствительность. В результатах теста будет видно, какая бактерия вызвала заболевание и какой антибиотик на нее действует лучше всего.
Если тест на чувствительность провести по каким-то причинам невозможно, врач назначает антибиотик широкого спектра действия, то есть такой, который убивает по возможности всех.
Когда не обойтись без антибиотиков
Самые частые причины, по которым приходится назначать антибиотики беременным:
пиелонефрит беременных;
воспаление легких, сильный бронхит, ангина;
тяжелые кишечные инфекции;
гнойные раны и обширные травмы, ожоги;
тяжелые инфекционные осложнения, такие как сепсис, заражение крови;
специфические болезни, вызванные редкими бактериями: клещевой борреллиоз, бруцеллез и др.
Во всех этих случаях применение антибиотиков оправданно и необходимо, во избежание еще больших осложнений. То есть польза для матери существенно выше, чем риск для плода.
Возможный риск
Основной риск антибиотики представляют не для матери, а для ее развивающегося малыша. Многие из них проникают через плаценту в кровоток плода и могут оказать вредное воздействие на тот орган, который в данный момент наиболее интенсивно растет.
Все антибиотики при беременности можно разделить на три группы:
1) Запрещены полностью, в связи с доказанным токсическим действием на плод;
2) Разрешены, доказано отсутствие вредного воздействия;
3) Действие на плод не изучено, поэтому применяться могут только в случае крайней необходимости.
Запрещены
Тетрациклин, доксициклин – проходят через плаценту, накапливаются в костях и зубных зачатках плода, нарушая их минерализацию. Ядовиты для печени.
Фторхинолоны (ципрофлоксацин, ципролет, нолицин, абактал, флоксал и др.) – запрещены, надежных исследований по безопасности у беременных не проведено. Повреждают суставы плода в исследованиях на животных.
Кларитромицин (клацид, фромилид, клабакс) – безопасность применения при беременности не известна. Есть данные о токсическом действии на плод у животных.
Мидекамицин, рокситромицин (макропен, рулид) – то же, что кларитромицин.
Аминогликозиды (канамицин, тобрамицин, стрептомицин) – проходят через плаценту, дают высокий риск осложнений на почки и внутреннее ухо плода, могут стать причиной глухоты у новорожденного. Гентамицин относится к той же группе, но его применение разрешено по жизненным показаниям в строго рассчитанных дозировках.
Фуразидин (фурамаг, фурагин), нифуроксазид (эрсефурил, энтерофурил) – запрещены в связи с потенциально вредным действием, данные о безопасности у беременных отсутствуют.
Хлорамфеникол (левомицетин, синтомицин, олазоль) – запрещен. Быстро проходит через плаценту в высоких концентрациях. Угнетает костный мозг плода и нарушает деление клеток крови, особенно на поздних сроках беременности.
Диоксидин – часто применяется в хирургической практике для обеззараживания ран. Запрещен во время беременности, так как было обнаружено токсическое и мутагенное действие на плод у животных.
Ко-тримоксазол (бисептол, бактрим, гросептол) – всем известный «бисептол». Состоит из двух веществ: сульфаметоксазол и триметоприм, который проходит через плаценту в высоких концентрациях. Триметоприм – активный антагонист фолиевой кислоты (антивитамин). Повышает риск врожденных уродств, пороков сердца, замедляет рост плода.
Допустимые в крайних случаях
Азитромицин (сумамед, зитролид, зи-фактор, хемомицин) – применяется только в случае крайней необходимости, например при хламидийной инфекции у беременных. Отрицательного влияния на плод не выявлено.
Нитрофурантоин (фурадонин) – возможно применение только во втором триместре, в первом и третьем запрещен.
Метронидазол (клион, трихопол, метрогил, флагил) – запрещен в первом триместре, может вызывать дефекты головного мозга, конечностей и гениталий у плода. Во втором и третьем триместре применение допустимо при отсутствии более безопасной альтернативы.
Гентамицин – применение разрешено только по жизненным показаниям (сепсис, заражение крови) в строго рассчитанных дозировках. При превышении дозы есть риск, что ребенок может родиться глухим.
Безопасные
Все нижеперечисленные препараты могут применяться при беременности. Однако надо помнить, что любой антибиотик – это сильнодействующее лекарство и его нельзя принимать без назначения врача. После прохождения назначенного курса необходимо прийти на повторный прием.
Пенициллин и его аналоги (амоксициллин, амоксиклав, ампициллин) – проходят через плаценту, однако вредное влияние на плод, как правило, отсутствует. При беременности выводятся почками в ускоренном темпе.
Цефалоспорины – цефазолин, цефалексин, цефтриаксон, цефуроксим, цефиксим (супракс), цефоперазон, цефотаксим, цефтазидим, цефепим – используются при беременности без ограничений. Проходят через плаценту в низких концентрациях. Отрицательного влияния на плод не выявлено.
Эритромицин, а также джозамицин (вильпрафен) и спирамицин (ровамицин) – допустимы для применения. Проходят через плаценту в низких концентрациях. Не вызывают нарушений развития плода и врожденных аномалий.
Антибиотики и зачатие
Нередко возникает возникает такая ситуация, когда женщина, не зная, что беременна, принимала антибиотики. Что делать в этом случае? Повредит ли это ребенку? Если антибиотик был из безопасной группы, то, скорее всего, что не повредит. Запрещенное при беременности лекарство может на ранних сроках привести к выкидышу или замершей беременности.
Сделать в этой ситуации можно лишь одно – отменить антибиотик сразу же, как только узнали о беременности. Дальше остается ждать. Если лекарство плохо подействовало на эмбрион, то может произойти выкидыш. Если не подействовало никак, и эмбрион выжил, то он скорее всего будет развиваться и дальше без каких-либо отклонений.
Для того, чтобы проверить, не остановилось ли развитие эмбриона, можно сделать анализ крови на ХГЧ, лучше два – три раза. Несколько одинаковых результатов или слишком низкий показатель будут свидетельствовать о замершей беременности. Другим критерием служит вагинальное УЗИ, но на сроках ранее 4 недель оно не информативно.
Прибегать к аборту только из-за страха того, что ребенок родится с отклонением в развитии, не стоит. При вредных воздействиях на ранних сроках эмбрион, скорее всего, погибнет, чем будет развиваться неправильно. Пороки развития возникают тогда, когда вредный фактор действует на более поздних стадиях во время роста органов.
Если беременность только планируется, и она долгожданная, то лучше вообще отказаться в этом периоде от использования не только антибиотиков, но и любых веществ, вредно действующих на плод.
Не знала что беременна и пила метронидазол
Можно ли принимать Метронидазол будущей маме: разбираемся в вопросе
Можно ли принимать Метронидазол будущей маме: разбираемся в вопросе
Период ожидания малыша очень часто сопровождается обострением хронических заболеваний, происходит это из-за перестройки женского организма. Кроме того, на фоне ослабленного иммунитета беременная женщина становится лёгкой добычей для различных патогенных микроорганизмов. Терапия Метронидазолом помогает справиться со многими заболеваниями и улучшить общее состояние будущей мамы, но применение этого медикамента должно проходить под строгим контролем лечащего врача.
Что представляет собой медикамент
Метронидазол — это антибиотик, активный в отношении протозойных и бактериальных инфекций. Провоцируют такие заболевания простейшие микробы, паразитирующие в различных органах и тканях организма: в крови, кишечнике, ЦНС, печени, лёгких.
Основное действующее вещество медикамента — метронидазол. Препарат работает следующим образом: он проникает в патоген, соединяясь с его ДНК, подавляет синтез нуклеиновых кислот, что приводит к дальнейшей гибели микроорганизма.
Метронидазол внесён в список жизненно необходимых медикаментов Российской Федерации, поэтому его стоимость и доступность для населения контролируются государством.
Медикамент хорошо справляется со следующими патогенами:
Для лечения инфекций препарат используется не только в гинекологии, но и в других сферах медицины, всё зависит от локализации заболевания. Метронидазол применяют во время гестационного периода только по показаниям, его назначение является вынужденной мерой.
В какой форме производится Метронидазол
Метронидазол имеет несколько форм выпуска со следующим содержанием активного вещества:
Форму медикамента, как и схему приёма, назначает лечащий врач, при этом курс терапии определяется после обследования и проведения всех необходимых анализов.
Фотогалерея: различные формы выпуска препарата
Возможность применения Метронидазола в разные периоды гестации
Любые антибиотики, в том числе и Метронидазол, не назначаются беременной женщине без острой необходимости.
Первый триместр гестации — это период, когда приём многих лекарств под запретом. Чтобы не нарушить правильное формирование систем будущего малыша, Метронидазол на этом сроке не назначается. Всё дело в том, что попадая в организм, медикамент легко распределяется по всем тканям и органам, а значит, может повлиять на развитие эмбриона. Единственным исключением для приёма медикамента может быть угроза жизни будущей мамы, но в таком случае сохранение беременности тоже под очень большим вопросом.
Согласно классификации FDA, Метронидазол относится к группе В, что значит: опыты на животных не выявили отрицательного влияния на плод, а исследования у беременных женщин не проводились.
При обнаружении инфекции в организме беременной женщины терапию проводят более безопасными препаратами.
Во втором триместре гестации возможен приём медикамента, но под чётким контролем акушера-гинеколога. Чтобы снизить влияние Метронидазола на будущего малыша, применяют свечи или гель. Инъекции и пероральный приём стараются исключить на этом сроке.
Наиболее безопасным для лечения антибиотиком считается третий триместр гестации. Врач может назначить терапию в таблетированной форме для скорейшего улучшения состояния пациентки. Но в случаях, когда Метронидазол плохо переносится женщиной, возможно его применение в виде суппозиториев или геля для интравагинального введения. Кроме того, эти формы медикамента используют перед родами в качестве местной профилактики инфекций, чувствительных к Метронидазолу, чтобы исключить заражение малыша во время прохождения через родовые пути.
Когда проводится терапия Метронидазолом
Обычно беременным назначают медикамент при гинекологических патологиях, чаще всего это трихомониаз и бактериальный вагиноз.

Но возможно применение антибиотика и при других заболеваниях, таких как:
А также Метронидазол применяют при ряде серьёзных патологий, вызванных микроорганизмами, чувствительными к медикаменту, но такие заболевания лечат в стационаре. Это:
В зависимости от тяжести болезни и места её локализации применяются различные формы лекарства:
При гинекологических заболеваниях чаще всего Метронидазол применяется местно, т. е. в виде интравагинального геля или свечей. Такой метод помогает воздействовать на инфекцию непосредственно в очаге воспаления, но при этом уровень концентрации медикамента в кровотоке беременной женщины будет гораздо ниже, чем при пероральном приёме лекарства. Важно понимать, что отсутствие лечения инфекций мочевыделительной системы может спровоцировать заражение ещё не родившегося малыша.
Внутриутробные инфекции могут привести к гибели эмбриона, преждевременному родоразрешению, формированию врождённых пороков и различных отклонений в развитии ребёнка.
Но также стоит помнить, что при проявлении гинекологических инфекций терапию должны проходить оба партнёра, чтобы избежать в последующем рецидива. Половые контакты на время лечения должны быть исключены.
Моим знакомым пришлось столкнуться с таким заболеванием, как трихомониаз. Срок беременности супруги был 24 недели. Мужу назначили разовую дозу Метронидазола — 2000 мг, а жене прописали свечи: 2 раза в день, утром и вечером в течение 10 дней. Повторные анализы после терапии были хорошие, но перед родами ей опять назначили Метронидазол; в этот раз для профилактики. Рождение ребёнка прошло без осложнений, единственной неприятностью стала «желтушка» у малыша. Связано это с применением лекарства или нет, точно нельзя сказать, ведь многие детки рождаются с таким явлением.
Противопоказания и побочные эффекты
Метронидазол имеет ряд противопоказаний, которые необходимо учитывать перед его применением.
Решение об отказе от медикамента принимается при лекарственной непереносимости компонентов препарата, а также при наличии некоторых отклонений в здоровье пациентки, таких как:
Первый триместр гестации также указан в противопоказаниях. Если приём антибиотика необходим в период лактации, то кормление на время терапии следует прекратить. Но не все противопоказания являются абсолютными, в некоторых случаях достаточно снизить дозировку медикамента.
В связи с тем, что Метронидазол является хорошим антибактериальным средством, он способен влиять не только на патогены, но и на здоровую микрофлору. Поэтому лечение этим препаратом часто сопровождается проявлением стоматита или кандидоза.
Совет для беременных женщин: сохранить здоровую микрофлору организма помогут кисломолочные продукты, каши, хлеб из муки грубого помола, фрукты и овощи, много зелени, орехи.
В результате сильного действия антибиотика могут возникать такие побочные эффекты:
Важно: при проявлении любых негативных явлений следует прекратить приём медикамента и обратиться к лечащему врачу.
Взаимодействие с другими лекарствами
Данный препарат может плохо совмещаться с некоторыми видами лекарственных средств. Поэтому при назначении терапии, врач должен знать обо всех лекарствах, которые принимает беременная женщина.
Метронидазол несовместим с этанолом, но в период ожидания малыша приём любых спиртных напитков находится под запретом.
Одновременное применение медикамента с Бусульфаном (противоопухолевым и иммунодепрессивным препаратом) и Дисульфирамом (средством для лечения алкогольной зависимости) не рекомендуется, в период гестации эти медикаменты не применяются.
Циметидин (противоязвенный препарат) увеличивает концентрацию Метронидазола в крови, что может усилить побочное действие последнего.
Совместный приём с Преднизолоном (синтетическим глюкокортикоидным лекарственным препаратом) снижает эффективность Метронидазола.

Сульфаниламиды (противомикробные лекарственные препараты, относящиеся к производным сульфаниловой кислоты) усиливают противомикробное действие Метронидазола, тем самым можно ускорить процесс выздоровления. Но в период гестации эти медикаменты назначаются редко из-за их возможного тератогенного влияния.
Комбинация Метронидазола с Амоксициллином (полусинтетическим антибиотиком пенициллина) усиливает действие обоих препаратов, их совместный приём не рекомендуют пациентам до 18 лет.
Особенности применения
Согласно инструкции, максимальная суточная доза для взрослого человека не должна превышать 4 г Метронидазола.
Применение различных лекарственных форм зависит от вида заболевания. Назначая медикамент, врач учитывает количество активного вещества и делает расчёт исходя из массы тела, возраста и состояния беременной женщины. Нельзя самостоятельно прерывать курс лечения или корректировать дозу.
Особенности терапии препаратом:
Чем можно заменить Метронидазол
На фармацевтическом рынке представлено большое количество лекарств на основе метронидазола:
Все они противопоказаны в первом триместре гестации, и их применение возможно только по назначению специалиста. Чаще всего Метронидазол заменяют на Трихопол, он имеет меньшее количество противопоказаний и легче переносится пациентами.

Если метронидазол плохо переносится беременной женщиной, то возможна замена лекарства на аналог с другим составом.
Список медикаментов противомикробного действия на данный момент очень обширен, но что выбрать для лечения и как правильно применять — должен решать специалист.
Таблица: противомикробные медикаменты, которые могут назначаться вместо Метронидазола
Фотогалерея: аналоги Метронидазола по действию
Отзывы беременных об использовании медикаментов на основе метронидазола
Видео: врач-гинеколог о бактериальном вагинозе беременных
Метронидазол — очень эффективный медикамент, но частое проявление побочных действий требует осторожного применения в период вынашивания малыша. Будущей маме следует чётко соблюдать курс лечения, а при появлении каких-либо отклонений в здоровье немедленно сообщать врачу.
Не знала что беременна и пила метронидазол
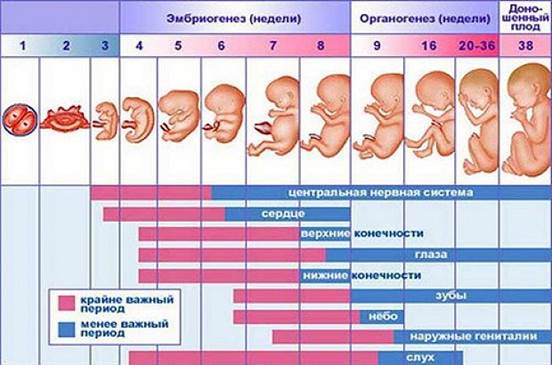
Рис.1 Внутриутробное развитие
Различают 3 вида патологических вариантов воздействия лекарственных средств на развитие плода: эмбриотоксический, тератогенный,фетотоксический. Эмбриотоксическое действие лекарственных препаратов, возникающее в первые 2-3 недели беременности, отмечается в негативном влиянии на зиготу и бластоцисту. Как следствие, может возникнуть гибель плода или морфофункциональные нарушения клеточных систем. Среди препаратов, которые вызывающие эмбриотоксическое действие выделяют противоопухолевые средства, противосудорожные препараты, никотин, эстрогены, гестогены, минералокортикоиды, антибиотики, сульфаниламиды, мочегонные препараты. (Табл. 1) Тератогенные эффекты, возникающие с 3 недели эмбриогенеза, вызывают нарушения биохимического, морфологического и функционального характера. Действие зависит от химической структуры, способности проникать через плаценту, дозировки препарата и скорость выведение лекарства из организма матери. По опасности препараты с тератогенными эффектами делятся на 3 группы: препараты, высоко опасные для плода, их употребление категорически запрещается даже за 6 месяцев до беременности, лекарства с определенной тератогенной опасностью, препараты, вызывающие отклонения при наличии определенных условий, например, высокий возраст беременной женщины, дозы применяемых лекарств [6]. Препараты с тератогенными эффектами являются наиболее опасными, так как они действуют на плод во время гистогенеза и органогенеза. Таким образом нарушение дифференцировки тканей может привести к порокам опорно-двигательной системы, а также внутренних органов. К таким средствам относятся: противоэпилептические средства, препараты половых гормонов, антибиотики, антикоагулянты, анальгетики, антидепрессанты, противомалярийные и противоопухолевые средства. Также известно, что прием ретиноидов, которые оказывают тератогенный эффект, вызывал врожденные аномалии развития, даже если курс лечения был завершен до начала беременности. (Табл. 1) [2,7]. Фетотоксическое действие наблюдается с 14-ой по 38-ую неделю беременности. Вызывают дисфункцию жизненно-важных систем органов. Примеры препаратов: аминогликозидные антибиотики, бета-адреномиметики и т.д. ( Табл. 1) [2,7] Лекарственные препараты проникают в организм плода через систему «мать-плацента-плод». Безусловно, самым важным органом во время беременности является плацента. Она служит своеобразным барьером между организмом матери и плода. Изначально толщина плаценты достигает 25мкм, но ближе к завершению беременности плацента становится заметно тоньше, ее толщина достигает 2 мкм. Этот факт способствует более легкому проникновению лекарств через плацентарный барьер в кровь плода. Также на ослабление плацентарного барьера влияют различные заболевания, например, сахарный диабет. Способность к проникновению различных веществ через плаценту обусловлена различными факторами, среди которых морфофункциональное состояние плаценты, плацентарный кровоток, физико-химическая характеристика лекарственных веществ и т.д. Известно, что большей проницаемостью через плаценту обладают низкомолекулярные вещества. Проникновение различных веществ через плаценту возможно различными путями, среди которых пиноцитоз, диффузия, активный транспорт. После проникновения лекарственного препарата происходит его дальнейшее попадание в пупочную вену, поэтому препарат достигает главных органов, например, сердце и мозг, минуя печень. Также важной проблемой является то, что некоторые препараты могут несколько раз циркулировать по организму плода, вызывая у него больший риск возникновения аномалий и пороков [8].
Таблица 1. Влияние лекарственных препаратов на развитие плода в первом, втором и третьем триместре беременности [4,5,9].