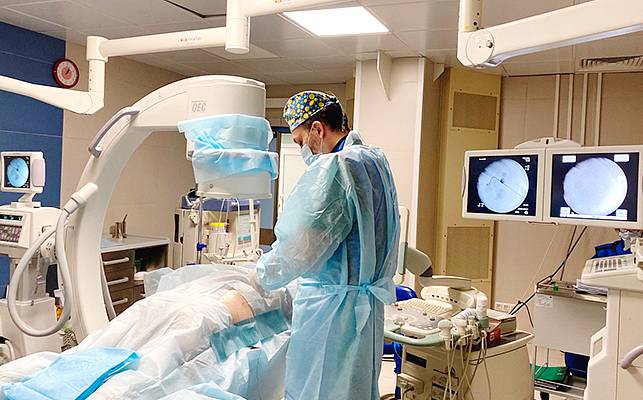
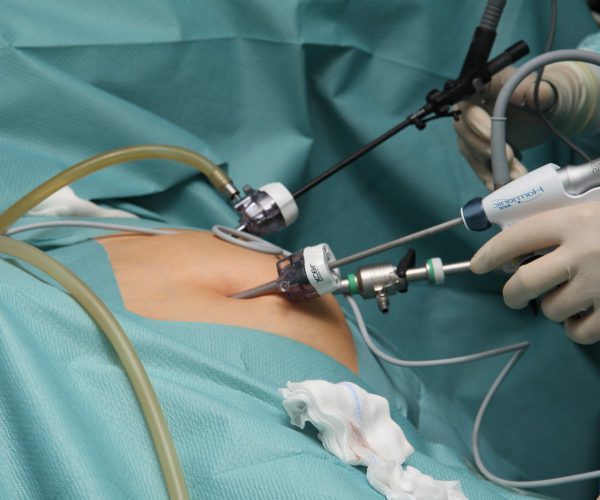
Лапароскопическая и ретроперитонеоскопическая нефрэктомия – малотравматичный способ удаления нефункционирующей почки
Шмыров О.С., Врублевский С.Г., Кулаев А.В.
Заболевания мочевыделительной системы, которые без своевременного лечения могут привести к потере функции почки:
Также возможна потеря функции сегмента удвоенной почки при тех же заболеваниях.
Лабораторные методы диагностики информативны, когда заболевание поражает обе почки и сопровождается почечной недостаточностью. В этом случае будут выявлены изменения в общем анализе крови (анемия, признаки воспаления), биохимическом анализе крови (повышение креатинина и мочевины), в моче (изменение основных характеристик мочи).
Если вторая почка здорова, то заболевание в большинстве случаев не будет сопровождаться изменениями в анализах крови и мочи, за исключением периодов воспалительных осложнений.
Инструментальные методы исследования:
Экскреторная урография у ребёнка с гидронефрозом. неотчётливое контрастирование левой почки отмечено только к 45 мин исследования.
Следует понимать, что УЗИ почек позволяет только заподозрить основное заболевание, которое может привести к потере функции.
Непосредственный факт отсутствия функции почки помогут установить функциональные методы исследования (статическая и динамическая нефросцинтиграфия). А также возможно использование менее информативных в плане оценки функции рентгенологических методов исследования.
Лапароскопическая нефрэктомия – это малотравматичная, безопасная и отработанная хирургическая методика, которая позволяет удалить почку через 3 маленьких прокола на передней брюшной стенке, минимизировать медикаментозную нагрузку и сроки пребывания пациента в стационаре. Манипуляции выполняются в брюшной полости.
Ретроперитонеоскопическая операция — доступ к пораженному органу осуществляется через забрюшинное пространство путем проколов. Манипуляции выполняются забрюшинно, не проникая в брюшную полость. Доступ целесообразен у детей, перенёсших вмешательства на брюшной полости и носителей вентрикулоперитонеального шунта при гидроцефалии.
В отделении плановой хирургии и урологии—андрологии МДГКБ выполняются все виды малоинвазивных операций по поводу нефункционирующей почки, выбор того или иного доступа осуществляется хирургом на основании данных анамнеза, клинических, инструментальных и лабораторных исследований.
Морозовская детская городская клиническая больница, Москва, 2015г.
Лапароскопическая нефрэктомия
Для определения вида опухоли почки, ее локализации к основным структурам органа и показаний к операции, а также выбора правильной тактики хирургического лечения необходимо прислать мне на личный электронный адрес puchkovkv@mail.ru puchkovkv@mail.ru копировать полное описание УЗИ почек, данные МСКТ почек с контрастом, указать возраст и основные жалобы. Тогда я смогу дать более точный ответ по вашей ситуации.
При выполнении радикальной нефрэктомии с использованием лапароскопического доступа выделяем следующие этапы операции:
1. Лапароскопический доступ, ревизия органов брюшной полости, установление операбельности.
2. Обнажение магистральных сосудов, а также сосудов почки (удаляемая паравазальная клетчатка с лимфатическими узлами направляется на плановое гистологическое исследование) – расширенная лимфаденэктомия. Прошивание почечных артерии и вены.
3. Мобилизация и удаление почки с паранефральной клетчаткой и фасциями единым блоком.
4. Дренирование ложа, ушивание раны (через которую удален макропрепарат) и троакарных отверстий.
Таким образом, этапы радикальной нефрэктомии с использованием лапароскопического доступа отличаются от открытого удаления пораженного органа лишь оперативным подходом.
Для выполнения лапароскопических оперативных вмешательств на почках мы используем 5 доступов (рис. 1): 4 по 10 мм и 1 – 5 мм.
Рис.1. Расположение портов при лапароскопических вмешательствах по поводу рака почки: а – опухоль слева, б – справа.
Видео из операционной. Лапароскопическая нефрэктомия при раке почки.
Положение пациента на операционном столе – на спине с разведенными ногами, с несколько приподнятой головой и при повороте стола на 15-20° на сторону, противоположную пораженной почке. Хирург располагается с противоположной стороны, монитор – у руки больного на стороне опухоли.
Рис. 2. Мобилизация левой половины ободочной кишки.
Рис. 3. Пересечение селезеночно-ободочной связки аппаратом «LigaSure».
Рис. 4. Мобилизация правых отделов ободочной кишки.
Рис. 5. Регионарная лимфаденэктомия при раке левой (а) и правой (б) почки (лимфатические узлы, подлежащие удалению выделены цветом).
Рис. 6. Электролигирование и пересечение почечной артерии.
Техника лапароскопической радикальной нефрэктомии
При мобилизации левой половины ободочной кишки рассекается снизу вверх брюшина по левому латеральному каналу, при этом сразу обнажается преренальный листок fascia retroperitonealis, тупым и острым путем сравнительно легко отсепаровывается параколон (рис. 2). Постепенно обнажается забрюшинное пространство. Мелкие сосуды коагулируются. Продолжая дальнейшее выделение нисходящей и селезеночного изгиба ободочной кишок, следует быть предельно внимательным, чтобы не повредить расположенные рядом селезенку и хвост поджелудочной железы. Кроме того, встречаются варианты связочного аппарата толстой кишки, когда селезеночный изгиб интимно сращен с нижним полюсом селезенки. При мобилизации селезеночного изгиба и пересечении селезеночно-ободочной связки использование аппарата «LigaSure» значительно упрощает и ускоряет вмешательство (рис. 3). Следует отметить, что фасциальной границей мобилизации забрюшинно расположенных отделов ободочной кишки является fascia Toldti, которая располагается между корнем брыжейки и восходящей (или нисходящей) ободочной кишкой.
При мобилизации правых отделов рассекается брюшина по правому латеральному каналу, и, непосредственно, по преренальному листку fascia retroperitonealis выделяется брыжейка ободочной кишки. Работая в нужном слое, данный этап проходит практически бескровно. При этом обнажается забрюшинное пространство (Рис. 4). Аккуратное, анатомичное оперирование, на наш взгляд, является основным средством профилактики ятрогенных повреждений, расположенных в непосредственной близости от линии диссекции органов. В дальнейшем пересекаются печеночно-ободочная и, при необходимости, желудочно-ободочная связки, затем ДПК мобилизуется по Кохеру для визуализации нижней полой вены и аорты.
Далее начинается выполнение регионарной лимфаденэктомии от бифуркации аорты до диафрагмы, которая включает:
По окончании лимфаденэктомии должны быть видны lig. longitudinalis anterior, ножка диафрагмы и фасция поясничной мышцы (границы резекции).
В начале лимфаденэктомии осуществляется диссекция тканей до уровня fascia endoabdominalis – непосредственно около аорты и до преренального листка fascia retroperitonealis – латеральнее fascia endoabdominalis. Следуя вдоль указанных фасций, снизу вверх отсепаровывается клетчатка в области бифуркации аорты и подвздошных сосудов (если необходимо), а также парааортальная, паракавальная клетчатка. Латеральными границами являются мочеточники, которые окружены фасциальным листком. Этот фасциальный футляр образован двумя листками околопочечной фасции (фасция Герота). Таким образом, дальнейшая лимфодиссекция осуществляется по ходу fascia endoabdominalis, оттесняя fascia retroperitonealis с проходящими в ней мочеточниками латерально. Дорсальной границей лимфодиссекции на этом этапе операции является m. рsoas. Технически лимфодиссекция выполняется двумя инструментами – мягким зажимом и ножницами с использованием монополярной коагуляции, которыми пересекаются ткани максимально отводя от сосудов движениями «от себя» (с целью профилактики повреждения стенок крупных сосудов) или ультразвуковым скальпелем, что более безопасно. Затем пересеченные ткани смещаются в сторону опухоли.
Далее, по мере продвижения вдоль аорты вверх, визуализируются почечная артерия и вена. Необходимо отметить, что этапы создания лапароскопического доступа и лимфаденэктомия являются общими для нефрэктомии и резекции почки.
При выполнении нефрэктомии почечная артерия (диаметр до 7 мм) лигируется аппаратом «Liga SURE» (Tyco), пересекается, при необходимости на культю дополнительно накладываются 2 клипсы (почечная вена, при необходимости, отводится каудально S- образным ретрактором) (Рис. 6). Почечная вена (диаметр до 12 мм) лигируется аппаратом «LigaSure» (Covidien), или перевязывается и дополнительно клипируется. Отметим, что, как правило, необходимо 2-3 аппликации аппарата на сосуд, при этом пересечение сосуда лучше выполнить эндоножницами между зонами коагуляции (Рис. 7,8).
После лимфодиссекции и обработки почечных сосудов выполняется мобилизация почки с опухолью (единым блоком без вскрытия фасции Герота) с использованием монополярной коагуляции и аппарата «LigaSure» (Covidien). Мочеточник выделяется до границы нижней и средней трети и пересекается аппаратом «LigaSure» (Covidien) (Рис. 9).
Препарат извлекается из брюшной полости в пластиковом контейнере, через расширенный до 4-6 см умбиликальный доступ или доступ в любой области брюшной стенки при наличии послеоперационного рубца от предыдущих операций. Вид операционного поля после удаления препарата представлен на рис. 10. Брюшная полость дренируется одним страховым дренажом (к ложу почки).
Посмотреть видео операций в исполнении профессора Пучкова К.В. Вы можете на сайте «Видео операций лучших хирургов мира».
Таким образом, при выполнении радикальной нефрэктомии по поводу рака почки лапароскопический доступ является альтернативой открытому, обеспечивая соблюдение онкологических требований при более легком течении послеоперационного периода и высоком качестве жизни оперированных пациентов.
 |
Рис. 7. Электролигирование почечной вены аппаратом «LigaSure» (Covidien) (вена предварительно перевязана).

Рис. 8. Пересечение почечной вены эндоножницами после электролигирования аппаратом «LigaSure» (Covidien).

Рис. 9. Пересечение мочеточника.

Список опубликованных работ по теме лапароскопическая нефрэктомия и резекция почки
Лапароскопическая нефруретерэктомия
Удаление почки, мочеточника и части мочевого пузыря
Сильные стороны «Бест Клиник»
Доктора медицинских наук со стажем более 20 лет. Они специализируются на консервативном и оперативном лечении урологических заболеваний.
Используем новейшее оборудование ведущих мировых производителей и только качественные, сертифицированные препараты.
В «Бест Клиник» применяется комплексное консервативное лечение и авторские хирургические методы. Их эффективность превышает 90%.
Нефруретерэктомия
Показания для проведения операции
Операция назначается при неэффективности консервативных способов стимулирования оттока мочи. Перед оперативным вмешательством проводится предоперационный сбор анализов, который и определяет объем и стратегию проведения операции.
Стоимость лечения
Урология
Приемы, консультации
| Прием (осмотр, консультация) врача уролога-андролога, ведущего специалиста первичный | 2950 ₽ |
| Прием (осмотр, консультация) врача уролога-андролога, ведущего специалиста повторный | 2490 ₽ |
| Прием (осмотр, консультация) врача-уролога первичный | 3450 ₽ |
| Прием (осмотр, консультация) врача-уролога повторный | 2950 ₽ |
| Прием (осмотр, консультация) врача-уролога, заведующего урологическим отделением повторный | 3740 ₽ |
| Прием (осмотр, консультация) врача-уролога, заведующего урологическим отделением первичный | 4070 ₽ |
| Прием (осмотр, консультация) врача уролога-андролога, д.м.н. повторный | 3290 ₽ |
| Прием (осмотр, консультация) врача уролога-андролога, д.м.н. первичный | 3590 ₽ |
| Прием (осмотр, консультация) врача уролога-андролога, к.м.н. повторный | 3450 ₽ |
| Прием (осмотр, консультация) врача уролога-андролога, к.м.н. первичный | 3750 ₽ |
Как мы проводим нефруретерэктомию
Диагностическое обследование
При обращении по поводу данной проблемы в «Бест Клиник» на первом этапе врач-уролог собирает анамнез и проводит необходимые диагностические мероприятия, такие как:
Лапароскопическая нефруретерэктомия
Нефроуретерэктомия — операция по удалению почки, мочеточника и части мочевого пузыря, а также место впадения в него мочеточника. Это оперативное вмешательство показано при онкологических поражениях чашечно-лоханочной системы почки, если есть динамика быстрого распространения опухоли по лимфатической системе подслизистого слоя мочевых путей с метастатическим поражением мочеточника и мочевого пузыря. В зависимости от состояния пациента операция может проводиться в два этапа: первый удаление почки с мочеточником, второй резекция мочевого пузыря.
Сначала подлежит удалению почка. Применяется техника лапароскопической нефрэктомии. Если есть необходимость, на этом же этапе удаляются и близлежащие лимфатические узлы. Далее удаляется мочеточник. С помощью цистоскопа коагулируется место впадения мочеточника. Это также способствует более информативному визуальному контролю за границами резекции стенки мочевого пузыря. Оперативное вмешательство проводится на современном оборудовании хирургами экспертного уровня.
Врач-уролог / Стаж: более 5 лет
Дата публикации: 2021-01-15
Заведующий отделением урологии «Бест Клиник» на Красносельской. Врач-уролог, кандидат медицинских наук / Стаж: 20 лет
Послеоперационный период
Благодаря применению новейшего оборудования ведущих мировых производителей, только качественных, сертифицированных препаратов и многолетнему опыту врачей послеоперационный период длится недолго. Пациент достаточно быстро возвращается к активному образу жизни.
Лапароскопическая нефрэктомия: достоинства метода
Терапия целого ряда заболеваний предполагает органоуносящие операции. Такое решение врач принимает, если нарушены анатомическая целостность органа или его физиологические функции. Вмешательство целесообразно, если патологические процессы в организме имеют высокий риск осложнений или угрожают жизни. В Государственном институте урологии проводят удаление почки и мочеточника в рамках открытого или лапароскопического доступа. Наши специалисты имеют огромный опыт в проведении подобных операций, центр по праву гордится отличными результатами восстановления после вмешательств.
Когда показана нефрэктомия
Многие заболевания мочеполовой сферы могут привести к потере органа. Чаще всего причиной операции становится несвоевременное или неквалифицированное лечение. Именно поэтому так важно при первых симптомах обращаться к специалистам, которые поставят верный диагноз и назначат адекватную терапию.
К операции могут привести следующие патологии:
системные заболевания соединительной ткани;
туберкулезное поражение органа;
травма почки и мочеточника.
Методы нефрэктомии
Классической операцией считается хирургическое вмешательство с открытым доступом. Для этого врач выполняет большой разрез в районе поясницы, через него извлекается орган. Лапароскопическая нефрэктомия – более современный и щадящий метод. В отличие от классического он менее болезненный, позволяет пациенту быстро восстановиться.
При открытом вмешательстве пребывание в больнице занимает от 7 до 10 дней, из-за большого разреза пациенты ощущают дискомфорт, возможны осложнения в виде нагноения раны. Операция требует больших ресурсов от организма на восстановление.
При лапароскопическом методе удаление органа выполняется через три или четыре небольших разреза длиной до 1 см. В них устанавливают специальные хирургические инструменты и лапароскоп. Хирург контролирует ход операции на мониторе. После отделения почки или мочеточника от окружающих тканей и кровеносных сосудов орган извлекается через разрез, который незначительно расширяют.
Удаление почки лапароскопическим методом проходит дольше, в среднем занимает до четырех часов. Однако при нем наблюдается меньшая кровопотеря, лучшее самочувствие пациента после вмешательства.
Подготовка к операции
Решение о нефрэктомии в каждом случае индивидуально принимает врач. Оценивается функциональное состояние органа, его влияние на другие системы организма. Удаление почки с опухолью целесообразно при метастазировании и обширном поражении.
В Государственном центре урологии перед операцией проводится комплексная подготовка пациента. Больному назначается ряд лабораторных и инструментальных обследований:
анализы крови (клинический, биохимия, свертываемость крови);
МСКТ легких без контрастирования;
МСКТ почек и органов с контрастированием;
При необходимости обследование дополняют консультациями узких специалистов: кардиолога, анестезиолога и уролога. Вмешательство выполняется под общим наркозом, последний прием пищи разрешается за 12 часов до операции. Накануне запрещается употреблять алкогольные напитки и курить.
Реабилитационный период
Чтобы минимизировать последствия удаления почки, врачи рекомендуют соблюдать питьевой режим и диету. При лапароскопическом вмешательстве восстановление занимает в среднем двое-трое суток. Уже на следующий день пациент может сидеть в кровати непродолжительное время, а на второй день после вмешательства способен проходить небольшие расстояния.
Разрезы после лапароскопии небольшого размера, они закрываются рассасывающимися швами. Непосредственно после операции устанавливают дренажную трубку. Спустя двое суток шовный материал удаляют, раны закрывают специальной наклейкой, чтобы избежать попадания внутрь воды.
Полное восстановление после лапароскопического удаления почки занимает до 6 недель. В этот период следует придерживаться врачебных рекомендаций:
минимизировать физические нагрузки;
исключить употребление соленой и жирной пищи;
носить специальный поддерживающий бандаж;
исключить поднятие тяжелых вещей;
исключить употребление алкоголя и табака.
Пациентам важно понимать, что оставшаяся почка принимает на себя нагрузку от всего организма, поэтому нужно придерживаться рекомендованной диеты и питьевого режима.
В Государственном центре урологии большинство операций по удалению почки проводят лапароскопическим методом. Центр располагает всем необходимым современным оборудованием для проведения вмешательства и реабилитации. У нас вы можете пройти комплексное обследование и получить адекватное лечение патологий мочеполовой системы.
Остались вопросы? Позвоните нам по телефону +7 (926) 242-12-12 или +7 (499) 409-12-45! В будний день прийти на консультацию к врачу возможно уже через несколько часов после заполнения онлайн-заявки. Не откладывайте посещение специалиста, если вас беспокоит здоровье мочеполовой сферы!
Прогнозирование внутрипузырного рецидива после радикальной нефруретерэктомии: развитие клинического инструмента принятия решений
Предпосылки
Внутрипузырный рецидив после радикальной нефроуретерэктомии (РНУЭ) является частым событием, требующим интенсивного цистоскопического наблюдения. Последние проспективные рандомизированные клинические исследования показали, что одно внутрипузырное послеоперационное введение митомицина С (MMC) снижает абсолютный риск внутрипузырного рецидива после РНУЭ.
Цель
Целью данного исследования было: выявление предикторов внутрипузырного рецидива и разработка стратифицированного по риску инструмента, поддерживающего консультирование пациентов для цистоскопического наблюдения и послеоперационного внутрипузырного введения ММС.
Дизайн, установки и участники
Мы провели ретроспективный анализ 1839 больных с уротелиальным раком верхних мочевыводящих путей (УРВМП). Набор данных был разделен на группу развития 1261 пациентов из Северной Америки и группу проверки 578 пациентов из Европы.
Вмешательства
Результат измерений и статистический анализ
Одно- и многомерными моделями регрессии Кокса оценивали время развития внутрипузырного рецидива после РНУЭ. Мы разработали номограммы для прогнозирования вероятности внутрипузырного рецидива через 3, 6, 9, 12, 18, 24 и 36 месяцев. Точность предсказания была квантифицирована с помощью индекса согласования. Для оценки клинического эффекта, связанного с использованием наших номограмм, был проведен анализ кривой решений.
Результаты и ограничения
При медиане наблюдения в 45 месяцев внутрипузырный рецидив произошел у 577 пациентов (31%). Вероятность выживаемости без внутрипузырного рецидива через 6, 12, 24 и 36 месяцев составила 85% ± 1%, 78% ± 1%, 68% ± 1%, и 47% ± 2%, соответственно. По результатам многофакторного регрессионного анализа Кокса пожилой возраст, мужской пол, мочеточниковая локализация опухоли, лапароскопическая хирургическая техника, эндоскопическая техника вмешательства на дистальном отделе мочеточника, предшествующий рак мочевого пузыря, высокая стадия опухоли, сопутствующая карцинома in situ и инвазия в лимфатические узлы были в значительной степени связаны с внутрипузырном рецидивом (р ≤ 0,04).
Номограммы были очень точными предикторами внутрипузырного рецидива при внешней групповой валидации (индекс согласования 67,8% и 69,0% для уменьшенной и полной модели, соответственно), калибровка выявила незначительные погрешности при наблюдении более 24 месяцев. Если принять решение о проведении послеоперационной инстилляции на основе риска внутрипузырного рецидива 15% при сроке 24 месяца, можно было бы избавить от лечения 23% пациентов, при этом не предотвратив лишь 0,3% внутрипузырных рецидивов. Отсутствие информации о стадии и степени внутрипузырных рецидивов является основным ограничением исследования.
Выводы
Ключевые слова
Анализ кривой решений, внутрипузырный рецидив, номограмма, прогнозирование, радикальная нефруретерэктомия, уротелиальный рак верхних мочевыводящих путей
Prediction of intravesical recurrence after radical nephroureterectomy: development of a clinical decision-making tool
Источник
1. Department of Urology, Weill Cornell Medical College, New York-Presbyterian Hospital, New York, NY, USA; Department of Urology Cochin Hospital, APHP, Paris Descartes University, Paris, France.
2. Department of Urology, Weill Cornell Medical College, New York-Presbyterian Hospital, New York, NY, USA; Department of Urology, University Medical Center Hamburg-Eppendorf, Hamburg, Germany.
3. Department of Urology, Vita-Salute University, Milan, Italy.
4. Department of Urology, University of Montreal, Montreal, QC, Canada.
5. Department of Urology, Weill Cornell Medical College, New York-Presbyterian Hospital, New York, NY, USA; Department of Urology, University Hospital Basel, Basel, Switzerland.
6. Department of Urology, Weill Cornell Medical College, New York-Presbyterian Hospital, New York, NY, USA.
7. Department of Urology, Landesklinikum, St. Poelten, St. Poelten, Austria.
8. Department of Surgical, Oncological and Gastroenterologic Sciences, Urology Clinic, University of Padua, Padua, Italy.
9. Department of Urology, University of Texas Southwestern Medical Center, Dallas, TX, USA.
10. Division of Urology, Penn State Milton S. Hershey Medical Center, Hershey, PA, USA.
11. Department of Urology, Pitie-Salpetriere Hospital, Assistance Publique Hôpitaux de Paris, Faculté de Médecine Pierre et Marie Curie, University Paris 6, Paris, France.
12. Department of Urology, Caritas St. Josef Medical Center, University of Regensburg, Regensburg, Germany.
13. Department of Urology, University of Michigan, Ann Arbor, MI, USA.
14. Department of Urology, Hospital Universitario Puerta de Hierro-Majadahonda, Universidad Autónoma de Madrid, Madrid, Spain.
15. Department of Urology, Kitasato University School of Medicine, Sagamihara, Kanagawa, Japan.
16. Department of Urology, St. John of God Hospital, Teaching Hospital of the Medical University of Vienna, Vienna, Austria.
17. Department of Urology, Nottingham University Hospitals NHS Trust, Nottingham, UK.
18. Department of Urology Cochin Hospital, APHP, Paris Descartes University, Paris, France.