Восстановление легких после коронавируса
Восстанавливаются ли легкие после COVID-19? Да. Но нужно не пропустить сроки реабилитации и серьёзно отнестись к рекомендациям врача.
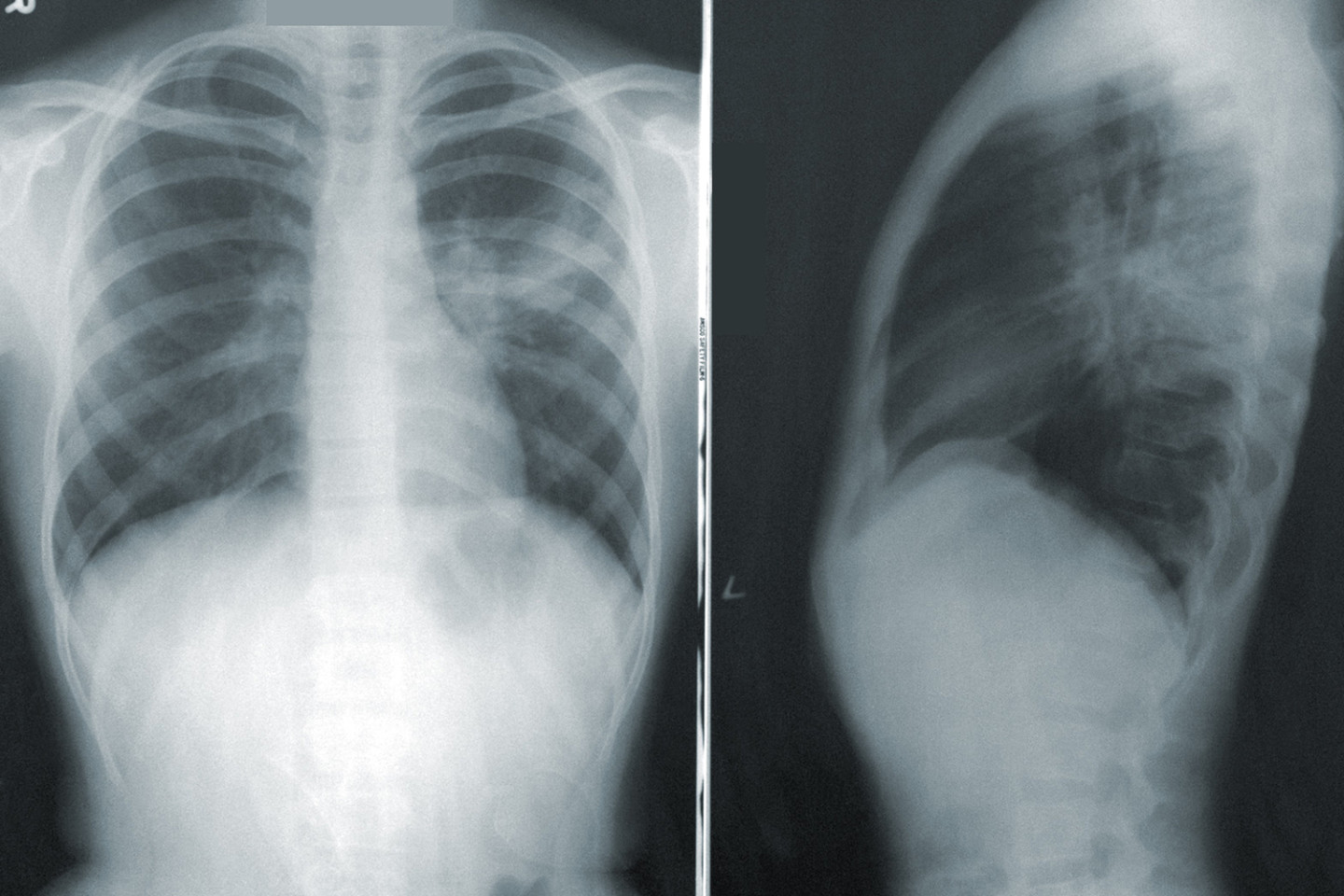
Новая коронавирусная инфекция, вызванная SARS-CoV-2, недостаточно изучена, однако ясно, что она наносит вред всем органам и тканям человека. Вирус проникает в организм через слизистые оболочки носа, глаз, глотки. Первые симптомы появляются на 2-14 день. Обычно это повышение температуры выше 37.5 градусов Цельсия, насморк, потеря обоняния, сухой кашель, послабление стула, слабость и головная боль. На 6–10 сутки от момента появления первых симптомов могут начать беспокоить одышка, боль в груди, усиление кашля. Это тревожные симптомы, говорящие о поражении легких и требующие проведения дополнительного обследования: компьютерной томографии легких, измерения насыщения крови кислородом (сатурации).
Легкие после COVID-19
Попадая в организм человека через слизистые оболочки дыхательных путей SARS-CoV-2 вызывает мощнейшую воспалительную реакцию. Активируются иммунные клетки, вырабатывается колоссальное количество воспалительных веществ (воспалительных цитокинов). Интенсивность этой реакции скорее всего обусловлена генетически. Именно интенсивностью воспалительной реакции и определяется тяжесть поражения легочной ткани по данным исследований. В легочной ткани поражение при COVID-19 обусловлено как поражением самих альвеол (в которых происходит газообмен и кровь насыщается кислородом из воздуха) нашими собственными иммунными клетками так и поражением легочных сосудов, оплетающих альвеолы. Степень поражения легких можно определить при помощи КТ (компьютерной томографии).
Таблица 1. Поражение лёгких при COVID-19
Процент поражения легочной ткани
Поражена часть лёгкого. Небольшое затруднение дыхания.
Гипоксия при коронавирусе
Коронавирусная инфекция развивается стремительно, и так же быстро возникают осложнения, большинство из которых связаны с нехваткой воздуха. Гипоксия при коронавирусе несет серьезную угрозу: она напрямую приводит к ухудшению самочувствия и замедляет восстановление организма, а также провоцирует развитие других тяжелых заболеваний. О том, что делать с чувством нехватки воздуха при ковиде, подробно поговорим далее.
Почему развивается гипоксия при ковиде
Точные механизмы возникновения гипоксии при ковиде до сих пор не ясны. Большинство врачей связывают недостаток кислорода с тем, что часть легочной ткани заменяется соединительной, т.е. возникает фиброз легких. Из-за уменьшения площади поверхности легких снижается объем кислорода, который усваивается при вдохе. Все это ведет к планомерному снижению сатурации и ухудшению самочувствия.
Исследователи из Канады выявили еще один возможный механизм развития гипоксии при коронавирусе — он связан с нарушением процесса формирования эритроцитов. Как известно, они переносят в крови связанный кислород, доставляя его к тканям и органам. Молодые — незрелые — эритроциты находятся в костном мозге, а в крови их практически нет. Анализы больных коронавирусом людей с симптомами нехватки кислорода показывают до 60 % незрелых эритроцитов в крови.
Молодые эритроциты не способны переносить кислород. Кроме того, они особенно подвержены воздействию вируса короны, и при естественной гибели зрелых эритроцитов тельца не замещаются новыми. Как итог — снижается объем кислорода, который способна связать и транспортировать кровь.
Симптомы гипоксии при коронавирусе
Состояние гипоксии при ковиде устанавливается на основе сатурации — этот показатель измеряется при помощи пульсоксиметра. В норме сатурация достигает 95-99 %: значения будут меняться в зависимости от физической активности, времени суток и других факторов.
При поражении коронавирусной инфекцией сатурация опускается ниже 95 %. При показателях 93 – 90 % нужно как можно быстрее обратиться за врачебной помощью.
Если нет пульсоксиметра, то следующие признаки гипоксии при коронавирусе укажут на недостаточное поступление кислорода:
Тяжесть дыхания является субъективным показателем. Замерьте количество вдохов в состоянии покоя и после незначительной нагрузки (пару раз обошли комнату): если число вдохов превышает 25 в минуту, то можно говорить о проблемах с дыханием.
Тихая гипоксия
Термин «тихая гипоксия» появился не так давно — именно в связи с коронавирусной инфекцией. Это необычное состояние до сих пор ставит врачей и исследователей в тупик: у больных может быть крайне низкая сатурация, на уровне 70-80 %, но при этом они не ощущают нехватку воздуха. Опасное для жизни состояние не сопровождается одышкой или затрудненным дыханием. Кроме того, при тихой гипоксии при коронавирусе серьезные поражения легких могут не наблюдаться даже на рентгене. Поэтому единственным способом выявить скрытую гипоксию остается измерение сатурации при помощи пульсоксиметра.
Несмотря на общее удовлетворительное состояние, по некоторым косвенным проявлениям можно заподозрить недостаток кислорода. Побочные симптомы гипоксии при коронавирусе следующие:
Гипоксия может сохраняться и после коронавируса. Поэтому переболевшим нужно обязательно контролировать сатурацию и следить за состоянием организма.
Опасность гипоксии для мозга
Длительная гипоксия головного мозга при коронавирусе может спровоцировать серьезные неврологические проблемы, среди которых:
Точный механизм поражения нервной системы не ясен, но определенная связь между гипоксией мозга при коронавирусе и перечисленными выше нарушениями прослеживается. Особенно опасна для мозга тихая гипоксия, при которой нехватку кислорода можно заметить не сразу. А значит, больше вероятность того, что дегенеративные процессы будут необратимыми.
Как избавиться от гипоксии после ковида при помощи кислородного дыхания
После ковида ощущение нехватки кислорода может не проходить длительное время — иногда неприятные симптомы наблюдаются неделями. Но даже если проявлений гипоксии нет, после перенесенной болезни очень важно следить за уровнем кислорода в крови. Стоит измерять сатурацию при помощи пульсоксиметра дважды в день, чтобы не пропустить опасное для жизни состояние.
При снижении сатурации ниже 97 % рекомендуется оксигенотерапия с использованием медицинского кислорода. Баллончики PRANA подходят для этого наилучшим образом. Сбалансированный состав дыхательной смеси не иссушает слизистые и не имеет раздражающего действия. А высокое содержание кислорода (80 % против 21-22 % в атмосфере) поможет насытить им кровь буквально за пару вдохов.
Использовать кислородные баллоны для дыхания рекомендуется и в качестве превентивной меры, чтобы не допустить возникновения гипоксии после ковида. Для этого достаточно делать 3-5 глубоких вдохов 3-4 раза в течение дня.
Баллончики PRANA выпускаются в разных объемах и предлагаются с силиконовой маской или без. Благодаря этому их можно носить с собой в сумке, взять на работу или положить в автомобиль, чтобы дыхательная смесь всегда была под рукой.
Кислородное дыхание — это полезная привычка для жителей больших городов. Оно поможет не только на этапе восстановления после ковида, но и в обычной жизни.
На нашем сайте вы можете оптом заказать кислородные баллончики от производителя по самым низким ценам. Мы осуществляем поставки «до двери» по всей России и готовы предложить индивидуальные условия сотрудничества крупнооптовым покупателям.
Как вылечить COVID-19 дома и не проспать гипоксию. Подробная инструкция от врача-реаниматолога
Минский врач-реаниматолог Андрей Витушко написал исчерпывающий мануал о лечении коронавируса дома, способах диагностики и скрытых опасностях, подстерегающих заболевших.
Количество пациентов с установленным диагнозом новой коронавирусной инфекции в Беларуси перевалило за 125000 (данные на 23 ноября 2020 года), и темпы прироста выявленных случаев стремительно растут. Хорошая новость в том, что большинство пациентов (до 80%) переносят инфекцию в лёгкой форме, не требуют госпитализации и лечатся дома. Однако COVID-19 имеет свои особенности, на которые необходимо обращать внимание при лечении на дому, чтобы не пропустить ухудшения состояния.
Допустим, вы заболели, но чувствуете себя удовлетворительно, по своим причинам не хотите обращаться к доктору и остаётесь дома или обратились к доктору и вас оставили болеть дома. Как нужно действовать, чтобы не навредить себе? Врач Андрей Витушко на Talon.by составил для вас максимально подробную инструкцию.
Я заболел. Это COVID или нет?
Как известно, большинство симптомов новой коронавирусной инфекции характерны не только для неё, но и для других респираторных вирусных инфекций, а их выраженность варьируется.
Наиболее часто встречается общая слабость, повышение температуры, сухой кашель и дискомфорт в грудной клетке или затруднение дыхания, COVID-19 может протекать подобно гриппу с высокой (более 38,5) температурой с ознобом, головной болью и болью в мышцах. Реже встречаются насморк, головная боль и боль в горле, а также расстройства пищеварения с тошнотой, рвотой и диареей.
Своеобразной «визитной карточкой» новой инфекции можно считать потерю обоняния, которая развивается в первые дни болезни (а также потерю вкуса), однако точно не известно, насколько часто встречаются эти симптомы.
Ещё одним характерным (но не таким уникальным, поскольку бывает, например, и при гриппе) проявлением COVID-19 является затруднение дыхания, которое если развивается, то начинается обычно на 4–8-й день болезни.
Специалисты американских CDC (Centers for Disease Control and Prevention — фактически американский Минздрав) считают, что если у пациента есть кашель, одышка или комбинация двух из следующих симптомов: лихорадка, озноб, кашель, затруднение дыхания, потеря обоняния и/или вкуса, боль в горле, боль в мышцах, головная боль, то в теперешней эпидситуации это может быть проявлениями новой коронавирусной инфекции.
Важно отметить, что продолжительность симптомов COVID-19 значительно дольше, чем привычной простуды или гриппа (от 10–14 дней при лёгком течении болезни до нескольких недель в тяжёлых ситуациях).
Симптомы есть, как подтвердить диагноз?
Чтобы подтвердить или опровергнуть ваши подозрения на коронавирус, следует обратиться к вашему участковому врачу. Доктор оценит симптомы и, если необходимо, назначит обследование на COVID-19 — мазок из зева, чтобы выявить частицы вируса на слизистой методом ПЦР.
Понятно, что, чем более выражены симптомы, тем чаще бывает положительным тест. Также число положительных результатов возрастает при исследовании нижних отделов дыхательной системы (в лёгкие пациента вводят некоторое количество воды и берут эти смывы на обследование), что логично, поскольку обследование проводится в больнице, куда попадают пациенты с более тяжёлыми формами инфекции.
Настаивать на тесте смысла немного. Ваш тест, скорее всего, будет готов не скоро.
При лёгком течении заболевания его результат не повлияет на тактику лечения и может быть полезным разве что для определения того, насколько пациент должен соблюдать меры предосторожности, чтобы не заразить окружающих. Однако если сейчас у кого-либо есть похожие симптомы, то ему есть смысл соблюдать противоэпидемические меры, такие же как для пациентов с подтверждённым COVID-19.
Немаловажна и ограниченность ресурсов, неизбежно возникающая в ситуации эпидемии, когда тест может быть нужнее другому человеку с более тяжёлым течением заболевания или медработникам, которые оказывают помощь пациентам и которым важно знать, не заразились ли они.
Ладно, подозрение или диагноз поставили, а лечиться-то где?
Правильный ответ — в изоляции. Изоляция — самая важная мера для предотвращения распространения инфекции. Изолироваться можно дома или в лечебном учреждении. Место для изоляции определяет врач (это закреплено в рекомендациях Министерства здравоохранения Беларуси).
Решение принимается на основании клинической картины — понятно, что если вам субъективно становится хуже, трудно дышать, есть боль в грудной клетке, вы не можете встать с постели и прочее, то лечиться вам лучше в больнице.
Также в расчёт принимают возраст пациента (людям старше 55 лет лучше госпитализироваться), медицинскую историю пациента (хронические заболевания лёгких, сердца, почек, диабет, онкология или иммунодефицит (например, если человек проходит курс химиотерапии опухоли), а также социальные факторы: есть ли кому ухаживать за пациентом, в сельской ли местности он живёт, как быстро к нему приедет скорая и прочее.
Лечимся дома — как?
Коронавирусная инфекция в амбулаторных условиях требует исключительно поддерживающей терапии. Что это значит? Это значит, что пока нет доказанных медикаментов, которые воздействуют на сам вирус. Исследования ведутся постоянно, есть предварительные кандидаты на эту роль, однако достаточной информации по эффективности и безопасности этих препаратов пока нет.
Поэтому, как и при любой ОРВИ, при COVID-19 самое важное — это помочь организму справиться с болезнью самостоятельно — снизить слишком высокую температуру (более 38,5 ℃), дать достаточно воды и энергии для обмена веществ и синтеза факторов защиты. Звучит просто, но на практике это не так.
Как уже отмечалось, симптомы COVID-19 могут длиться в два раза дольше, чем при других ОРВИ — представьте, что у вас температура держится не 3–5 дней, как обычно, а 10–14. В таких условиях выдерживать ритм эффективного самостоятельного лечения бывает достаточно сложно.
Например, трудно бывает уследить за достаточным количеством выпиваемой жидкости (минимум 2 литра в день, лучше воды, избегать чая и кофе, которые стимулируют мочеотделение).
Очень непросто заставить себя есть, чтобы получать энергию, когда ты не чувствуешь запаха и вкуса пищи, в результате некоторым пациентам всё-таки требуется госпитализация и приезжают они в больницу обезвоженными и обессиленными, что не улучшает их прогноз.
Поэтому кушать нужно, даже если не хочется — в приоритете легко усваиваемая калорийная еда, вроде каш, кисломолочных продуктов, рыбы, фруктов и овощей.
Самое простое в лечении COVID-19 дома — это, пожалуй, снижение температуры, препарат первой линии для этого — парацетамол.
Если у вас есть затруднение дыхания, то рекомендуется больше времени проводить на животе (т.н. prone position), подложив валики под грудную клетку и таз, чтобы содержимое брюшной полости не оказывало давление на диафрагму и не мешало насыщению воздухом и кровью лёгких.
Когда в больницу — как не пропустить?
Начнём с того, что если вы лечитесь дома, то с вами ежедневно будет связываться врач или его помощник. Не выключайте, пожалуйста, телефон.
Наиболее неприятным симптомом новой коронавирусной инфекции является затруднение дыхания — это ощущение нехватки воздуха, чувство, что ты не можешь вдохнуть достаточно. Этот симптом появляется обычно на 5–8-й день болезни, как раз когда пациент обычно привыкает к повышенной температуре и другим проявлениям.
Частота нарушения дыхания колеблется в разных популяциях пациентов: от 19% в Китае до почти 43% в США. Дыхание надо отслеживать, поскольку поражение лёгких до критического состояния, когда не обойтись без искусственной вентиляции, может развиваться всего за 2,5–3 дня.
Не менее четырех раз в день оценивают субъективную тяжесть дыхания (можно себе самому придумать пятибалльную шкалу: от 1 — «дыхание свободное», до 5 — «не могу дышать совсем») в покое и после небольшой нагрузки (например, 10 шагов по комнате), а также частоту дыхания в покое и после нагрузки (не должна быть больше 22–25 раз в минуту).
Ухудшение этих показателей — особенно ухудшение дыхания в покое, а также появление/усиление чувства дискомфорта в грудной клетке — это показание для того, чтобы хотя бы обсудить эту ситуацию с медработником во время вашего ежедневного телефонного общения или же для того, чтобы обращаться в скорую помощь.
Также можно ориентироваться на то, насколько вам тяжелее или легче разговаривать после того, как у вас появилось затруднение дыхания. Если же из-за одышки вам стало трудно выполнять обычную домашнюю работу (например, готовить еду) или же вы не можете говорить предложениями и выполнять элементарные гигиенические процедуры, то необходимо немедленно звонить в скорую.
Тихая гипоксия — что такое, как понять?
Ещё одной неприятной особенностью COVID-19 является так называется «тихая гипоксия» — феномен, когда в поражённых коронавирусом лёгких нарушается поступление кислорода, которое остаётся незамеченным пациентом. Дыхание человека — это два независимых процесса, которые происходят в лёгких — поступление кислорода и выведение углекислого газа. Дело в том, что организм человека остро реагирует на изменение уровня углекислоты в крови путём повышения частоты и глубины дыхания и т.д., а реакция на снижение кислорода в крови не такая выраженная (это помогает нам, например, адаптироваться к условиям высокогорья).
Однако кислородное голодание наносит вред всему организму, ухудшая прогноз у таких пациентов (влияет на развитие почечной недостаточности, например).
Прицельный мониторинг обеспечения кислородом организма возможен с помощью пульсоксиметра.
Типичный пульсоксиметр — это такой небольшой прибор, который надевается на палец пациента и показывает насыщение крови кислородом (сатурацию) и частоту пульса. Норма сатурации — 95% и выше при дыхании воздухом.
Оценивать нужно не менее четырех раз в день в покое на два разных пальцах, которые должны быть тёплыми (на холодных конечностях возможны погрешности измерения). Если сатурация устойчиво меньше 94% — нужно обращаться в скорую.
Пульсоксиметрия — не идеальный метод в первую очередь потому, что есть обоснованные претензии к качеству пульсоксиметров, которые предлагаются на рынке, и поэтому эти данные нужно оценивать в комплексе с другими симптомами (выраженность одышки, частота пульса, артериальное давление и прочее).
Но в любом случае ухудшение симптомов коронавирусной инфекции — это как раз тот случай, где лучше перестраховаться. Отдельно нужно подчеркнуть, что мобильные приложения для смартфонов, которые называют себя пульсоксиметрами, не работают и не должны использоваться.
А что если пульсоксиметра нет?
Не страшно. Пульсоксиметрия — вспомогательный метод. Самое важное — это мониторинг и оценка физиологических показателей, которые помогают оценить выраженность кислородного голодания и общее состояние организма.
Уровень сознания — как показатель адекватности функционирования мозга. Если вам кажется, что вы перестали понимать, где вы находитесь, какое сейчас время дня, вам трудно вспомнить элементарные вещи, а при попытках подняться с кровати темнеет в глазах и появляется ощущения неминуемой потери сознания — это повод поговорить об этом с медработником во время вашего ежедневного созвона, а если эти проявления ухудшаются — звоните в скорую. Если вы болеете один (а так и надо болеть COVID-19), то полезно попросить кого-либо из близких регулярно, дважды в день, звонить вам и разговаривать с вами на простые темы, оценивая адекватность ваших ответов.
Работа сердечно-сосудистой системы. Оценивается по двум параметрам: частоте пульса и величине артериального давления, которые также меряются хотя бы 2–4 раза в день.
а) Пульс не должен быть меньше 50 и больше 90 ударов в минуту (это не касается тех людей, у кого до коронавируса пульс был 50 или более 90 — для них справедлив критерий «плюс 20–30% к тому, что было»).
б) Артериальное давление (чтобы его мерять, нужен тонометр) не должно быть более 140/90 или «верхнее» давление (систолическое) не должно быть менее 100 мм рт. ст. Грозным симптомом является появление болей за грудиной или в области сердца — это может быть признак кислородного голодания сердца. В этой ситуации надо сразу звонить в скорую.
Работа мочевыделительной системы. Тут всё просто — моча должна быть минимум каждые 6 часов (четыре раза в сутки). Если она при этом интенсивно жёлтая (концентрированная) — значит, вы пьёте мало жидкости. Если мочеиспускание реже, чем каждые 6 часов — то вы однозначно пьёте мало жидкости. Если пить больше не получается или это не помогает — надо звонить в скорую.
Общий вид. Обращать внимание на бледность кожи и синеватый колорит ногтей, носа и носогубного треугольника (показательные картинки здесь). Признак очень субъективный, однако в комплексе с другими (частота дыхания, пульса и особенно сатурация) даёт ценную информацию, что надо срочно обращаться в скорую, поскольку организм терпит кислородное голодание.
Температура тела. Лихорадка более 38,5 ℃ в течение более 5 дней или лихорадка с ухудшением состояния пациента — повод звонить в скорую.
В интернете доступны множество т.н. трекеров симптомов — сайтов, которые помогут вам определиться, надо ли с вашими симптомами ехать в больницу — например, вот и вот. Приведенные ссылки англоязычные (Google Translate вам в помощь) и предназначены для жителей Канады и США, но могут быть полезными и для жителей других стран.
Таким образом, лечение COVID-19 на дому возможно. Нужно больше пить, не забывать есть, а также оценивать уровень сознания, мерять температуру тела, частоту пульса, дыхания, артериальное давление, частоту мочеиспусканий. При ухудшении состояния обязательно сообщать врачу, который может прописать и дополнительные лекарства, если есть бактериальные осложнения.
При этом пациент должен минимально контактировать с людьми и домашними животными, а при контакте с ними — надевать маску. Как должен быть организован быт, можно почитать в памятке Министерства здравоохранения.
Дыхательная гимнастика при коронавирусе: упражнения, советы врача
Дыхательная гимнастика во время коронавируса
Доктор Нейт Фавини, ведущий врач Центра передовых медицинских технологий, отмечает, что нет никаких доказательств того, что дыхательные упражнения полезны для больных коронавирусом и помогут защитить организм от болезни, если он уже поражен [1].
«Цель упражнений, которые можно выполнять в домашних условиях, — очистить легкие от слизи, восстановить дыхание и сохранить дыхательные пути открытыми», — говорит врач Майкл Нидерман из Высшей школы медицинских наук им. Вейля Корнелла в Нью-Йорке [2]. Он считает, что гимнастика должна строиться на глубоких вдохах и кратковременной задержке воздуха. Такие циклы упражнений часто заканчиваются сильным кашлем, что говорит об очищении легких. «Глубокое дыхание увеличивает количество кислорода, попадающего в легкие, и объем покидающего их углекислого газа», — объясняет Эма Свингвуд, председатель Ассоциации дипломированных физиотерапевтов по респираторной помощи [3].
При этом вдыхание большого количества воздуха через рот может вызвать раздражение слизистой. Особенно если выполнять упражнения в сухом, недостаточно проветренном помещении. На первых порах лучше вдыхать через нос, так как при этом воздух согревается и увлажняется. Дыхательные упражнения помогают быстрее восстановиться после болезни, но они не защищают от заражения COVID-19.
Дыхательная гимнастика после коронавируса
В июле Минздрав опубликовал временные методические рекомендации по медицинской реабилитации при новой коронавирусной инфекции [4]. Врачи советуют делать легкую гимнастику, начиная из положения лежа, и дополнять ее дыхательными упражнениями. Последние включают в себя чередование глубоких вдохов и выдохов, кратковременную задержку дыхания и выдохи с произношением разных звуков. В рекомендациях сделан упор на тренировку вспомогательной мускулатуры, задействованной при дыхании. Выполнять упражнения нужно в течение трех-четырех недель по два-три раза в день и только в случае, если температура тела не превышает 37,2 градуса.
Дыхательная гимнастика не исключает другие реабилитационные назначения врача: прогулки, восстановительную диету, лекарственную терапию и физиопроцедуры. Часто на фоне коронавируса обостряются хронические заболевания, поэтому восстановительный период будет проходить с учетом особенностей пациента.
Противопоказания для дыхательной гимнастики
Соблюдайте меры предосторожности, обращайтесь к врачу и не делайте дыхательные упражнения без его контроля, если [5]:
Дыхательную гимнастику стоит прекратить, когда в процессе вы заметили:
Если вышеперечисленные симптомы не исчезли после прекращения упражнений, сообщите о них лечащему врачу и следуйте его указаниям.
Как восстановить легкие после коронавируса: упражнения
Диафрагмальное дыхание
Глубокое дыхание восстанавливает функцию легких с помощью диафрагмы, помогает нервной системе расслабиться и восстановиться. Это упражнение по глубокому дыханию разбито на фазы. Постепенно увеличивайте количество повторений и переходите к следующей фазе только тогда, когда сможете выполнить упражнение, не запыхавшись.
Фаза 1: глубокое дыхание на спине
Лягте на спину и согните ноги в коленях так, чтобы ступни упирались в кровать. Положите руки на живот или обхватите ими боковые стороны живота. Закройте губы и прижмите язык к небу. Вдохните через нос и втяните воздух в живот. Попытайтесь на пятом вдохе развести пальцы в стороны. Медленно выдохните через нос. Повторяйте глубокие вдохи в течение одной минуты.
Фаза 2: глубокое дыхание на животе
Лягте на живот и положите голову на руки, чтобы дать возможность дышать. Закройте губы и прижмите язык к небу. Вдохните через нос и втяните воздух в живот. Постарайтесь сосредоточиться на том, чтобы живот упирался в матрас во время дыхания. Медленно выдохните через нос. Повторяйте глубокие вдохи в течение одной минуты.
Фаза 3: глубокое дыхание сидя
Сядьте прямо на край кровати или в устойчивый стул. Обхватите руками живот. Закройте губы и прижмите язык к небу. Вдохните через нос и втяните воздух в живот, где находятся руки. Попытайтесь на вдохе развести пальцы в стороны. Медленно выдохните через нос. Повторяйте глубокие вдохи в течение одной минуты.
Фаза 4: глубокое дыхание стоя
Встаньте прямо и обхватите руками живот. Закройте рот и прижмите язык к небу. Вдохните через нос и втяните воздух в живот. Попытайтесь на вдохе развести пальцы в стороны. Медленно выдохните через нос. Повторяйте глубокие вдохи в течение одной минуты.
Зевание с улыбкой
Это упражнение включает движение с глубоким дыханием, которое помогает улучшить координацию и укрепить руки и плечи.
Сядьте прямо на край кровати или на прочный стул. Вытяните руки над головой и широко зевните. Опустите руки вниз и улыбайтесь в течение трех секунд. Повторяйте одну минуту.
Дыхание со звуком
Подключение голосовых связок при выдохе способствует увеличению выработки оксида азота в организме. Он помогает пластичности, то есть построению и восстановлению нервной системы, расширяет кровеносные сосуды, позволяя доставлять больше кислорода по всему телу. Упражнение успокаивает и снимает стресс.
Сядьте прямо на край кровати или на стул. Обхватите руками живот. С закрытыми губами и языком на небе сделайте вдох через нос и втяните воздух в живот. Попытайтесь на вдохе развести пальцы в стороны. Когда легкие наполнятся, держите губы закрытыми и выдыхайте носом, напевая «х-м-м». Обратите внимание, как руки опускаются вниз. Повторяйте в течение одной минуты.
«Дрова»
Упражнение выполняется стоя. Встаньте на носки, поднимите руки вверх и сцепите пальцы. Прогнитесь назад и резко нагнитесь вперед и вниз, будто рубите дрова. Выдох должен быть сильным и громким. Вернитесь в исходное положение и повторите несколько раз.
«Лыжник»
Поставьте ноги на ширине плеч, поднимитесь на носки. Наклоните тело немного вперед, вытяните руки вперед. Представьте, что держите лыжные палки. На выдохе усильте наклон, переведите руки вниз и назад, попружинив ими в этом положении пару секунд. В условное положение нужно возвращаться, делая глубокий диафрагмальный вдох.
Асимметричное дыхание
Суть упражнения в том, чтобы делать короткие вдохи и максимально продолжительные, неспешные выдохи в пять раз длиннее. Упражнение можно выполнять лежа, сидя или стоя.
«Кошка и корова»
Встаньте на четвереньки. На вдохе прогнитесь в пояснице, подняв таз и голову вверх, на выдохе округлите спину, опустив таз и направив взгляд вниз. Упражнение помогает не только поработать с дыханием, но и укрепить мышцы спины, обеспечивая мягкую комфортную растяжку.
Дыхание по методу Бутейко
Упражнение можно выполнять только при отсутствии очевидного дискомфорта при дыхании. Суть метода — спровоцировать кратковременный недостаток кислорода. Сделайте вдох на счет два, затем выдох на счет четыре, после чего задержите дыхание на пять секунд.
«Дыхание льва»
Примите удобное положение сидя. Можно сесть на пятки или скрестить ноги. Прижмите ладони к коленям, широко разведя пальцы. Сделайте глубокий вдох через нос и широко откройте глаза и рот, высуньте язык, опуская его кончик к подбородку. Во время выдоха через рот сожмите мышцы передней части горла, издавая длинный звук «ха». Можно направить взгляд вверх или на кончик носа. Повторите несколько раз.
Расширение диафрагмы
Лягте на спину. Положите большую книгу или стопку книг на живот прямо над пупком. Направьте взгляд в их сторону. Сделайте вдох животом, чтобы книги поднялись и опустите их на выдохе. Спина может слегка отрываться от пола. Сделайте 10-15 повторений, передохните и повторите еще два раза.
Комплекс упражнений
Врачи из Ивановской областной клинической больницы составили комплекс упражнений для восстановления после легкой и среднетяжелой формы COVID-19. Он подходит пациентам всех возрастов и может быть использован для реабилитации после пневмонии, не вызванной коронавирусом. Гимнастику следует выполнять в спокойном темпе, лежа на полу.
Комментарий эксперта
Елизавета Конева, д.м.н., главный специалист по медицинской реабилитации АО ГК «Медси», руководитель Центра восстановительной медицины Клинической больницы №1 «Медси», профессор кафедры спортивной медицины и медицинской реабилитации Первого Московского государственного медицинского университета им. И.М. Сеченова
Дыхательная гимнастика не спасет от заражения, но она показана пациентам с коронавирусной инфекцией. В период болезни, при пневмонии, мы обязательно рекомендуем делать индивидуально подобранные упражнения. У пациента, как правило, снижена мобильность, есть риск гиподинамии, поэтому дыхательные упражнения идут на пользу восстановлению. Они подбираются с учетом локализации по показателям КТ: важно понять, какая часть легких поражена, и, исходя из этого, подобрать комплексы, направленные на индивидуальную работу.
Нельзя выбирать между прогулкой на свежем воздухе и дыхательными упражнениями. Это не взаимозаменяемые, а взаимодополняемые рекомендации, которым нужно следовать. Врачи назначают дыхательные упражнения при влажном кашле, для улучшения отхождения мокроты. При сухом кашле они неэффективны и могут даже ухудшить ситуацию.
Дыхательная гимнастика — это двигательная нагрузка, при которой происходит изменение сердечного ритма, направленная в том числе на включение дополнительных объемов вдыхаемого воздуха. При ковидной пневмонии меняется эластичность бронхолегочной системы, поэтому не стоит прибегать к дыхательной гимнастике самостоятельно, без консультации специалиста и комплексного лечения. В процессе выполнения упражнений важно контролировать давление и пульс. Работа направлена на улучшение дренажных функций и активизацию основной дыхательной мускулатуры.
При ОРВИ, если нет бронхолегочных осложнений, упражнения не нужны, как и при полном восстановлении после пневмонии. Если у пациента диагностирована сформированная фиброзная ткань в легких, то стоит продолжать выполнение упражнений и после болезни.
Что касается дыхательных комплексов, то нет универсальных программ, которые подойдут любому человеку. Здоровые люди могут попробовать освоить дыхательные техники, но лучше делать это после консультации со специалистом. Нужно подробно изучить анамнез пациента, определить симптоматику, хронические заболевания и индивидуальные особенности и только тогда подбирать упражнения и техники. Советую воздержаться от экспериментов со здоровьем и вовремя обращаться к врачам.