Гипоксия при коронавирусе
Коронавирусная инфекция развивается стремительно, и так же быстро возникают осложнения, большинство из которых связаны с нехваткой воздуха. Гипоксия при коронавирусе несет серьезную угрозу: она напрямую приводит к ухудшению самочувствия и замедляет восстановление организма, а также провоцирует развитие других тяжелых заболеваний. О том, что делать с чувством нехватки воздуха при ковиде, подробно поговорим далее.
Почему развивается гипоксия при ковиде
Точные механизмы возникновения гипоксии при ковиде до сих пор не ясны. Большинство врачей связывают недостаток кислорода с тем, что часть легочной ткани заменяется соединительной, т.е. возникает фиброз легких. Из-за уменьшения площади поверхности легких снижается объем кислорода, который усваивается при вдохе. Все это ведет к планомерному снижению сатурации и ухудшению самочувствия.
Исследователи из Канады выявили еще один возможный механизм развития гипоксии при коронавирусе — он связан с нарушением процесса формирования эритроцитов. Как известно, они переносят в крови связанный кислород, доставляя его к тканям и органам. Молодые — незрелые — эритроциты находятся в костном мозге, а в крови их практически нет. Анализы больных коронавирусом людей с симптомами нехватки кислорода показывают до 60 % незрелых эритроцитов в крови.
Молодые эритроциты не способны переносить кислород. Кроме того, они особенно подвержены воздействию вируса короны, и при естественной гибели зрелых эритроцитов тельца не замещаются новыми. Как итог — снижается объем кислорода, который способна связать и транспортировать кровь.
Симптомы гипоксии при коронавирусе
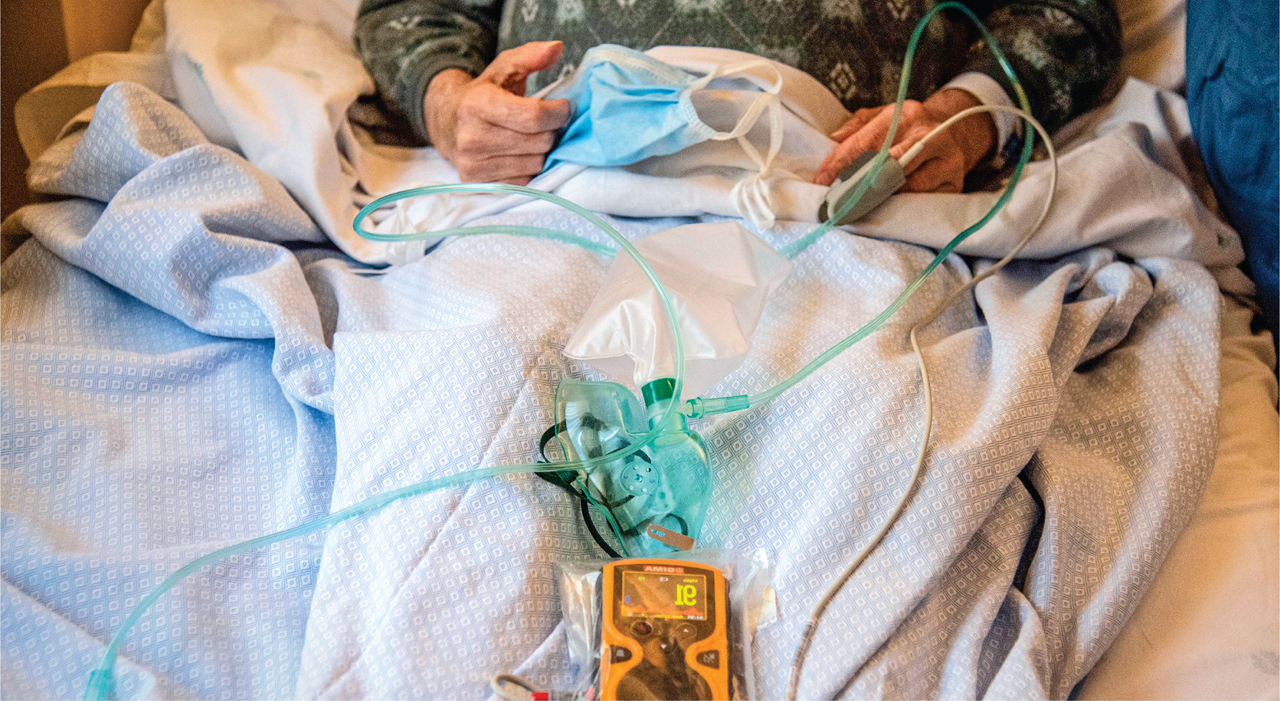
Состояние гипоксии при ковиде устанавливается на основе сатурации — этот показатель измеряется при помощи пульсоксиметра. В норме сатурация достигает 95-99 %: значения будут меняться в зависимости от физической активности, времени суток и других факторов.
При поражении коронавирусной инфекцией сатурация опускается ниже 95 %. При показателях 93 – 90 % нужно как можно быстрее обратиться за врачебной помощью.
Если нет пульсоксиметра, то следующие признаки гипоксии при коронавирусе укажут на недостаточное поступление кислорода:
Тяжесть дыхания является субъективным показателем. Замерьте количество вдохов в состоянии покоя и после незначительной нагрузки (пару раз обошли комнату): если число вдохов превышает 25 в минуту, то можно говорить о проблемах с дыханием.
Тихая гипоксия
Термин «тихая гипоксия» появился не так давно — именно в связи с коронавирусной инфекцией. Это необычное состояние до сих пор ставит врачей и исследователей в тупик: у больных может быть крайне низкая сатурация, на уровне 70-80 %, но при этом они не ощущают нехватку воздуха. Опасное для жизни состояние не сопровождается одышкой или затрудненным дыханием. Кроме того, при тихой гипоксии при коронавирусе серьезные поражения легких могут не наблюдаться даже на рентгене. Поэтому единственным способом выявить скрытую гипоксию остается измерение сатурации при помощи пульсоксиметра.
Несмотря на общее удовлетворительное состояние, по некоторым косвенным проявлениям можно заподозрить недостаток кислорода. Побочные симптомы гипоксии при коронавирусе следующие:
Гипоксия может сохраняться и после коронавируса. Поэтому переболевшим нужно обязательно контролировать сатурацию и следить за состоянием организма.
Опасность гипоксии для мозга
Длительная гипоксия головного мозга при коронавирусе может спровоцировать серьезные неврологические проблемы, среди которых:
Точный механизм поражения нервной системы не ясен, но определенная связь между гипоксией мозга при коронавирусе и перечисленными выше нарушениями прослеживается. Особенно опасна для мозга тихая гипоксия, при которой нехватку кислорода можно заметить не сразу. А значит, больше вероятность того, что дегенеративные процессы будут необратимыми.
Как избавиться от гипоксии после ковида при помощи кислородного дыхания
После ковида ощущение нехватки кислорода может не проходить длительное время — иногда неприятные симптомы наблюдаются неделями. Но даже если проявлений гипоксии нет, после перенесенной болезни очень важно следить за уровнем кислорода в крови. Стоит измерять сатурацию при помощи пульсоксиметра дважды в день, чтобы не пропустить опасное для жизни состояние.
При снижении сатурации ниже 97 % рекомендуется оксигенотерапия с использованием медицинского кислорода. Баллончики PRANA подходят для этого наилучшим образом. Сбалансированный состав дыхательной смеси не иссушает слизистые и не имеет раздражающего действия. А высокое содержание кислорода (80 % против 21-22 % в атмосфере) поможет насытить им кровь буквально за пару вдохов.
Использовать кислородные баллоны для дыхания рекомендуется и в качестве превентивной меры, чтобы не допустить возникновения гипоксии после ковида. Для этого достаточно делать 3-5 глубоких вдохов 3-4 раза в течение дня.
Баллончики PRANA выпускаются в разных объемах и предлагаются с силиконовой маской или без. Благодаря этому их можно носить с собой в сумке, взять на работу или положить в автомобиль, чтобы дыхательная смесь всегда была под рукой.
Кислородное дыхание — это полезная привычка для жителей больших городов. Оно поможет не только на этапе восстановления после ковида, но и в обычной жизни.
На нашем сайте вы можете оптом заказать кислородные баллончики от производителя по самым низким ценам. Мы осуществляем поставки «до двери» по всей России и готовы предложить индивидуальные условия сотрудничества крупнооптовым покупателям.
Нехватка кислорода в крови при коронавирусе что делать
Пациент А., 49-ти лет, поступил в ФГБУ «НМИЦ Кардиологии» МЗ РФ Центр COVID-19 с жалобами на кашель с трудноотделяемой мокротой, одышку, нехватку воздуха, боль в груди, головную боль и повышение температуры до 39,4 о С, SpO2 93-94% на атмосферном воздухе. У пациента был положительный назофаренгеальный мазок на SARS-CoV-2.
В течение нескольких дней у пациента нарастала симптоматика дыхательной недостаточности, по данным компьютерной томографии увеличился процент поражения легких до 90% (КТ-4).
Пациент находился на антибактериальной терапии, антикоагулянтной терапии, специфической терапии: гидроксихлорохином, азитромицином, лопинавир-ритонавиром. В последующем, в связи с развитием цитокинового «шторма» больному вводился тоцилизумаб.
Пациент пробыл в блоке интенсивной терапии 6 дней и в дальнейшем учитывая стабилизацию клинического состояния – отсутствие необходимости в проведении респираторной поддержки с применением СРАР – терапии, пациент был переведен в отделение.
При контрольном КТ исследовании: выраженная положительная динамика в виде частичного разрешения вирусной пневмонии, новых участков инфильтрации в паренхиме легких не определяется. Средне-тяжелая степень, процент поражения легочной ткани – 50-60% (КТ2).
Учитывая стабилизацию состояния, отсутствие признаков дыхательной недостаточности и хорошее самочувствие, пациент был выписан из стационара.
Во время проведения СРАР – терапии врачами и медицинским персоналом применялись следующие защитные средства: респиратор FFP3, очки, щиток, костюм индивидуальной защиты влагонепроницаемый, перчатки (2-3 пары). За время использования пациентом СРАР – терапии и в течение 14 дней после ни один сотрудник не заболел, положительных назофаренгиальных мазков на SARS-CoV-2 так же зафиксировано не было.
После выписки пациент выразил благородность всему коллективу ФГБУ «НМИЦ кардиологии».
Полностью клинический пример планируется к публикации в журнале «Анестезиология и реаниматология», ссылка на номер будет размещена на сайте.
Случай предоставлен Литвиным Александром Юрьевичем и Елфимовой Евгенией Михайловной.
Хроники пандемии: три причины скрытой гипоксии при CoViD-19
Продолжаются исследования многих неясных аспектов патогенеза коронавирусной болезни. Одним из наиболее важных открытых вопросов остается механизм развития «тихой гипоксии», – малосимптомного дефицита кислорода в клетках и тканях. Если это состояние длится достаточно долго без соответствующего медицинского вмешательства, могут наступить необратимые изменения в жизненно важных органах. Группа специалистов в области биомедицинской инженерии из Бостонского университета, работающая в сотрудничестве с коллегами из Университета Вермонта (США), пытаются найти ответы с использованием технологий компьютерного моделирования.
Во многих случаях люди, инфицированные вирусом SARS-CoV-2 и имеющие опасно низкий уровень насыщения крови кислородом, не обнаруживают никаких признаков одышки или затрудненного дыхания. Термин «тихая гипоксия» появился именно в связи с этой тенденцией. Принято считать, что первоначально вирус повреждает легкие, лишая определенные их участки способности полноценно выполнять свои функции. Пораженные легочные ткани теряют кислород и больше не могут оксигенировать кровоток. Но как именно возникает этот эффект, до сих пор было неясно. Особую тревогу вызывал тот факт, что при несовместимой с жизнью гипоксии сканирование легких зачастую не обнаруживало практически никаких серьезных аномалий.
Объединенная исследовательская группа протестировала на математических моделях три различных сценария, объясняющих, как и почему легкие перестают поставлять кислород в кровоток. Результаты, опубликованные в Nature Communications, позволяют предполагать, что при CoViD-19 в легочных тканях пациентов одновременно протекают несколько патологических процессов.
Известно, что легкие выполняют жизненно важную функцию внешнего газообмена, при вдохе обеспечивая поступление кислорода для каждой клетки и при выдохе избавляя организм от углекислого газа. Здоровые легкие насыщают кровь кислородом на уровне 95-100% от максимально возможного. Уровень сатурации ниже 95 процентов уже является тревожным сигналом, а падение ниже 92 процентов создает показания к искусственной оксигенации. На ранних этапах пандемии, когда в потоке медицинской информации стали появляться первые сообщения о феномене тихой гипоксии, бытовые пульсоксиметры были буквально сметены с аптечных полок: очень многие люди осознали, что им, возможно, придется бороться с инфекцией в домашних условиях, и готовились отслеживать у себя и своих близких уровень насыщения крови кислородом.
Первоочередным объектом исследования было влияние CoViD-19 на способность легких регулировать основные потоки крови. Нормальным является то, что в инфицированном участке легочной ткани, если он не способен собирать достаточно кислорода, кровеносные сосуды сужаются. Этот механизм был выработан в ходе эволюции, и его задачей является перенаправление кровотока в наиболее оксигенированные участки легких, благодаря чему последствия инфекции частично или полностью компенсируются. Но при CoViD-19, как предполагают авторы, у некоторых пациентов легкие утрачивают способность ограничивать приток крови к уже поврежденной ткани; напротив, кровеносные сосуды там дополнительно расширяются, – т.е. происходит нечто такое, что очень трудно увидеть при стандартной компьютерной томографии.
Вычислительное моделирование подтверждает эту гипотезу.
Было также изучено влияние свертываемости крови на кровоснабжение различных участков легкого. Когда слизистые оболочки сосудистых стенок воспаляются в ответ на коронавирусную инфекцию, внутри легких могут образовываться микроскопические сгустки, размеры которых не позволяют увидеть их на томографических сканах. Компьютерное моделирование подтверждает и такую возможность, но одного этого патогенетического механизма было бы недостаточно, чтобы оксигенация крови снизилась до реально наблюдаемых у пациентов уровней.
Наконец, было исследовано влияние коронавирусной болезни на эффективность передачи кислорода в кровь, – в объемах, достаточных для нормального функционирования организма. Эта пропорция нарушается при многих заболеваниях дыхательной системы, – например, при бронхиальной астме, – что может быть одним из факторов тихой гипоксии и при CoViD-19. Результаты вычислительного моделирования свидетельствуют о том, что для развития тихой гипоксии эффективность передачи кислорода в кровь должна быть снижена, в том числе, и в тех участках легких, которые при визуализирующей диагностике не выглядят поврежденными или измененными.
В целом, одновременное сочетание всех трех факторов и становится, по всей вероятности, причиной тяжелых гипоксий у пациентов с CoViD-19. В настоящее время, с учетом полученных данных, изучается возможность предотвратить такой сценарий, в том числе посредством т.н. низкотехнологичного вмешательства, – например, в позе лежа на животе задние отделы легких усваивают больше кислорода и в какой-то степени компенсируют недостаточную пропорцию между притоком воздуха и сатурацией крови. Как утверждают авторы, очень важно понимать все возможные причины гипоксии, чтобы в каждом конкретном случае выбрать наиболее эффективный терапевтический ответ, – в частности, назначить сосудосуживающие и/или тромболитические препараты.
Чем опасна гипоксия при коронавирусе?
Гипоксия — кислородное голодание организма, которое сопровождается гипоксемией (недостатком кислорода в крови) и нарушением обмена веществ. По словам врачей, многие патологические процессы в организме человека вызваны именно гипоксией.
Типы гипоксии
Вход в «красную» зону одной из Московских больниц
Симптомы недостатка кислорода при коронавирусе
В каждом клиническом случае «тихой гипоксии» при коронавирусе важно понять ее причины для подбора правильной схемы лечения, но сначала необходимо как можно раньше обнаружить гипоксию, если она есть.
Почему гипоксию при COVID-19 называют «тихой»?
В результатах исследований, опубликованных в научном журнале Nature Communications, предполагается, что при COVID-19 в легочных тканях одновременно протекают несколько патологических процессов без каких-либо симптомов. По материалам журнала Science, пациенты с вирусом SARS-CoV-2 ведут совершенно нормальную жизнь и прекрасно себя чувствуют, не зная о том, что кислород в их организме падает до критических отметок. Именно поэтому такую гипоксию окрестили как «счастливая», «тихая» или «безмолвная».
Возможные причины нарушения работы легких при коронавирусе
По исследованиям Бостонского университета, выявлено три возможные причины прекращения доставки кислорода в кровь.
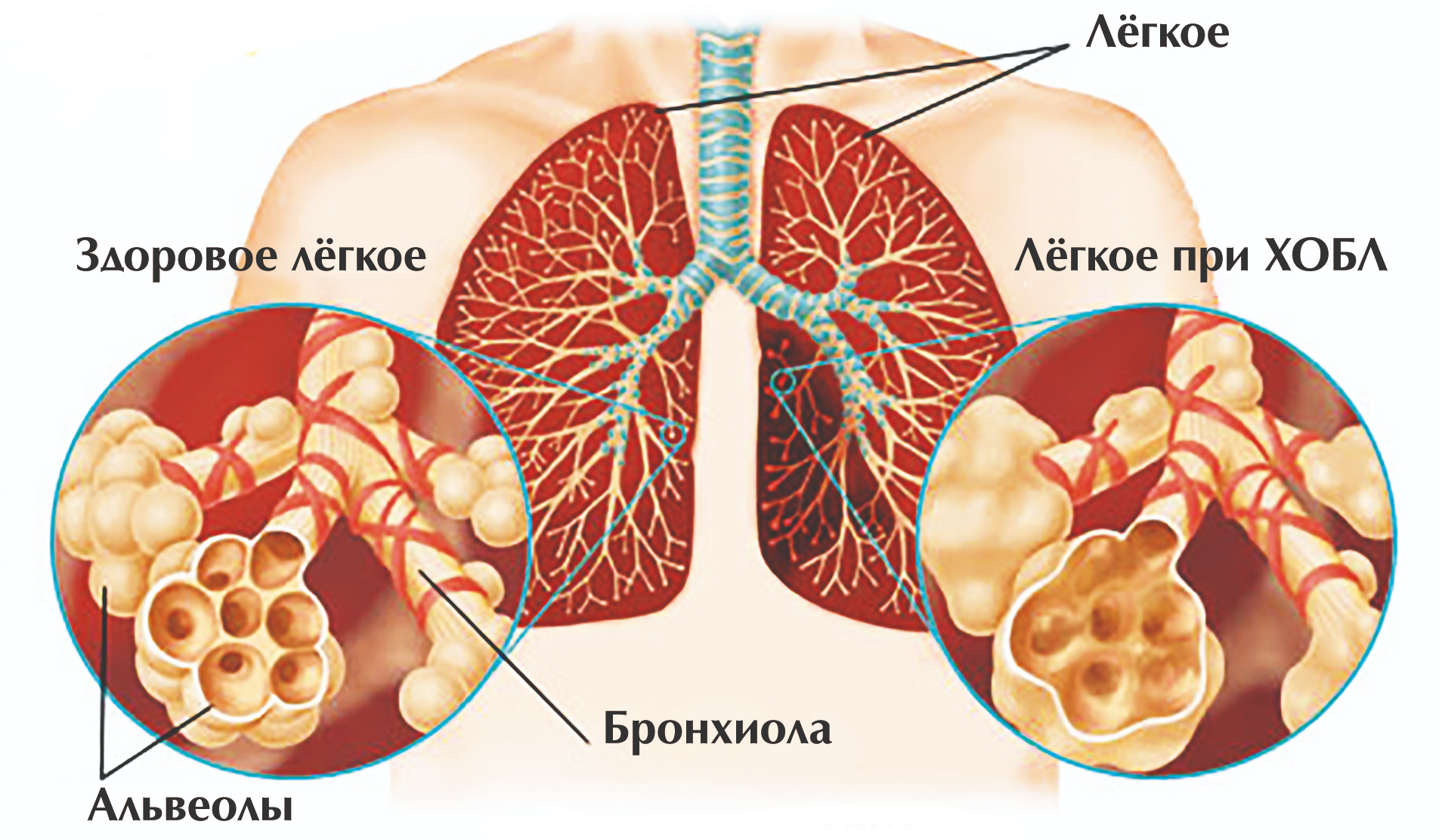
Для пациентов с ХОБЛ пониженная концентрация О2 является нормой
Можно ли определить гипоксию дома?
Пользуясь пульсоксиметром, можно вовремя заметить снижение сатурации, а значит и возможную гипоксию и обратиться к врачу еще до появления одышки. Существуют клинические случаи коронавируса, когда даже при поражении легких 40% пациент не ощущал одышку и не чувствовал недомогания. Можно смело утверждать, что приобретая пульсоксиметр, вы спасаете свою жизнь, бережете свое здоровье и здоровье близких.
Ранняя диагностика «тихой гипоксии» позволяет избежать осложнений. Своевременное лечение может предотвратить госпитализацию.
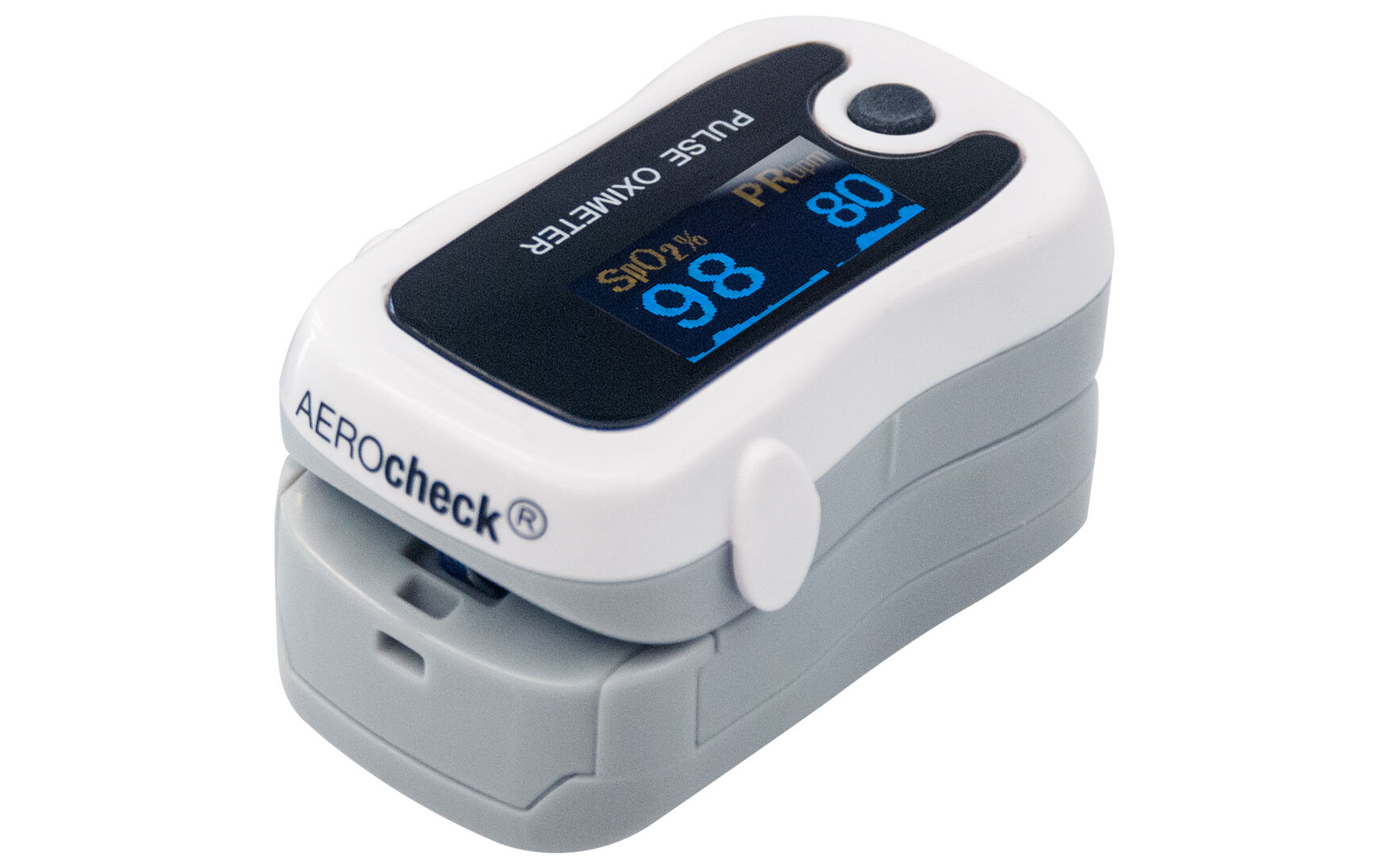
Модели пальчиковых пульсоксиметров для дома
Одним из самых точных пальчиковых пульсоксиметров является немецкий аппарат — HUM AIRcheck для взрослых и детей. Прибор оснащен двухцветным дисплеем, который можно поворачивать на 90 градусов. Имеет пять режимов и отображает: SpO2, частоту и интенсивность импульсов, ёмкость батареи и плетизмограмму — колебания объема различных органов. Аппарат начинает автоматически работать при размещении указательного пальца внутри устройства.
Легкий портативный п альчиковый пульсоксиметр CMS 50D+ универсален и применяется как дома, так и в медучреждениях, а также в спортзалах для контроля показателей при тренировках. Яркий дисплей точно и четко показывает результаты измерений и автоматически отключается через 5 секунд бездействия. Имеет регистрационное удостоверение Росздравнадзора от 04.02.2020 № РЗН 2020/9598.
Модель пульсоксиметра CMS 50DL предназначена для использования в домашних условиях, а также в стационаре. Очень прост в применении: панель управления представлена всего одной кнопкой включения / отключения. Все параметры: пульс, сатурация и заряд батареи выводятся на яркий светодиодный дисплей. Имеет регистрационное удостоверение Росздравнадзора от 04.02.2020 № РЗН 2020/9598.
Как повысить уровень кислорода в крови при коронавирусе
В магазине OXY2 до 15 октября 2021 года проходит акция : при покупке кислородного концентратора Folee вы получаете в подарок пульсоксиметр. Экономия составляет 1450 рублей!
Наши специалисты подберут для вас пульсоксиметр для контроля SpO2 и кислородный концентратор для насыщения кислородом в соответствии с клиническими показаниями. Все пульсоксиметры и кислородные концентраторы имеют сертификаты соответствия.
Вы можете забрать заказ из магазина в трех минутах ходьбы от станции метро Калужская или воспользоваться нашей службой доставки ежедневно по Москве и Московской области с 11:00 до 19:00. Есть вопросы? Звоните нам по телефонам: 8 (800) 550-75-54, +7 (495) 268-13-38.
Коронавирус и ИВЛ: как лечат самых тяжелых пациентов
— На какие сутки обычно развивается коронавирусная пневмония, требующая серьезной медицинской помощи? Часто слышу, что поражение легких начинается еще до первых симптомов заболевания.
Степень тяжести и распространенность воспалительного процесса в легких напрямую зависят от так называемой вирусной нагрузки, то есть количества вирусных частиц, которые попали в организм человека. Свою роль играют и состояние иммунной системы, генетические особенности, наличие сопутствующих заболеваний. Соответственно, чем больше вирусных частиц, слабее иммунитет, тем быстрее развивается и тяжелее протекает процесс. Хронические заболевания или какие-то генетические особенности, врожденные патологии тоже могут привести к более тяжелому течению COVID-19.
Действительно, поражение легких начинается еще до появления первых симптомов заболевания, но это вполне закономерно. Не будет клинических симптомов, если нет поражения. Я бы сформулировала эту мысль по-другому: главной особенностью COVID-19 является то, что имеющаяся у пациента клиническая картина часто не соответствует степени поражения легких. Этот феномен проявляется, например, неожиданными находками двусторонних пневмоний при случайно выполненных рентгенографии или компьютерной томографии легких. То есть человек чувствует себя хорошо, серьезных жалоб нет, а обратился в учреждение здравоохранения с каким-то другим заболеванием, ему выполнили КТ или рентген и нашли пневмонию. При этом характерных признаков воспаления (кашля, температуры, одышки) не было. Эта особенность коронавирусной инфекции и ставит ее в уникальное положение, когда приходится предпринимать комплекс шагов для своевременного выявления.
— В ситуации, если это случайно выявленная пневмония, она протекает легко или может перейти в тяжелую форму?
К слову, на многих смартфонах, фитнес-трекерах, умных часах есть функция пульсоксиметра. Например, в некоторых моделях смартфонов на задней панели рядом с камерой находится датчик сердечного ритма. К нему надо приложить палец и с помощью установленного приложения измерить уровень сатурации и частоту сердечных сокращений.
— В каких случаях принимается решение о подключении пациента с COVID-19 к аппарату искусственной вентиляции легких? Речь идет о пограничных состояниях?
— В принципе некорректно сравнивать летальность среди тех пациентов, которые находились на аппарате искусственной вентиляции легких, и тех, которые обошлись без ИВЛ. Это две совершенно разные группы. В аппаратном дыхании нуждаются люди, которые по каким-то причинам не могут дышать самостоятельно, у них критически нарушен газообмен в легких: кислород не может перейти из легочной альвеолы в кровь, а углекислый газ, наоборот, из крови в альвеолу. Это угрожающая жизни ситуация, поэтому перевод на ИВЛ действительно в какой-то мере последний шанс на спасение.
Что касается SARS-COV-2, который вызывает COVID-19, на сегодня лекарственных средств с хорошей доказательной базой против этого вируса нет. Мы уповаем на ответ собственной иммунной системы человека. Аппаратная поддержка (по сути, искусственное жизнеобеспечение) дает время организму справиться с вирусной нагрузкой.
— Есть ли методы, позволяющие отсрочить перевод пациентов с коронавирусом на искусственную вентиляцию легких?
На ИВЛ переводятся только те пациенты, у которых кислородотерапия с помощью носовых катетеров или лицевой маски и поворот на живот были неэффективны. Если эти меры не позволяют добиться улучшения оксигенации, мы принимаем решение о переводе на аппаратное дыхание, что позволяет моделировать функцию дыхания и увеличить процент кислорода в подаваемой смеси.
— Пожалуй, только высококлассный специалист четко знает, когда человека нужно переводить на ИВЛ. Ведь промедление, как и спешка, может сыграть не в пользу человека.
— Действительно, это должны быть высококвалифицированные анестезиологи-реаниматологи со стажем. На самом деле есть ряд еще более тонких и информативных показателей, кроме сатурации. Например, в реанимационных отделениях мы берем артериальную кровь для проведения лабораторных исследований, анализируются ее кислотно-основное состояние и газовый состав. Если парциальное напряжение кислорода меньше определенного уровня, это является абсолютным основанием для перевода на искусственную вентиляцию легких.
— А проводится ли обучение врачей в регионах? Ежедневно появляются новые знания по ведению коронавирусных пациентов, этот опыт важно донести до коллег.
— За каждым регионом закреплены консультанты, которые оказывают методологическую и практическую помощь, при необходимости могут выехать в конкретную больницу. Например, я закреплена за Гомельской областью. Кроме того, мы записываем видеолекции для докторов. Работы много, но она слаженная, врачи знают, что им делать.
Что касается перевода на ИВЛ, после 2009 года, когда была вспышка пневмоний, вызванных свиным гриппом, наша служба получила уникальный опыт. За эти годы мы очень далеко шагнули. В Беларуси накоплены знания и методики выхаживания пациентов с тяжелыми респираторными дистресс-синдромами, поэтому к этой пандемии мы были хорошо подготовлены. Аппаратов искусственной вентиляции легких у нас достаточно, есть квалифицированные кадры.
По данным наших зарубежных коллег, и мы это видим тоже, частота тромбозов у пациентов с COVID-19, находившихся в отделениях реанимации и интенсивной терапии, составляет порядка 30%. То есть у каждого третьего пациента с тяжелым течением COVID-19 имеют место какие-либо тромботические осложнения. Это могут быть тромбозы глубоких вен, тромбоэмболия легочной артерии, острый коронарный синдром, инфаркты или ишемические инсульты. Еще одной особенностью коронавирусной инфекции является то, что при COVID-19 отмечается полиорганность повреждения. То есть страдают не только легкие, но и сердце, и почки, и нервная система. А в этом случае ИВЛ не поможет, нужно улучшать реологические свойства крови.
— Многих ли пациентов удается отключить от ИВЛ и перевести в палату?
— Вопреки распространенному среди обывателей мнению, ИВЛ не приговор, отключить от аппарата удается достаточно много пациентов. Однако нужно понимать, что процесс отлучения может занимать до двух третей всего времени нахождения на искусственной вентиляции легких. Снять пациента с ИВЛ непросто, это искусство.
У человека, которого в критическом состоянии перевели на аппаратное дыхание, в течение нескольких дней развивается атрофия мышц. Особенно это касается пожилых людей, которым и так свойственна возрастная естественная потеря массы и силы мышц. Если пациент неделю находился на ИВЛ, заставить его мышцы снова работать становится очень сложно. Процесс отлучения пожилых от искусственной вентиляции легких занимает дни, недели. Обязательно приходит реабилитолог, делаем гимнастику и т.д.
— Как проходит отлучение пациента от ИВЛ? Есть ли какие-либо техники тренировки дыхания?
Процесс отлучения от аппарата постепенный. Как я отмечала, он может занимать от нескольких дней до нескольких недель в зависимости от возраста пациента, тяжести заболевания. Сначала мы тренируем дыхание с помощью аппарата, постепенно изменяя параметры. Условно говоря, здоровый человек делает 16 вдохов в минуту. Мы выставляем специальный режим вентиляции, чтобы аппарат дышал за пациента 12 раз, а остальные четыре вдоха он делал сам. Затем начинаем снижать аппаратную поддержку и в итоге выставляем режим спонтанного дыхания. И только тогда, когда у человека появляются силы, ставится вопрос о том, чтобы полностью снять его с ИВЛ.
— Нуждаются ли пациенты с COVID-19 после этого в длительной реабилитации?
— Все пациенты, которые проходят через критические состояния в реанимации, в том числе после пневмоний, нуждаются в длительной реабилитации. И легкие нужно восстановить, и оправиться от стресса. У нас ежегодно есть пациенты с тяжелыми пневмониями, дистресс-синдромами, система их реабилитации хорошо налажена.
— Может ли экстракорпоральная мембранная оксигенация (ЭКМО) стать альтернативой ИВЛ при лечении коронавирусных пациентов?
— ЭКМО широко применяется, в частности, в кардиохирургии. Что касается тяжелых форм ОРДС, экстракорпоральная мембранная оксигенация показана пациентам с тяжелыми его формами, когда кислород не проходит из альвеол в кровь, то есть при неэффективности поддержания газообмена с помощью ИВЛ. Однако эта процедура непростая, очень дорогая и требует специально подготовленного персонала. Ни в одной стране мира ЭКМО не является панацеей и не может служить полноценной альтернативой ИВЛ, потому что тяжесть состояния связана не только с респираторными нарушениями, но и тромбозами, тромбоэмболиями и диссеминированным внутрисосудистым свертыванием крови.
Метод может точечно использоваться в отдельных случаях при ряде условий. При COVID-19 ЭКМО на сегодня используется нечасто. С момента начала эпидемии пациентам с подтвержденным диагнозом во всем мире проведено более 800 таких процедур, в том числе свыше 200 в Европе. С учетом количества заболевших это очень маленький процент.
— По прогнозам экспертов, коронавирусом переболеет большая часть земного шара. К счастью, 80-85% перенесут заболевание бессимптомно или в легкой степени. Какие рекомендации можно дать населению, чтобы не допустить тяжелого течения болезни и, соответственно, не попасть на ИВЛ?
Избежать встречи с вирусом будет трудно. Сейчас многие эксперты действительно прогнозируют, что около 70% населения земного шара переболеют. Этот вирус имеет тенденцию встроиться в обычную сезонную заболеваемость, поэтому не встретим его сегодня или завтра, встретим через год. В любом случае нужно постараться снизить вирусную нагрузку с помощью тех рекомендаций, которые дает наша система здравоохранения. Это очень простые правила, которые можно соблюдать и при этом работать и жить активной жизнью.
Например, группе риска в общественных местах желательно носить маски. Здоровым людям, кто не входит в группу риска, это не обязательно. Вместе с тем призываю к ответственности: если вы чувствуете себя плохо, вам не здоровится, проявите уважение к обществу и тоже наденьте маску, чтобы не заразить тех, кто находится рядом с вами.
Если вы не равнодушны и заботитесь об экологии, пользуйтесь в быту многоразовыми масками. Сейчас их в магазинах полно, на любой вкус и цвет, и стоят недорого. Неприятно видеть кучи выброшенных масок, валяющихся на земле возле лечебных учреждений, магазинов, во дворах. Да и в океане уже плавают тонны масок.